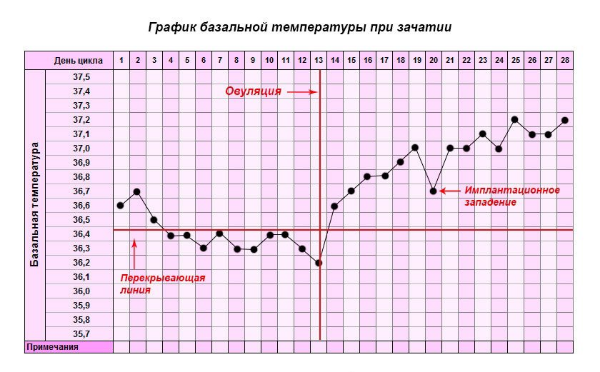
Первые признаки беременности на первой неделе
Содержание:
- Момент оплодотворения
- Медицинская диагностика
- Переноси трехдневных и пятидневных эмбрионов
- Уровень ХГЧ. 15 дней после ЭКО
- Трофобластические опухоли
- Кровь на анализ для определения беременности
- Когда беременность дает о себе знать: первые признаки беременности
- Что делать если вы обнаружили первые признаки беременности
- Причины выкидыша
- 10 ДПП – тест
- Ощущения в области живота после зачатия
- Признаки беременности вторым ребенком
- Что происходит в организме после переноса эмбрионов?
- Самый первый признак беременности
- Определение срока беременности по ХГЧ
- Через сколько появляются признаки беременности
- Как меняются результаты по дням?
- 10 ДПП пятидневок
- Заключение
Момент оплодотворения
Сразу необходимо отметить, что оплодотворение происходит только овуляторный период, который, длится всего сутки. Если в это время сперматозоид не доберется до яйцеклетки, она погибает, и до следующей овуляции женщина забеременеть не сможет. С учетом этого факта, при планировании беременности, нужно обязательно планировать все сексуальные контакты, чтобы увеличить шанс зачатия.
Если незащищенный сексуальный акт произошел в день овуляции либо за 3 дня до ее наступления, вероятность возникновения беременности повышается в несколько раз. В случае, если органы, которые отвечают за деторождение, здоровы и работают правильно, уже через 8-12 часов после полового акта сперматозоиды достигают яйцеклетки. Такая встреча происходит в маточных трубах, и в это время начнется слияние, вследствие которого формируется зигота, которая впоследствии превращается в бластоцисту и продвигается к матке и для внедрения в ее полость. Как только это происходит, женщина может почувствовать первые незначительные признаки беременности.
Медицинская диагностика
Если первые признаки беременности после зачатия не проявляются, лабораторное исследование крови позволит расставить все точки над «i». В первые семь-девять дней после зачатия в организме женщины увеличивается концентрация хорионического гонадотропина. Это гормон, который «растет» на фоне развития плодного яйца и приходит в норму к 12-й неделе беременности. Признаком зачатия станет его уровень выше 25 единиц.
С четвертой недели диагностику беременности проводят посредством ультразвукового исследования. Выполнять УЗИ раньше не имеет смысла, так как на первой неделе оно покажет лишь наличие желтого тела, которое само по себе не является свидетельством зарождения новой жизни. После четвертой недели врач-диагност может подтвердить предчувствие женщины или опровергнуть его.
Переноси трехдневных и пятидневных эмбрионов
День забора и оплодотворения ооцита в лаборатории считается нулевым. После этого мужские и женские половые клетки помещаются в питательную среду на сутки для оплодотворения. После оценки полученных результатов из пробирки отбираются диплоидные клетки, которые начинают делиться (бластомеры) и превращаются в эмбрионы. В зависимости от назначенного дня для переноса, несколько эмбрионов культивируются в инкубаторе в течение 2-5 суток.
Обычно для подсадки в полость матки отбираются эмбрионы, которые выращивались в течение 3-х или 5-ти суток. День переноса определяется репродуктологом и зависит от нескольких факторов:
- количества полученных ооцитов;
- репродуктивного возраста пациентки;
- количества ранее проведенных процедур ЭКО;
- подготовленности эндометрия к переносу;
- индивидуальных характеристик пациентки.
Если возраст женщины не превышает 35 лет, для подсадки используют 3-дневные эмбрионы. В завершающем периоде фертильного возраста (более 40 лет) рекомендуется проводить ЭКО пятидневными эмбрионами, так как они обладают более высокой выживаемостью и способностью к имплантации в стенку матки.
Уровень ХГЧ. 15 дней после ЭКО
Количество в крови хорионического гонадотропина человека – основной показатель, на который следует ориентироваться женщине, перенесшей экстракорпоральное оплодотворение, при подтверждении беременности и нормальном её протекании.
Спустя 15 ДПП ХГЧ поднимается до уровня достаточно высокого, чтобы с большой точностью определить наступление беременности. Количество хориогонадотропина человека возрастает с большой скоростью, меняясь каждый день. Уже через неделю после оплодотворения анализ крови на содержание ХГЧ может с большой долей вероятности предсказать будущее материнство.
При экстракорпоральном оплодотворении проведение анализа происходит, обычно, в период с 12-ого по 15-ый день после внесения эмбрионов. Значения будут отличаться для зародышей, помещенных в матку на третий день их развития и на пятый. Наиболее часто вносятся эмбрионы-пятидневки, так как именно они обладают большей жизнеспособностью.
При проведении анализа на 15 ДПП пятидневок, ХГЧ должен иметь следующие значения:
- Минимальное содержание, допускающее наличие беременности – 520 мЕд/мл;
- Среднее значение, свидетельствующее о нормальном течении процессов – 1380 мЕд/мл;
- Максимальное значение, допустимое для одноплодной беременности – 2000 мЕд/мл.
Медленный рост ХГЧ может свидетельствовать о внематочной, замершей беременности, высокой угрозе выкидыша.
Слишком высокие показатели могут говорить о риске развития хромосомных патологий или вынашивании нескольких плодов.
Небольшие отклонения от норм не являются причиной для паники, а только поводом обратиться за консультацией к специалисту
Внимание к своему состоянию для женщин, забеременевших с помощью ЭКО – залог успешного вынашивания здорового ребенка!. ЭКО, ИКСИ, ИМСИ, ПИКСИ,ЭКО-IVM
Самые результативные методылечения бесплодия
Предимплантационная генетическаядигностика (24) хромосомы
Позволяет провести лечение бесплодия максимально комфортно и безопасно
Вспомогательныйлазерный хетчинг
Современное оборудование
Программа отсроченногоматеринства
Индивидуальный подход
Суррогатное материнство
Это не страшно
ЭКО, ИКСИ, ИМСИ, ПИКСИ,ЭКО-IVM
Самые результативные методылечения бесплодия
Предимплантационная генетическаядигностика (24) хромосомы
Позволяет провести лечение бесплодия максимально комфортно и безопасно
Вспомогательныйлазерный хетчинг
Современное оборудование
Программа отсроченногоматеринства
Индивидуальный подход
Суррогатное материнство
Это не страшно
Трофобластические опухоли
Также динамика ВХГЧ дает возможность диагностировать трофобластические опухоли.
Частичный и полный пузырный занос
Если беременность развивается нормально, то после сливания сперматозоида и яйцеклетки образуется зигота, в которой вмещается генетическая информация отца и матери. Но в некоторых случаях происходит своеобразное изгнание хромосом яйцеклетки из плодного яйца. В таком случае у женщины развивается состояние, похожее на беременность, но только в нем участвует только генетический материал отца. Такое явление определяют как полный пузырный занос.
Если имеет место частичный пузырный занос, то информация яйцеклетки остается, однако удваивается информация сперматозоида.
И при нормальном течении беременности, и при пузырном заносе хромосомы отца определяют формирование плаценты и трофобласт. Если эти хромосомы удваиваются, то трофобласт развивается очень быстро, при этом в кровь начинает выделяться очень большое количество гормонов, среди которых – и гонадотропин человека. На этом и основывается диагностика этой болезни.
Если у женщины имеет место пузырный занос, то беременность нормально развиваться не может. В итоге происходит спонтанный аборт. Однако наибольшая опасность такого состояния в том, что гиперактивный трофобласт постепенно внедряется в матку, далее за ее пределы и, как следствие, потом происходит образование опухоли с метастазами.
Поэтому надо своевременно определить эту болезнь и провести лечение.
Главными признаками пузырного заноса являются:
- Постоянная, неукротимая рвота, намного боле мучительная, чем при обычном токсикозе.
- Маточное кровотечение (сильная мазня) на раннем сроке.
- Размеры матки больше, чем в норме на таком сроке.
- Симптомы преэклампсии (иногда).
- Дрожание пальцев, сильное сердцебиение, уменьшение веса (редко).
Когда отмечаются описанные выше признаки, важно обратиться к гинекологу, пройти УЗИ и сдать анализ на ХГЧ. Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л
Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы
Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л. Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы.
Чтобы излечить пузырный занос, нужно удалить из матки весь трофобласт. Для этого проводят выскабливание либо другие оперативные вмешательства.
Может произойти так, что доброкачественный пузырный занос превратится в злокачественную хорионкарциному. Как правило, при этой опухоли очень быстро появляются метастазы. Но она хорошо поддается лечению с помощью химиотерапии.
Существуют следующие показания для проведения химиотерапии:
- Уровень ХГЧ выше 20000 МЕ/л спустя месяц после того, как пузырный занос был удален.
- Увеличение уровня этого гормона после того, как пузырный занос был удален.
- Метастазы в другие органы.
Хорионкарцинома
Хорионкарцинома может проявиться как после пузырного заноса, так и после родов или аборта. Если у женщины развивается это заболевание, то спустя 40 дней после того, как беременность завершилась, уровень ХГЧ не упал, а отмечается его прирост. Также могут отмечаться маточные кровотечения, признаки, которые свидетельствуют о метастазах. В такой ситуации есть показания к проведению химиотерапии, оперативного вмешательства. В дальнейшем пациентка должна пребывать под наблюдением. Насколько долго оно должно длиться, решает врач.
Кровь на анализ для определения беременности
Именно по методу ХГЧ работают экспресс-тесты. Однако не стоит забывать, что в моче уровень гормона поднимется позже, таким образом беременность тестом можно диагностировать только при задержке месячных. Сдать кровь для обнаружения гормона ХГЧ — самый предпочтительный способ определения беременности, начиная уже с 8-го дня после зачатия.
Содержащийся в крови хорионический гонадотропин имеет две составляющие — альфа и бета. По содержанию частиц бета определяют беременность. Их процент заметно возрастает уже за сутки до имплантации плодного яйца. А на следующий день после имплантации уровень гормона вырастает вдвое. Концентрация бета частиц постепенно растет до 13 недели беременности, а затем постепенно уменьшается. Эти изменения помогают определить срок беременности.
В результатах анализа на ХГЧ это может выглядеть так. Например, ХГЧ в 1-2 недели составит от 25 до 156 мЕд/мл, а в 3-4 недели будет уже в пределах 1110-315000 мЕд/мл. Это позволяет гинекологу контролировать ход беременности и развитие плода, а также назначить дополнительное обследование, если полученные при анализе цифры будут значительно отклоняться от нормы.
Когда беременность дает о себе знать: первые признаки беременности
Как правило, это происходит, начиная с 7-10 дня после овуляции. До этого оплодотворенная яйцеклетка проходит путь по маточным трубам до матки, где в конечном итоге внедряется в слизистую ее оболочки. Здесь и будет происходить развитие зародыша.
Стоит ли надеяться на классические признаки беременности на ранних сроках? Конечно же нет! Некоторые признаки беременности могут быть связаны с другими факторами. К примеру, задержка менструации может быть вызвана гормональным сбоем. Прочие признаки беременности, такие как увеличение груди, изменение формы матки, пигментация становятся выраженными на более поздних сроках и тоже могут быть недостаточно ярки.
Что делать если вы обнаружили первые признаки беременности
Если вы обнаружили стопроцентные признаки беременности в первые недели после предполагаемого зачатия, необходимо обратиться к гинекологу.
Если статус вашей беременности подтвердился, во-первых, следует перестать нервничать, вне зависимости от того запланированная это беременность или нет.
А во-вторых, сразу следует отказаться от вредных привычек (если они у вас есть), курение, употребление алкоголь и т.д.
Далее нужно скорректировать свой рацион питания и следовать рекомендациям врача.
При беременности, вне зависимости от срока, нужно полностью отказаться от горячих ванн, приема лекарственные средств (по согласованию с врачом), чрезмерных физических нагрузок, поднятия тяжестей и т.п.
Но, и помимо того что вам нужно поменять свой образ жизни (питание, частые прогулки на свежем воздухе, укрепление иммунной системы), ваши встречи с гинекологом, также должны участиться на протяжении всего периода беременности. И как часто – решит гинеколог исходя из вашего общего состояния и самочувствия.
Плановые назначения: УЗИ, анализы, контроль, также входят в компетенцию гинеколога ведущего вашу беременность.
Первое УЗИ может быть проведено на сроке 8-14 недель, все зависит от индивидуальных особенностей конкретного случая.
В целом же во время всего периода вынашивания предполагается три плановых УЗИ:
- С 8 по 14 неделю.
- С 20 по 24 неделю.
- С 32 по 34 неделю.
В индивидуальном порядке, конечно же, могут проводиться и дополнительные внеплановые ультразвуковые исследования. Женщину это не должно пугать, как так это необходимо для принятия своевременных решений во избежание различных осложнений.
Если при подтвержденной беременности у женщины появились непонятного характера выделения, особенно кровянистые – это повод обратиться к гинекологу в экстренном порядке для предотвращения возможных рисков.
У каждой женщины, девушки должен быть свой гинеколог, которому можно было бы довериться в любое время дня и ночи.
Поэтому мы вас ждем в частной многопрофильной клинике R+ Medical Network где работают лучшие гинекологи Украины и собран весь современный диапазон диагностических и лечебных процедур, в том числе инновационные методы лечения и технологии.
Все это позволяет нам проводить консервативное, оперативное лечение, малоинвазивные манипуляции, ведение беременности — на высшем профессиональном уровне.
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
10 ДПП – тест
Отрицательный результат аптечного теста на беременность еще не свидетельствует о неуспешном проведении процедуры ЭКО. Эмбрион начинает продуцировать ХГЧ, начиная с 7-го дня после пересадки. Спустя 3-е суток в организме накапливается недостаточное количество гормона, которое невозможно определить с помощью «домашнего» теста.
Анализ на содержание ХГЧ должен проводиться только репродуктологом в амбулаторных условиях. Для этого осуществляется забор венозной крови, после чего определяется сывороточная концентрация хорионического гонадотропина. Высокий уровень гормона свидетельствует о наступлении и нормальном течении беременности.
Ощущения в области живота после зачатия
После оплодотворения женщины, как правило, не чувствуют никаких особых симптомов. Все время, пока будет формироваться зигота, девушка может не подозревать о беременности. Однако, после того, как эмбрион достигает матки и закрепляется в ней, организм начинает подготовку к вынашиванию и родам.
То есть об оплодотворении им может сообщить только тест на 11 день после овуляции.
Многие женщины уже чувствуют, что забеременели. Почти сразу после внедрения зародыша у них наблюдается легкое покалывание в области живота, которое в определенных случаях может сопровождаться выделениями коричневого цвета, но, это должны быть такие выделения, которые больше похожи на слизь, чем на кровь. Если возникают кровянистые выделения, это может говорить о том, что эмбрион закрепиться не смог и погиб, а организм начинает его отторгать. Кроме того, может возникать не обусловленная реальными причинами тяжесть внизу живота, не сопровождающаяся никакими иными симптомами. Она исчезает в большинстве случаев сразу после того, как начинается формирование нервной трубки плода.
Признаки беременности вторым ребенком
Во время грудного вскармливания менструации обычно прекращаются, но это не значит, что беременность невозможна. Овуляция может произойти в любой момент, как и зачатие второго ребенка.
В этом случае признаки беременности оказываются и вовсе «смазанными»: месячных нет, субъективных ощущений тоже. Определить факт зачатия можно по поведению первого малыша: если кроха отказывается от груди — есть вероятность, что вкус грудного молока изменился из-за наступления беременности. Но более точным средством диагностики станет тест или лабораторное исследование крови.
pixabay.com  / 
Что происходит в организме после переноса эмбрионов?
После перемещения плодного яйца в маточную полость его имплантация в эндометрий происходит в течение 2-8 дней. При процедуре ЭКО чаще наблюдается поздняя имплантация, что связано с длительным периодом адаптации бластомеров к новой среде.
На сроки внедрения эмбриона в стенку матки влияют следующие факторы:
- состояние эндометрия;
- психоэмоциональное состояние;
- гормональный фон;
- острые инфекционные заболевания и т.д.
В 1 дпп пятидневок плодное яйцо продолжает свое развитие. Из 6- или 8-клеточного эмбриона формируется 16-64-клеточная морула, клетки которой продолжают делиться. И только на вторые сутки после процедуры ЭКО она превращается в бластоцисту, состоящую из сотни клеток.
Уже на 3-4 сутки бластоциста покидает свою оболочку и «находит» подходящее место для имплантации. На 5-й день она проникает в эндометрий и только на 7-й день заканчивает имплантацию, после чего ее клетки подразделяются на два типа: те, из которых будет развиваться зародыш и те, из которых произойдет формирование плаценты.
Самый первый признак беременности
Развитие в теле новой жизни может проходить незаметно примерно в течение двух недель. К моменту начала очередной менструации «первые звоночки» только появляются. Признаки беременности до задержки месячных встречаются крайне редко и могут представлять собой незначительные изменения самочувствия — легкую усталость или изменение настроения. Главный спутник большинства будущих мам — токсикоз — проявляется чуть позже, обычно на третий-четвертый день после задержки менструации.
В отношении токсикоза существует масса стереотипов. Считается, что он проявляется только тошнотой и рвотой по утрам. Такие признаки беременности на первых неделях, действительно, могут наблюдаться, но для самых первых дней обычно характерны иные. Значительно чаще возникают апатия, быстрая утомляемость, слабость. Женщина становится вялой, устает на работе, в течение дня у нее возникает желание прилечь.
Степень проявления этих симптомов всегда индивидуальна. Кто-то может отмечать выраженную утомляемость, кто-то не замечает никаких изменений в теле и самочувствии.
pixabay.com  / 
Определение срока беременности по ХГЧ
Определение срока беременности по ХГЧ относится к одному из самих точных методов. ХГЧ или хорионический гонадотропин человека представляет собой гормон-белок, который вырабатывают оболочки эмбриона в течение всей беременности. Именно ХГЧ блокирует в женском организме процессы, отвечающие за менструальный цикл, и усиливает выработку гормонов, которые отвечают за сохранение беременности. ХГЧ повышается при зачатии и выступает одним из достоверных признаков наступившей беременности. Уровень ХГЧ повышается с первой недели беременности, то есть в течение 14 дней после зачатия. Данный показатель удваивается с каждым днем, начиная с 3 недели беременности и вплоть до 12 недели. С 12 и по 22 неделю уровень гормона не повышается, а вот с 22 недели снова начинает расти.
Скорость увеличения ХГЧ в крови дает возможность определить отклонения в развитии беременности. Так, при замершей или внематочной беременности, ХГЧ ниже нормы. А резкое увеличение данного показателя свидетельствует о многоплодной беременности либо о хромосомных заболеваниях. Поэтому гинеколог, как и сама беременная должны следить за динамикой концентрации ХГЧ в крови в период беременности. Давайте рассмотрим нормы содержания ХГЧ и влияние данного гормона на определение срока беременности.
|
Дни прошедшие после последней менструации |
Номы уровня ХГЧ для этого периода мЕд/мл |
Срок беременности |
|
26 дней |
0-50 |
12 дней |
|
27 дней |
25-100 |
13 дней |
|
28 дней |
50-100 |
2 недели |
|
29 дней |
100-200 |
15 дней |
|
30 дней |
200-400 |
16 дней |
|
31 день |
400-1000 |
17 дней |
|
32 дня |
1050-2800 |
18 дней |
|
33 дня |
1440-3760 |
19 дней |
|
34 дня |
1940-4980 |
20 дней |
|
35 дней |
2580-6530 |
3 недели |
|
36 дней |
3400-8450 |
22 дня |
|
37 дней |
4420-10810 |
23 дня |
|
38 дней |
5680-13660 |
24 дня |
|
39 дней |
7220-17050 |
25 дней |
|
40 дней |
9050-21040 |
26 дней |
|
41 день |
10140-23340 |
27 дней |
|
42 дня |
11230-25640 |
4 недели |
|
43дня |
13750-30880 |
29 дней |
|
44 дня |
16650-36750 |
30 дней |
|
45 дней |
19910-43220 |
31 день |
|
46 дней |
25530-50210 |
32 дня |
|
47 дней |
27470-57640 |
33 дня |
|
48 дней |
31700-65380 |
34 дня |
|
49 дней |
36130-73280 |
5 недель |
|
50 дней |
40700-81150 |
36 дней |
|
51 день |
45300-88790 |
37 дней |
|
52 дня |
49810-95990 |
38 дней |
|
53 дня |
54120-102540 |
39 дней |
|
54 дня |
58200-108230 |
40 дней |
|
55 дней |
61640-112870 |
41 день |
|
56 дней |
64600-116310 |
6 недель |
Обратите внимание, что значения, указанные в таблице не являются эталоном. Так, в зависимости от особенностей организма женщины и течения беременности изменяются и нормы ХГЧ при определении срока беременности
[], [], []
Через сколько появляются признаки беременности
Считается, что сам факт зачатия должен вызывать характерный отклик со стороны женского организма. Ведь в теле произошло настоящее событие — оплодотворение яйцеклетки. И любая женщина просто не может этого не заметить.
На самом деле, признаки беременности в день зачатия выявить невозможно, как невозможно увидеть их и в течение ближайшей недели. По словам Екатерины Жумановой, оплодотворение яйцеклетки происходит в период овуляции, который обычно приходится на 14-й день менструального цикла. После этого оплодотворенная яйцеклетка начинает меняться. Она увеличивается в размерах, спускается в матку и закрепляется в ней. Но для организма эти процессы вовсе не так значимы, как принято считать.
pixabay.com  / 
Как меняются результаты по дням?
Мы уже выяснили, что на 2-3 ДПО (день после овуляции) зародыш еще находится в пути к полости матки, а после того как окажется в ней (на 4 ДПО), он может еще от суток до трех и даже больше находиться в состоянии свободного плавания в маточной полости, пока не «пристанет» к внутренней стенке матки, и не начнется сложный процесс погружения плодного яйца в эндометрий. Сама имплантация длится около 40 часов, именно поэтому не нужно удивляться, что на 5-6 ДПО тесты отрицательные.
Пока не завершится имплантация, ХГЧ вырабатываться не будет. Нормальными сроками для имплантации считаются 5-9 сутки после овуляции. Чем позднее она совершается, тем позднее тесты начнут показывать заветные и долгожданные две полоски.
Рост ХГЧ в моче — дело индивидуальное. Он зависит от работы почек, обмена веществ, возраста женщины и массы факторов, которые напрямую с беременностью не связаны. Поэтому принято оценивать динамику роста гормона в крови — она более постоянна и применима к разным женщинам. Учитывайте, что при многоплодной беременности количественные показатели повышены вдвое (если зародышей два).
Рассмотрим, что происходит с тестовыми системами по дням. Тут все довольно просто. Если тест ультрачувствительный (на упаковке указана чувствительность от 5 до 10 единиц на миллилитр, мМе/мл), то реальный шанс, что такое устройство покажет слабенькую вторую полоску уже на 8-9-10 день после выхода яйцеклетки, то есть за 4 дня до предполагаемых месячных.
Чувствительные тесты (с порогом до 20 единиц на миллилитр включительно) способны обозначить вторую полоску на 12-13 день после овуляции (за 2-3 дня до предполагаемой менструации).
Тесты со стандартным порогом чувствительности (от 25 до 30 единиц на миллилитр) могут показать вторую полоску (слабо или более отчетливо) уже после начала задержки — с 15 ДПО.
Обратите внимание и на увеличение количества гормона в крови по дням цикла до и после задержки. Это и будет ответом на вопрос, почему полоска, которая изначально на 11-12 ДПО была слабой, становится более яркой — уровень хорионического гормона растет, и реагент отмечает это более ярким окрасом
10 ДПП пятидневок
Пятидневка – бластоциста, формирующаяся на 5-й день после оплодотворения яйцеклетки. В течение пяти суток плодное яйцо культивируется в условиях инкубатора в искусственной питательной среде. Затем его подсаживают в полость матки, после чего дожидаются результатов ХГЧ.
Вероятность успешного внедрения бластоцисты в подготовленный (разрыхленный) эндометрий увеличивается, если подсадку совершают в период имплантационного окна. Пик рецептивности клеток эндометрия припадает на 20-22 дни менструального цикла. В случае контролируемой стимуляции овуляции максимальная способность слизистой матки к взаимодействию с эмбрионом припадает на 19-20 дни цикла.
Заключение
Первые дни после переноса подготовленных бластомеров в маточную полость являются самыми ответственными, так как в этот период наблюдается имплантация плодного яйца в эндометрий. Процесс внедрения бластоцисты в стенку матки происходит в течение нескольких дней после процедуры ЭКО. Сама имплантация занимает не более 40 часов, в течение которых пациентки могут ощущать тяжесть в нижней части живота, головокружение и повышение тонуса матки.
ЭКО, ИКСИ, ИМСИ, ПИКСИ,ЭКО-IVM
Самые результативные методылечения бесплодия
Предимплантационная генетическаядигностика (24) хромосомы
Позволяет провести лечение бесплодия максимально комфортно и безопасно
Вспомогательныйлазерный хетчинг
Современное оборудование
Программа отсроченногоматеринства
Индивидуальный подход
Суррогатное материнство
Это не страшно