Развитие ребенка на 9 месяце беременности
Содержание:
- Причины выкидыша
- Развитие плода на 9 месяце беременности
- Изменения в организме будущей мамы
- Ультразвуковое обследование женщины 3 недель после ЭКО
- Ощущения будущей мамы
- Как определить симптомы схваток
- Как правильно одеть ребенка на прогулку
- Беременная на учёте в женской консультации
- Возможные осложнения
- Физиологические и лабораторные изменения
- Чем увлечь ребенка дома, чтобы ему не было скучно
- ТЕДДИ-клуб отвечает
- Советы беременным на 9 месяце
- Диагностика выкидыша
- Рекомендации для женщин на 8-м месяце беременности
- Чек-лист 8 месяца беременности
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Развитие плода на 9 месяце беременности
Пока родители ждут, ребенок продолжает расти, наращивать вес, совершенствовать нервную и иммунную системы. К моменту рождения доношенный плод весит от 2600 до 4500 г, но как нижний, так и верхний предел ориентировочны.
На 37-38 неделе ребенок двигается мало — ему тесно. Зато совершает много дыхательных движений, готовя к работе межреберную мускулатуру и диафрагму. В течение 38-39 недель у малыша постепенно увеличиваются надпочечники: во время родов ребенок испытывает мощнейший стресс, поэтому надпочечники готовятся к массированному выбросу адреналина и норадреналина — гормонов экспресс-адаптации. Они помогут организму настроиться на работу в новой среде и незнакомых условиях.
Изменения в организме будущей мамы
Главными гормонами, отвечающими за сохранение и развитие беременности, являются прогестерон и пролактин. Именно из-за увеличения их концентрации у женщины возникают новые ощущения:
- сонливость и усталость;
- токсикоз;
- нагрубание груди;
- изменение вкусовых предпочтений;
- особая чувствительность к запахам.
Может ухудшиться состояние кожи: появляются прыщики, воспаления. Некоторые беременные отмечают резкие перепады настроения. Внезапные слезы, впечатлительность, раздражительность – это нормально в вашем положении. Будьте терпеливы к себе, старайтесь переключаться на другие виды деятельности и больше отдыхать.
Ультразвуковое обследование женщины 3 недель после ЭКО
После проведения анализа на содержание в крови хорионического гонадотропина женщина уже может знать, что она носит в себе новую жизнь. Спустя 3 недели беременности, что происходит с плодом – можно разглядеть с помощью ультразвукового исследования.
На этом этапе эмбрион представляет собой крошечный шар с едва различимыми головным и хвостовым концами, окруженный плодным яйцом. УЗИ-диагностика на ранних сроках беременности проводится двумя способами:
- Трансвагинальным, при котором непосредственно во влагалище вводится небольшой датчик, излучающий ультразвуковые волны. Именно такая процедура позволяет наиболее детально рассмотреть состояние матки и плодного яйца в ней. Для подготовки к сканированию не требуется особых приготовлений, кроме исключения из рациона за несколько дней до УЗИ продуктов, провоцирующих повышенное газообразование, а также опустошить кишечник и мочевой пузырь непосредственно перед процедурой;
- Трансабдоминальным методом рекомендуется пользоваться на больших сроках. Такое обследование не требует никакой подготовки, но и является менее подробным из-за большего количества структур на пути ультразвука.
Именно УЗИ на третьей неделе после введения эмбрионов является методом, позволяющим достоверно определить наличие беременности, так как ЭКО, к сожалению, не всегда может гарантировать удачный результат.
Кроме того с помощью ультразвукового сканирования можно увидеть:
- Количество жизнеспособных эмбрионов в матке;
- Место расположения плодного яйца;
- Изменения в яичниках.
Первое УЗИ является необычайно важным для исключения серьезных патологий в виде внематочной беременности, остановки развития плода, определения многоплодной беременности и необходимости дальнейшего проведения или коррекции поддерживающей терапии.
Ощущения будущей мамы
За 8 месяц дно матки достигает ребер женщины, и, возможно, вам даже покажется, что малыш упирается в них ножками. Ему становится все теснее, поэтому его движения все ощутимее для вас. Чтобы уговорить ребенка перевернуться, попробуйте погладить живот, глубоко подышать или сменить позу.
Из-за высокого положения матки у беременной возникает одышка, изжога. Боли внизу живота на 8 месяце чаще всего обусловлены тренировочными схватками. Между ними нет равных промежутков времени, и дискомфорт со временем не нарастает.
Вагинальные выделения на поздних сроках становятся обильнее в силу гормональных изменений и подготовки организма к родам. Если вдруг они приобретают желтоватый цвет или неприятный запах, обязательно проконсультируйтесь с врачом. Молочница и инфекционные заболевания требуют обязательной терапии перед родами.
Как определить симптомы схваток
Каждая будущая мама на этом сроке ежедневно прислушивается к любым симптомам, а в голове постоянно звенит тревожный звоночек: «Не началось ли?».
Наверняка многие уже столкнулись с тренировочными схватками. Они не причиняют неудобств и не цикличны в отличие от настоящих. Хотя в начале процесса могут их напоминать.
кожа ребенка немного шелушится из-за долгового пребывания в амниотической жидкости фото: babycenter.com
Появляется тяжесть внизу живота или пояснице, как при наступлении менструации. Отвлекаясь, женщина может не придать этому значения. Если симптом не исчез, то следите за периодичностью и регулярностью. Через некоторое время уже может ощущаться боль, но еще вполне терпимая. Засеките продолжительность спазма и интервал между следующим. Как правило, раз в 20-30 минут схватки будут повторяться. Главное, не волноваться в этот момент. Если беременность здоровая, то и в роддом пока не стоит лететь с паникой в глазах. Лучше спокойно начать туда собираться (положить в сумку документы и необходимые вещи) и глубоко дышать. Схватки пока не настолько болезненны, женщина способна вести нормальный образ жизни. Беседовать, принимать душ, гулять, что будет только на пользу для естественных родов.
Далее боль усиливается, женщина чувствует «прострелы» в области крестца. Интервалы между схватками могут оставаться прежними. В то время, когда боль отпускает (а это происходит бесследно), женщина возвращается в привычное состояние. Она должна расслабиться и быть спокойной и уверенной, что всё пройдет хорошо.
Еще один признак немедленного обращения к врачам-акушерам – отхождение околоплодных вод. В идеальном случае водный пузырь лопается непосредственно перед скорыми потугами. Если это происходит раньше, бывает так, что и без схваток, медицинская помощь вам необходима, так как это приводит к резкому кислородному голоданию малыша. Воды отходят чаще всего в большом количестве, как поток, который нельзя остановить и не заметить. Хорошие – без запаха и цвета. Возможно, что они могут подтекать на протяжении 2 недель до родов. Следите за выделениями и обо всех подозрениях сообщайте врачу.
Как правильно одеть ребенка на прогулку
Беременная на учёте в женской консультации
На последнем месяце вполне логично ожидать родов, поэтому посещения врача женской консультации должны стать более частыми — скорей всего, вас попросят показываться каждую неделю. На каждом приёме будущей маме будут задавать вопросы о её самочувствии, измерять давление, окружность живота и высоту дна матки, фиксировать вес. Необходимо сдать несколько важных анализов:
анализ крови для определения уровня тромбоцитов и гемоглобина
Данные показатели очень важны, так как в родовой деятельности существует высокий риск кровопотери, и важно убедиться, что организм готов к такому;
анализ на белок в моче — обнаружение подобных включений может являться признаком позднего токсикоза. В норме белка в результатах быть не должно вообще;
мазок из влагалища на флору
Перед родами важно убедиться, что в родовых путях нет никакой инфекции. При воспалительном процессе ткани плохо растягиваются, легко рвутся и медленно заживают, что может привести к неприятным осложнениям во время и после появления малыша. При обнаружении изменений в мазке, врач назначит профилактическое лечение.
Таблица: основные показатели анализа крови у беременной на 9-м месяце
| Показатель | Нормальное значение |
| Гемоглобин | 119–140 г/л |
| Эритроциты | 3,5*1012 – 5,65*1012 клеток/л |
| Тромбоциты | 140*109 – 400*109 клеток/л |
| Лейкоциты | до 15*109 клеток/л |
| Лимфоциты | 18–44% |
| СОЭ (скорость оседания эритроцитов) | до 45 мм/ч |
На осмотре врач должен оценить состояние плода, сделав КТГ — кардиотокограму или хотя бы прослушав живот акушерским стетоскопом. В ряде случаев дополнительно назначают ультразвуковое исследование и доплерометрию (изучение кровотока плацента-плод).
Для оценки состояния плода используются результаты КТГ, дающие представление о работе сердечной мышцы ребёнка
Выходить из кабинета врача на 9-м месяце беременная должна с исчерпывающей информацией о своём состоянии:
- степень готовности матки к родам по результатам осмотра;
- состояние сердечной активности малыша;
- наличие или отсутствие отклонений по результатам анализов и УЗИ.
Возможные осложнения
8 месяц беременности может быть омрачен такой патологией как гестоз, или поздний токсикоз. Его точные причины неизвестны, но установлено, что предрасполагающими факторами являются сахарный диабет, многоплодная беременность, наследственность, гипертоническая болезнь.
Проявляется в виде повышенной отечности и повышения артериального давления. В анализе мочи обнаруживается белок. Гестоз может быть одной из причин, почему женщину тошнит на поздних сроках вынашивания. Другими тревожными симптомами являются шум в ушах, боль в правом подреберье, головные боли и головокружения.
Физиологические и лабораторные изменения
Физиологические изменения часто толкают женщину на поход к гинекологу или другому врачу, когда она еще не подозревает о своей беременности. Ранний фактор беременности — вещество, которое находят в крови и в слизи шейки матки уже через сутки-двое после зачатия. Но данный фактор находят с помощью специальных исследований только в 67 случаях из 100.
Фактор беременности растет в первые 3 месяца вынашивания ребенка. Часть специалистов применяет этот показатель для обнаружения беременности, но нельзя сказать, что это широкая практика. Есть также ХГЧ — хорионический гонадотропин человека. Это гормон, который вырабатывается у беременных в норме и меняется по месяцам. На первой неделе от зачатия его количество 25-156 мЕд/мл, а на пятой или шестой неделе 23100-151000 мЕд/мл.
Выделения крови из влагалища, которые случаются на 7-12-й день от зачатия, говорят о том, что оплодотворенная яйцеклетка имплантировалась в матку. Это не течение крови, а скорее мазня, которая может иметь розовый или желтоватый оттенок. Также на первых сроках беременности признаков может быть выделение крови из шейки матки, если у женщины была обнаружена эрозия до беременности.
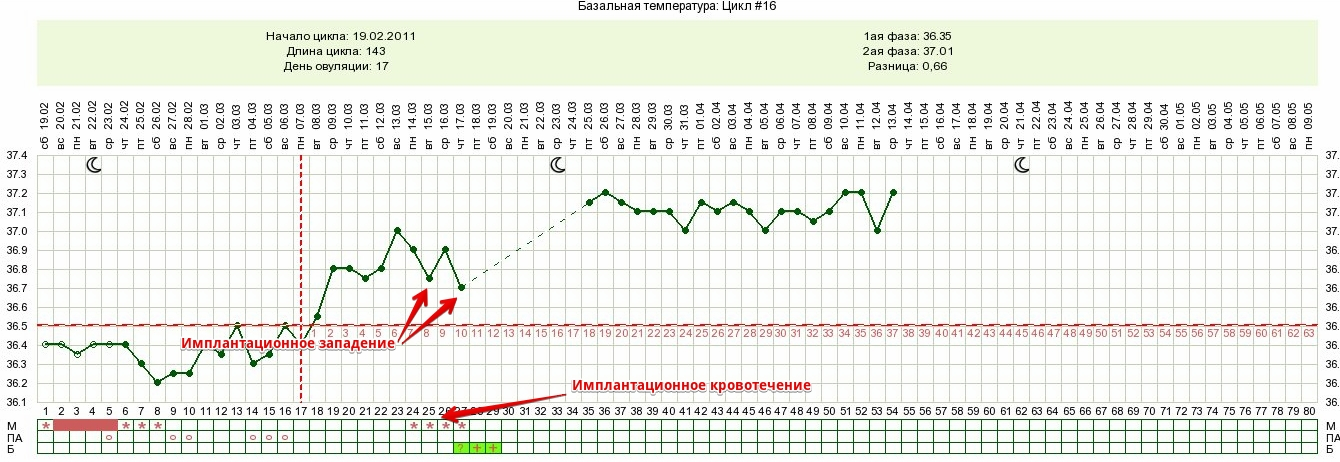
Типичным ранним признаком беременности является обострение геморроя при наличии данного заболевания в анамнезе. Объясняется это активным притоком крови в малый таз. Если женщина в целях зачатия постоянно меряет базальную температуру, она отметит, что в первые недели температура повышается до более чем 37 градусов Цельсия. Если зачатия не случилось, перед месячными температура будет 36,6-36,8 градусов. Повышение температуры при задержке может говорить не только о беременности, но о поздно случившейся овуляции.
Первые сроки беременности также имеют такой признак как судороги на икрах ног. Судороги случаются в ночное время, и женщина от этого просыпается. Ярко этот признак проявляется у тех, у кого сильно низкое артериальное давление. Сопутствующими симптомами могут быть слабость, головокружение и, очень редко, обмороки. Судороги могут быть, когда женщина едет в душном транспорте, долго стоит и т. п.
Во второй фазе базальная температура будет снижена буквально на один день. Это можно заметить, только если вы регулярно измеряете эту температуру. Снижение иммунитета, как известно, также присуще беременным. Это нужно для того, чтобы организм матери не принял эмбрион за чужеродное тело и не попытался от него избавиться. В итоге у женщины может быть небольшой насморк.
Ранним признаком беременности может быть усиленное слюнотечение. При этом появляется тошнота, и женщина переносит токсикоз ранних сроков еще хуже. Из влагалища начинаются выделения, причина, опять таки, в наполнении сосудов таза кровью. Грибки Кандида начинают множиться, потому в первом триместре часто возникает молочница у женщин. Если начались выделения творожной консистенции, при этом половые органы зудят внутри или снаружи, нужно обратиться к врачу. Молочницу нельзя игнорировать и оставлять без лечения, тем более при беременности.
Женщина, когда беременеет, начинает чаще ходить в туалет. На ранних сроках почки активно работают, а также повышается количество гормонов. Потому в туалет может хотеться даже среди ночи.
Выше перечисленные признаки первых сроков беременности не зависят от расы или возраста женщины. Эмоциональные беременные чаще замечают у себя один и более из ранних признаков зачатия. Также явные симптомы типичны для первой беременности. Вынашивая второго или третьего ребенка, можно об этом долго не подозревать, особенно, если женщина привыкла, что у нее нарушен цикл месячных.
Наступление зачатия подозревают женщины, у которых хронические болезни «женской сферы». У них усиливаются боли в придатках и пояснице, потому они могут понять, что беременны, уже в первые дни.
Чем увлечь ребенка дома, чтобы ему не было скучно
ТЕДДИ-клуб отвечает
Как выбрать врача, с которым родится мой малыш?
Первое, что нужно помнить, выбирая, где и с кем рожать, — это то, что роды — совершенно естественное явление, на которое запрограммировано каждая женщина.
- отговаривает беременную от использования обезболивающих средств;
- терпеливо ждёт нарастания схваток, отказываясь от стимулирования;
- является сторонником партнёрских родов;
- поддерживает роженицу, прислушивается к её чувствам, а не активно ведёт роды;
- следит, чтобы малыш сразу после родов был приложен к груди.
Роддом и врач должны дать вам самое главное – хорошее начало в общении с малышом: физиологические роды, возможность быть с партнёром и руководствоваться своими ощущениями, раннее прикладывание к груди (сразу после рождения).
Я должна была родить еще неделю назад, но до сих пор сижу дома в ожидании. Что делать?
Если на девятый месяц беременности рождение ребёнка день за днем откладывается, невольно женщину посещают мысли – неужели эта беременность не закончится никогда? Пусть вас утешает мысль, что ни одна беременность не длилась вечно.
Считается нормой, если роды наступают в период с 37 по 42 неделю, потому что женщины не одинаковые и каждая из девятый месяц беременности пора рожатьнас вынашивает малыша свой срок. Наслаждайтесь, ибо декретный отпуск ещё продолжается!
Исследования показывают, что в 70% случаев констатация переношенной беременности оказывается неправильной. Это связано с ошибками в расчётах, поскольку не всегда можно точно определить время зачатия.
Но ситуация, когда роды не начинаются после предполагаемого срока, заслуживает особого внимания врача. Дело в том, что при истинном перенашивании беременности плацента быстро стареет и не может справиться с потребностями ребёнка, который интенсивно растёт. Малыш может при этом страдать от недостатка кислорода, а это представляет угрозу для его жизни. Именно поэтому врач может порекомендовать госпитализацию в стационар, где проще организовать обследование в необходимом объеме и эффективное наблюдение. Это вовсе не означает, что роды будут обязательно стимулировать: если состояние ребенка позволит, вы будете просто ждать начала родовой деятельности.
Какая вакцинация ждет ребёнка в роддоме?
По Национальному календарю вакцинации существует три вида прививок в роддоме – против гепатита В, витамин К и вакцина против туберкулеза.
Для вакцинации против туберкулёза используют живые ослабленные специальные вакцинальные бактерии – бациллы Кальмета-Жерена (вакцина БЦЖ), делают прививку на 3-7 день жизни.
Для вакцинации против гепатита В используют единственный компонент вируса гепатита В – HbsAg, который был получен не от больных или вируса, а в лабораторных условиях при использовании современных технологий.
Обязательно!!!! Прививка против гепатита В делается в роддоме, если ваш анализ на наличие антител к вирусу HbsAg положительный.
Этот анализ обязателен в течение беременности. Малыш получает вакцинацию в первые 24 часа жизни. Все прививки согласно Национального календаря прививок обеспечивает государство, поэтому они являются бесплатными.
Советы беременным на 9 месяце
На девятом месяце беременности женщин больше всего интересует все, что происходит с организмом накануне родов. Много вопросов вызывают и характерные симптомы этого срока: бессонница, ноющие боли в пояснице, тренировочные ритмичные сокращения мышц матки, социально-психологический феномен «синдром гнездования» и пр. Читайте дальше — постараемся дать ответы на самые волнующие вопросы.
Замучила бессонница. Как с ней справиться на 9 месяце беременности?
Проблемы со сном в этот период часто вызваны обычным дискомфортом. На спине спать неудобно. На боку тоже. На живот, тем более, не лечь. Удобно устроить живот и обеспечить поддержку для ноющей спины помогут подушки для беременных. Они выпускаются разной формы и размеров. На этом сроке врач также может назначить мягкие седативные средства или теплые ванны с фитонастоями.
В желании переделать все домашние дела виноват «синдром гнездования»?
Да, и с ним сталкиваются 80% беременных. Длительность этого состояния — 4-6 недель. Интенсивность разная. Одни беременные ограничиваются желанием научиться шить и вязать для малыша. Другие не успокоятся, пока не сделают генеральную уборку и перестановку мебели
В такие моменты важно сделать паузу и оценить, насколько адекватно вы оцениваете свои силы. Как правило, на девятом месяце беременности женщины склонны переоценивать свою бодрость и энергичность.
Что такое истинные схватки и как отличить их от ложных?
Ложные схватки могут пугать будущую мать с конца седьмого месяца
Главное их отличие от истинных — нерегулярность и относительная безболезненность. Схватки, свидетельствующие о начале родовой деятельности, определяют по 3 критериям:регулярность;
заметное нарастание частоты;
усиление боли при движении.
Более-менее ощутимыми истинные схватки становятся, когда период между ними сокращается до 7-8 минут. С этого момента нужно засекать продолжительность фазы сокращения мышц и отдыха. Если период схватки удлиняется, боль усиливается, а промежуток между спазмами постепенно уменьшается до 4-5 минут — пора рожать.
При какой интенсивности схваток пора ехать в роддом?
При неосложненной беременности и запланированных естественных родах в роддом можно отправляться, когда схватка длится 30-45 секунд, а временной промежуток между сокращениями мышц матки достигает 4-5 минут. Это правило не относится к женщинам с плановым кесаревым, патологиями плаценты, а также со вторыми, а тем более третьими родами. Им нужно отправляться к врачу немедленно.
Девиз этого месяца — терпение, терпение и еще раз терпение. Девять долгих месяцев вы ждали этой встречи. Сейчас до нее остались считанные дни. Или даже часы. В ожидании ребенка займитесь чем-нибудь полезным: тренируйтесь дышать и делать упражнения Кегеля, еще раз проверьте сумки в роддом, проведите инвентаризацию детских вещей, составьте список дел для близких, которые останутся ждать вас дома. За приятными хлопотами вы и не заметите, как пролетит время!
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.
Рекомендации для женщин на 8-м месяце беременности
Первое, что нужно помнить, – не забывать посещать врача. С 8-го месяца беременности следует проходить медосмотр каждые две недели.
Важно следить за состоянием мочевыводящих путей. И хотя стрессовое недержание мочи часто встречается на поздних сроках беременности, при недостаточной гигиене оно способствует инфекциям органов малого таза. . На восьмом месяце беременности рекомендуется определиться с родильным домом и выбрать врача, который будет принимать роды.
На восьмом месяце беременности рекомендуется определиться с родильным домом и выбрать врача, который будет принимать роды.
- Первый месяц беременности: что нужно сделать и каких рекомендаций придерживаться
- Второй месяц беременности: время важных перемен в организме женщины
- Третий месяц беременности: время душевного покоя и ярких оргазмов
- Четвертый месяц беременности: окончание токсикоза и первые шевеления ребенка
- Пятый месяц беременности: время, когда между матерью и ребенком устанавливается особая связь
- Шестой месяц беременности: отеки, запоры изжога и бессонница
- Седьмой месяц беременности: переворот ребенка и схватки Брэкстона-Хикса
Чек-лист 8 месяца беременности
- Справиться с тревогой перед предстоящими родами вам поможет посещение выбранного родильного дома. Узнайте, когда в нем проводится ближайший день открытых дверей. Вы сможете задать вопрос врачу и акушеру, уточнить, как оснащены палаты, что можно и нельзя брать с собой, когда возможно посещение.
- Справиться со страхами также поможет психолог, который работает при женской консультации или роддоме. Такие врачи специализируются на проблемах женской депрессии, связанной с беременностью и родами.
- Выполняйте упражнения дыхательной гимнастики: они помогают расслабиться, снижают тревожность, помогут вам пережить схватки.
- Плавание, йога и пешие прогулки также благотворно влияют на состояние беременной: улучшают кровообращение, препятствуют набору лишнего веса, повышают настроение.
Узнайте больше о ведении беременности, всех исследованиях и анализах, обратившись в Медицинский женский центр. Более 400 беременных женщин обращаются к нам ежегодно. Запишитесь на прием и вы!