Кольцевидная гранулёма
Содержание:
- Как Поменять Успокоитель Цепи На Ваз 2106
- Список всех видов самых распространенных болезней зубов и полости рта в стоматологии – воспаление пульпы и периапикальных тканей
- Классификация гранулем и формы
- Противопоказания
- Доступные методы диагностики
- Симптомы ониходистрофии
- Лечение подкожной гранулемы лица во время беременности
- Симптомы кольцевидной гранулемы
- Побочный эффект или осложнение после филлеров?
- Как диагностируется паховая гранулема?
- Самостоятельный уход
- Другие заболевания зубов: список зубных болезней с фото
- Вопросы и ответы
- Лечение
- Лечение Эпулиса (центральной гигантоклеточной гранулёмы:
- Профилактика
- Прогноз выживаемости и профилактика
- Причины и факторы развития
- 3.Сыпь, неровности и волдыри
- Виды кольцевидной гранулёмы
- Это интересно
- Средства народной медицины
- Этапы формирования гранулемы зуба
- Возможные осложнения
Как Поменять Успокоитель Цепи На Ваз 2106
Износ авто мотора обычно является процессом постепенным, и до определенной величины пробега фактически не приметен. Но при уменьшении ресурса деталей, износ начинает прогрессировать, и в движке возникают различных неисправности.
Необходимость в подмене успокоителя цепи авто мотора ВАЗ 2106 возникает если проход появления последующих признаков о его неисправности:
- под капотом автомобиля, не знакомых крышки промежного вала, возникает соответствующий шум или гулкий стук цепи о крышку головки блока цилиндров;
- в работах агрегата происходят нарушения и сбои, вызванные проскакиванием цепи на зубьях звездочек привода распределительного вала. Такая неисправность нарушает нормальную работу вследствие конфигурации режима работы газораспределительного механизма;
- работа мотора невозможна по причине суровых обстоятельств, вызванных проскакиванием цепи на звездочках, обрыве цепи, и, как закономерный результат, заклинивания мотора.
Список всех видов самых распространенных болезней зубов и полости рта в стоматологии – воспаление пульпы и периапикальных тканей
Как показывает практика, чаще всего диагностируются заболевания кариозного характера. Они начинаются бессимптомно, возникают по причине активной деятельности болезнетворных бактерий и патогенных микроорганизмов, стремительно размножающихся и углубляющихся в межзубные промежутки и мягкие ткани.
Следствием выступает полное либо частичное разрушение эмали, затем регистрируются поражения дентина. Если проигнорировать все на начальных стадиях, есть риск, что инфекция проберется к сосудисто-нервным пучкам. Оттуда она спустится в каналы. Если в этот момент не оказать экстренную эндодонтическую помощь, восстановить десну вокруг корня будет невозможно.
Кариес
Болезнь заключается в деминерализации и повреждении твердых тканей, постепенно приводящих к формированию дырок в зубах. Это самый часто встречаемый недуг, от которого страдают как дети, так и взрослые. Сопровождается появлением светло-коричневых или желтых пятен, неприятным запахом.
Пульпит
Патология, развитие которой определяется ранее запущенными кариозными процессами. Как правило, влечет за собой разрушение зубов, эмалевое истончение, а также изменения пигмента. В отдельных случаях может становиться следствием травмирования, разорвавшего целостность пульпы. В острой стадии сопровождается практически неустранимым пульсирующим ощущением боли.
Периодонтит
Следующая патология, развивающаяся на фоне запущенного пульпита. Основной фактор ее возникновения – патогенные микроорганизмы, механические травмы и повреждения, а также медикаментозная терапия. У пациентов возникают воспаления слизистых и соединительных тканей, выступающих за корневые пределы. Болезненный дискомфорт проявляется при надкусывании и пережевывании жестких продуктов (яблок, моркови, орехов).
Периостит
В народе более известен как флюс. Представляет собой воспалительный процесс, разворачивающийся в костной ткани. В случае игнорирования первичных симптомов высок риск прогрессирования. Тогда зубы, располагающиеся в очаге инфекции, сначала расшатываются, а затем начинают выпадать. Все дополняется сильнейшими отеками, перетекающими на губы и щеки.
Гранулема
Патология, сопровождающаяся воспалениями и наростами, которые образуются в верхних частях корней. При отсутствии должного лечения болезнь прогрессирует, достигает грануляционных тканей. Как правило, возникает вследствие некорректного функционирования защитных механизмов организма, направленных на борьбу с инфекцией.
Киста
Запущенное осложнение не до конца вылеченного пульпита. Клиническая картина выглядит следующим образом: на полой корневой верхушке появляется некое углубление, которое быстро наполняется гноем. Довольно долго беспокоит пациента. Боли имеют нарастающий характер.
Классификация гранулем и формы
В медицине гранулемы классифицируются по нескольким критериям: по этиологии, патогенезу и морфологии. В отдельной группе собраны специфические разновидности. В группе по критерию этиологии находятся виды установленной и неустановленной этиологии: инфекционные и неинфекционные. К последним причисляют гранулемы пылевого, медикаментозного типа и новообразования вокруг инородных тел. Группа по патогенезу: иммунные и неиммунные. К первому типу относятся гранулемы эпителиоидноклеточные. Неиммунные возникают при токсических факторах и при острых инфекциях. Группа по морфологии делится на две основные группы: зрелые и эпителиоидноклеточные. По морфологии гранулемы бывают с образованием гранулематозного инфильтрата диффузного типа и с образованием гранулем туберкулоидного типа.
Основные виды гранулем
В медицинской практике встречается много видов новообразований этого типа. Они могут быть одиночными или множественными. Не всегда можно увидеть начало их образования, поскольку патогенные клетки находятся глубоко в слоях дермы. Гранулема у детей и взрослых может появляться и без лечения пропадать. Это должно обосновывать необходимость применения щадящей терапии в перспективе. Диагностируются чаще всего у детей и взрослых гранулемы следующего типа:
- кольцевидная;
- пиогенная;
- туберкулезная.
Противопоказания
Доступные методы диагностики
В АО «Медицина» (клиника академика Ройтберга) рядом с метро Маяковская можно комплексно обследовать здоровье взрослых и детей. Новейшее оборудование (УЗИ, МРТ, КТ) и передовые методы диагностики, специально оснащенные кабинеты – все есть, чтобы кольцевая гранулема у детей была подтверждена или опровергнута. На ранних стадиях развития новообразования выявить невозможно. Симптоматика проявляется при появлении изъявлений на поверхности эпидермиса. Диагностический осмотр дерматологом проводится при появлении жалоб на наличие изменений кожи. Только после этого обращаются к лабораторным и гистологическим анализам биоптатов кожи из очагов поражения в случае подозрения на глубокие формы поражения.
Симптомы ониходистрофии
Внешние проявления ониходистрофии зависят от ее вида. Тем не
менее во всех случаях, кроме визуальных изменений формы, структуры, прочности,
цвета ногтевой пластины, могут дополнительно возникать признаки местного
воспаления. В таких ситуациях больные могут отмечать покраснение и припухлость
кожи в области пораженного ногтя, а также испытывать боли разной интенсивности
при надавливании на ноготь или постоянно.
Сегодня еще не существует строгой и общепризнанной
классификации ониходистрофий. Поэтому, как правило, дерматологи делят их по
причинам развития с акцентом на специфику внешних проявлений.
В целом различают врожденные ониходистрофии и приобретенные.
Первые являются следствием генных мутаций, а вторые – результатом нарушения
питания ногтей под действием внешних и/или внутренних факторов. При этом
приобретенные ониходистрофии делят на изолированные и те, что возникают на фоне
развития других заболеваний.
Лечение подкожной гранулемы лица во время беременности
Подкожная гранулема и беременность — редко сочетаемая комбинация, но все же вероятная. Женщине в ожидании ребенка рекомендуется быть максимально внимательной к своему здоровью и любые заболевания устранять в начальных их стадиях. Таким образом, следует предположить, что и стоматологические заболевания будут своевременно вылечены.
Если же развилась подкожная гранулема лица неясной этиологии, на фоне других причин или даже из-за заболеваний полости рта, то женщине не рекомендуется медлить с обращением к профильному специалисту. С учетом положения, в котором находится пациентка, доктор назначит максимально безопасное лечение. Гранулему, скорее всего, будет устранено в соответствии с общими принципами лечения, а из фармацевтических препаратов назначено наиболее подходящие при беременности.
Симптомы кольцевидной гранулемы
Эритематозные поражения желтоватого, синеватого цвета чаще всего возникают на тыле стоп, голенях, кистях и пальцах, обычно носят бессимптомный характер. Кольцевидная гранулема не связана с системными заболеваниями, за исключением того, что частота нарушений сахарного обмена выше у взрослых при множественных высыпаниях. В некоторых случаях причинами болезни являются воздействие солнечного света, укусы насекомых, кожные пробы на туберкулез, травма и вирусные инфекции.
Клинически типичная форма заболевания проявляется мономорфной сыпью, состоящей из мелких, слегка блестящих безболезненных узелков красноватого или розоватого цвета, иногда цвета нормальной кожи, группирующихся в виде колец и полуколец с предпочтительной локализацией на тыле кистей и стоп. Высыпания обычно не сопровождаются субъективными ощущениями и, как правило, не изъязвляются. Центральная часть очагов несколько запавшая, цианотичная, выглядит как бы слегка атрофичной, более пигментирована, чем периферическая зона, в которой выявляются отдельные тесно расположенные узелки. Реже встречаются другие варианты: диссеминированная кольцевидная гранулема, развивающаяся у лиц с нарушением углеводного обмена, характеризующаяся высыпаниями большого количества папул, располагающихся отдельно или сливающихся, но редко образующих кольца; перфорирующая форма с поражением кожи дистальных частей конечностей, особенно на кистях, реже — лице, шее, туловище. Возможно образование рубчиков на месте регрессировавших элементов.
Побочный эффект или осложнение после филлеров?
При введении филлеров возможны две группы проблем: нежелательные побочные эффекты и осложнения.
Нежелательные побочные эффекты после филлеров
К ним относятся состояния, которые косметолог в принципе может ожидать. Но они напрямую не угрожают здоровью пациента и достаточно легко корригируются. К этим проблемам относятся:
- Гематомы. Небольшие синяки в зоне инъекций возникают из-за повреждения мелких сосудов иглой.
- Отечность после инъекций. Является естественной воспалительной реакцией тканей на любую травму. Вспомните, как отекает место ушибов.
- Нарушение чувствительности. Появляется из-за временного «сдавливания» филлером нервов.
- Появление пигментации в местах введения филлера. В ответ на травму клетки кожи меланоциты иногда начинают вырабатывать пигмент меланин.
- Эффект Тиндаля. Из-за длительного посттравматического отека тканей нарушается работа сосудов кожи, меняется строение их стенки. В результате при преломлении света под кожей «просвечивают» голубоватые или розоватые полосы, иногда становятся заметными близлежащие сосуды. Чаще всего этот побочный эффект после филлеров возникает, когда слишком плотный филлер вводится достаточно близко к поверхности кожи.
Осложнения после филлеров
Осложнения тоже довольно часто можно предугадать. Но, в отличие от побочных эффектов, их последствия носят неблагоприятный характер, отражаясь на здоровье и эстетическом результате процедуры. Осложнения всегда связаны с назначением какого-то способа лечения — то есть требуют непосредственного медицинского вмешательства.
- Некроз тканей. Это самое грозное осложнение после филлеров, возникающее из-за попадания геля в сосуд или компрессии (сдавливания) сосуда.
- Долгосрочное нарушение чувствительности в месте инъекции. Как и краткосрочное, является следствием «пережимания» нервов филлером.
- Контурирование (проступание) препарата под кожей. Наблюдается, если филлер вводится слишком близко к поверхности кожи.
- Побеление кожи в местах инъекций. Это осложнение после филлеров возникает по целому ряду причин. Мгновенное побеление без боли может быть вызвано наличием в препарате анестетика лидокаина. Побеление, сопровождающееся резкой болью – эмболией («закупоркой») сосуда при попадании в него препарата. Иногда это состояние вызывает ишемия (нарушение кровоснабжения) капилляров дермы – это состояние, как правило, проходит сама собой с течением времени.
- Фиброз. Уплотнение кожи в месте инъекций, проявляющееся в выработке новых волокон коллагена и разрастании соединительной ткани, является естественной реакцией тканей на любое чужеродное вещество. Таким образом, организм пытается от него отгородиться. Но иногда это разрастание носит избыточный характер – уплотнение кожи становятся слишком заметными. В отличие от рубцов фиброзные образования содержат достаточное количество кровеносных сосудов.
- Гранулемы — крошечные узелки, проступающие на поверхности кожи. Такие осложнения после филлеров появляются в результате стремления организма отгородиться от чужеродного вещества. Инородное тело заключается в своеобразные капсулы. Гранулемы бывают как воспалительного, так и невоспалительного характера.
- Изменение рельефа кожи в области введения филлера. Возникает из-за миграции филлера, его неравномерного распределения или введения слишком близко к поверхности кожи.
Как диагностируется паховая гранулема?
Иногда донованоз может быть трудно диагностировать клинически из-за различий в представлении и значительного совпадения с другими генитальными язвами. Например, на ранних стадиях его может быть трудно отличить его от шанкроида. На более поздних стадиях он может выглядеть как венерическая гранулема. Кроме того, инфекция может быть ошибочно принята за другие заболевания, такие как рак вульвы, полового члена, генитальный герпес или сифилис.
Методы диагностики донованоза – микроскопический и биопсия. Для исследования используют соскоб пораженного участка.
- Лабораторный диагноз ставится с помощью прямой микроскопии окрашенного по Гимзе мазка из раздробленной ткани с целью выявления характеристик органелл Донована. При исследовании обнаруживаются биполярные окрашенные “тела Донована”, имеющие вид палочковидных овальных тел.
- При гистологическом исследовании биопсии ткани также выявляются возбудители инфекции, что позволяет диагностировать донованоз.
Точность методов примерно одинакова, но в некоторых случаях при гистологии вероятность обнаружения органелл выше.
Возбудитель granuloma inguinale является трудным для культивирования, методика очень сложная, поэтому не применяется.
Тесты на амплификацию нуклеиновых кислот недоступны, то есть молекулярных тестов для обнаружения ДНК K. granulomatis не существует, но такой анализ может быть полезен, когда проводится в лабораториях, которые провели верификационное исследование CLIA. Это позволит от научных исследований перейти к возможному практическому применению тестирования.
Серологические тесты также бесполезны, этими методами определить паховую гранулему невозможно.
Самостоятельный уход
Вы не можете сделать многое для того, чтобы повлиять на развитие кольцевидной гранулемы. В настоящее время нет данных о том, оказывает ли влияние диета. Средства маскировки кожи могут помочь скрыть поврежденные участки.
Эта статья была переведена из рекомендаций Британской ассоциации дерматологов «Обзорная информация для пациента», адаптирована на русский язык профессором Святенко Т.В., г. Днепр, Украина.
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
Другие заболевания зубов: список зубных болезней с фото
Далее предлагаем разобрать недуги, которые могут проявиться вследствие прорезывания либо возрастных изменений.
Сошлифовывание
Патология, при которой отмечается стремительное уменьшение твердых тканей. Провоцирует истончение эмали, повреждения дентина. Может поражать как отдельно стоящие единицы, так и полноценные ряды.
Эрозия
Процесс, при котором фиксируется нарушение эмалевой целостности. Какие-то участки повреждаются симметрично. Основные признаки: изменение пигмента, разнообразные косметические дефекты, болезненная реакция на холод или острую пищу.
Патологическая резорбция
Убыль корневых тканей, вызванная хроническими заболеваниями, запущенным периодонтом или прогрессирующей пульпой. Бывает односторонней или комбинированной. При отсутствии реабилитационной и лечебной терапии наблюдается выпадение зубов.
Отложения и наросты
Представляют собой минерализованные остатки, которые образуются над или под деснами. Основной материал для формирования – частицы еды, результаты деятельности патогенных микроорганизмов, а также компоненты слюны. Запускают процессы, провоцирующие пародонтит.
Вопросы и ответы
Какой врач лечит микоз?
Для диагностики и лечения микоза необходимо обратиться к профильному специалисту – микологу. Однако эта врачебная специальность является довольно редкой, и при отсутствии такого специалиста в поликлинике следует прийти на прием к дерматологу.
Микоз – что за болезнь и чем она опасна?
Микоз – это грибковая инфекция, возбудителем которой являются микроскопические грибки. Поселяясь на тканях человеческого тела, они питаются ими, одновременно разрушая то, на чем паразитируют, – кожу, волосы, ногти, внутренние органы. При этом паразиты угнетают микрофлору тела, подстраивают под себя метаболические процессы и отравляют организм отходами своей жизнедеятельности. В результате человек постоянно ощущает недомогание, его иммунная система ослаблена, он легко заражается болезнетворными вирусами и бактериями, а у некоторых людей даже развиваются онкозаболевания.
Чем лечить микоз в домашних условиях?
Существует множество рецептов народной медицины, предназначенных для лечения микозов. Они могут использоваться как добавочные средства для борьбы с грибком, но только после одобрения лечащего врача. Наиболее действенными являются ванночки и компрессы с яблочным уксусом, спиртовая настойка на сосновых шишках, масло чайного дерева, чесночное растительное масло, березовый деготь, прополис. Однако все эти средства сами по себе не избавляют от грибка полностью. Их используют только в сочетании с антимикотическими медикаментами.
Лечение
В настоящее время существует множество средств и методик для лечения микоза практически всех видов. Основным методом служит медикаментозная терапия, которая включает препараты общего действия и местные средства, которые подбираются в зависимости от вида грибка, степени поражения, продолжительности болезни, состояния здоровья пациента и других факторов. Лучше всего поддаются лечению микозы кожи и слизистых: при соблюдении рекомендаций врача от заболевания удается избавиться в течение двух-трех недель, а иногда всего за несколько дней.
При поражении ногтей курс терапии составляет несколько месяцев, причем требуется комбинированное лечение: препараты местного действия сочетаются с системными средствами. Местные лекарственные формы чрезвычайно разнообразны: это кремы, мази, гели, спреи, лаки для ногтей, пудры, капли. Антимикотики системного действия обычно выпускаются в виде таблеток или капсул. В ряде случаев требуется полное удаление пораженного ногтя.
При выборе лекарственных препаратов дерматолог обязательно учитывает индивидуальную чувствительность возбудителя к тому или иному средству. Самостоятельное применение тех или иных препаратов часто не приносит желаемого результата, так как перед началом лечения необходимо определить вид возбудителя болезни
Важное значение при определенных грибковых инфекциях приобретает рацион питания больного. Так, во время лечения дрожжевых и плесневых грибков необходимо исключить продукты, которые содержат быстрые углеводы (сладости, мучные изделия), ферментированные продукты, алкоголь и картофель.
Лечение Эпулиса (центральной гигантоклеточной гранулёмы:
Лечение заключается в устранении травмирующего фактора и иссечении образования. Разрез делают на 2-3 мм отступя от границ эпулиса, который удаляют вместе с надкостницей, при центральной гигантоклеточной гранулеме — с участком костной ткани. После иссечения центральной гигантоклеточной гранулемы вовлеченный в процесс участок кости удаляют бором или фрезой. После удаления эпулиса края раны коагулируют. Рану закрывают марлей, пропитанной йодоформной смесью или перемещают на нее сформированный слизисто-надкостничный лоскут. Зубы в области эпулиса удаляют лишь при значительной подвижности и чрезмерном обнажении корней. При обширном поражении кости, а также рецидиве эпулиса производят частичную резекцию альвеолярной части вместе с зубами. Прогноз благоприятный, при не радикально выполненной операции возникает рецидив.
Профилактика
Правильно диагностировать гранулематозный нарост способен только высококвалифицированный врач. Грамотный доктор составит подходящую и действенную схему лечения для каждого типа недуга, что помогает вылечить болезнь до конца. Так как провоцирующими факторами формирования и распространения поражённых клеток считаются инфекционные бактерии и дисфункция иммунной защиты, в качестве профилактических мер и рекомендации выступают:
- Следовать правилам здорового питания.
- Прекратить употреблять алкогольные напитки, наркотические вещества, отказаться от курения.
- Чаще дышать свежим воздухом и выходить на прогулки.
- Систематически проветривать комнаты.
- Следить за собственными половыми связями, быть избирательным в партнерах.
- Не забывать о барьерных контрацептивах.
- Регулярно обследоваться и проходить врачебный осмотр.
Важно следовать перечисленным простым правилам, чтобы снизить вероятность появления гранулёмы в организме и уменьшить осложнение
Прогноз выживаемости и профилактика
К сожалению, при вторичном поражении брюшины, канцероматозе, диагноз чаще всего устанавливают, когда заболевание уже вошло в ту стадию, при которой полностью победить болезнь невозможно. Однако, применяемые методы лечения могут существенно продлить жизнь больного и облегчить симптомы.
При первичных опухолях брюшины прогноз зависит от локализации опухоли, типа клеточного строения и размера. При благоприятных обстоятельствах и верном выборе тактики лечения возможно полное удаление с последующей ремиссией.
Профилактикой опухолей брюшины является соблюдение общих правил профилактики онкозаболеваний, а также специфическое внимание к лицам, контактирующим с асбестом. В частности, соблюдение норм на производстве, контроль экологической обстановки в поселениях, относящихся к группе риска, своевременное обследование лиц, контактирующих с асбестом
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Причины и факторы развития
Кольцевидная гранулема у детей может появляться по разным причинам, которые до конца пока не установлены. Провоцирующий фактор – очаг хронической инфекции в виде ревматизма, тонзиллита. Повышает риски развития наличие сахарного диабета, аллергических заболеваний, патологий обменных процессов. У детей многое зависит от иммунитета. Если есть сбой, развитие новообразование будет запущено. Пиогенная гранулема у ребенка возникает из-за пиококковой инфекции. Причина развития кроется в травмах кожи, из-за которых в раны попадает инфекция. Локализуется в основном на лице, ногах, пальцах и руках. Эозинофильная гранулема у детей младшего возраста обнаруживается редко. Пик заболеваемости приходится на период от 5 до 10 лет. Такая гранулема у ребенка причины развития имеет неоднозначные. До сих пор вопрос остается открытым. Ученые предполагают, что в основе лежат иммунопатологические процессы.
Стадии развития гранулемы
От момента зарождения новообразование проходит 4 стадии. На начальном этапе происходит скопление клеток со склонностью к фагоцитозу. На второй стадии запускается процесс их быстрого разрастания. Для третьей стадии характерна трансформация фагоцитов в эпителиальные клетки. На последней четвертой стадии происходит непосредственно образование гранулемы.
3.Сыпь, неровности и волдыри
Диабетические волдыри: В редких случаях у людей с диабетом развиваются волдыри, напоминающие ожог. Они возникают на пальцах, руках, ногах или предплечьях. Диабетические волдыри обычно безболезненны и заживают самостоятельно. Они часто возникают у людей, которые имеют тяжелую форму диабета и диабетическую нейропатию.
Рассеянная анулярная гранулёма: Появление резко очерченных кольцевидных или дугообразных областей на коже. Эти высыпания при диабете чаще всего появляются на пальцах и ушах, а также груди и животе. Сыпь может быть красного, красно-коричневого или телесного цвета. Лечение обычно не требуется, но иногда применяются стероидные препараты, такие как гидрокортизон.
Виды кольцевидной гранулёмы
Из-за того, что причины кольцевидной гранулёмы до конца не изучены, формы заболевания и причинно-следственные отношения с другими заболеваниями пускай и есть, но пока разработаны не полностью.
Формы кольцевидной гранулемы:
- Типичная кольцевидная гранулема — пораженные участки кожи симметричны. Не различаются по объему и фактуре.
-
Атипичная форма:
- папулезная — расположение папул, другими словами, узелков, в виде сыпи на разных участках кожи. Чаще всего они выглядят как конусовидные образования на теле;
- диссеминированная — поражает не только участки шеи, конечностей, туловища, но и участки лица, голосистой части головы, ладоней и подошв.
- глубокая — при данной под видом, узелки располагаются не на коже, а под кожей;
- перфорирующая — такой тип атипичной гранулемы отличается наличием рубцов. Узелки пропадают не бесследно, а оставляя на коже маленькие шрамы, которые привычно называть рубцами;
- лихеноидная — высыпания появляются на слизистой. Например, в ротовой полости.
Подкожная форма
Гранулема подкожная
Данный вид гранулемы зачастую можно наблюдать у детей в возрасте семи лет. После достижения этого возраста риск появления гранулемы минимален. Дерматоз проявляется в виде образования многочисленных или единичных дермальных (редко подкожных) узлов. При такой форме дерматоза высыпания могут появиться на коже предплечий, голеней, кистей и пальцев, наиболее часто узлы появляются на голове в волосах. Бывают случаи образования гранулем в области глаза, в частности на верхнем веке.
Узлы, которые располагаются на коже конечностей, бывают как подвижными, так и плотно прилегающими к подлежащим тканям. Узлы, образованные на голове, зачастую неподвижны.
Локализованный тип
Гранулема кольцевидная локализованной формы является самой распространенной. Данная форма заболевания развивается у 90 % больных в детском возрасте.
У большей части пациентов на коже конечностей образуется обычно единичный очаг поражения. Бывают случаи, когда на коже появляется несколько очагов заболевания, но при этом число их обычно ограничено.
Что необходимо знать: у 60 % пациентов с кольцевидной гранулемой (фото представлено в статье) сыпь появляется на предплечьях или кистях, у 20 % — на голенях и стопах, у остальных 20 % больных — на других частях тела, как правило, рядом с крупными суставами.
Высыпания выглядят как плотные папулы, имеющие цвет здоровой кожи (изредка можно наблюдать незначительные покраснения). Расположение папул похоже на дугу или кольцо, причем кожа в центре очага обычно остается здоровой.
Возможно разрастание очагов гранулемы по периферии, некоторая часть высыпаний самопроизвольно разрешается, а может и рецидивировать вновь. Как правило, гранулемные кольца бывают в диаметре от 2 до 5 см, довольно редко встречаются очаги поражения, разросшиеся до огромных размеров. По контуру очаги обычно всегда округлые, но изредка можно увидеть неправильные формы. В центральной части, как правило, они несколько запавшие.
Диссеминированный тип
Данную форму гранулемы кольцевидной можно встретить, как правило, у взрослых пациентов. Появляются данные высыпания в виде папул по всему телу, имеют фиолетовый оттенок или цвет здоровой кожи. Чаще всего высыпания могут появиться на коже конечностей и туловище.
Данная форма заболевания характеризуется полиморфизм высыпаний, т. е. папулы располагаются рассеянно или сливаются в многочисленные очаги.
Прободающая
Выглядит так же, как предыдущий вариант, только в центре располагается пробка, из-под которой периодически выделяется желатиноподобное вещество. Позже покрывается корками. В половине случаев это реакция на травму. Может оставлять после себя рубцы и гиперпигментацию. Встречается у детей и подростков.
Форма перфорирующая
Одна из самых редких разновидностей гранулемы кольцевой, проявляется она только у 5 % пациентов, которые болеют данным заболеванием. Как правило, появление высыпаний наблюдается на пальцах и коже кистей. Данная сыпь представляется в виде папул с роговыми пробками и содержимым, напоминающем желе. По ходу выхода выделяемого содержания папул сыпь может преобразовываться в элементы с кратерообразным вдавлением в центре, которые покрыты корками.
Это интересно
Средства народной медицины
Врачи разрешают использовать рецепты нетрадиционной медицины. Перед использованием смеси на основе лекарственных трав рекомендуется исключить аллергическую реакцию организма. Поэтому такое лечение проходит под контролем врача. Для этого проводится тест на аллергию входящих компонентов
Стоит с осторожностью относиться к мёду и некоторым видам ягод – здесь присутствует риск крапивницы и других реакций
Чаще применяются следующие рецепты:
- Взять глицерин (капсулы или мазь) и настойку чистотела 30%. Смешать ингредиенты в пропорции 1:1 до однородной массы. В полученной смеси смочить бинт или салфетку и положить на больное место. Закрепить лейкопластырем или тугой повязкой. Оставить компресс до утра. Использовать смесь до полного выздоровления 1 раз в сутки.
- Потребуются листья шиповника (5 ст.л.) и мелко порезанный корень девясила (1 ст.л.). Ингредиенты смешать в отдельной миске, залить кипятком (1 стакан). Поставить на слабый огонь, кипятить 15 мин. Настой употреблять 1 раз в день в виде чая.
- Нужно выжать сок из редьки и моркови – по 200 мл. Сока лимона потребуется 1 ст.л. Всё вылить в приготовленную емкость и тщательно перемешать. Пить 3 раза в день по 1 ст.л.
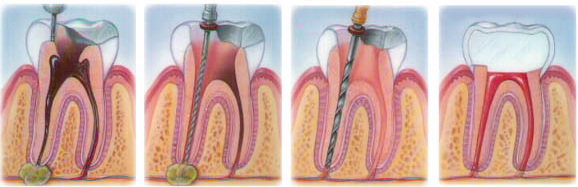
Этапы формирования гранулемы зуба
- Первый этап. При запущенном кариесе или пульпите происходит проникновение микробов в пульпарные ткани зуба, которые вскоре воспаляются и отмирают;
- Второй этап. Происходит дальнейшее развитие микробной микрофлоры, инфицирующее костную ткань;
- Третий этап. Вскоре происходит сдвигание кости с формированием на ее месте соединительной ткани, позволяющей бороться с микробами и изолирующей болезнетворную микрофлору внутри себя, при этом преобразующейся в подобие защитной капсулы. Результат данного процесса — образование гранулемы. При наличии сбоя в иммунитете пациента капсула сформированной гранулемы может вскрыться, провоцируя воспаление тканей десны, оголение зубных корней и потерю фиксации зубом.
Возможные осложнения
При отсутствии лечения или неправильно подобранной терапии, заражение может распространиться и дать неприятные последствия, в том числе:
- Еще большую прогрессию периодонтита с образованием свища.
- Альвеолит – когда воспаляется зубная лунка.
- Флюс на надкостнице.
- Омертвение тканей.
- Потерю больного и вблизи стоящих костных образований.
- Формирование гнойного абсцесса, флегмоны.
- Попадание бактерий во внутренние органы, начиная ближайшими лимфоузлами и заканчивая печенью, почками, сердцем и мозгом.
- Ассиметрию лица из-за защемления нерва или смещения воспаленным узлом частей челюсти.
- Повышение температуры, недомогание, слабость, тошноту и другие признаки интоксикации организма.