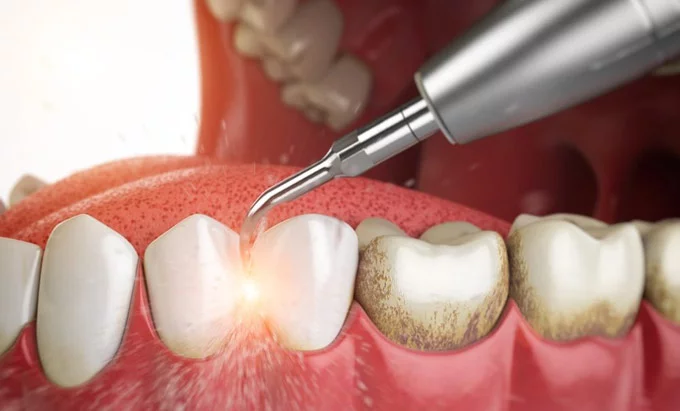
Черный зубной налёт: причины, удаление
Содержание:
- Белый зубной налет
- Оранжевый зубной налет
- Как появляется кариес
- Механизм появления налета
- Стоматологические методики удаления
- Почему зубы темнеют?
- Как избежать появления зубного камня
- Как избавиться от налета на зубах?
- Какой щеткой пользоваться?
- Как кариес диагностируют?
- Анатомия зуба, обменные процессы в полости рта
- Народные методы против зубного налета
- Реминерализующая терапия
- Метод лечения кариеса ICON
- Для чего необходима чистка зубов?
- Почему появляются белые пятна?
Белый зубной налет
ВАЖНО: Белый зубной налет, по словам специалистов, появляется у пациентов чаще всего. Мягкие беловатые отложения накапливаются в течение дня или ночи и состоят из частиц слизистой оболочки рта, пищевых остатков и микроорганизмов
Белый зубной налет не опасен для здоровья и на начальных стадиях легко поддается устранению в процесс чистки зубов.
При отсутствии правильной и своевременной гигиены ротовой полости белый налет на эмали затвердевает, формируя зубной камень. Жизнедеятельность огромного количества патогенных микроорганизмов вызывает развитие кариеса и появление неприятного запаха из полости рта.
К числу причин появления белого зубного налета специалисты относят:
- Авитаминоз;
- Неадекватная санация ротовой полости;
- Отсутствие сбалансированного питания;
- Потребление большого количества мягкой пищи (особенно у детей).
При невозможности самостоятельного устранения белого зубного налета специалисты рекомендуют посетить стоматолога для подбора эффективных методик решения проблемы.
Оранжевый зубной налет
Зубной налет оранжевого или зеленого цвета вызван грибками и возникает в большинстве случаев у детей и подростков. Грибковая инфекция отвечает за выработку красящего пигмента (хлорофилл при зеленом налете, хромогенные бактерии при оранжевом налете). Лечением в данном случае занимается педиатр и стоматолог.
Красноватый оттенок зубного налета свидетельствует о наличии порфирии – наследственного недуга, имеющего связь с нарушенной пигментацией мягких тканей. Данная болезнь может осложняться окрашиванием зубной эмали в красный цвет. Подобная ситуация наблюдается специалистами при зубной травме с разрывом пульпарной области и кровоизлиянием.
Оранжевый зубной налет подразумевает тонкую линию в пришеечной области зубов (в основном резцов). Оттенок зубной эмали варьируется от желтого до коричнево-красного. Данный пигмент может возникнуть, по мнению специалистов, под влиянием следующих внешних факторов:
- Прием медикаментозных препаратов;
- Полоскания рта раствором хлоргексидина, перманганата калия, этакридина;
- Потребление красящей пищи: кофе, чая, некоторых сортов вина и так далее.
Как появляется кариес
Основной причиной появление кариеса являются бактерии, а точнее, продукты их жизнедеятельности. Всему виной налет. Мягкий налет – естественный элемент, который появляется абсолютно у всех и является нормально реакцией на прием пищи и особенности микрофлоры рта. В налете присутствуют бактерии, которые размножаются очень быстро. Чем дольше отложения находятся на зубах – тем больше вреда бактерии успевают нанести эмали.
Основные виновники появления кариеса – стрептококки. Именно они выделяют в результате своей жизнедеятельности вещества, агрессивно воздействующие на эмаль, понемногу разрушая ее.
Благоприятная для размножения бактерий среда возникает при условии:
- Неправильной или недостаточно гигиены. Налет остается на плохо почищенных зубах.
- Несбалансированный рацион и проблемы с ЖКТ. Эти факторы могут менять кислотно-щелочной баланс, снижая сопротивляемость организма и создавая условия для активного размножения бактерий.
- Недостаток витаминов.
- Врожденные особенности, при которых налет образуется быстрее и в больших количествах.
- Сниженный иммунитет.
Механизм появления налета
Верхний слой зубной эмали — это очень тонкая мембрана, пелликула. Через этот тонкий слой толщиной всего 1 микрометр зубы взаимодействуют с микрофлорой полости рта и слюной. В составе этой мембраны есть ферменты, антитела, протеины и множество других веществ.
В слюне в норме содержатся бактерии. В процессе своей жизнедеятельности они выделяют особые вещества, с помощью которых и прикрепляются к пелликуле. В итоге постепенно зуб обрастает мягким налетом — к уже прикрепившимся бактериям присоединяются лейкоциты из слюны, остатки пищи, новые бактерии и другие соединения.
Обычно налет становится заметным глазу только спустя 7 часов после чистки. Однако если во рту уже есть зубной камень, либо у человека нарушен кислотно-щелочной баланс, налет становится виден и раньше.
Стоматологические методики удаления
Как удаляют налет на зубах у стоматолога? В настоящее время профессиональные стоматологи-гигиенисты и терапевты располагают несколькими действенными методиками – от примитивных до высокотехнологичных. Выбор зависит от клинической ситуации и состояния здоровья пациента, а также его возраста. Также может применяться сразу несколько способов, которые дополняют друг друга. Рассмотрим, как можно быстро убрать бактериальный, пигментированный, коричневый никотиновый налет с зубов и между зубов при помощи профессиональной чистки или профессиональной гигиены полости рта.
Ультразвук для удаления твердых отложений
Ультразвуковые волны тщательно дробят над- и поддесневые отложения, которые затем вымываются при помощи водяной струи. Причем таким способом можно полностью убрать налет как с передней, так и с задней части зубов, а также между ними. Эмаль и десны при этом не страдают, но если минерализованных наслоений было очень много или есть повышенная чувствительность зубов, то в течение пары дней после процедуры может быть небольшой дискомфорт.
«Я хожу на ультразвук к стоматологу каждый год или полтора. Камень быстро нарастает, десны кровить начинают. В общем, надо от этой беды избавляться, чтобы к протезисту идти не пришлось потом… Не сказал бы, что ультразвук это больно, но немного неприятно. Что поделать, здоровье иногда требует жертв».
Евгений А., отзыв с сайта gidpozubam.ru
Лазерное удаление
Лазерный луч безболезненно разрушает каменные отложения, испаряя в них воду. Собственная эмаль при этом совсем не повреждается, а десны даже приходят в тонус. Дополнительно оказывается бактерицидное действие. Единственный минус метода – высокая стоимость.
Ручное удаление
Ручной – это самый старый метод удаления твердых каменных отложений. Его суть в отрывании или выскабливании камня при помощи ручных инструментов (крючков-кюрет). Метод травмирующий, особенно если камень уже «пророс» глубоко под десны, но в ряде случаев это единственный возможный метод удаления. А чтобы пациент не чувствовал боли, десны заранее обрабатываются анестезирующим гелем.
Химический способ
Химический метод существует как отдельный, но чаще всего после него дополнительно воздействуют на отложения ультразвуком, лазером или работают вручную. Суть в том, что зубы покрываются скалинг-гелем с активными химическими веществами – перекисью водорода, соляной кислотой. В результате химической реакции налет размягчается и смывается струей воды либо инструментами / аппаратами.
Щадящая пескоструйная чистка Air-Flow
Методика Air-Flow («Эйр-Фло») очень хорошо подходит для удаления бактериальной пленки и мягких отложений – а с твердым камнем она просто не справится. В процессе чистки зубы обрабатываются смесью воды, воздуха и специального абразивного порошка, которая подается под напором. В результате пленка и мягкий налет буквально счищаются с поверхности, а эмаль остается в первозданном виде. Причем приятным бонусом становится тот факт, что она даже отбеливается на 1-2 тона.
Интересно знать! Часто пациенты-мужчины спрашивают – как убрать налет курильщика на зубах? Здесь может возникнуть такая ситуация, что ни один из вышеуказанных методов не поможет, т.к. пигмент из табачного дыма уже сильно «въелся» в эмаль
В этом случае можно обратить внимание на офисное отбеливание, которое осветляет даже застарелые пигментации
Домашние способы удаления
Как очистить налет с зубов в домашних условиях? Здесь многое зависит от плотности отложений. Если они мягкие и появились недавно, то снять их дома поможет щетка с щетиной средней жесткости. Если же это желтая или темная пигментированная пленка – от чая, кофе, сока, вина или табачная, то для ее удаления можно воспользоваться жесткой щеткой и зубной пастой с высокой абразивностью (выше 100 RDA). Но пользоваться такими агрессивными средствами лучше после консультации со стоматологом, потому что к ним имеются противопоказания – к примеру, слабая эмаль, трещины и т.д.
Чем еще можно самому удалить налет на зубах? Помимо абразивных, есть зубные пасты с активными химическими веществами – ферментами растений, пероксидом карбамида, к примеру. Ими можно попробовать убрать дома желтую бактериальную пленку, а вот с коричневой, черной добиться результата вряд ли получится безопасно и быстро. Во-первых, можно повредить эмаль. Во-вторых, у края десны или между зубов скорее всего «нарос» камень (который, как уже отмечалось, дома снять нельзя) – то есть сверху зуб будет белым, а у десны коричневым, что совсем не эстетично. И даже опасно, т.к. повышается риск пришеечного кариеса и пародонтита.
Почему зубы темнеют?
Цвет зубов определяется оттенком эмали. От природы у большинства людей она имеет светло-бежевый или кремовый оттенок. К потемнению могут приводить разные факторы.
Курение.
У заядлых курильщиков зубы имеют грязно-желтый или коричневый оттенок. Причина — в смолах, которые оседают во рту во время курения.Табачный налет прочно держится на поверхности эмали, особенно в тех местах, где зубы соприкасаются друг с другом. Удалить этот налет при помощи обычной щетки и пасты практически невозможно.
Кофе и чай.
Эти напитки способны окрашивать эмаль и зубной налет в коричневый цвет. Если вовремя не удалять такой налет, со временем эмаль покрывается темным зубным камнем, который сложно убрать без профессиональной помощи стоматолога.
Несоблюдение правил гигиены.
Потемнение возникает и в том случае, когда человек плохо ухаживает за полостью рта: нерегулярно или неправильно выполняет чистку, плохо удаляет налет.
Кариес.
Это распространенное стоматологическое заболевание обычно начинается с появления кариозного пятна, которое меняет цвет эмали в более темную сторону.
Как избежать появления зубного камня
Профилактика зубного камня – простая и доступная процедура. Она поможет защититься не только от минерального налёта, но и от других стоматологических заболеваний. Чтобы избежать появления зубного камня, необходимо:
- Регулярно чистить зубы. Два раза в день, утром и вечером, 2-3 минуты. Не стоит налегать на зубную щётку, чтобы не поцарапать эмаль, но и водить ею будто пёрышком тоже не стоит. Подберите оптимальную силу нажатия;
- Используйте разнообразные средства гигиены полости рта. Флоссы помогут удалить минеральный налёт из межзубных промежутков, ирригаторы – из пародонтальных (десневых) карманов, ополаскиватели – избавиться от вредоносных микроорганизмов;
- Используйте качественные средства домашней гигиены. Не экономьте на зубной пасте – услуги стоматолога всё равно могут обойтись дороже, чем те 50-100 рублей, которые удалось сэкономить;
- Ешьте 4-6 раз в день, но по чуть-чуть. Не стоит перекусывать каждые несколько десятков минут, особенно снеками вроде чипсов, печенья или конфет;
- Возьмите в привычку полоскать рот водой после каждого приёма пищи. Это поможет смыть микроорганизмы, бактериальный налёт и частички продуктов питания;
- Ешьте больше твёрдой, здоровой пищи. Например, перекусывайте морковью и яблоками. А вот от мягких и калорийных продуктов (печенья, пирожных и так далее) стоит отказаться;
- Регулярно посещайте стоматолога.
Эти советы помогут защититься не только от зубного камня, но и от других стоматологических проблем. Также они окажут положительное действие на желудочно-кишечный тракт. А значит – и остальной организм скажет «Спасибо».
В нашем стоматологическом центре не только помогут вам справиться с зубным камнем, проведя профессиональную чистку на современном оборудовании, но и научат правильной повседневной гигиене полости рта. Процедура займёт около часа, будет безболезненной и спокойной, а сразу после её окончания вы сможете радовать окружающей своей красивой, уверенной и белоснежной улыбкой!
Как избавиться от налета на зубах?
Если вы отмечаете изменение цвета зубной поверхности, то для борьбы с ним рекомендуется обратиться к стоматологу. Врач сможет точно определить его причину, затем провести профессиональную чистку с минимальным риском осложнений. Однако на начальных этапах удаление налета на зубах можно провести в домашних условиях, если придерживаться проверенных на практике рекомендаций.
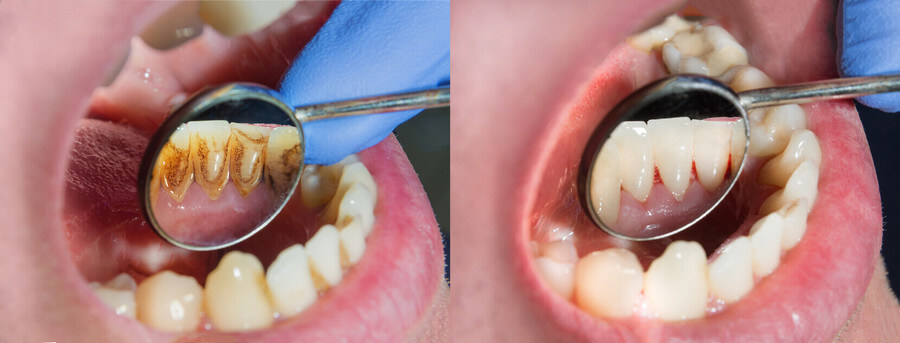
Как убрать зубной налет дома?
Отложения, вне зависимости от причины появления, доставляют эстетический дискомфорт. До преобразования мягкой пленки в твердый камень можно попробовать избавиться от нее в домашних условиях. Для лечения зубного налета дома используются следующие методики:
- Использование ирригатора. Аппарат способствует тщательному удалению остатков пищи и тонкой пленки путем направленной струи воды. Ирригатор помогает очищать даже труднодоступные для зубной щетки места, например, промежутки между зубами.
- Пищевая сода. Методика подходит для одноразового использования, так как сода при частом применении негативно сказывается на состоянии эмали. Для проведения чистки нужно разбавить соду небольшим количеством воды до образования пасты, а затем аккуратно почистить ею зубы.
- Раствор соли и соды. Средство используется для полоскания рта перед регулярной чисткой обычной пастой. Для этого небольшое количество соды и воды разбавляют в теплой кипяченой воде.
- Перекись водорода. Средство также подходит для одноразового применения. Перекись 3 % добавляют в воду, а затем смоченным в ней ватным диском протирают поверхность эмали.
Профессиональное удаление
Обращение в стоматологию – оптимальное решение при образовании налета и зубного камня. Клиника «Нуримед» предлагает современные методы устранения проблемы, оказывающие щадящее воздействие на эмаль, но эффективно удаляющие отложения. В современной стоматологии применяются следующие способы борьбы с налетом:
-
Использование лазера. Относительно недавняя технология, которая отличается высокой эффективностью, не имеет противопоказаний. Цена такой методики соответствует получаемым результатам. Лазерная техника позволяет не только эффективно убрать отложения, не оказывая негативного воздействия, но и успешно избавиться от патогенных микроорганизмов.
-
Ультразвуковая методика. Используется аппарат ультразвука, с помощью которого направляются волны на зубные отложения. Отложения отслаиваются, а эмаль становится более гладкой. Последний фактор мешает бактериям крепко фиксироваться, поэтому эффект от чистки держится дольше.
-
Воздушно-абразивная техника. Используется специальное оборудование, которое направляет на зубные ряд микрочастицы особого порошка для размягчения налета, воды и воздух. Налет эффективно отслаивается от эмали.
Изолированное устранение отложений без выяснения причины их активного образования не избавит от проблемы. Если эмаль темнеет из-за воздействия внешних факторов, приходится применять дополнительные техники осветления. Например, удаление темного налета на зубах от сигарет – достаточно сложная процедура, эффект от которой не продержится долго, если продолжать курить.
Обращение к квалифицированным стоматологам клиники «Нуримед» гарантирует комплексный подход к проблеме изменения цвета эмали и образования отложений.
Какой щеткой пользоваться?
Для чистки зубов подходят как обычные зубные щетки, так и электрические. Первые отличаются невысокой ценой, доступны абсолютно всем, подходят для детей до трех лет. Электрические воздействуют на загрязнения в полости рта более интенсивно, удаляют больше зубного налета, лучше очищают межзубные промежутки, но их не рекомендуют применять детям младше трех лет и при некоторых заболеваниях.
При выборе любой щетки — обычной или электрической — нужно учитывать возраст, состояние зубов и десен. Детям выбирают щетки с ультрамягкой короткой щетиной с закругленными кончиками, которые не будут царапать тонкую детскую эмаль и травмировать нежные десны. Взрослым с чувствительными зубами рекомендуют выбирать щетку с мягкой щетиной. Тем, у кого здоровые зубы и десны, нет сильного налета, подойдет щетина средней жесткости. Для борьбы с сильным налетом и зубным камнем выбирают жесткие и очень жесткие щетки.
Важное условие — щетина должна быть синтетической. Она мягче воздействует на десны, быстрее высыхает, в ней гораздо медленнее накапливаются бактерии
Хорошо, если щетка имеет нескользящую прорезиненную ручку. Такие модели хорошо лежат в руке и удобны в использовании, особенно для детей.
Любую щетку нужно менять раз в квартал. Обычную меняют целиком, у электрической замене подлежат съемные насадки.
Как кариес диагностируют?
Сложность диагностики кариеса на раннем этапе состоит в том, что зуб не причиняет пациенту никакого беспокойства. На приеме у стоматолога диагноз ставится после проведения ряда стандартных исследований:
- Визуальный осмотр — основной метод диагностики, с помощью которого опытный стоматолог может сразу определить, есть ли у пациента кариес и как его можно вылечить.
- Осушение эмали. Еще один диагностический метод, суть которого в том, что на подсушенной эмали лучше заметны матовые области, которые могут указывать на начальную стадию кариозного процесса.
- Зондирование, то есть осмотр поверхности зубов с помощью стоматологического зонда, помогает выявить шероховатости, размягченные ткани, которые могут быть признаком стоматологического заболевания.
- Окрашивание поверхности зубной эмали. Для диагностики кариеса в стадии пятна зубы иногда окрашивают специальными красителями (например, метиленовым синим). Он не оставляет следов на здоровой эмали, но слегка окрашивает кариозные пятна.
После диагностики врач-стоматолог определяет подходящий метод лечения кариеса зубов.
Анатомия зуба, обменные процессы в полости рта
Зуб
- Коронка – верхняя видимая часть зуба.
- Шейка – переходная часть между корнем и коронкой зуба.
- Корень – часть зуба, утопленная в ячейку челюстной кости.
- Зубодесневой карман – небольшое пространство между десной и корнями зуба.
Ткани зуба:
- Цемент – плотная минерализованная костная ткань, покрывающая корни зуба.
- Пульпа – рыхлая соединительная ткань, заполняющая полость зуба. Содержит волокна, нервы и кровеносные сосуды.
- Дентин – плотная твердая волокнистая субстанция, составляющая основную часть зуба. Дентин имеет сходство с костной тканью, но не содержит тел клеток и в его составе меньше кальция. В ходе жизни человека дентин постоянно обновляется, в отличие от эмали.
Химический состав дентина:
- 70% неорганических веществ (гидроксиаппатит кальция, фосфат магния, фторид кальция)
- 30% воды и органических веществ (коллагеновые волокна и клеточные включения).
Строение дентина:
- Основное вещество дентина имеет несколько компонентов: предентин, интерглобулярный, околопульпарный, зернистый слой Томса. Структура основного вещества — это коллагеновые фибриллы (нити), собранные в пучки, и расположенные между ними белковые и минеральные включения. Частицы пигмента придают дентину желтоватый оттенок.
- Дентинные канальцы – трубочки, пронизывающие основное вещество, которые идут от пульпы к эмали. в полостях канальцев содержатся нервные окончания, отростки одонтобластов и дентинная жидкость. С ними связана чувствительность зуба, которая возникает при раздражении нервных окончаний через истонченную эмаль.
Эмаль – полупрозрачная твердая наружная оболочка зуба, самая плотная ткань в организме. Однако она довольно хрупкая и может трескаться от ударов и перепадов температур. Толщина эмали в коронке 3,5 мм, а в шейке 0,1 мм. Эмаль не содержит клеток, как другие ткани и органы, а состоит из кристаллов, собранных в пучки — призмы. Поэтому она не способна к восстановлению и регенерации и трещины на эмали не затягиваются.
Химический состав зубной эмали:
- 95% неорганические вещества (гидроксиапатит магний, карбонаты, фосфаты кальция, а также фтор, цинк, медь, железо);
- 4% органические вещества (белки, жиры, углеводы);
- 1% жидкости.
- Минерализация – поступление минеральных веществ из дентина и из слюны. Если преобладают процессы минерализации, то эмаль укрепляется, уменьшается чувствительность зубов к горячему и холодному, снижается риск развития кариеса. Основа минерализации – это притягивание отрицательно заряженных ионов кальция и фосфора, к положительно заряженным ионам молекул эмали.
- Деминерализация – выход минеральных веществ из эмали в окружающие ткани. При преобладании этого процесса эмаль становится хрупкой, истончается и повышается риск развития стоматологических болезней. Этот процесс преобладает на участках, покрытых зубным камнем и крупными скоплениями зубного налета.
Этапы формирования зубного камня
- Пелликула
ПелликулаСостав.Время образования.Место образования.
- Мягкий зубной налет
Мягкий зубной налетСостав. Время образования. Место образования.
- Зубная бляшка
Зубная бляшка –
- Первый этап – первичная колонизация. Благодаря электростатическому взаимодействию к пелликуле, присоединяются микроорганизмы защитной микрофлоры ротовой полости. Белки пелликулы притягивают противоположно заряженные клетки бактерий, которые прикрепляются к пелликуле с помощью особых выростов мембраны (пилей).Обычно это непатогенные стрептококки (S. Oralis, S. Mitis, S. Intermedius, S. Sanguis).
- Второй этап — размножение. Бактерии начинают активно размножаться. За первые 24 часа масса зубной бляшки удваивается.
- Третий этап – вторичная колонизация. Присоединение бактерий из окружающей среды (более 50 видов). Среди них большое количество патогенных видов, способных вызвать кариес и воспаление десен.
Состав.Время образования.Место образования.
- Зубной камень
Зубной камень –Состав. Время образования. Место образования. Как происходит процесс минерализации зубного камня?теория адгезии
Народные методы против зубного налета
Для борьбы с зубным налетом подходят некоторые народные средства. Они считаются не очень эффективными, зато эти средства естественные и безопасные. Очистку зубных отложений можно попробовать произвести следующим образом:
- После еды употреблять морковь или яблоко (при разжевывании твердых фруктов или овощей налет счищается с зубных тканей).
- Смешать сок лимона с соком тертой редьки и немного подержать во рту. После процедуры рот нужно прополоскать чистой водой.
- Натирать зубы мягкой стороной кожуры банана или цитрусовых в течение пяти минут. По окончании процедуры зубы очищаются зубной пастой и щеткой.
- Почаще есть клубнику и землянику (в этих ягодах содержатся вещества, размягчающие зубной налет).
- Залить стаканом кипятка высушенный полевой хвощ в количестве тридцати граммов и настоять. Настойкой нужно в течение месяца полоскать рот дважды в день.
- Залить кипятком сухой чистотел и четыре часа топить его на водяной бане. Настойку охладить и использовать для ополаскивания рта после еды.
- Сжечь баклажан и раскрошить пепел, посыпать пеплом зубную щетку и нанести пепел на эмалевое покрытие зубов. Чистить зубы не нужно, пепел немного держится во рту, затем его надо выплюнуть и прополоскать рот.
- Сварить измельченный корень лопуха в количестве одной столовой ложки и несколько подсушенных стручков фасоли. Варить ингредиенты нужно три часа, полученный отвар используется для полоскания рта с частотой от пяти до шести раз в день.
Реминерализующая терапия
Белые пятна при кариесе являются участками деминерализации эмали. Убрать их реально, если восстановить баланс минеральных веществ в зубной эмали. Сделать это можно при помощи реминерализующей терапии. Она бывает аппликационной или проводится с применением специальной каппы. В первом случае зубную поверхность покрывают концентратом для реминерализации, во втором — используют герметичную каппу, индивидуально изготовленную по слепку челюсти. По назначению врача пациент будет сам заполнять каппу реминерализующим составом и надевать ее на зубы. Чаще всего для ремотерапии применяют растворы глюконата или глицерофосфата кальция, а также гели с фосфатом кальция.
Ремотерапия помогает убрать кариес в виде пятна, способствует укреплению зубной эмали, восполняет нехватку минеральных веществ (преимущественно фосфатов и кальция), снижает чувствительность зубов, препятствует дальнейшему развитию кариозного процесса, сохраняет естественный здоровый вид зубов.
Метод лечения кариеса ICON
Сравнительно новый метод лечения кариеса ICON применяется у взрослых и детей с трех лет
Важное условие — чтобы пациент мог спокойно сидеть в стоматологическом кресле не менее получаса.
Как и другие малоинвазивные способы лечения, он эффективен только на ранней стадии
Технология ICON была разработана в Германии, сертифицирована в Европе, долгие годы успешно применялась в разных европейских странах. Сегодня этот метод набирает популярность и в России.
Зубная эмаль имеет пористую структуру, что позволяет бактериям проникать в поры и с помощью кислоты оказывать разрушительное влияние на зубы.
Инфильтрационный метод лечения предполагает, что белые пятна на эмали стоматолог обрабатывает специальным герметиком, который запечатывает поры эмали и не дает бактериям дальше разрушать зубные ткани.
Метод инфильтрации в нашей стране используют как альтернативу глубокому фторированию. Он является безболезненным, не требует глубокого вмешательства в ткани зуба, проводится за одну процедуру, дает эффективный результат по остановке кариозного процесса.
Лечение проводится в несколько этапов. Сначала зубы очищают от налета и камня, после чего обрабатывают пораженный участок протравочным гелем на основе кислоты. Этот препарат воздействует только на пораженные ткани зуба.
Второй этап предполагает осушение поверхности зубной эмали, а завершающий — ее обработку инфильтрирующим препаратом. Этот состав выполняет роль герметика, закрывает поры и обеспечивает защиту зубной эмали от действия бактерий.
Для чего необходима чистка зубов?
Даже если Вам даны красивые и здоровые от природы зубы, это не исключает необходимости тщательного ухода за ними. Вот основные причины, по которым чистка зубов является рекомендованной для всех:
- Основное показание — скопившийся на зубах налет и минеральные отложения. Они образуются из-за недостаточно регулярной гигиены полости рта, чрезмерного употребления чая, кофе, курения.
- При ношении брекетов чистку всех зубов делать просто необходимо. Под несъемными системами застревают кусочки пищи, самостоятельно удалить которые только при помощи щетки довольно сложно. В результате образуется налет, затем превращающийся в зубной камень и разрушающий эмаль.
- Чистка зубов в клинике также подходит тем, кто хочет отбелить зубы. После процедуры некоторые пациенты с удивлением обнаруживают, что цвет эмали у них гораздо светлее — его просто не было видно под налетом.
- Профессиональную чистку зубов также проводят перед установкой пломб, ведь нужно подобрать цвет пломбировочного материала к родному оттенку эмали зубов пациента.
В современной стоматологии существует несколько видов чистки зубов. Какой из них выбрать в конкретном случае — решает врач в зависимости от причины и состояния полости рта.
Почему появляются белые пятна?
Чтобы понять причину их образования, рассмотрим, как формируется ногтевая пластина. Зарождение ногтя происходит в ногтевом матриксе. Часть его находится под нижним ногтевым валиком, а часть видна и называется лунулой. Это белый полукруг у основания ногтя. Особенно хорошо он заметен на большом, указательном, среднем пальце.
Итак, как растет ноготь?
Новые клетки ногтевой пластины образуются в матриксе и называются онихобласты. Эти «молодые» клетки ногтевой пластины живые, так как к зоне матрикса подходят кровеносные сосуды, нервные окончания. Так онихобласты получают необходимые для жизнедеятельности питательные вещества. По строению они мягкие, округлой формы, белого цвета. Именно поэтому лунула, в которой есть онихобласты, заметно светлее остальной зоны ногтевой пластины.
По мере того как новые клетки продвигаются в направлении свободного края, они орогевают и отмирают. При этом расплющиваются, становятся прозрачными, соединяются между собой в слои. Если из-за травм зоны роста или других факторов в этом процессе происходит сбой, мы видим на ногте белые пятна.
Все причины появления лейконихии делят на внешние и внутренние.
К внешним причинам относятся неправильный уход, травмы.
Появление белых пятен, полос или точек на ногтевой пластине вызывают следующие факторы:
- неаккуратный, агрессивный маникюр или педикюр;
- частое наращивание;
- ношение искусственных гелевых или акриловых ногтей большой длины;
- снятие декоративного лака средствами с ацетоном;
- удаление гель-лака растворителями, когда ногти замачивают, оборачивают фольгой;
- контактная аллергия, раздражение на некачественный декоративный лак, базу, отвердитель, жидкость для снятия лака;
- непрерывное использование декоративных лаков, когда ногти не успевают “отдыхать” и восстанавливаться;
- травмы в области верхней фаланги пальца (случайные удары, ушибы, защемления);
- привычка грызть ногти;
- работа без защитных перчаток с агрессивными химическими реагентами, растворителями, красками, моющими средствами;
- ношение тесной, сдавливающей обуви (приводит к лейконихии на ногтях пальцев ног).
Из внутренних причин к появлению белых пятен приводят:
- длительный прием противомикробных средств из группы сульфаниламидов;
- побочные эффекты цитотоксических препаратов, препаратов для системной химиотерапии;
- отравление тяжелыми металлами (свинец, мышьяк);
- железодефицитная анемия;
- нарушения в работе щитовидной железы;
- неполноценное питание, постоянные диеты, голодания с целью похудеть;
- хронические болезни (сердечная недостаточность, цирроз печени, патологии почек, диабет);
- патологии органов ЖКТ (язва желудка, язвенный колит);
- нарушения обмена веществ, проблемы с перевариванием белка в ЖКТ;
- бактериальные инфекции ногтевой пластины, грибок ногтей (онихомикоз);
- воспаление легких;
- хронические дерматологические болезни (экзема, псориаз).
Самая распространенная причина лейконихии ногтей рук или ног – это травма, приводящая к повреждению матрикса или ложа. Ногтевая пластина растет медленно со скоростью примерно 3 мм в месяц. Поэтому белое пятно в ее центре может быть следствием удара или защемления, которое произошло 2 месяца назад. Часто человек даже не помнит об этой травме. К таким повреждениям относятся защемление пальца дверью, выдвижным ящиком, удар, привычка барабанить ногтями по столу, ношение тесной обуви.
Причиной могут быть нервные стрессы, обычные простудные болезни, протекающие в тяжелой форме с развитием осложнений со стороны органов верхних и нижних дыхательных путей.