Выделения после родов
Содержание:
- Желтый налет на языке: причины и лечение
- Обзор
- Особенности лечения для мамы
- Техника сцеживания молочной железы
- Препараты для снижения температуры
- Когда матери нельзя кормить грудью?
- Грудное вскармливание при заболеваниях
- Чем снижать температуру?
- Как лечить простуду
- Диагностика и лечение
- Какой врач лечит сыпь на губах
- Что делать, чтобы понизить температуру?
- Респираторные инфекции, ОРВИ
- Способы лечения простуд и влияние на ребенка
- Цветность
- Кандидоз (молочница)
Желтый налет на языке: причины и лечение
Иногда ответ на вопрос, почему желтый налет на языке внезапно появился, максимально прост. Если причины языка с желтым налетом у взрослых связаны с окрашиванием пищевыми продуктами, то понять, от чего это произошло, легко. Желто-коричневый, желто-зеленый или налет иного цвета появляется после того, как человек поел. Он легко счищается с помощью щетки и не появляется больше, если человек больше не ест окрашивающих продуктов.
Нарушения функции печени
Наиболее часто ответ на вопрос, почему язык желтого цвета, связан с патологиями печени, а также внутрипеченочных желчных протоков. В такой ситуации нарушается обмен желчных пигментов. В итоге мягкие ткани организма, в том числе и слизистая языка, окрашиваются в желтый. Если произошло подобное, речь, скорее всего, идет о печеночной или паренхиматозной желтухе. Спровоцировать такое состояние могут следующие заболевания:
- Гепатит – воспалительный процесс печени, имеющий токсическое вирусное или алкогольное происхождение. В таком состоянии в организме происходит повреждение клеток печени, вследствие чего нарушается связывание прямого билирубина. Он является для организма токсичным. Проникая в кровь, желтый пигмент окрашивает мочу в характерный оттенок пива. Гепатит можно заподозрить, если пожелтел язык, у человека желтые зрачки, кожа, его беспокоит разбитость, слабость, боль в правом подреберье из-за растяжения капсулы увеличенной печени. В таком состоянии желтизна имеет лимонный оттенок.
- При циррозе печени гибнут клетки печени, и в ней образуются узлы. Восстановление структуры печеночной ткани при циррозе происходит неправильно, узлы сдавливают желчные протоки в печени, и в итоге нарушается как продукция желчи, так и ее отток. Происходит нарушение и дезинтоксикационной функции печени. Продукты белкового обмена попадают напрямую в кровь. В таком состоянии у больного увеличена печень (на поздних стадиях она уменьшена), его беспокоят тупые боли в области правого подреберья, зуд кожи. Нарушается память, сон. Также развивается желтуха. При этом и кожа, и язык окрашиваются в темно-желтый оттенок. Поэтому если у человека проявляются указанные признаки и темный желтый язык, на какое заболевание это указывает, нужно выяснить незамедлительно.
- Первичный рак клеток печени встречается относительно редко. Как правило, происходит поражение печени метастазами при опухолях поджелудочной железы, груди, прямой кишки, легких.
Поражения желчевыводящих путей
Ответом на вопрос, почему желтеет у человека язык, может быть болезнь, связанная с поражением желчного пузыря: это желчнокаменная болезнь, воспалительные процессы, опухоли. Просвет желчных путей, по которых транспортируется желчь, сужается, и отток желчи становится менее активным. Как следствие, слизистые оболочки, склеры, кожа становятся зеленовато-желтыми. На языке налет также зеленовато-желтый. У людей, болеющих такими недугами, периодически проявляется горечь во рту, боль, рвота и тошнота. Возможен подъем температуры. Сильная боль и другие неприятные симптомы часто появляются после потребления жирной пищи, физических нагрузок, сильной тряски.
Надпеченочная желтуха
Если желтый язык, что это значит? Точный ответ можно получить по результатам анализов. Причиной такого явления может быть надпочечная желтуха, проявляющаяся как следствие избытка билирубина, который организм не успевает выводить.
Ответом на вопрос, что означает желтоватый налет, могут быть следующие состояния:
- Слишком сильный распад эритроцитов в кровяном русле, если у человека есть приобретенная или врожденная гемолитическая анемия (также серповидноклеточная анемия, микросфероцитарная талассемия).
- Неполноценный синтез эритроцитов (недостаток витамина В 12, эритропоэтическая уропорфирия).
- Отравление тринитротолуолом, углеводородами, сероводородом, мышьяком, фосфором.
- Обширные синяки, как внутренние, так и наружные, инфаркты внутренних органов.
- Лечение сульфаниламидами, их передозировка.
Обзор
Молочница у детей — это распространенное и, как правило, легкое заболевание, вызываемое грибком, которое обычно развивается в ротовой полости и называется кандидозным стоматитом. Чаще всего оно встречается в возрасте до двух лет.
Молочница наиболее распространена среди младенцев в возрасте около четырех недель, но может развиться и у детей более старшего возраста. Преждевременно рожденные дети (раньше 37 недели беременности), имеют повышенный риск развития молочницы новорожденных.
Главным симптомом молочницы является появление одного или нескольких белых прыщиков или пятен во рту ребенка. По виду пятна могут напоминать творог. Прочие симптомы молочницы у детей включают в себя:
- отказ от груди или нервозность, когда вы прикладываете ребенка к груди;
- белесый цвет слюны.
Для лечения молочницы существуют несколько противогрибковых гелей. Перед использованием этих гелей необходимо проконсультироваться с педиатром или фармацевтом, так как некоторые из них не подходят для очень маленьких детей.
Если вы кормите ребенка грудью, а у него развилась молочница во рту, он может заразить вас. Болезнь может поразить ваши соски и грудь, это называется молочницей сосков. Симптомы молочницы сосков включают в себя:
- боль при кормлении грудью, которая может не проходить после завершения кормления;
- потрескавшаяся, шелушащаяся или чувствительная кожа сосков и ареол (темной области вокруг соска).
Особенности лечения для мамы
Отказываться от кормления ребенка показано только при особых состояниях, когда болезнь протекает тяжело, на фоне очень высокой температуры, если маме назначен курс антибиотиков или других сильнодействующих препаратов. Народные методы лечения простуды при грудном вскармливании безвредны и очень щадящие, но если их взять на вооружение сразу, то чаще всего болезнь удается победить без медикаментов. К безопасным вариантам относятся:
- теплый витаминный чай с малиной;
- тонко нарезанные кусочки лимона с медом;
- подогретое молоко со сливочным маслом;
- обогащенная минералами вода (не газированная);
- сборы трав с ромашкой, липовым цветом, календулой, мятой.
Соблюдайте постельный режим, позвольте родственникам разгрузить себя от домашних хлопот, как можно больше лежите. Можно парить ноги с горчицей, если нет температуры.
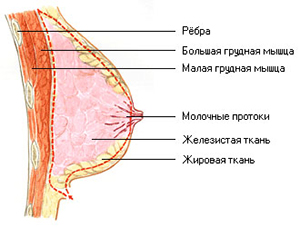
Техника сцеживания молочной железы
В начале необходимо провести мероприятия, которые способствуют выработке окситоцина:
- Создать спокойную обстановку
- Принять теплый душ (негорячий) либо опустить грудь в ёмкость с теплой водой
- Провести массаж вдоль позвоночника в грудном отделе
- Можно выпить теплый чай или напиток (например, отвар шиповника)
Далее следует занять удобное положение: сесть и наклонится вперед, затем опереться на стол или стул. В таком положении молочная железа свисает вниз, облегчая отток молока из груди и сам процесс сцеживания.
Затем необходимо расположить ладонь и четыре пальца (указательный, средний, безымянный и мизинец) под молочной железой. Далее указательный и большой палец — по краям ареолы друг напротив друга.
Потом приступить к процессу сцеживания, направляя ритмично большой и указательный палец вглубь молочной железы. Таким образом, происходит надавливание на млечные синусы и основание соска. Во время сцеживания необходимо менять положение пальцев, двигаясь вокруг ареолы и обеспечивая равномерное сцеживание из всех участков молочной железы.
Во время сцеживания периодически в течение нескольких минут проводится массаж молочной железы: легкое поколачивание пальчиками (вибрационный массаж), проведение костяшками пальцев по молочной железе, начиная от её основания и двигаясь к соску (не надавливая!). Затем сцеживание возобновляется. И так повторяется несколько раз в течение одного сеанса сцеживания.
Сцеживание прекращается, когда женщина уже не чувствует болезненно наполненную грудь. То есть, молочная железа мягкая, безболезненная и без участков уплотнения.
Нередко врачи назначают ультразвук на область молочных желез при лактостазе. Колебания ультразвука улучшают отток молока из груди, тем самым облегчается сцеживание.
Важно! Нельзя с усилием разминать, сдавливать, сжимать и травмировать молочную железу. Поскольку можно раздавить пузырьки, наполненные грудным молоком
После таких действий усиливается застой молока и повышается температура тела.
Более подробно о сцеживании вы узнаете, прочитав нашу статью Сцеживание молока или посмотрев видео, любезно предоставленное сайтом www.medicinadlyaludey.ru
Сцеженное грудное молоко можно использовать, создав «молочный банк» дома в холодильной или морозильной камере на случай непредвиденных ситуаций. Например, если мама заболела (на время лечения рекомендовано прекратить грудное вскармливание) либо ей необходимо уйти на несколько часов из дома и так далее.
Как организовать «молочный банк» в домашних условиях читайте в нашей статье Как запасти грудное молоко
Однако только сцеживание не гарантирует от возможного развития лактостаза. На самом деле лучше всего опорожняет мамину грудь кроха во время кормления. Поэтому необходимо часто и правильно прикладывать к груди ребенка в различных позах, чтобы молочная железа полностью опорожнилась.
Однако если имеется уплотнение на ограниченном участке молочной железы, то лучше придерживаться правила: подбородок ребенка во время кормления должен находиться на стороне уплотнения. Такое положение способствует разработке млечных протоков и опорожнению железистой дольки.
Причем если грудь налита, то рекомендуется вначале кормления её немного сцедить, освободив молочные синусы, а затем приложить кроху к груди. Поскольку ребенку трудно сосать полную грудь.
Во время кормления или сцеживания следует уделять внимание и здоровой груди
Препараты для снижения температуры
Детям можно давать два препарата: парацетамол и ибупрофен. Нимесулид, аспирин и анальгин нельзя, так как могут возникнуть осложнения на почки, печень и кровеносную систему.
Если температура поднялась выше 38.5 или ребенок чувствует себя плохо при цифрах на градуснике ниже этой отметки, то дайте парацетамол (панадол, тайленол, эффералган). Малышам до 4 месяцев этот препарат рекомендуют в виде свечей. Если температура от него снизилась, то это обычное ОРЗ. При серьезном заболевании снижение температуры будет или незначительно или она снизится ненадолго. Тогда можно вызвать педиатра или даже скорую помощь.
Ибупрофен обладает еще и противовоспалительным действием, снижая симптомы лихорадки. Но он снижает уровень тромбоцитов в крови и может вызвать бронхоспазм.
Считается, что ибупрофен эффективен при бактериальных инфекциях, а парацетамол при вирусных.
Дозировку препарата важно посмотреть в инструкции по применению. В сутки не более 3 раз приема
Перерыв – 4-6-8 часов в зависимости от состояния ребенка
В сутки не более 3 раз приема. Перерыв – 4-6-8 часов в зависимости от состояния ребенка.
Когда матери нельзя кормить грудью?
Большинство соматических заболеваний и инфекций вполне допускает продолжение грудного вскармливания, если мать в состоянии это делать. Естественно, когда речь идет о патологии, требующей госпитализации, малыша придется временно перевести на кормление сцеженным молоком или смешанное, искусственное вскармливание. Если состояние матери относительно стабильное и она может лечиться амбулаторно под контролем врача, можно подобрать препараты, безопасные при лактации, и кормить ребенка грудью в обычном режиме.
По данным ВОЗ, самой авторитетной организации, пропагандирующей и поддерживающей грудное кормление, есть только ряд ситуаций, когда мать однозначно не может кормить малыша грудью. К ним относятся открытая форма туберкулеза, когда женщина активно выделяет бациллы, а также ВИЧ-инфекция. Это связано с риском заражения ребенка. Также запрещено кормить грудью при тяжелых повреждениях почек и печени, мозга или сердца, когда мать физически в силу состояния не может тратить ресурсы на лактацию. Запрет накладывают при наличии тиреотоксикоза, когда идет прием тиреостатической терапии, а также на фоне особо опасных инфекций (холера, чума, тиф). Отдельное противопоказание к кормлению ребенка — это острые послеродовые психические расстройства, если мать потенциально опасна для ребенка и ее препараты могут навредить его росту и развитию.
Грудное вскармливание при заболеваниях
Зачастую, по незнанию, многие матери в период острых болезней или заражения инфекциями, при обострении хронических патологий прекращают грудное вскармливание, опасаясь инфицирования крохи или нанесения ему какого-либо вреда. В реальности подавляющее большинство острых недугов для грудничка не опасно. К моменту, когда появляются первые проявления болезни у женщины, ее кроха или уже инфицирован, или получил иммунитет с компонентами грудного молока. Прекратить грудное вскармливание в этот период — это нанести еще больший вред малышу. Любая инфекция имеет период инкубации, в это время женщина уже заразна, но не знает об этом и кормит ребенка. К моменту появления признаков недомогания малыш уже получил опасные микробы или вирусы. Прекращение грудного вскармливания в острый период — это удар по иммунитету, лишение его поддержки со стороны защитных факторов грудного молока. При соматических патологиях также можно кормить грудью за исключением некоторых тяжелых и опасных болезней, которые требуют приема «тяжелых» медикаментов или приводят к угрожающему состоянию самой матери.
Чем снижать температуру?
Кормящим мамам можно принимать нурофен (ибупрофен) и парацетамол во взрослых дозировках.
Некоторые кормящие мамы принимают детские формы этих лекарств, полагая, что обычные таблетки нельзя. Это заблуждение, так как действующее лекарственное вещество одно и тоже. Для детей оно растворено в сиропе, для удобства дозирования и приёма. Взрослый человек тоже может его принимать, пересчитав количество сиропа, чтобы получить необходимую эффективную дозу препарата.
При непереносимости малышом компонентов сиропа можно разделить обычную таблетку, чтобы получить дозу по возрасту, истолочь её и дать с грудным молоком или подслащенной водой.
Помните, что повышение температуры является противопоказанием для компрессов и ингаляций! Не занимайтесь самолечением, вовремя обращайтесь к врачу!
Как лечить простуду
В таком непростом вопросе могут быть полезны препараты, поставляющие организму человека интерфероны и средства, подстегивающие собственную систему активизироваться против вирусов. Но даже эти медикаменты назначает врач. При высокой температуре необходимо обильно питье — травяные чаи или просто теплая вода. Наденьте легкую одежду из натуральных тканей, делайте холодные компрессы на лоб, под колени, сгибы локтей. Забудьте об обтираниях водой с уксусом, водкой, кожа как губка все впитает, эта гремучая смесь окажется в молоке.
Лечение простуды при беременности схоже с оздоровительными процедурами при ГВ. Если нет угрозы жизни матери, лучше воздержаться от медикаментозных вариантов снятия симптомов. Полощите горло настоями лекарственных трав, раствором соли, соды и капелькой йода.
Диагностика и лечение
Для выяснения причины боли и высыпаний женщине назначают:
- УЗИ молочных желез, выявляющее мастит, воспалительные процессы и опухоли.
- Бакпосев выделений из железы. Исследование позволяет обнаружить возбудителя, вызвавшего болезнь, и провести тест на чувствительность к антибиотикам.
- Анализы на гормоны – поскольку функция молочной железы связана с эндокринной системой, женщине назначаются анализы на пролактин, гормоны щитовидной железы, надпочечников, половые.
- Кровь на онкомаркеры СА 15–3, СА 27–29 сдается при подозрении на рак Педжета.
При лечении заболеваний применяются:
- Местные препараты, снимающие боль, воспаление и уничтожающие инфекцию.
- Антибактериальные средства, используемые в таблетках и уколах. При их применении в период грудного вскармливания молоко нужно сцеживать. Кормить ребенка можно будет только по окончании антибиотикотерапии.
- Противогрибковые лекарства, назначаемые при молочнице внутрь и наружно.
- Противовоспалительные и гормональные препараты, применяемые для лечения экземы и других кожных патологий.
- Общеукрепляющие и иммуностимулирующие средства, усиливающие естественную защиту организма.
- Удаление папиллом с помощью лазера. Процедура избавляет от наростов, не оставляя следов на груди.
При обнаружении злокачественной опухоли проводится операция с удалением патологического очага или всей молочной железы. При распространенном раке в дальнейшем назначаются химиотерапия, лучевое и гормональное лечение.
Какой врач лечит сыпь на губах
Высыпания возле губ может оказаться опасным симптомом. При таких проявлениях обязательно следует посетить врача, пройти назначенные исследования и при необходимости – курс лечения. Для начала стоит побывать у дерматолога, который назначит диагностические процедуры для выявления заболевания.
Даже если анализ на герпес оказывается положительным, при назначении терапии учитывается еще множество параметров: количество антител, стадия заболевания, индивидуальные особенности организма. У этого заболевания есть 8 разновидностей, и для каждого подбирается соответствующее лечение.
При развитии реакции на определенные вещества и продукты требуется консультация аллерголога. Часто возникает необходимость в посещении иммунолога, поскольку большинство заболеваний, связанных с сыпью на губах, прогрессирует на фоне ослабления иммунитета. А вот стоматолога при подобной симптоматике посещать нельзя. При лечении зубов пузырьки могут быть повреждены, в них попадает инфекция, что вызывает воспалительные процессы и осложнения.
Что делать, чтобы понизить температуру?
Если у ребенка повышенная температура, то не следует его сильно кутать, чтобы не допустить перегрева. Воздух в комнате должен быть около 22 градусов. Проветривайте комнату. Обязательно обильное питье: морс, чай, вода, отвары шиповника, компот. Главное, чтобы ребенок пил с удовольствием. Нормальное потребление жидкости – 0,1л на килограмм веса в сутки. Температура питья должна быть комфортной: не выше температуры тела ребенка.
При ознобе следует согреть ребенка, растереть ему ручки и ножки, надеть носочки. Укрыть одеялом и дать теплое питье. Если озноба нет, то не кутайте его.
Обтирать водой можно лишь, если он не мерзнет и не дрожит. При повышении температуры снимите подгузник.
Респираторные инфекции, ОРВИ
Острая респираторная инфекция не относится к противопоказаниям для ГВ, если женщина относительно хорошо себя чувствует и может кормить кроху. Кормление продолжается в привычном режиме наряду с лечением инфекции в полном объеме, препаратами по назначению врача. Если это микробная инфекция, требующая приема антибиотиков, подбирается препарат, который максимально безопасен при лактации, разрабатывается высокоэффективный и короткий курс с оптимальным режимом дозирования лекарства. Наряду с медикаментами используются все обычные немедикаментозные средства лечения — обильное питье, щадящий режим, тепловые процедуры, если нет лихорадки, и местная терапия (полоскания горла, промывания носа, ингаляции).
Очень аккуратно нужно относиться к эфирными маслам и резко пахнущими мазям, употреблением лекарственных трав. Некоторые из них, применяемые при респираторных инфекциях, могут подавлять лактацию (мята, шалфей), или на них реагирует ребенок.
Способы лечения простуд и влияние на ребенка
Если имеются першение в горле, сухой кашель, заложенность носа, помогут ингаляции — паровые или небулайзерные. Они относятся к местной терапии и никак не влияют на ребенка. Также допустим прием препаратов интерферона или стимуляторов эндогенного интерферона (капли в нос, ректальные свечки), которые помогут в поддержании материнского иммунитета. При температуре жаропонижающие стоит применять только, если она плохо переносится или превышает значения в 38,5℃, препараты применяют строго по инструкции. Разрешено при кормлении ребенка использование парацетамола и ибупрофена. Миф о том, что при лихорадке молоко «перегорает», несостоятелен, но на фоне высокой температуры нужно больше пить, чтобы организм не обезвоживался. При обезвоживании объем молока может снижаться, возникают трудности с его отделением из груди.
Естественно, чтобы ребенок был максимально защищен от инфекции, нужно соблюдать все правила личной гигиены — мыть лицо и руки, закрывать нос и рот при кашле и чихании. Для профилактики инфекции у ребенка можно применять препараты-индукторы интерферона в каплях в нос. Обычно простуды у кормящей матери протекают благоприятно и быстро проходят без последствий, если все правила лечения и профилактики соблюдаются в полном объеме.
Пройдите тестРасположены ли вы к простудеПройдите тест и выясните, подвержены ли вы простуде или нет.
Цветность
На цвет влияют следующие факторы:
- Особенность организма сокращать матку
- Состояние тканей и мускулатуры матки, возраст роженицы
- Кровь роженицы, факторы свертываемости
- Естественное вскармливание
- Активность молодой мамы
- Определенного периода времени после родов
Первоначальные выделения после родов — кровянистые со сгустками, повышены эритроциты.
Через 3-4 дня становятся серозными — слизистые с розовыми прожилками, как сопли с кровью, повышены лейкоциты.
Через 10 дней после родов переходят в белые и более жидкие.
Еще через 10-15 дней в них содержится почти только одна слизь из шеечного канала.
Нередко лохии бывают черными. Нормой считаются без неприятного запаха. Связано такое явления напрямую с гормонами.
Через 3 недели после родов изменяется состав слизи, которую производят железа канала матки.
Желтые
Перед началом естественных месячных могут выделяться желтые лохии, это не патология, а совершенно наоборот. Также нормальным считается желтоватый оттенок через десять дней после родов. Это означает заживление. Если чувствуется резкий неприятный запахом и болевые ощущения, то это заражение. Подобные явления указывают на застой и загноение. Иногда заражение случается прямо во время родов. Тогда лохии сразу становятся желтыми, поскольку идет воспаление эндометрия. Нагноение появляется в случае неполного удаления последа из полости матки.
В сокращении матки участвует весь организм, поэтому остатки последа затрудняют его работу. Нередко воспаления сопровождаются температурой. Тогда врач назначит чистку – ручную или вакуумную. После вакуум аспирации выделения становятся другие – сначала скудные, потому что практически все вычищено, а затем нормализуются, потом наступают обычные месячные.
Зеленая слизь
Если женщина не придала значения желтому цвету или по какой-то причине не смогла попасть к врачу и проконсультироваться, то выделения становятся зеленоватыми и часто имеют неприятный тухлый запах. Тогда незамедлительно идите к гинекологу, поскольку все признаки начавшегося эндометрита налицо. Зачастую назначают комплексное несколько этапное лечение, а также нередко помещают в палату для постоянного наблюдения.
Белые
Если выделения слизистые с кровью, полупрозрачными, с белыми прожилками — не о чем переживать. Но если они стали густыми и похожими на творог, это сигналы о начинающейся молочницы. Вроде бы ничего страшного, но если проигнорировать и вовремя не сходить к гинекологу, то проявляются другие симптомы – покраснения, сыпь, жжение и зуд.
Если черное кровотечение можно объяснить гормонами, то молочница возникает, когда женщина пьет антибиотики выписанные врачом. А это, в свою очередь, провоцирует дефицит лактобактерий во внутренних половых органах, из-за чего происходит воспаление. Поэтому если возникло появление творожистых лохий сразу после родов или через несколько дней, то необходимы определенные меры и средства, которые правильно назначит только ваш врач-гинеколог. Не стоит заниматься самолечением, поскольку лекарственных препаратов много, а какой именно нужен, знает только врач.
Красные
В первые 2 дня после родов характерен алый цвет и запах крови. Это выделения травмированной матки — после рождения плода, отделения плаценты, когда поврежденные сосуды еще кровоточат. Кровянистые выделения после родов на 80% состоят из чистой крови. Слизь выделяет железа цервикального канала, с каждым днем она увеличивается, а кровь — уменьшается. Через месяц можно заметить, что сменится цвет на коричневый.
Слизистые
Пока организм после родов восстанавливается, лохии имеют слизистую примесь. Иногда слизи меньше, иногда больше, но они будут, пока слизистая оболочка матка не восстановиться полностью
Обратите внимание на запах, так как наличие неприятного запаха гноя означает воспаление
Розовые
Через 1,5-2 недели после родов выделения приобретают розовый цвет — это смесь кровянистых и прозрачно-белых выделений. Значит заживление матки проходит успешно, раневая ткань вскоре полностью восстановится.
Гнойные
Если лохии любого цвета стали мутноватыми, приобрели неприятный запах или появился зеленоватый оттенок, значит, внутри полости матки или во влагалище начался воспалительный процесс. Здесь матка нуждается в чистоте, но делать какие-либо процедуры не нужно, достаточно следить за своевременным оттоком лохий и личной гигиеной. Иногда в полости матки остается немного последа. Тогда обязательно начнется воспаление с высокой температурой, тут не избежать чистки матки. Выделения с кровью после чистки матки – обычное явление, поскольку снова была травма внутренней полости. Затем лохии становятся такими же, как и после родов.
Кандидоз (молочница)
Грибок кандида может поражать не только половые органы, но и околососковую область. Часто такое состояние возникает во время грудного вскармливания. Возле соска и на нем образуется белый налет, при снятии которого видна воспаленная ткань, иногда покрытая язвочками.
Причины кандидоза:
- Выраженный дисбактериоз всего организма, наступивший из-за приема высоких доз антибиотиков.
- Сниженный иммунитет, при котором организм не сопротивляется инфекциям, в том числе грибковым.
- Инфицирование кандидозом ребёнка у кормящей матери. У детей при разрастании колоний кандида появляются белый налет и язвочки на нёбе, внутренней щечной поверхности и языке. При кормлении грибок переходит к матери и остаётся внутри млечных протоков, образуя инфекционный очаг.
- Долго не заживающие трещины. Очень часто такие поражения кожи возникают при кормлении. Если это состояние не лечить, на тканях может появиться грибок.