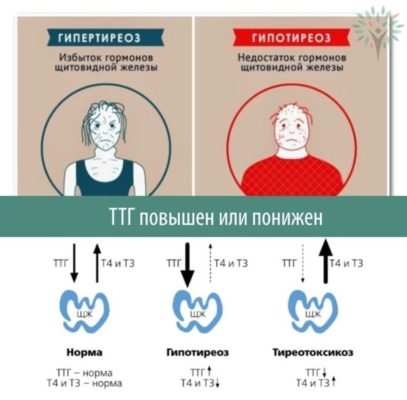
Гормоны щитовидной железы
Содержание:
- Вероятность отложения жировых бляшек
- Нужно ли сдавать коагулограмму детям и беременным женщинам?
- Причины отклонения от нормы
- Как проводится исследование?
- Каким анализом определяется
- Есть ли побочные эффекты?
- Причины повышения показателей атерогенности
- Что влияет на повышение коэффициента
- Коэффициент атерогенности понижен
- Нужно ли повышать
- Причины снижения
- Показания к исследованию
- Описание
- Формулы расчета
- Описание
- Кому снижение индекса необходимо
- Что влияет на положительный результат
- Коэффициент атерогенности – что это такое?
- Дополнительные обследования
- Т4 общий
Вероятность отложения жировых бляшек
Холестериновый коэффициент атерогенности рассчитывается на основе биохимического анализа крови, который проводится утром, натощак. В зависимости от того, по какому методу проводится биохимия (по Ильку или по Абелю), разница между жировыми фракциями отличается. Но несмотря на подобное искривление показателей, значение уровня атерогенности искажаться не будет.
В биохимическом анализе крови, помимо индекса атерогенности, указывают и допустимые нормы в сторону повышения и в сторону понижения. По результатам липидограммы, которая входит в биохимический анализ крови, врач определит уровень других жировых соединений, кроме холестерина, которых насчитывается 3:
- Липопротеиды с высокой плотностью.
- Липопротеиды с низкой плотностью.
- Триглицериды.
Скопление холестерина в сосудах Жировые клетки тесно связаны с холестерином и влияют на его образование в организме. Если в биохимическом анализе данные показатели ниже нормы или выше, то это расценивают как серьезное отклонение.
Нужно ли сдавать коагулограмму детям и беременным женщинам?
Да, детям и беременным женщинам могут назначить исследование свертывающей системы крови. Направление на анализ выдает профильный врач, если в этом есть необходимость. Для определения гемостаза детского организма будет вполне достаточно параметров, входящих в стандартную коагулограмму. Беременные женщины нуждаются в усиленном контроле за здоровьем, поэтому им назначают расширенную коагулограмму.
Исследование крови во время беременности – стандартная обязательная практика для каждой женщины. Коагулограмма необходима как при нормальном течении беременности, так и при наличии патологий. В период развития плода показатели крови могут значительно меняться. Отличия между гемостазом в период первого триместра и нескольких недель до родов колоссальны. Так организм готовится к будущему стрессу, большой кровопотере во время родов и последующему восстановлению.
Расшифровка анализов коагулограммы в период беременности
Объем циркулирующей крови в организме беременной женщины возрастает примерно на 20-30%. Это способствует наполнению кровью плаценты и плода. Фактически женское тело выполняет кровоснабжение двух разных организмов – матери и ребенка, которым выделяется определенное количество жидкости. Увеличение концентрации крови непременно связано с ростом уровня веществ свертывающей и противосвертывающей системы. Их количество и активность в норме повышается на 15-30%.
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Важно понимать, что коагулограмма назначается беременным с целью отследить риск тромбоза и состояний, которые могут навредить матери и малышу. Среди них – отслойка плаценты, внутриутробная гибель плода, выкидыш, гестоз
Никакой другой информации (например, о заболеваниях конкретных органов) исследование не несет. Любые инфекции и воспаления в материнском организме необходимо купировать еще до наступления беременности, поскольку они могут привести к смерти и женщины, и малыша.
Если один или два показателя коагулограммы беременной женщины находятся за пределами нормы, это не указывает на отслоение плаценты или угрозу выкидыша. Наоборот – система работает в том режиме, который ей необходим и не указывает на наличие тяжелой патологии. Беспокоиться о состоянии беременной следует только в том случае, если все показатели коагулограммы выше или ниже нормы.
Анализ крови на коагулограмму – стандартное лабораторное исследование, которое проводят для оценки гемостаза. Результаты исследования могут пригодиться абсолютно всем группам пациентов, вне зависимости от возраста, пола и специфических особенностей организма. Перед сдачей анализа необходимо проконсультироваться с врачом общей практики. Он поможет подготовиться к забору венозной крови, оценит результаты коагулограммы и назначит терапевтический/профилактический курс. Пользуйтесь благами современной медицины и будьте здоровы.
- Источники
- Кочетов А.Г., Лянг О.В. Коагулограмма. Тесты и их диагностическая значимость РУДН, Кафедра госпитальной терапии с курсом клинической лабораторной диагностики, 39 с.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками:
Причины отклонения от нормы
Повышение и понижение ldg может определяться в результате разных заболеваний:
- патологии легких или закупорка их сосудов тромбом;
- злокачественные новообразования;
- атрофия или травмы костей и мышечных тканей;
- инфаркт миокарда с отмиранием среднего слоя сердечной ткани;
- патологическое изменение состава крови с выраженным разрушением эритроцитов;
- нарушение функционирования почек и печени;
- инфекционный мононуклеоз
- патологии щитовидной железы.
Отклонение ldg в клетках от нормальных параметров у беременных женщин, помимо перечисленных причин, может быть в связи с преждевременного отслоения плаценты.
Как проводится исследование?
Для исследования берётся анализ крови из вены. Для получения более точных результатов необходимо подготовиться следующим образом:
- 1-2 недели питаться обычной пищей;
- не употреблять спиртное за сутки;
- пить только воду, не есть за 12 часов до анализа;
- не нервничать и не перетруждаться за 30 минут;
- за 5 мин до взятия крови сесть.
При соблюдении перечисленных мер отклонений в результатах будет меньше, а значения ЛПНП, ЛПВП, ОХС точнее, что поможет правильно определить индекс атерогенности.
Исказить результаты могут следующие причины в сторону повышения:
- курение перед самой сдачей крови;
- анализ сдавался стоя;
- за несколько дней до сдачи анализа пациент злоупотреблял жирной пищей животного происхождения;
- голодная диета;
- беременность;
- приём анаболиков и андрогенных препаратов.
Снизить показатель атерогеннности могут следующие причины:
- излишняя физическая нагрузка;
- забор крови для анализа производился, когда пациент лежал;
- приём эритромицина, эстрогенов, лекарственных препаратов противогрибкового действия;
- диета, при которой используются продукты, содержащие полиненасыщенные жирные кислоты и мало холестерола.
Не рекомендуется сдавать анализ сразу же после тяжёлых патологий, оперативного вмешательства или инфаркта – липидограмма проводится только через 6 недель.
Каким анализом определяется
Коэффициент атерогенности определяют биохимическим анализом крови – это связь между хорошим и плохим холестерином, благодаря которой можно выявить риск сердечно-сосудистых заболеваний уже на ранних стадиях атеросклероза.
Подготовка к сдаче теста
Самое важное в биохимическом тестировании – достоверность данных. Только тогда можно объективно оценить повышен или понижен индекс атерогенности
Во время анализа забор крови проводят для определения общего холестерина и всех фракций липопротеинов. Чтобы избежать ошибки следует соблюдать ряд правил:
- за две недели до сдачи анализа пациент переходит на систему питания, рекомендованную ему врачом в индивидуальном порядке;
- несколько дней перед тестированием нельзя перенапрягаться физически или умственно;
- за сутки до сдачи крови запрещено употреблять алкоголь;
- за 12 часов до анализа – полное голодание, разрешено пить воду;
- за полчаса до теста – не курить.
Необходимо предупредить врача обо всех принимаемых лекарствах, решив вопрос о возможности их временной отмены. Индекс атерогенности не определяют во время беременности или в период месячных – гормональные сдвиги делают анализ недостоверным.
Ход исследования
Забор крови на исследование проводят утром (до 12) из вены. Пациент сидит в удобном положении. Результат готов через два-три дня. Повышение или понижение коэффициента атерогенности часто не фигурирует как отдельное исследование, но его расчет входит в скрининг липидного обмена (липидограмму) обязательно.
Трактовка результатов
Результат биохимического тестирования, который показывает повышенный коэффициент атерогенности, может быть обусловлен нарушением подготовки к сдаче анализа, приемом лекарств, погрешностями лаборанта. Это следует учитывать, назначая повторный тест. У здорового человека индекс атерогенности может быть выше нормы при:
- заборе крови у пациента в положении стоя;
- голодании, назначенном врачом или его несоблюдении;
- приеме гормонов;
- скачках гормонального фона.
Понижение КА происходит при:
- тяжелой физической нагрузке перед тестированием;
- заборе крови в положении лежа;
- приеме противогрибковых средств, антибиотиков;
- при резком ограничении «вредных» жиров в пище.
Индекс атерогенности удобен для врача и пациента, поскольку одна цифра может предупредить о риске развития атеросклероза, возможных осложнениях, точно диагностировать стадию заболевания. Особенно ценен такой анализ для лиц, находящихся в группе риска по инфаркту или инсульту. Помимо этого, коэффициент помогает оценить результативность применяемых противолипидных средств, их безопасность.
Есть ли побочные эффекты?
Как статины, так и добавки рыбьего жира могут вызывать побочные эффекты. Однако пациенты обычно хорошо переносят и то, и другое. Побочные эффекты рыбьего жира, как правило, незначительны и включают:
- отрыжку
- расстройство желудка или изжога
- тошноту
- диарею
- неприятный запах изо рта или неприятно пахнущий пот
Побочные эффекты статинов могут быть более серьезными. Некоторые из наиболее распространенных побочных реакций включают:
- мышечные боли
- токсичность печени
- сахарный диабет 2 типа
- рабдомиолиз
Хотя это некоторые из наиболее распространенных реакций на статины, они проявляются редко. Пациенты, которые отмечали мышечную боль, болезненность или слабость, обнаруживают, что эти побочные эффекты исчезают, как только они прекращают принимать препараты. Если пациенты отмечают побочные эффекты при приеме статинов, им следует обратиться к врачу.
Причины повышения показателей атерогенности

Источником холестерина для нашего организма являются продукты питания. Поэтому, основным фактором, влияющим негативно на коэффициент атерогенности принято считать нездоровое питание. Употребление в пищу жирных продуктов (мясо и рыба жирных сортов, масло и маргарин, жирные молочные продукты). Переизбыток холестерина вызывается систематическим перееданием и привычкой принимать пищу перед сном.
Курение – это еще один фактор из-за которого может повышен показатель атерогенности. Никотин попадая в кровь не только снижает метаболизм жиров, но и создает спазмовое сужение просветов сосудов. Это способствует еще более быстрому накоплению бляшек на их стенках. Алкоголь оказывает обратное действие, расширяя сосуды. Однако профилактическое действие спиртного весьма сомнительно. Учитывая ряд других заболеваний, которые он провоцирует.
Недостаточно активный образ жизни. Работа, требующая умственной нагрузки. При малоподвижной работе, требующей мыслительной нагрузки организмом расходуется большое количество глюкозы. Пытаясь восполнить его организм посылает сигналы голода. В то время как жиры остаются полностью нерастраченными. Еще большему накоплению атеросклерозных бляшек способствует замедление кровотока, в следствии малоподвижности.
Кофе и кофеиносодержащие напитки противопоказаны при малейшем риске повышения холестерина в крови. Так как провоцируют спазм сосудов.
Наследственный фактор является причиной заболевания. Однако при правильном образе жизни возникновение заболевания можно избежать.
Что влияет на повышение коэффициента

Повышаться показатель атерогенности может под действием таких факторов:
- На генетическом уровне при наличии у родственников сердечно-сосудистых патологий.
- Регулярные психоэмоциональные нагрузки, стрессовые ситуации.
- Избыточный вес.
- Курение, алкоголизм, наркомания.
- Эндокринные заболевания.
- Малоподвижный образ жизни, отсутствие физических нагрузок, неправильное питание.
- Длительный прием лекарств – иммунодепрессанты, гормоны.
Повышенный уровень вредного холестерина становится причиной развития следующих патологий:
- ишемия;
- стенокардия;
- сердечная недостаточность;
- инфаркт;
- аневризма аорты;
- тромбофлебит;
- варикозное расширение вен;
- атеросклероз;
- болезни щитовидной железы, печени;
- сахарный диабет.
Но на основе одного анализа на выявление коэффициента атерогенности диагнозы не ставят. Для этого понадобится пройти дополнительную диагностику.
Коэффициент атерогенности понижен
Если биохимический показатель общего уровня холестерина низкий и расчет по формуле указывает на пониженный коэффициент атерогенности, то концентрация ХС в плазме наименьшая. Это редкое состояние, но при его появлении поднять уровень хорошего холестерина просто.
Длительная гипохолестеринемия может свидетельствовать об эффективном проведении гиполипидемической терапии препаратами и немедикаментозными способами.
У женщин показатель коэффициента атерогенности может понижаться при приеме таблетированных контрацептивных средств.
Причины
У больных анорексией, людей увлекающихся монодиетами без жиров часто отмечается снижение коэффициента атерогенности на фоне понижения ЛПВП.
Гипохолестеринемия присутствует при:
- кахексии (онкологической);
- остром панкреатите;
- мальабсорбционном синдроме;
- злокачественных новообразованиях;
- анемии (мегалобластной);
- ревматизме;
- гипертиреозе;
- синдроме умственной отсталости;
- лихорадке;
- атипичной пневмонии.
Внимание! Нельзя считать длительное снижение КА хорошим показателем. Некоторые исследователи полагают, что низкий коэффициент атерогенности в анализе крови часто сопровождает развитие онкологического процесса
Коррекция показателя
Если расчеты показали низкий индекс атерогенности, то при помощи сбалансированной диеты его можно вернуть к норме. Из препаратов специальных лекарств не существует, но эффективным будет прием капсул с рыбьим жиром. Это ненасыщенные жирные кислоты Омега-3 и Омега-9, которые повысят уровень хорошего холестерола.
При получении в результатах анализов повышенного КА не стоит паниковать. Своевременно начатый комплекс мер, направленных на предупреждение образования в сосудистых просветах холестериновых бляшек, сводит к минимуму риски развития в будущем осложнений атеросклероза.
Нужно ли повышать
Если понижен индекс атерогенности – это очень плохо, поскольку со 100% гарантией предупреждает о возможности развития множества серьезных заболеваний, значительном повышении риска развития алкоголизма или наркомании
С этой точки зрения нужно обращать внимание на следующую симптоматику, которая соответствует пониженному КА:
- резкое снижение аппетита;
- мышечная слабость;
- примесь жира в кале (стеаторея);
- резкие перепады настроения;
- снижение половой активности;
- уменьшение тактильной чувствительности;
- увеличение лимфоузлов без видимой причины.
Все это – показания для сдачи биохимического анализа. Выявление пониженного индекса атерогенности требует коррекции. Кажется, что можно обойтись самолечением, усилив свой ежедневный пищевой рацион животными жирами. Но это опасное заблуждение. Один неверный шаг, и человек сталкивается с фатальными осложнениями на фоне кажущегося здоровья. Адекватную терапию может назначить только врач. Первым, к кому следует обратиться при низком КА – эндокринолог, затем – кардиолог, диетолог, терапевт.
Специальных лекарственных средств, поднимающих уровень холестерина, сегодня не существует. Выход – диета, которая приостановит падение показателей (в идеале – предупредит их). Правила самые нехитрые:
- полное табу на алкоголь, сигареты, наркотики;
- введение в рацион питания морепродуктов, жирных сортов морской рыбы, субпродуктов, свинины, говядины, баранины, жирных сыров, яиц во всех вариантах, сливочного масла, оливок, оливкового масла;
- для нейтрализации ЛПНП («плохого» холестерина) обязательны овощи-фрукты в неограниченном количестве, зелень – все, что содержит витамин С (природный антиоксидант).
Движение – еще один путь к нормализации липидного обмена. Нормальный уровень холестерина – главная цель для врача и пациента.
Причины снижения
Пониженный коэффициент атерогенности — это явление очень редкое, но не опасное, скорее наоборот риски отложения липидов и развития атеросклероза минимальные.
Если говорить о причинах:
- Спортивный образ жизни. Либо систематическая физическая активность на уровне, близком к пику собственных сил. Если пациент соблюдает рекомендации по питанию, интенсивные нагрузки пойдут только в плюс. Специально перетруждаться и изводить себя нельзя ни в коем случае. Большой пользы от этого не получить.
- Систематическое применение препаратов-статинов. Если человек давно лечится, в пониженном индексе атерогенности нет ничего необычного.
- Наконец, то же самое возможно при длительной жесткой диете. И не только. Сторонники здорового образа жизни, вегетарианцы разного толка практически вне зоны риска. Поскольку получают меньше холестерина извне.
Низкий атерогенный индекс, не дотягивающий до средней нормы — это хороший результат, ничего опасного в нем нет. Напротив.
Показания к исследованию
Чтобы узнать индекс атерогенности нужно получить результат липидограммы. Основные показатели данного анализа — общий холестерин, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Расчет ИА проводится в лаборатории автоматически или его вычисляет врач лабораторной диагностики.
Определение липидного статуса входит в обязательный стандарт комплексного обследования при диспансерных осмотрах. В дополнение биохимический анализ крови назначают пациентам для контроля эффективности гипохолестериновой диеты и приема препаратов, снижающих липиды.
Исследование назначают всем людям, попадающих в группу риска.
В эту категорию входят пациенты при:
- инсулинозависимом сахарном диабете;
- стойком увеличении ЛПНП в крови;
- гиподинамии (особенно у лежачих больных);
- хроническом алкоголизме;
- курении;
- ожирении;
- артериальной гипертензии;
- отягощенной наследственности с преобладанием инфарктов, инсультов;
- возрасте у мужчин старше 45 лет и женщин старше 55 лет;
- злоупотреблении продуктами с насыщенными жирами.
При наличии у ребенка сосудистых патологий и выявлении повышенного общего холестерина (часто на фоне мутации генов, отвечающих за жировой обмен), врач назначает прохождение анализов на липидный статус регулярно.
Описание
Индекс атерогенности —это отношение «плохого» холестерина к «хорошему», характеризующее риск развития сердечно-сосудистых заболеваний.Общий холестерин крови — является важным, но все же недостаточным показателем, для суждения о нарушении холестеринового обмена, оценки риска раннего развития атеросклероза, и суждении об успешности лечения. В составе общего холестерина выделяют несколько фракций, из них две необходимы для установки правильного диагноза и прогноза.ЛПНП (липопротеины низкой плотности, плохой холестерин) — в составе ЛПНП, холестерин долго циркулирует в кровотоке, если он, в результате нарушений, своевременно не потребляется органами и тканями, то ЛПНП, богатые холестерином, начинают откладываться на стенках сосудов, приводя к появлению атеросклеротических бляшек. Чем больше ЛПНП в крови, тем быстрее развивается атеросклеротический процесс.ЛПВП (липопротеины высокой плотности, хороший холестерин) — в составе ЛПВП, холестерин удаляется из стенок сосудов и ЛПНП. В последствии ЛПВП, утилизируются в печени. ЛПВП выполняют защитную функцию и препятствуют развитию атеросклероза.
ОХС = ЛПВП + ЛПНП + несколько других липопротеинов, играющих меньшую диагностическую роль. Для достоверной диагностики нарушений обмена холестерина, достаточно определения общего холестерина (ОХС) и ЛПВП (липопротеинов высокой плотности). На основе этих данных рассчитывается Индекс атерогенности — основной показатель, по которому можно достоверно судить о нарушении и определить прогноз.
Индекс Атерогенности = ОХС–ЛПВП: ЛПВН.
Когда назначается исследование?
Коэффициент атерогенности, как правило, является частью липидограммы, как и общий холестерол, ЛПВП, ЛПНП, ЛПОНП и триглицериды. Липидограмма может входить в стандартный набор анализов при профилактических осмотрах или сдаваться чаще, если человеку предписана диета с ограничением животных жиров и/или он принимает лекарства, снижающие уровень липидов. В этих случаях проверяют, достигает ли пациент целевого уровня значений холестерола и, соответственно, снижается ли у него риск сердечно-сосудистых заболеваний.Показания:
- атеросклероз, ишемическая болезнь сердца;
- диагностика, прогнозирование, оценка риска инфаркт миокарда;
- болезни печени и почек;
- эндокринная патология (микседема, сахарный диабет).
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 10–12 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатов
Референсные значения: 0,0–4,0.
Результат выше 4 указывает на преобладание «плохого» холестерина, что может быть признаком атеросклероза.
Для более точной оценки риска развития сердечно-сосудистых заболеваний необходим учет всех факторов: сердечно-сосудистые заболевания у пациента или у его родственников, курение, повышенное артериальное давление, сахарный диабет, ожирение и др.
Понижение Индекса атерогенности не имеет клинического значения.Что ещё может влиять на результат?Индекс атерогенности повышают:
- беременность (анализ на холестерин следует сдавать по меньшей мере через 6 недель после рождения ребенка);
- длительное голодание;
- анаболические стероиды, андрогены, кортикостероиды;
- курение;
- прием пищи, содержащей животные жиры.
Индекс атерогенности снижают:
- аллопуринол, клофибрат, колхицин, противогрибковые препараты, статины, холестирамин, эритромицин, эстрогены;
- интенсивная физическая нагрузка;
- диета с низким содержанием холестерина и высоким содержанием полиненасыщенных жирных кислот.
Важно!
Анализ на липиды необходимо сдавать, когда человек относительно здоров. После острого заболевания, инфаркта, хирургической операции до проведения липидограммы необходимо подождать как минимум 6 недель
Формулы расчета
Индекс атерогенности (он же коэффициент) — это синтетический показатель, математическая модель. Рассчитывается он по нескольким формулам.
Наиболее простая и популярная среди лабораторий: (Общий холестерин — липопротеины высокой плотности)/ЛПВП.
Как правило, все вычисления идут автоматически, ими занимается аппарат, который оценивает состояние крови. В некоторых случаях результаты корректирует сам врач, вручную.
Есть и другая формула: (ЛПОНП + ЛПНП)/ЛПВП
Большой разницы с точки зрения эффективности и точности нет. Все зависит от методики, которой придерживается конкретная лаборатория.
Наконец, есть и третий способ вычисления: (липопротеины низкой плотности + триглицериды)/2.2. Затем полученный показатель делят на концентрацию ЛПВП.
Все три методики равноценны. Если есть какие-либо сомнения в точности, прибегают к нескольким способам. Это повышает информативность исследования.
Описание
Оценка инсулинорезистентности глюкоза (натощак), инсулин (натощак), расчет индекса HOMA-IR — метод оценки резистентности к инсулину, связанный с определением базального (натощак) соотношения уровня глюкозы и инсулина.В профиль входят показатели:
- глюкоза;
- инсулин;
- расчетный индекс инсулинорезистентности HOMA-IR.
Резистентность к инсулину ассоциирована с повышенным риском развития диабета и сердечно-сосудистых заболеваний и, очевидно, является компонентом патофизиологических механизмов, лежащих в основе связи ожирения с этими видами заболеваний (в том числе, в метаболическом синдроме). Самый простой метод оценки резистентности к инсулину — индекс инсулинорезистентности (HOMA-IR).
HOMA-IR (Homeostasis ModelAssessment of Insulin Resistance) = глюкоза натощак (ммоль/л) х инсулин натощак (мкЕд/мл) /22,5.
Соотношение базального (натощак) уровня инсулина и глюкозы, являясь отражением их взаимодействия в петле обратной связи, в значительной степени коррелирует с оценкой резистентности к инсулину в классическом прямом методе оценки эффектов инсулина на метаболизм глюкозы — гиперинсулинемическим эугликемическим клэмп-методе.
При повышении уровня глюкозы или инсулина натощак индекс HOMA-IR повышается. Пороговое значение резистентности к инсулину, выраженной в HOMA-IR, обычно определяют как 75 перцентиль его кумулятивного популяционного распределения. Порог HOMA-IR зависим от метода определения инсулина, его сложно стандартизовать. Выбор порогового значения, кроме того, может зависеть от целей исследования и выбранной референсной группы.
Индекс HOMA-IR не входит в основные диагностические критерии метаболического синдрома, но его используют в качестве дополнительных лабораторных исследований этого профиля. В оценке риска развития сахарного диабета в группе людей с уровнем глюкозы ниже 7 ммоль/л HOMA-IR более информативен, чем сами по себе глюкоза или инсулин натощак.
Использование в клинической практике в диагностических целях математических моделей оценки инсулинорезистентности, основанных на определении уровня инсулина и глюкозы плазмы натощак имеет ряд ограничений и не всегда допустимо для решения вопроса о назначении сахароснижающей терапии, но может быть применено для динамического наблюдения.Индекс HOMA и вирусный гепатит С
Нарушенную резистентность к инсулину с повышенной частотой отмечают при хроническом гепатите С (генотип 1). Повышение HOMA-IR среди таких пациентов ассоциировано с худшим ответом на терапию, чем у пациентов с нормальной инсулинорезистентностью, в связи с чем коррекция инсулинорезистентности рассматривается как одна из новых целей в терапии гепатита С. Повышение инсулинорезистентности (HOMA-IR) наблюдают при неалкогольном стеатозе печени.Показания
В целях оценки и наблюдения за динамикой инсулинорезистентности в комплексе тестов при обследовании пациентов с ожирением, диабетом, метаболическим синдромом, синдромом поликистозных яичников (СПКЯ), пациентов с хроническим гепатитом С, пациентов с неалкогольным стеатозом печени. При оценке риска развития диабета и сердечно-сосудистых заболеваний. Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак, спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результатов
Единицы измерения: условные единицы.
Референсные значения HOMA-IR: < 2, 7
(2,7 — порог, соответствующий 75 перцентилю популяционных значений взрослых людей 20–60 лет, без диабета; выбор порогового значения может зависеть от целей исследования).
Повышение значений HOMA-IR
Соответствует повышению резистентности к инсулину и повышенному риску развития сахарного диабета и сердечно-сосудистых заболеваний.
Кому снижение индекса необходимо
Коэффициент атерогенности – стандартное исследование липидного спектра пациента с атеросклеротической болезнью или подозрением на нее. Человек уже состоит на диспансерном учете, регулярно наблюдается у врача. Высокий показатель индекса провоцирует одышку, загрудинные боли, снижение памяти. При взятии крови обнаруживается существенное превышение уровня общего холестерина, дислипидемия. Ситуация требует коррекции.
Нередко гиперхолестеринемия обнаруживается случайно, при госпитализации по поводу ОИМ или ОНМК, которые опасны для состояния здоровья человека
Важно сразу же провести тестирование крови на атерогенность, чтобы определиться со степенью нарушения липидного обмена, подобрать соответствующую терапию
Постоянное наблюдение за КА необходимо заядлым курильщикам, лицам, злоупотребляющим спиртными напитками, полным людям, ведущим малоподвижный образ жизни, пациентам с отягощенным семейным анамнезом. Профилактика атеросклероза – гарантия здорового долголетия.
Что влияет на положительный результат
Будут завышены показатели в таких случаях:
- Если человек придерживался долгое время строгой диеты либо голодал. Организм, в таких случаях предупреждая истощение, начинает интенсивно расщеплять жиры. Они попадают в кровоток и повышают коэффициент атерогенности.
- Если человек длительное время принимал гормоны (стероиды).
- Если человек курил до сдачи анализа. Следует исключить курение за 2-3 дня до сдачи крови.
- Во время беременности, в период менструации, менопаузы показатели могут быть повышены.
Индекс атерогенности поможет определить ранние стадии атеросклероза, сердечно-сосудистые заболевания, которые развиваются на фоне повышенной концентрацией холестерина в крови.
Подробную информацию можете узнать на сайте: www.boleznikrovi.com
Коэффициент атерогенности – что это такое?
Холестерин – основной липид плазмы человека, физиологическое предназначение которого состоит в том, что он входит в состав клеточных структур и необходим для синтеза других веществ (витамин D, стероидные гормоны, желчные кислоты).
Благодаря холестерину осуществляется передача нервного возбуждения по всем органам и системам, он является одним из депо энергии в организме.
Атерогенность холестерина (способность вызывать развитие атеросклероза) зависит от того, к какому классу липопротеидов он принадлежит.
Липопротеиды – сложные белки и транспортная форма холестерина, выделяют следующие их группы:
- ЛПНП и ЛПОНП (липопротеины низкой плотности и липопротеины очень низкой плотности). Самые богатые холестерином группы белков, их еще называют «плохим» холестерином, так как они осуществляют транспортирование избыточного холестерина из крови в ткани, преимущественно в артериальных сосудах, чем и провоцируют отложение холестериновых отложений.
- ЛНВП (липопротеины высокой плотности). Вторая фракция транспортных белков, необходимая для поддержания нормального уровня холестерина в крови. Эту группу липопротеинов называют «хорошим» или антиатерогенным холестерином, потому, что он захватывает избыток холестерина из периферических тканей и переносит их в печень.
Следовательно, коэффициент или индекс атерогенности – величина, определяющая корреляцию между липопротеидами низкой и высокой плотности и указывающая на ступень развития атеросклероза.
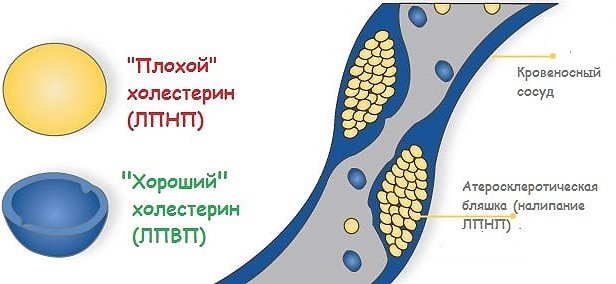
Атерогенность холестерина зависит от того, к какому классу липопротеидов он принадлежит
Дополнительные обследования
Изучение коэффициента дает представление о состоянии липидного обмена. Равно как и прочие показатели в расширенном анализе крови. Но понять, что виной нарушениям не получится.
Нужны вспомогательные способы:
- УЗИ печени. Ультразвуковая оценка состояния органа. Любые отклонения можно считать вероятной причиной изменений индекса атерогенности.
- Устный опрос, исследование анамнеза. Если виновники-провокаторы субъективные, это очевидно. Задают вопросы по образу жизни, привычкам. Характеру питания, повседневной активности, перенесенным патологиям и проч. Обязательно изучают наследственность.
- Анализ крови биохимический. Основной интерес представляют показатели АСТ, АЛТ. Это так называемые печеночные значения. Если органических изменений на УЗИ нет, не всегда речь идет о норме. Вполне может быть, что процесс в зачаточном состоянии. Анализ укажет на начальные стадии.
- Исследование крови на сахар. В том числе с нагрузочным тестом. Используют, чтобы выявить диабет.
- Изучение концентрации гормонов.
- Измерение артериального давления. При необходимости — суточное мониторирование.
Исследования простые, но информативные.
Т4 общий
Разбирая, какие гормоны щитовидной железы существуют, невозможно не сказать про одного из их важнейших представителей — Т4. Его подавляющая часть пребывает в связанном с белками состоянии. Показатели этого гормона нередко не соответствуют референсным значениям у лиц с эутиреоидным статусом или соответствует норме при расстройствах функционирования щитовидки. Из-за этого для диагностической оценки общего Т4 рекомендуется определить уровень циркулирующего в кровяном русле тироксин связывающего глобулина.
Максимальный уровень тироксина наблюдается с 8 до 12 часов, а самый низкий — с 23 до 3 часов. На протяжении года пик общего Т4 выявляется между сентябрем и февралем, а спад — в летний период. У беременной женщины общий Т4 увеличивается, достигая максимальных цифр во время третьего триместра. Этот скачок основан на повышении тироксин-связывающего глобулина, возникающий на фоне действия эстрогенов. Гормональный фон у обоих полов остается стабильным на протяжении жизни. Проверить эти гормоны щитовидной железы рекомендуется при:
- Симптомы гипертиреоза или гипотиреоза.
- Профилактика поражения щитовидки (как отдельным анализом, так и в комплексе с другими). Особенно полезно людям, проживающим в местности с низким йодосодержанием, придерживающихся определенных ограничений в еде и тем, кто имеет отягощенную наследственность.
- Оценка эффективности медикаментозной терапии — минимум 1 раз в 3 месяца.
- Первые дни жизни ребенка, родившегося от матери, имеющей проблемы с щитовидными гормонами.