Группа крови ребенка
Содержание:
- Что такое резус-антитела и как они влияют на плод?
- Как определить группу крови
- Что значит группа крови?
- Что такое группа крови
- Немного истории
- Диагностируем
- Группа крови — возможна ли несовместимость
- Наследование по системе АВ0
- Можно ли забеременеть, если у партнеров разные резусы?
- Гемолитическая болезнь новорожденных
- Система АВ0. Виды групп крови. Их роль при зачатии ребенка
- Причины развития патологии
- Закономерности наследования детьми резус-фактора
Что такое резус-антитела и как они влияют на плод?
Резус-антитела – это соединения белковой структуры, которые вырабатываются в материнском организме в ответ на попадание в него резус-положительных эритроцитов плода (иммунная система будущей мамы воспринимает эти эритроциты как чужеродные). При обнаружении в кровотоке матери резус-антител акушер ставит диагноз: резус-сенсибилизация. Это происходит при искусственном или самопроизвольном прерывании маточной или внематочной беременности. Резус-антитела могут появиться также после первых родов, если рожденный ребенок резус-положителен (во время родов кровь ребенка попадает в кровоток матери, вызывая соответствующую реакцию). Сенсибилизация организма резус-отрицательной женщины возможна также при переливаниях резус-несовместимой крови (даже если такие переливания проводились в раннем детстве).
Процесс иммунизации беременной женщины начинается с момента образования резус-антигенов в эритроцитах плода. Поскольку антигены системы резус содержатся в крови плода с 7-8 недели беременности, то в некоторых случаях возможна ранняя сенсибилизация организма матери. Однако в подавляющем большинстве случаев первая беременность у резус-отрицательной женщины (при отсутствии в прошлом сенсибилизации организма) протекает без осложнений. Риск развития резус-сенсибилизации возрастает при последующих беременностях, особенно в случае прерывания первой беременности, кровотечений во время первой беременности, при ручном отделении плаценты, а также если роды проводятся путем кесарева сечения или сопровождаются значительной кровопотерей. Это объясняется тем, что при перечисленных осложнениях велика вероятность попадания большого количества резус-положительных эритроцитов в материнский кровоток и как следствие – образования большого количества резус-антител. Кроме того, при первой беременности иммунная система будущей матери встречается с резус-положительными эритроцитами плода впервые. Поэтому антител вырабатывается не так много: примерно столько, сколько нужно для уничтожения поступающих в кровь матери эритроцитов плода. Кроме того, эти антитела относятся к иммуноглобулинам класса М, имеющим большие размеры и плохо проникающим через плаценту к плоду. Зато после родов в организме женщины остаются «клетки памяти», которые при последующих беременностях сумеют «организовать» быструю и мощную выработку антител против резус-фактора. Это будут уже антитела иного типа – иммуноглобулины класса G, которые имеют меньшие размеры, чем иммуноглобулины М, а следовательно, легче проникают через плаценту и являются более агрессивными. Поэтому реакция женской иммунной системы на резус-антиген плода при второй и третьей беременности гораздо оперативнее и жестче, чем при первой. Соответственно, выше и риск поражения плода.
По данным медицинской литературы, после первой беременности иммунизация возникает у 10% женщин. Если женщина с резус-отрицательной кровью избежала резус-иммунизации после первой беременности, то при следующей беременности резус-положительным плодом вероятность иммунизации вновь составляет 10%.
Здоровью будущей мамы резус-сенсибилизация не вредит, но она может представлять опасность для ребенка. Попадая в кровоток плода, резус-антитела разрушают его эритроциты, вызывая анемию (снижение гемоглобина), интоксикацию, нарушение функций жизненно важных органов и систем. Такое состояние называется гемолитической болезнью (гемолиз – разрушение эритроцитов).
Распад эритроцитов приводит к повреждению почек и головного мозга плода. Поскольку эритроциты непрерывно уничтожаются, его печень и селезенка стараются ускорить выработку новых эритроцитов, при этом увеличиваясь в размерах. В конце концов не справляются и они. Наступает сильное кислородное голодание, и запускается новый виток тяжелых нарушений в организме ребенка. В самых тяжелых случаях это заканчивается его внутриутробной гибелью на различных сроках беременности, в более легких резус-конфликт проявляется после рождения желтухой или анемией новорожденного. Чаще всего гемолитическая болезнь быстро развивается у ребенка именно после рождения, чему способствует поступление большого количества антител в кровь младенца при нарушении целостности сосудов плаценты.
Лечение гемолитической болезни сложное, комплексное, иногда малышу требуется заменное переливание крови. Врачи вводят ему резус-отрицательную кровь его группы и проводят реанимационные мероприятия. Эту операцию необходимо осуществить в течение 36 часов после появления ребенка на свет.
Как определить группу крови
Существующие на сегодняшний день способы установления группы крови далеки от совершенства. Все они подразумевают доставку образцов в лабораторию и занимают не менее 20 минут, что может быть весьма критично в определенных условиях. Три года назад в Китае разработали экспресс-тест, способный определить группу вашей крови всего за 30 секунд даже в полевых условиях, но пока он широко не применяется в медицине, поскольку имеет сильную погрешность.
Для определения группы кровь берут из вены
Скорость тестов на группу крови является одной из главных проблем. Попади человек в аварию, случись с ним несчастный случай – его группу крови необходимо будет установить, чтобы спасти ему жизнь. В случае же, если данных по пострадавшему нет, придётся ждать еще 20 минут, и это при условии, что лаборатория находится под рукой.
Поэтому врачи настоятельно рекомендуют либо запомнить свою группу крови (такой тест как минимум делают в детстве, в больницах и даже на призывной комиссии в армию), либо записать ее. Вон на айфоне есть приложение «Здоровье», куда можно внести информацию о себе, включая рост, вес и группу крови. На случай, если вы окажетесь без сознания в больнице.
Раздел «Медкарта» в приложении «Здоровье»
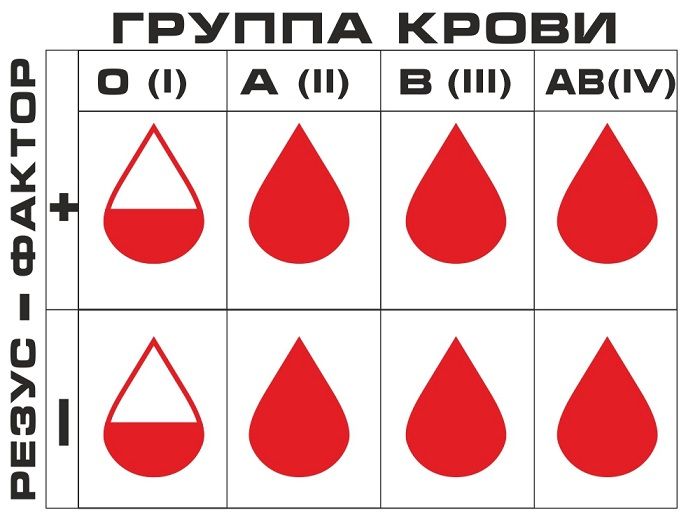
На сегодняшний день в мире используют 35 систем определения группы крови. Наибольшее распространение, в том числе в России, получила система ABO. По ней кровь делится на четыре группы: А, В, О и АВ. В России им для удобства использования и запоминания присвоены номера — I, II, III и IV. Между собой группы крови отличаются содержанием в плазме крови и эритроцитах особенных белков. Эти белки не всегда совместимы между собой, и если несовместимые белки соединить, они могут склеивать эритроциты и разрушать их. Поэтому существуют правила переливания крови, чтобы переливать кровь только с совместимым типом белков.
Для определения группы крови ее смешивают с реагентом, содержащим известные антитела. На основу наносят три капли крови человека: к первой капле добавляют реагент анти-А, к другой капле — реагент анти-В, к третьей – реагент анти-D. Первые две капли используются, чтобы определить группу крови, а третья — для выявления резус-фактора. Если эритроциты не склеились в ходе опыта, значит, группа крови человека совпадает с типом анти-реагента, который в нее добавили. Например, если в капле, куда добавили реагент анти-А, частички крови не слиплись, значит у человека группа крови А (II).
1 группа крови
Первая (I) группа крови, она же группа O. Это самая распространенная группа крови, она выявлена у 42% населения. Ее особенность в том, что на поверхности кровяных телец (эритроцитов) нет антигена A или антигена B.
Поскольку в I группе нет антигенов, долгое время считалось, что человек с I группой крови «универсальный донор» – мол, она подойдет к любой группе и «приспособится» к антигенам на новом месте. Сейчас медицина отказалась от этого понятия, поскольку были выявлены случаи, когда организмы с другой группой крови все равно отвергали I группу. Поэтому переливания производятся почти исключительно «группа в группу», т. е. у донора (от кого переливают) должна быть та же группа крови, что и у реципиента (кому ее переливают).
Человека с I группой крови ранее считали «универсальным донором»
2 группа крови
Вторая (II) группа крови, она же группа A, означает, что на поверхности эритроцитов находится только антиген А. Это вторая по степени распространения группа крови, она есть у 37% населения. Если у Вас группа крови А, то вам нельзя, например, переливать кровь группы В (третья группа), ибо в таком случае в вашей крови имеются антитела, которые борются против антигенов В.
3 группа крови
Третья (III) группа крови — группа B, которая противоположна второй группе, так как на кровяных тельцах присутствуют исключительно антигены B. Она присутствует у 13% людей. Соответственно, если перелить человеку с такой группой антигены типа A, они будут отторгнуты организмом.
4 группа крови
Четвертая (IV) группа крови в международной классификации называется группа AB. Это означает, что в крови есть как антигены A, так и антигены B. Считалось, что если у человека такая группа, ему можно переливать кровь любой группы. Из-за наличия обоих антигенов в IV группе крови нет белка, который склеивает эритроциты — это главная особенность данной группы. Поэтому эритроциты крови человека, которому делают переливание, не отталкивают четвертую группу крови. И носителя группы крови АВ можно назвать универсальным реципиентом. По факту медики стараются редко прибегать к этому и переливать только ту же самую группу крови.
На самом деле для четвертой группы в этом нет ничего критичного — главное перелить кровь с тем же резус-фактором.
Наглядное отличие групп крови
Что значит группа крови?
Состав крови отличается у людей подобно тому, как внешность, цвет волос и кожи. Сколько групп крови существует? Их четыре: О (I), А (II), В (III) и АВ (IV). На то, к какой группе относится та или иная кровь, оказывают влияние белки, содержащиеся в эритроцитах и плазме.
Белки-антигены в эритроцитах именуются агглютиногенами. Белки плазмы имеют название агглютинины. Агглютиногены существуют двух видов: А и В, агглютинины тоже подразделяются – а и в.
Вот что происходит. Возьмем 4 человека, к примеру, Андрея, Аллу, Алексея и Ольгу. У Андрея группа крови А с агглютиногенами А в клетках и агглютининами в плазме.
У Аллы – группа В: агглютиногены В и агглютинины а. У Алексея группа АВ: особенности 4 группы крови в том, что в ней присутствуют агглютиногены А и В, но совсем нет агглютининов. Ольга имеет группу О – у нее совсем не присутствуют агглютиногены, но в плазме находятся агглютинины а и в.
Если перелить Андрею с группой А кровь группы В, ее агглютинины не примут чужеродное вещество. Эти клетки не смогут свободно передвигаться по телу. А значит, не смогут доставлять кислород к таким органам, как мозг, а это опасно для жизни. То же самое произойдет, если соединить А и В группы. Вещества В оттолкнут вещества А, а для О (I) группы не подходит как А, так и В. Для предотвращения ошибок перед переливанием пациентов предварительно тестируют на группу крови.
Люди, имеющие I группу крови, считаются лучшими донорами – она подойдет любому. Сколько групп крови существует – все они положительно воспринимают кровь группы О, она не содержит в эритроцитах агглютиногенов, которые могли бы не “понравиться” остальным.
Такие люди (как в нашем случае Ольга) являются универсальными донорами. Группа АВ содержит как А-, так и В–протеины, она может соединяться с остальными. Следовательно, пациент с 4 группой крови (АВ), при необходимом переливании, может безопасно получить любую другую. Вот почему такие люди, как Алексей, получили название “универсальные потребители”.
В наше время стараются при переливании пациенту использовать именно ту группу крови, которая имеется у больного, и лишь в экстренных случаях можно воспользоваться универсальной первой. В любом случае предварительно необходимо проверить их на совместимость, чтобы не навредить больному.
Что такое группа крови
Какого цвета жидкость циркулирует по нашим сосудам? Даже ребенок ответит: красная. Но на самом деле не все так однозначно. Жидкая часть крови – это плазма и она в реальности прозрачная. Красный цвет кровь получает благодаря миллионам эритроцитов, содержащимся в плазме. Эритроцитами называют красные кровяные тельца в виде микроскопических дисков, которые переносят по нашим организмам кислород. Но что характерно, несмотря на то что в жилах каждого из нас течет субстанция с эритроцитами, у всех эти красные тельца отличаются структурой. И именно эритроциты играют решающую роль в определении группы крови.
Если вкратце, то на поверхности каждого эритроцита есть специфические белки-антигены. От них зависит структура и тип красных кровяных телец. Различают два типа антигенов: А и В. И именно эти поверхностные вещества взаимодействуют с нашей иммунной системой, определяя предрасположенность к тем или иным заболеваниям.
В организмах людей эти антигены могут содержаться в разных комбинациях – отсюда и различие по групповой принадлежности. Многие, наверное, знают, что их существует 4. На самом деле 4 – это основные и наиболее распространенные. В мире живут люди (хоть их и очень мало), чья кровь не подпадает под характеристики ни одной из 4 основных. Но такие случаи бывают настолько редко, что «нестандартную» кровь даже не включают в общепринятый классификатор.
Итак, каким образом антигены формируют группы крови? Если на поверхности эритроцита нет ни А, ни В антигена, это первая группа, или тип 0. Наличие только А-антигена позволяет зачислить кровь ко второй группе, или к типу А. Третья группа, она же тип В, это эритроциты с В-антигеном. В случае если на поверхности красного тельца «прописались» сразу два антигена, говорят, что у человека 4 группа, или кровь типа АВ. Что касается резус-фактора, то его определяет антиген D, который присутствует не во всех человеческих организмах. Если он есть на эритроците, то кровь – резус-положительная, или «плюсовая». Отсутствует – «минусовая», или резус-отрицательная. Таким образом, с учетом резус-фактора 4 типа человеческой крови можно разделить на 8 подтипов. Данная классификация была придумана еще в 1900 году Карлом Ладштейнером.
Что интересно, количество жителей планеты с разными типами эритроцитов неодинаково. Так, в большинстве течет первая группа, это примерно 44% населения планеты. Немного меньше – 42% – это носители второй группы. Количество людей с третьей группой крови составляет около 10% от всего населения планеты, и только у 4% – четвертая группа. Что касается резус-фактора, то подавляющее большинство имеет «плюсовую» кровь (примерно 70% населения планеты). Интересный факт по поводу «минусовой» крови: большинство ее носителей – это жители кавказского региона. Почему так, исследователи пока не нашли ответа.
Немного истории
Будущий лауреат престижной Нобелевской премии, австрийский исследователь Карл Ландштайнер, провел интереснейший эксперимент. Взяв кровь у нескольких своих сотрудников-единомышленников, в том числе и у себя, он разделил ее на жидкую составляющую, сыворотку, и красные тельца — эритроциты. Смешивая в различных вариантах шесть проб, ученый обнаружил, что в сыворотке некоторые эритроциты распределяются равномерно, а другие склеиваются и затем оседают на дно. В ходе экспериментов учеными были выделены три различных группы человеческой крови, которые они обозначили буквами А, В и O. Четвертая, обнаруженная через шесть лет доктором Я. Янским, скорее всего, просто отсутствовала у участников эксперимента.
Чешский исследователь предложил обозначить группы крови по-другому, римскими цифрами, а в 1928 году была принята символика, которая используется и сейчас — 0 (I), А (II), В (III) и АВ (IV). Было доказано, что не вся донорская кровь подходит больному, когда требуется ее переливание, а лишь соответствующая группа. В честь величайшего открытия Ландштайнера, которое помогло спасти жизни миллионов людей, Международный день донора отмечается в день его рождения — 14 июня.
Диагностируем
-
Метод магнитно-резонансной томографии (МРТ, не путать с микроволновой резонансной терапией) — послойное исследование структур тканей.
-
Позволяет увидеть внутренние структуры глазного яблока даже в случаях непрозрачности его сред, измерить толщину хрусталика и др..
-
Виды, методы гинекологических обследований.
-
Компьютерная БРД основана на факте существования энергоинформационного поля, которое состоит из электромагнитных полей органов и клеток. Есть приборы, которые позволяют изъять «плохие» электромагнитные колебания и установить точный клинический диагноз.
-
Лабораторные исследования, виды, методы, описание.
Группа крови — возможна ли несовместимость
Не только резус-фактор играет решающую роль в благополучном зачатии и рождении крепкого малыша. Не менее важна и совместимость будущих родителей по группе крови, о чем убедительно свидетельствует расположенная ниже таблица. Она позволяет увидеть, что конфликт может возникнуть в следующих случаях:
— I (0) и отрицательный резус-фактор у мамы определяют возможность конфликта с белками второй группы А, третьей группы В и положительного резуса;
— II (А) с отрицательным RH — конфликт возможен с белками положительного резуса, третьей и четвертой групп В;
— III (АВ) и отрицательный резус могут конфликтовать с белками четвертой группы А, второй группы А и белком положительного резуса;
— IV(АВ) — самая неконфликтная группа, неприятности могут возникнуть лишь при -RH у мамы и +RH у папы.
Если у матери, например, I (0), а группа крови ребенка унаследована от отца и отличается от материнской, организм беременной начнет вырабатывать против него антитела — антиА и антиВ. Становится понятным непременный анализ крови при первом же посещении женской консультации. Ведь в этом случае можно заранее определить у мамочки с первой группой наличие иммунных антител и предупредить возможное развитие гемолитической болезни у новорожденного крохи по группе крови.
Внимание! Если возникло подозрение на развитие гемолитической болезни, не уклоняйтесь от регулярных анализов крови на уровень антител! Оптимальными сроками для нормальных родов в этом случае являются 35-37 недель. Многие специалисты убеждены, что, если папина группа крови выше материнской, малыш родится крепким и здоровым
Конфликты из-за несоответствия друг другу по группе крови случаются не так уж редко, однако они не так опасны и глобальны, как при несовместимости по резус-принадлежности. Вовремя сделанные обследования, регулярное посещение женской консультации и послушное выполнение всех рекомендаций доктора позволят благополучно зачать, выносить и родить здоровенького малыша
Многие специалисты убеждены, что, если папина группа крови выше материнской, малыш родится крепким и здоровым. Конфликты из-за несоответствия друг другу по группе крови случаются не так уж редко, однако они не так опасны и глобальны, как при несовместимости по резус-принадлежности. Вовремя сделанные обследования, регулярное посещение женской консультации и послушное выполнение всех рекомендаций доктора позволят благополучно зачать, выносить и родить здоровенького малыша.
Полезные ссылки:
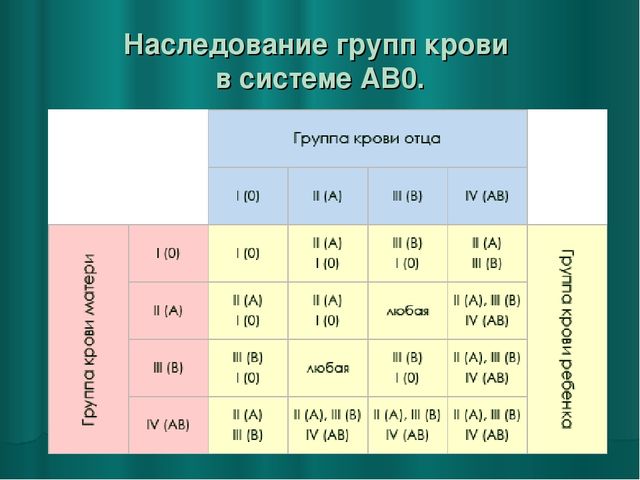
Наследование по системе АВ0
Процесс наследования довольно сложный. Тип крови ребенка не всегда соответствует группе кого-то из родителей. Передача по наследству этих признаков зависит от законов Менделя, определяющих наследственность.
Эти постулаты сообщают следующее:
- у потомства будут всевозможные разновидности, кроме первой, если у отца и матери есть четвертая групповая принадлежность;
- у пары со вторым и третьим вариантами дети могут иметь любые виды;
- у матери и отца вторая или же третья разновидность, у детей возможна и первая групповая принадлежность тоже;
- когда у кого-то из пары первая, а у кого-то — третья принадлежность, дети могут унаследовать эти же варианты;
- предыдущее утверждение справедливо в случае, когда комбинация родительских признаков — второго и первого типа;
- у одного из близких родственников ребенка кровь четвертой группы, тогда не бывает детей с первой групповой принадлежностью;
- если у отца и матери — первая разновидность, то у детей не будет никакой иной, кроме первой;
- когда у одного из пары — первый вариант, то у потомства никогда не будет четвертого.
Эти утверждения подкреплены научными расчетными методами, однако они тоже не абсолютны. У родителей бывают гены, которые не проявляют себя, но могут проявиться у потомства. Схема передачи по наследству признаков приведена ниже. А также существуют специальные сайты с калькулятором группы крови.
Можно ли забеременеть, если у партнеров разные резусы?
Разные резус-факторы партнеров не влияют на возможность зачатия. Однако резус-конфликт, который может развиться впоследствии, ставит под угрозу беременность и рождение ребенка. Поэтому при планировании зачатия рекомендуется определить резус-факторы партнеров, чтобы заранее знать о возможном риске.
Как правило, первая беременность у таких пар проходит без осложнений. Пока в крови женщины еще не выработались антитела (на это нужно время), резус-конфликт с плодом не развивается. Если же у будущей мамы ранее были резус-несовместимые беременности, то есть механизм формирования антител уже был запущен, они начнут вырабатываться очень быстро.
С каждой беременностью число антител в крови увеличивается. Вероятность возникновения резус-конфликта также возрастает, если ранее имели место прерванные или внематочные беременности, а также переливание крови. Поэтому не позднее 3 суток после прерывания беременности или гемоинфузии женщинам с отрицательным резус-фактором внутримышечно вводят человеческий антирезусный иммуноглобулин. Это позволит минимизировать риск осложнений в будущем – при следующей беременности.
За беременными с высоким риском резус-конфликта обязательно наблюдают врачи: женщина должна регулярно сдавать анализ крови, который позволяет отслеживать наличие антител к эритроцитам плода. В настоящее время во многих странах принято делать инъекцию антирезусного иммуноглобулина на 28 неделе большинству резус-отрицательных женщин. Иногда эту процедуру повторяют на 32 неделе.
Гемолитическая болезнь новорожденных
Во время беременности резусная совместимость имеет большое значение. Если у матери с отрицательным значением фактора внутри развивается плод, унаследовавший от отца положительную кровь, то на позднем сроке вынашивания нередко появляется резус-конфликт.
Часть положительных детских эритроцитов может проникнуть в кровяное русло матери, отчего у нее появляются особенные антитела – агглютинины. Они, пробиваясь через плацентарный барьер, разрушительно воздействуют на эритроциты малыша. Когда женщина беременна впервые, количество продуцируемых в ее организме антител, как правило, невелико. Их концентрация недостаточна для провокации серьезных патологий.
А если беременность не первая (мать уже сенсибилизирована), то уровень антител в материнской крови увеличивается. Это происходит и после аборта, и после переливания неподходящей по фактору крови. При таких обстоятельствах у младенца с положительным резусом может развиться хронический гемолиз (разрушение эритроцитов), что в результате становится причиной серьезной анемии и скопления в крови билирубина. Нередко такие малыши появляются на свет раньше времени – недоношенными, при этом у них имеется желтушка.
Поскольку билирубин (появившийся после распада гемоглобина) является опасным токсическим веществом, то при его большой концентрации может развиться патология головного мозга. В самом страшном случае возникает общий отек плода внутри утробы. Малыш может родиться мертвым или погибнуть, не прожив и нескольких часов.
Для спасения малыша врачи могут прибегнуть к полной замене детской крови донорским материалом, соответствующим по параметрам.
Система АВ0. Виды групп крови. Их роль при зачатии ребенка
Система АВ0 классифицирует красную жидкость. Создал ее Карл Ландштайнер, австралийский генетик. В исследованиях принимали участие два типажа людей А и В.
Профессор и его команда, соединяли плазму крови (людей А) с красными тельцами (людей В). Были отмечены комбинации в которых происходило склеивание эритроцитов, и образовывались комки (агглютинация), а в иных вариациях этого не происходило.
Антигены поделили соответственно на 3 класса: А и В и 0. В крови человека могут находиться оба, один из них или ни одного. Эта обусловленность стала основой распределения ее на 4 группы:
- Ⅰ (0) – антигены АВ отсутствуют (поэтому в скобках 0)
- Ⅱ (А) – есть антиген А
- Ⅲ (В) – соответственно есть антиген В
- Ⅳ (АВ) – есть оба антигена
Самой встречающийся у людей является вторая и третья группа крови, редкостная – первая и четвертая.
В 21 столетии генетика поднялась на очень высокий уровень. На этапе планирования и зачатия малыша, можно узнать группу крови ребенка, для этого достаточно данных родителей. Кроха возьмет один из генов от отца, а один от матери.
Закон Менделя
Система АВ0 дала толчок для более детального изучения особенностей крови. Следующий этап в исследованиях подтвердил предположение ученых в возможности передачи генов и группы крови от родителей к малышу. Австрийский биогенетик Мендель, во второй половине 19 столетия, классифицировал эту наследственность.
Согласно закону Менделя выделяют 5 групп:
- Если у обоих родителей Первая, дети рождаются с отсутствием антигена А и В — типа
- Комбинация Первая плюс Вторая, а также Первая плюс Третья – дети с соответственными группами
- У родителей с Четвертой могут рождаться дети любой группы, как исключение, Первая — все может быть, даже в независимости какие антигены у супруга (-ги)
- Партнерство Второй с Третьей дает любую из четырех
- «Бомбейский феномен».У индусов антигены А и В, которые есть в крови не проявляются активно.
Группа крови родителей и ее влияние на пол ребенка
Рассмотрим возможные вариации:
- У мамы Ⅰ (0), а у отца Ⅰ (0) или Ⅲ (В) – шансы 50 % на 50%, может быть как девочка так и мальчик
- У мамы Ⅱ (А), а у папы Ⅱ (А) или Ⅳ (АВ) – 99 % девочка
- У мамы Ⅲ (В), а у отца Ⅰ (0) — 99 % девочка
- У мамы Ⅳ (АВ), а у папы Ⅱ (А) — 99 % девочка
Резус (Rh) Как он передается ребенку?
Что же такое резус? Какое его влияние на внутриутробное развитие плода? Резус или резус–фактор – это липопротеиды (сложные белки), живущий в мембране эритроцитов.
Относительно их потомства — 75 %, что они будут позитивные и 25% — негативные. Если оба родителя или только один с позитивным резусом, ребенок может унаследовать как плюс так и минус. У родителей с минусом, детки будут только резус негативные.
Антитела провоцируют гемолитическую болезнь плода, которая может привести к желтухе или анемии у новорождённого или еще хуже к выкидышу. Случаются и мутации. Генный набор и количество эритроцитов младенца, существенно отличается от генного набора родителей. Такой случай редкостный и бывает раз на миллион.
У младенца первая Ⅰ (0):
- Оба родители носители первой группы. У крохи 100% попадание в первую.
- Первая у мамы, а вторая у папы дают малышу шанс 50 на 50 унаследовать какую-то одну из родительских.
- Мама носитель первой, а папа четвертой. Ребенку может достаться вторая или третья.
У младенца вторая Ⅱ (А):
- Одинаковая у обоих родителей, дает ребенку 75%, что тоже достанется вторая, а остальные 25% прогнозируют первую.
- Вторая мамина и третья папина предвидит будущему малышу одну из четырех групп.
У младенца третья Ⅲ (В):
- Схожий случай как и в предыдущем варианте. 75%, что малыш родится с третьей и 25%, что с первой.
- У мамы третья группа крови, а у отца четвертая. Прогнозируемая для младенца – вторая или четвертая.
У младенца четвертая Ⅳ (АВ):
Самая «молодая» среди всех остальных. Итог может быть совершенно неожиданным.
- Даже если у папы четвертая, а у мамы первая, у крохи может быть любая группа, кроме второй
- А если родители с четвертой, только 50 %, что такая же будет и у малыша. Нет шансов только, получить первую.
Причины развития патологии
Механизм и тип наследования гемофилии изучены достаточно подробно. Гены, провоцирующие недостаточную выработку факторов свертывания крови, сцеплены с Х-хромосомой. Патология наследуется по рецессивному признаку по женской линии. Наследственно обусловленная патология встречается исключительно у мальчиков.
Сыновья здорового мужчины и женщины-носительницы патологического гена с одинаковой вероятностью могут родиться без признаков гемофилии или с ними. Мужчина, страдающий от нарушений свертывания крови, сможет зачать здоровых детей с женщиной, не являющейся носительницей измененного гена.
Медицине известны единичные случаи обнаружения гемофилии у женщин. Их матери были носительницами мутировавшего гена, а отцы страдали от недостаточной выработки факторов свертывания крови. Причинами гемофилии в подобных случаях становится соединение рецессивного и доминантного генов.
Закономерности наследования детьми резус-фактора
В настоящее время насчитывается 48 антигенов системы Резус. Основным клинически значимым является антиген Rh (D) (в обиходе это «резус-фактор»).
Лиц, имеющих этот антиген на эритроцитах, относят к резус-положительным, а не имеющих — к резус-отрицательным.
Антиген D имеет белковую природу и имеет свои разновидности: D-вариантный антиген и D-слабый антиген.
Первый отличается от обычного количественными изменениями в структуре (содержит меньше структурных участков), второй — качественными (структурные участки расположены далеко друг от друга), что затрудняет выявление антигена D и часто приводит к неверной трактовке результата о резус-отрицательной принадлежности крови.
В ходе рутинных исследований резус-принадлежности крови трудно отличить вариантные и слабые антигены, поэтому для предотвращения сенсибилизации к антигену D реципиенты, содержащие эти антигены, относятся к резус-отрицательным, а доноры к резус-положительным.
Ген, кодирующий Rh (D), является доминантным, а ген d — рециссивным. Таким образом, В соответствии с закономерностями наследования резус-фактора крови резус-положительные лица имеют генотип DD или Dd, а резус-отри-цательные — dd.
Таблица «Наследование детьми резус-фактора крови от родителей»:
|
Родитель 1 |
Родитель 2 |
Дети |
|
DD |
DD |
D (+) |
|
DD |
Dd |
D (+) |
|
Dd |
Dd |
75% — D(+), 25% — d (-) |
|
Dd |
dd |
50% — d (-), 50% — D (+) |
|
DD |
dd |
D (+) |
|
dd |
dd |
d(-) |
Определение резус-фактора (резус-принадлежности) проводится при переливании крови и ее компонентов, при планировании и ведении беременности.
Несовместимость возникает тогда, когда резус-отрицательному пациенту переливается резус-положительная кровь или женщина с резус-отрицательной принадлежностью беременна резус-положительным плодом. В этой ситуации у Rh (-) лиц начинают вырабатываться антитела, которые разрушают эритроциты.
При переливании несовместимой крови развиваются опасные для жизни трансфузионные осложнения. Во время беременности развивается иммунологический конфликт между матерью и плодом, который может привести к гемолитической болезни новорожденных (ГБН) или прерыванию беременности. Если у женщины есть антиген D, а резус-фактор плода отрицательный, то опасности наследования болезней или развития осложнений нет.
Учитывая фактор наследование резус-принадлежности человека, в настоящее время, уже начиная с 10-й недели беременности можно из крови матери выделить ДНК плода и определить резус-фактор. Это генетическое исследование с вероятностью 100% дает ответ о наличии или отсутствии гена RHD, который отвечает за синтез антигена D.