Нейтрофилы
Содержание:
- Причины понижения
- Аномальный уровень лимфоцитов при разных заболеваниях
- Норма
- Метод исследования
- Срочные анализы — cito
- Лимфоциты понижены
- Понижение нейтрофилов
- Нормы количества нейтрофилов в крови у детей разного возраста
- Механизм работы нейтрофилов
- Причины повышения лейкоцитов
- Что такое нейтрофилы?
- Что делать
- Классификация лейкоцитоза
- Понижение нейтрофилов
- Что такое сегментоядерные нейтрофилы и их функции
- Нормальные значения
- Возможная симптоматика
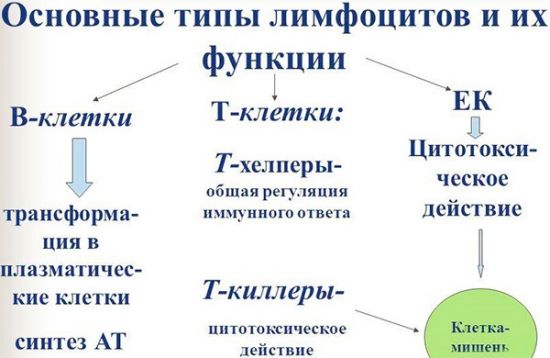
- Типы лейкоцитов и их функции
- Нейтрофилы меньше нормы
- В каких случаях количество нейтрофилов снижается?
Причины понижения
Факторов сдвига лейкоцитарной формулы влево также немало.
- ВИЧ. Огромная проблема. Патологический процесс провоцирует угнетение всей иммунной системы. В данном случае даже на фоне реальной угрозы, поражения организма роста показателей не будет вообще. Напротив, они окажутся понижены. Необходима поддерживающая терапия.
- Апластическая анемия. Сопровождается нарушением синтеза всех возможных форменных клеток крови. Лейкоциты разных типов здесь не исключение. Без специального лечения вероятны потенциально смертельные осложнения. Необходимо быстрее предпринимать действия.

- Тяжелые инфекционные процессы. В данном случае растет потребность в форменных клетках для активной борьбы. Организм может не успевать продуцировать новые, отсюда временное падение.
- Общая слабость всех систем. Нейтрофилы ниже нормы, если человек в недавнем прошлом перенес тяжелые заболевания или недополучает питательных веществ.
- Алкоголизм в анамнезе. То же самое касается любителей обильно выпить. Концентрация нейтрофилов меньше адекватных значений, поскольку синтез таковых подавляется продуктами распада этанола. Сказывается и общее истощение организма подобных людей.
- Гепатит. Воспалительный процесс со стороны печени. Имеет инфекционное, в частности вирусное происхождение.
- Сепсис. Генерализованное поражение организма.
- Лучевая болезнь.
- Интоксикации. При отравлении некоторыми ядами. Также подобным образом сказывается группа препаратов. Возможность такого побочного явления отражена в аннотациях к конкретным фармацевтическим средствам.
Все причины и механизмы развития нейтропении (малой концентрации нейтрофилов) описаны в этой статье.
Аномальный уровень лимфоцитов при разных заболеваниях
Состояния организма, которые мы обсуждаем в этой статье, обычно связаны с аномальным уровнем лимфоцитов, но этого одного симптома недостаточно для постановки диагноза. Общайтесь с вашим доктором для того, чтобы точно определить основное заболевание, что могло привести к необычно высокому или низкому уровню количества лимфоцитов.
Лимфома
Лимфома может быть результатом неконтролируемого роста лимфоцитов в организме. Мутации в генах или нарушения в молекулярных путях, участвующих в подавлении опухоли, могут вызывать неконтролируемый рост В и Т-лимфоцитов. ()
Гиперактивность В-лимфоцитов, ассоциированная с аутоиммунными заболеваниями и нарушением функции Т-клеток, также может приводить к развитию лимфомы. ()
ВИЧ / СПИД
Особенностью ВИЧ / СПИДа является снижение количества и функций CD4+ Т-лимфоцитов в организме. Большинство ВИЧ-инфицированных клеток также резистентны (безразличны) к естественным киллерным клеткам. ()
В исследованиях, проведенных на ВИЧ-инфицированных пациентах, CD4+ Т-клетки были наиболее истощены в кишечнике. () Вирус ВИЧ при заражении вызывает нарушения функций и смерть CD4+ Т-лимфоцитов.
ВИЧ также вызывает апоптоз Т-лимфоцитов (запрограммированную гибель клеток), что приводит к ослаблению иммунной системы и неспособности бороться с инфекциями. ()
Рассеянный склероз
Пациенты с рассеянным склерозом имеют более высокое количество Т-клеток. Лимфоциты CD4+, CD8+, Th17 и интерферон-гамма играют основную роль в формировании очагов рассеянного склероза в головном мозге. Кроме того CD8+ Т-лимфоциты могут инициировать повреждение нервной системы. ()
Диабет 1 типа
Цитотоксические Т-лимфоциты могут разрушать клетки поджелудочной железы, вырабатывающие инсулин, что приводит к повышению содержания глюкозы в крови и развитию сахарного диабета 1 типа. Кроме того при этом заболевании происходит нарушение взаимодействие между Th17 и Т-регулирующими лимфоцитами, с ростом количества Th17 в лимфоузлах. ()
Аллергия и астма
Дисбаланс двух типов иммунных клеток – Th1 / Th2 (преобладание Th2) приводит к проявлению астмы и аллергии. Цитокины Th2-типа помогают поддерживать воспалительную реакцию при аллергических заболеваниях. ()
Дерматит
Дерматит – это хроническое воспалительное заболевание кожи. Лимфоциты Th2-типа и их цитокины играют важную роль в воспалительной реакции и могут способствовать развитию дерматита. ()
Норма
Норма у детей данных клеток в анализе крови следующая:
- от рождения и до года – 1-9%;
- от 2 до 7 лет – 2-6%;
- с 8 до 12 лет – 2,5-7%;
- подростковый возраст – 1-7%.
У взрослых количество нейтрофилов в организме должно быть не больше 1%. Однако норма у женщин при беременности несколько выше, но это несущественно. При большом отклонении от допустимого показателя следует обратиться к врачу за консультацией, а не проводить лечение самостоятельно. Как правило, нейтрофилы повышены при беременности не более чем на 1%.
В более редких случаях, но такое все же встречается в медицинской практике, нейтрофилы отсутствуют вовсе. Это является врожденным заболеванием и влечет за собой крайне негативные последствия.
Метод исследования
Забор материала для анализа на лимфоциты осуществляется из вены при помощи обычного шприца либо специальной вакуумной системы. Традиционная техника взятия анализа при помощи обычного шприца на данный момент устарела и может приводить к следующим сложностям:
- Свертывание крови в игле.
- Разрушение части клеток крови.
- Длительное время проведения манипуляции.
- Контакт крови с окружающей средой
- Сложность с соблюдением правильного соотношения крови и реагентов.Кроме того, традиционная техника не исключает контакта медперсонала с биоматериалом пациента, что может представлять опасность для здоровья. Поэтому во многих клиниках для забора крови применяют современные вакуумные контейнеры.
Кровь в него поступает за счет вакуума в пробирке, все параметры вакутейнера подбираются на этапе производства с целью сократить время для забора крови и обеспечить правильное соотношение количества реагента и крови.
Преимущества вакуумных систем:
- Стандартизированный процесс забора крови, занимающий минимальное время.
- Полностью исключен контакт медперсонала с кровью пациента.
- Простая маркировка и идентификация проб, что исключает путаницу с пробирками.
- Почти безболезненное проведение процедуры.
Взять кровь для общего анализа можно из пальца, но в настоящий момент эта процедура используется значительно реже.
Срочные анализы — cito
У каждого анализа существует регламентированный срок исследования. Однако в разных лабораториях он может отличаться.
Общий анализ крови
Актуальность или так называемый «срок годности» крови для данного исследования составляется до 6-8 часов после забора биоматериала. Результат будет готов в среднем через 1-3 дня. В медицинском центре «ЭЛИСА» результат ОАК вы можете получить в день сдачи анализа.
Биохимический анализ крови
Актуальность крови для исследования от 6 часов до 24 часов (при 6-8С и 30 дней в замороженном виде). Анализ выполняется быстро – в среднем 20 минут, а результат выдаётся пациенты в среднем через 4-5 дней.
Иммуноферментный анализ крови
Актуальность крови для исследования – от 6 часов до 24 часов (при 6-8С и до 1 месяца в замороженном состоянии). Кровь исследуют на наличие иммуноглоблинов класса А, G, M, Е. Иммуноглобулин – это белковые молекул, вырабатываемые клетками иммунной системы после контакта с аллергеном. Результат анализа готов через 5-7 дней.
Гормональные исследования
Актуальность крови для исследования от 6 часов до 24 часов (при 6-8С и до 6 месяцев в замороженном состоянии). Оценивается работа эндокринной системы (поджелудочной, щитовидной и половых желёз). Результат анализа будет готов через 5-10 дней.
Что такое CITO анализы?
Получить результат анализов можно и быстрее, однако это применяется только в случае жизненной необходимости, а не из-за прихоти пациентов. В переводе с латинского CITO означает «срочно». В каких ситуация проводят такой анализ? Например, в случае срочной операции. Кровь отправят на исследование с пометкой «CITO». Данный вид анализа ограничен методикой. С технической точки зрения далеко не все анализы можно выполнить за 20 минут. Например, срок проведения иммуноферментного анализа не менее 4-х часов и ускорить этот процесс не получится. На ПЦР уйдёт от 8 часов. Что касается основных показателей CITO анализа, то оцениваются уровень сахара в крови, холестерина, или концентрация калия, натрия, хлора и йода в крови. Эти показатели можно получить быстро.
Распространённые CITO анализы:
– ОАК;
– уровень глюкозы, свёртываемость;
– газовый, ферментный и белковый состав крови;
– биохимический анализ крови.
Лимфоциты понижены
Понижение лимфоцитов называется лимфопенией. Такое состояние характерно для следующих заболеваний:
- СПИД.
- Длительные, тяжело протекающие инфекции.
- Патологии костного мозга.
- Опухоли лимфатических тканей.
- Облучение радиацией.
- Прием некоторых групп препаратов, таких как цитостатики.
- Беременность.
Лимфопения редко проявляется характерными симптомами. К наиболее частым признакам этого состояния относятся:
- Уменьшение либо полное отсутствие миндали и других периферических лимфоузлов.
- Заболевания кожи – экзема, пиодермия.
- Общие признаки болезней крови – язвы слизистой оболочки рта, петехии, бледность, желтуха.
- Увеличение печени и селезенки.
Как и в случае с лимфоцитозом, для нормализации уровня этих клеток нужно устранить причину, которая привела к патологическому состоянию. Нужно обратиться к врачу, который сможет установить точный диагноз и назначить правильную схему лечения.
В случае лимфопении беременных, при умеренном снижении уровня лимфоцитов особых мер принимать нет необходимости. Достаточно усиленного контроля за состоянием здоровья и регулярного прохождения всех нужных обследований. Если произошло резкое падение лимфоцитов – стоит обратиться за медицинской помощью для дополнительной диагностики.
Понижение нейтрофилов
Если нейтрофилы понижены, то такой процесс называется нейтропенией.
Пониженные палочкоядерные нейтрофилы причины имеют следующие:
- вирусные заболевания;
- тяжелая форма течения бактериальных заболеваний;
- тяжелая интоксикация организма металлами, химическими веществами, токсинами и ядами;
- злокачественные опухоли;
- недостаточное количество витамина В;
- облучение радиоактивными веществами, осложнения после химиотерапии.
Если показатели понижены у ребенка, то причины могут быть такими же, как и у взрослых. Однако, ввиду того что детская иммунная система значительно слабее взрослой, патологический процесс протекает в более тяжелой форме. Определить, почему нейтрофилы понижены, может только врач.
Нормы количества нейтрофилов в крови у детей разного возраста
Нормативный объем нейтрофилов зависит от возраста ребенка, после 15 лет подросткам соответствуют взрослые значения. В норме у детей кровь из пальца не содержит молодые клетки, их появление говорит о сдвиге лейкоцитарной формулы влево. Норма содержания зрелых нейтрофилов (палочкоядерных и сегментоядерных) приведена в таблице.
| Возраст | Сегментоядерные, % | Палочкоядерные, % | Общее число нейтрофилов в литре крови (х109) |
| После рождения | 47-70 | 3-12 | 1,5-8 |
| 2 недели | 30-50 | 1-5 | 1,8-8,5 |
| До года | 15-45 | 1-5 | 1,8-8,5 |
| 1-2 года | 30-45 | 0,7-5 | 2-6 |
| 2-5 лет | 30-55 | 0,7-5 | 2-6 |
| 6-7 лет | 40-60 | 0,7-5 | 2-6 |
| 9-11 лет | 45-60 | 0,7-5 | 2-6 |
| 12-15 лет | 50-70 | 0,7-5 | 2-6 |
ЧИТАЕМ ТАКЖЕ: палочкоядерные нейтрофилы в крови у ребенка: что делать в случае, если их содержание повышено?
Механизм работы нейтрофилов
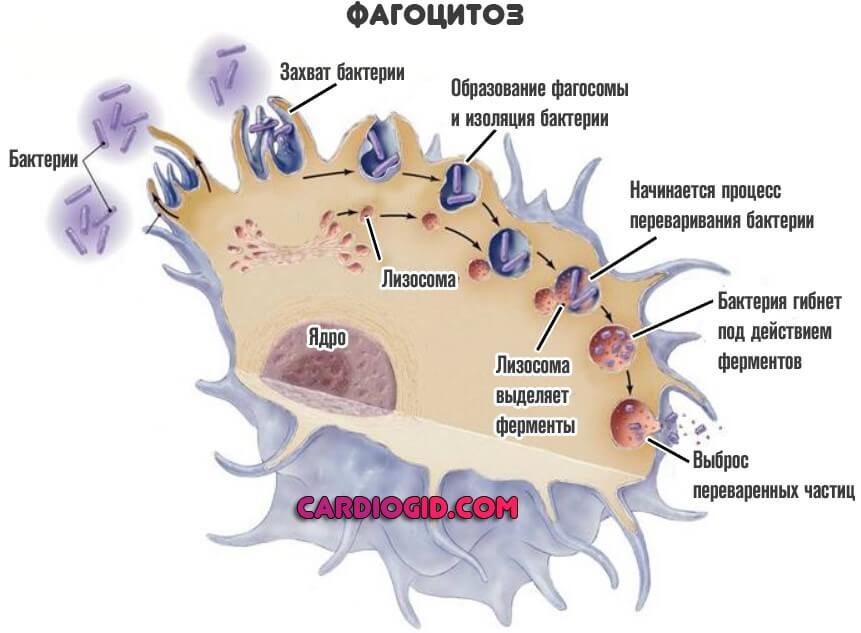
Нейтрофилы по своей природе являются макрофагами, что делает их способными к фагоцитозу. Они поглощают чужеродные клетки исключительно небольшого размера. После уничтожения патогенной микрофлоры рассматриваемый тип лейкоцитов обычно «погибает», в результате чего в кровь происходит выброс большого количества биологически активных веществ.
«Полезные» клетки ослабляют действие грибков и бактерий, одновременно с этим стимулируя защитные функции иммунитета женщины. Распавшиеся нейтрофилы смешиваются с клеточным веществом, образующимся из воспаленных тканей, и выводятся из организма в виде гноя.
В 2004 г. ученым удалось выявить еще один механизм действия нейтрофилов – нетоз. Он заключается в распаде нейтрофила, провоцирующего выброс ДНК-сети, являющейся губительной для патогенных клеток. Вредоносные бактерии как бы «запутываются» в ДНК-«ловушках» и поглощаются ими, ускоряя процесс выздоровления организма.
Причины повышения лейкоцитов
- После приема пищи
- После активной физической нагрузки
- После прививки
- На фоне воспалительной реакции
- Гнойно-воспалительные процессы (абсцесс, флегмона, гайморит, аппендицит, бронхит и т.д.)
- Ожоги и травмы с обширным повреждением мягких тканей
- После операции
- В период обострения ревматизма
- При онкологическом процессе
- При лейкозах или при злокачественных опухолях различной локализации происходит стимуляция работы иммунной системы.
Рассмотрим виды физиологических лейкоцитозов — при которых умеренное повышение уровня лейкоцитов является нормой
- пищеварительный – возникает через 2 – 3 часа после еды, особенно богатой белками (мясо, рыба, сыры и т.д.)
- миогенный – возникает после физических нагрузок, после долгого крика у маленьких детей
- эмоциональный – возникает в результате стресса, возбуждения, острой болевой реакции
- ортостатический – при резком переходе из положения стоя в положение лежа
- новорожденных – в первые 2-3 недели жизни количество лейкоцитов достигает 15-30 Г/л
Что такое нейтрофилы?
Нейтрофилы – самая большая группа лейкоцитов, обеспечивающих защиту организма от различных инфекций бактериального и грибкового характера, в меньшей степени вирусных. Их объём составляет от 55 до 70% от всей массы белых кровяных телец (лейкоцитов) в кровотоке человека. Столь высокий объём нейтрофилов в крови необходим для борьбы с вредоносными частицами в организме. Нейтрофилы образуются в костном мозге из стволовых клеток.
В зависимости от степени зрелости нейтрофилов, выделяют шесть последовательных стадий их созревания:
- миелобласт,
- промиелоцит,
- миелоцит,
- юная (метамиелоцит),
- палочкоядерная
- сегментоядерная клетка.
Сегментоядерные нейтрофилы имеют разделенное на сегменты ядро и являются зрелыми клетками. Все остальные формы нейтрофилов являются молодыми (незрелыми). Сегментоядерных нейтрофилов в крови значительно больше, чем незрелых форм. Если в организме появляется какая-то инфекция или воспалительный процесс, костный мозг выбрасывает в кровь незрелые нейтрофилы, и по их количеству можно определять наличие бактериальной инфекции и судить о ее активности в организме.
Что делать
Так как повышение нейтрофилов в крови является признаком происходящего в организме ребенка воспалительного процесса, то в первую очередь нужно определить, какая патология спровоцировала их высокий уровень. Назначаются дополнительные исследования, после которых лечащим врачом определяется курс терапии основного заболевания.
Как только ребенок выздоровеет, уровень нейтрофилов сразу нормализуется. Но на восстановление показателей нужно время, которое зависит от заболевания и степени тяжести: может уйти от недели до нескольких месяцев.
Если причиной высоких показателей является употребление препаратов, в основном это кортикостероидные средства, то врач пересматривает лечение или вовсе отменяет прием такого медикамента.
В профилактических целях нужно соблюдать простые рекомендации:
- добавить в рацион ребенка больше овощей и фруктов, ограничить прием белковых продуктов, исключить жареные блюда, а также острые и копченные.
- важен здоровый сон ребенка;
- спокойный отдых.
Если нормализация нейтрофилов проходит слишком долго, то назначается более информативное исследование, в котором выявится причина отклонения показателей от нормы.
Классификация лейкоцитоза
Сдвиг лейкоцитоза не всегда свидетельствует о каком-то заболевании. По биологическим характеристикам выделяют два типа:
- физиологический лейкоцитоз;
- патологическое повышение лейкоцитоза.
Физиологический тип – это норма лейкоцитоза. Он встречается абсолютно у каждого и не представляет никакой опасности. В определенных обстоятельствах даже у здорового человека присутствуют моменты в повседневной жизни, когда происходит повышение лейкоцитов. Факторы влияния на этот физиологический процесс могут быть разные. Например, существует понятие пищевого реактивного лейкоцитоза. Как правило, он наступает через 2-3 часа после принятия пищи. Еще один распространенный фактор – занятия спортом или другие интенсивные физические нагрузки. В результате мышечной работы уровень лейкоцитов временно возрастает. Физиологический тип лейкоцитоза у женщин при беременности – вполне нормальное явление в период второго триместа беременности.
Патологический лейкоцитоз в крови развивается на фоне заболеваний, поэтому и коррекция уровня лейкоцитов осуществляется путем лечения заболевания, на фоне которого он развился.
Выделяют следующие виды лейкоцитозов.
В зависимости от степени увеличения уровня лейкоцитов:
- умеренный лейкоцитоз – увеличение уровня от нормы и до 15000;
- высокий лейкоцитоз – диапазон уровня от 15000 и до 50000;
- гиперлейкоцитоз – уровень концентрации превышает 50000. Для этой степени заболевание характерным является наличие большого количества несформировавшихся белых клеток;
По типу лейкоцитов, которые превысили норму:
- нейтрофильный или нейтрофилез. Превышение нейтрофилов составляет более 75%. Спровоцировать изменения могут процессы нагноительного характера, а также различные бактериальные инфекции;
- лимфоцитарный или лимфоцитоз. Уровень лимфоцитов превышает 38% у взрослых (для детей, не достигших 7-летнего возраста, этот показатель составляет 55%). Причиной могут служить лимфопролиферативные заболевания, а также инфекции вирусные;
- моноцитарный или моноцитоз. Уровень моноцитов превышает 10%. Среди распространенных причин – септический эндокардит, гранулематозные процессы, протозойные инфекции;
- эозинофильный или эозинофилия. Превышение нормы больше 5%. Причиной могут выступать аллергические реакции, ряд заболеваний легких, глистные инвазии и пр.;
- базофильный или базофилия. Уровень базофилов более 1%. Этот сдвиг лейкоцитоза является очень редким. Среди причин специалисты выделяют неспецифический язвенный колит, истинная полицитемия, аллергии.
Понижение нейтрофилов
Уменьшение количества клеток ряда называется нейтропенией. Уровень сегментоядерных нейтрофилов понижается в трех случаях механизма патологии:
- если слишком много клеток погибают в защитной реакции;
- если блокируется их продуцирование в костном мозге;
- при уничтожении клеток в ходе заболеваний органов кроветворения.
Советуем почитать статью:Что такое незрелые гранулоциты?
Подобные состояния у детей возможны:
- при выраженной анафилактической реакции;
- при вирусных инфекционных болезнях (кори, гриппе, краснухе, респираторных заболеваниях, эпидемическом паротите, вирусном гепатите), подавляющих общий иммунитет;
- при различных анемиях;
- после лучевой терапии;
- когда в лечении применяются болеутоляющие и противосудорожные лекарственные средства.
Понижение показателя наблюдается в случаях отравлений бытовыми химическими веществами.
Особое диагностическое значение придается состоянию, когда нейтрофилы понижены, а лимфоциты повышены. Клетки-лимфоциты реагируют на вирусную инфекцию. Подобное сочетание обнаруживают в крови ребенка:
- во время вирусного заболевания;
- при туберкулезе;
- если имеется гиперфункция щитовидной железы;
- у ВИЧ-инфицированных детей;
- при злокачественных болезнях крови (лимфолейкозе, саркоме).
Если такие отклонения держатся недолго и самостоятельно приходят в норму по мере выздоровления, можно думать о полном восстановлении иммунитета. Длительные изменения требуют повторных анализов и дополнительного обследования ребенка.
Стараемся поскорей вылечиться
Существует редкое генетическое заболевание крови, которое выявляется в детском возрасте — нейтропения Костмана. В организме полностью отсутствуют нейтрофилы. Ребенок, лишенный защиты, подвержен частым инфекциям, гнойничковым заболеваниям. Особенно опасен первый год жизни малыша. В дальнейшем защитная функция осуществляется компенсаторным ростом моноцитов и эозинофилов.
Что такое сегментоядерные нейтрофилы и их функции
Все нейтрофилы относятся к лейкоцитам, то есть являются белыми тельцами.
По своей степени зрелости они делятся на 3 типа:
- миелоциты;
- палочкоядерные;
- сегментоядерные.
При этом последний тип самый большой по количеству клеток среди всех лейкоцитов. От общего объема они могут занимать от 40 до 80%. При этом именно этим клеткам отводится одна из основных ролей защиты организма.
Нейтрофилы вырабатываются костным мозгом. Являясь самой зрелой клеткой, сегментоядерные нейтрофилы живут в крови дольше всех. А также именно они первыми реагируют на проникновение в организм вредоносных бактерий и патогенных грибков. Благодаря своей способности проникать в ткань через сосудистую стенку, сегменты могут активно защищать организм от различных болезней.
Есть один момент, который необходимо знать, — сегментоядерные нейтрофилы не борются с вирусами, против них они бессильны. Все остальные инфекции подвергаются атаке именно данных клеток. Они засасывают бактерию в свою протоплазму, где она растворяется. При этом процессе защитная клетка погибает. Но костный мозг уже вырабатывает новые клетки, которые имеют информацию о проникшей бактерии.
Результат анализа на сегментоядерные нейтрофилы у ребенка может указать на заболевания, которые есть в организме, и начать их своевременное лечение.
Нормальные значения
Подсчет нейтрофилов производится в процессе составления лейкоцитарной формулы. Лаборант окрасит пробу и сделает мазок. Затем посчитает общее количество этих клеток, а также их относительный показатель. Первый вариант менее значимый, второй считается наиболее важным и определяется, как процент «палочек» и сегментоядерных частичек в общем объеме лейкоцитов. Перед тем, как приниматься за расшифровку результатов исследования, следует выяснить табличные значения. Норма для детей зависит от возраста пациента.
| Возраст, мес/лет | До 1 месяца | 1 месяц – 1 год | 1 – 13 лет |
| Общее число нейтрофилов в литре крови, *10⁹ | 1,5 – 8 | 1.8 – 8.5 | 2 – 6 |
| Палочкоядерные,% | 3 – 17 | 0.5 – 4 | 0.7 – 5 |
| Сегментоядерные,% | 45 – 80 | 15 – 45 | 35 – 62 |
Как видно из таблицы, процентное соотношение нейтрофилов значительно отличается у малышей до одного месяца от детей постарше. Клетки средней степени зрелости – палочкоядерные – в лейкоцитарной формуле новорожденного могут занимать до 17%. Тогда как после месяца их норма до 4-5%.
Возможная симптоматика
Специфической клинической картины понижение и повышение данных клеток не имеет. Характер симптомов будет зависеть от первопричинного фактора. В том случае, если повышение количества клеток незначительное, то внешнее проявление отклонения от нормы может вовсе отсутствовать.
Собирательный симптоматический комплекс может характеризоваться следующим образом:
- головные боли, головокружение без видимой на то причины;
- нарушение функционирования желудочно-кишечного тракта;
- обострение хронических заболеваний, если таковые есть;
- частые случаи ОРВИ, гриппа, более затяжной процесс выздоровления;
- тошнота и рвота;
- общее недомогание и нарастающая слабость, даже при условии длительного и полноценного отдыха;
- аллергические реакции и повышенная восприимчивость к триггерам.
Ввиду того что подобная клиническая картина может присутствовать практически при любом заболевании, следует обращаться за медицинской помощью, а не проводить лечение самостоятельно.
Типы лейкоцитов и их функции
Белые кровяные тельца — это компоненты крови, которые защищают организм от болезней и чужеродных захватчиков. Несколько типов лейкоцитов выполняют различные функции. Большинство людей производят около 100 миллиардов белых кровяных телец каждый день. Обычно в каждом микролитре крови содержится от 4000 до 11000 клеток. Существует несколько различных типов лейкоцитов, каждый из которых несет различную ответственность:
- Лимфоциты: жизненно важны для производства антител, которые помогают организму защищаться от бактерий, вирусов и других угроз.
- Нейтрофилы — это мощные белые кровяные тельца, которые уничтожают бактерии и грибки.
- Базофилы: предупреждают организм об инфекциях, выделяя химические вещества в кровоток, в основном для борьбы с аллергией.
- Эозинофилы: ответственны за уничтожение паразитов и раковых клеток и являются частью аллергической реакции.
- Моноциты: отвечают за атаку и разрушение патогенов, которые попадают в организм.
При необходимости моноциты перемещаются в другие органы, такие как селезенка, печень, легкие и костный мозг, где они превращаются в клетку, называемую макрофагом. Макрофаг отвечает за многие функции, включая удаление мертвых или поврежденных тканей, разрушение раковых клеток и регулирование иммунного ответа.
Нейтрофилы меньше нормы
Иногда возникают случаи, когда количество нейтрофилов меньше нормы. Такое состояние называют нейтропенией, и оно говорит о снижении иммунитета. Нейтропения диагностируется, если число нейтрофилов меньше 1.6*10⁹/л. Почему в крови ребенка недостаточно этих клеток? Причин явления может быть несколько, среди них:
- нейтрофилы разрушаются сами;
- эти частицы вырабатываются в недостаточном количестве;
- нерационально распределяются в крови.
Что может привести к разрушению или недостаточной выработке нейтрофилов? Как правило, такой результат обусловлен:
- вирусными заболеваниями: ОРВИ, корью, гриппом, гепатитом, краснухой, скарлатиной;
- грибковыми инфекциями;
- состоянием после анафилактического шока;
- лейкозом в острой форме (см. также: симптомы острого лимфобластного лейкоза у детей);
- интоксикацией химическими соединениями;
- тиреотоксикозом;
- последствиями облучения;
- анемией различной этиологии;
- недостатком витамина В12 и фолиевой кислоты;
- врожденной нейтропенией – довольно редким заболеванием.
Также на уровень нейтофилов у детей влияет прием некоторых препаратов. Например, понизить количество этих клеток могут глюкокортикостероиды, противосудорожные средства, а также различные виды болеутоляющих медикаментов.
Снижение нейтрофилов в крови может свидетельствовать о болезни ребенка, например, анемии
Иногда у малышей первого года жизни количество нейтрофилов понижено, при этом такое распределение клеток крови никак не влияет на самочувствие крохи. Обычно педиатр рекомендует сдать анализы повторно через время. Если результаты остаются прежними, скорее всего, врач диагностирует доброкачественную нейтропению детского возраста. На сегодняшний день причины этого заболевания не известны, однако лечения оно не требует. Как правило, уровень этих частиц нормализуется самостоятельно. Это может произойти к году, а может и к 2. Такой ребенок ставится на учет к геммологу, иммунологу и педиатру.
Подобная патология бывает и у взрослых, но называется она циклической нейтропенией. Суть заболевания в том, что у пациента регулярно падает уровень этого вида клеток, затем восстанавливается. Цикл может составлять месяц, а может и год.
В каких случаях количество нейтрофилов снижается?
Причины нейтропении тоже довольно разнообразны, однако следует иметь в виду: речь идет о пониженных значениях, вызванных другой патологией либо воздействием некоторых лечебных мероприятий, или реально низких цифрах, что может говорить о тяжелых заболеваниях крови (угнетение кроветворения). Беспричинная нейтропения всегда требует обследования и тогда, возможно, причины найдутся. Это могут быть:
- Температура тела выше 38°С (ответная реакция на инфекцию затормаживается, уровень нейтрофилов падает);
- Заболевания крови (апластическая анемия);
-
Большая необходимость в нейтрофилах при тяжелых инфекционных процессах (брюшной тиф, бруцеллез);
- Инфекция при подавленной продукции зернистых лейкоцитов в костном мозге (у ослабленных больных или страдающих алкоголизмом);
- Лечение цитостатиками, применение лучевой терапии;
- Лекарственная нейтропения (нестероидные противовоспалительные препараты – НПВП, некоторые диуретики, антидепрессанты и др.)
- Коллагенозы (ревматоидный артрит, системная красная волчанка);
- Сенсибилизация лейкоцитарными антигенами (высокий титр лейкоцитарных антител);
- Виремия (корь, краснуха, грипп);
- Вирусный гепатит, ВИЧ;
- Генерализованная инфекция (сепсис) – нейтропения указывает на тяжелое течение и неблагоприятный прогноз;
- Реакция гиперчувствительности (коллапс, гемолиз);
- Эндокринная патология (нарушение функции щитовидной железы);
- Повышенный радиационный фон;
- Влияние токсических химических веществ.
Иной раз сами зернистые лейкоциты являются причиной иммунологических реакций. Например, в редких случаях (при беременности) организм женщины в гранулоцитах ребенка видит нечто «чужое» и, пытаясь от него избавиться, начинает вырабатывать антитела, направленные на эти клетки. Такое поведение иммунной системы матери может негативно сказаться на здоровье новорожденного. Нейтрофильные лейкоциты в анализе крови ребенка будут снижены, а врачам придется объяснять маме, что такое изоиммунная неонатальная нейтропения.