Эко после 40: как забеременеть с первого раза?
Содержание:
- Сколько после лечения восстанавливается цикл
- Современный подход к гормональному лечению женщин в менопаузе
- Аналоги Норколута
- Симптоматика аденомиоза
- Пременопаузальный период
- Методы лечения
- Как принимать Норколут для отсрочки менструации
- Фармакокинетика
- Профилактика возникновения эндометриоза в климактерии
- Популярные вопросы
- Последствия аденомиоза
- Противопоказания
- Эндометриоз в климактерическом периоде: причины появления
Сколько после лечения восстанавливается цикл
Действующий компонент препарата – норэтистерон. Такое вещество – гормон синтетического происхождения, обладающий схожими свойствами с гестагенами. Процесс вызова начала месячных при назначении средства Норколут (и его правильном приеме) основывается на комплексном воздействии на организм:
- средство способствует поддержанию матки в фазе, называемой предменструальной;
- развитие новой яйцеклетки замедляется, а овуляция не происходит;
- маточные мышцы расслабляются, и их тонус снижается;
- медикамент нормализует баланс гормонов, из-за чего чаще всего и происходят задержки критических дней.
После начала использования гормональных таблеток Норколут месячные кровотечения появляются уже через несколько дней (от трёх до семи). Кроме того восстанавливается их регулярность.
После отмены Норколута месячные начинаются уже через пару дней. Восстановление цикла и длительности менструации может происходить до нескольких месяцев. Однако если чётко соблюдать правила приёма препарата, то состояние нормализуется сразу с первого же критического дня.
Современный подход к гормональному лечению женщин в менопаузе
В 2002 г. в рамках Инициативы по охране здоровья женщин было проведено исследование, изучающее эффективность лечения гормонами в постменопаузе. Были выделены две группы пациенток: для первой назначили комбинацию конъюгированных эстрогенов (KE) и ацетата медроксипрогестерона (MPA), другой давали только KE.
- У пациенток из группы, принимавшей комбинацию KE и MPA, был обнаружен повышенный риск развития рака груди, сердечно-сосудистых заболеваний и тромбоза глубоких вен, поэтому исследование в этой группе было прекращено.
- У женщин, принимающих только KE, повышения риска рака груди и др. патологий не наблюдалось.
После публикации первых результатов некоторые гинекологи перестали назначать гормонотерапию, заменив лечение различными БАДами, фитоэстрогенами и даже препаратами сои, считая, что они будут подавлять постменопаузальные симптомы. Естественно, что такое лечение не может быть эффективным.
Повторный анализ результатов исследования выявил причины, приведшие к отрицательным результатам:
- Поздний возраст пациенток, проходивших ГЗТ составлял в среднем 63 года, несоответствующий продолжительности постменопаузы.
- Неправильный подбор прогестагена MPA при передозировке KE.
Тогда как у женщин, находившихся в постменопаузе менее 10 лет и получавших грамотно подобранную комбинацию KE / MPA, была зафиксирован более низкая частота сердечно-сосудистых заболеваний, чем у женщин, получавших плацебо. А в группе пациенток 50-59 лет, принимающих только KE, было отмечено снижение риска ССЗ сразу на 50% по сравнению группы с плацебо.
Мета-анализ 24-х клинических испытаний подтвердил кардиозащитное действие эстрогенов. Поэтому в рекомендациях Североамериканского общества менопаузы уже в 2012 году говорится, что женщины, начинающие лечение эстрогенами во время менопаузы, снижают риск рака груди и заболеваний сосудов и сердца.
Датские ученые, исследовавшие варианты профилактики остеопороза при близких условиях также наблюдали снижение числа сердечно-сосудистых заболеваний, риска инсульта и рака груди по сравнению с контрольной группой. Но они отметили небольшое увеличение частоты тромбоза глубоких вен.
Тромбоз глубоких вен
Окончательный вывод ученых: риск рака груди, связанный с гормональным лечением, низкий. В заявлении Международного общества менопаузы упоминается менее 1 случая на 1000 женщин в течение года использования. Риск возрастает при постменопаузальном ожирении, низкой физической активности или повышенном потреблении алкоголя.
Здоровым женщинам до 60 лет (10-летний период постменопаузы) не следует беспокоиться о рисках гормонотерапии, поскольку риск рака груди не увеличивается в течение первых 5-7 лет лечения. При этом доказано, что с лучшим профилем риска рака груди связаны микронизированный прогестерон или дидрогестерон при использовании с эстрадиолом, чем синтетические прогестагены. Общество эндокринологов США пришло к выводу, что ЗГТ не увеличивает риск рака груди при приеме гормонов в течение 5 лет или меньше.
В настоящее время исследований, однозначно и четко показывающих влияние ЗГТ на развитие или риск рака яичников нет. Но следует отметить важные преимущества ЗГТ в снижении риска рака толстой кишки.
Осложнения тромботической эмболии повышают риски перорального приема гормонов. Наибольший риск возникает в первый год использования
Поэтому перед назначением лекарств важно оценить медицинский и семейный анамнез венозной тромбоэмболии, ожирения и запланированного хирургического лечения. Если выявлен повышенный риск, выбираются трансдермальные препараты эстрогена, а микронизированный прогестерон или дидрогестерон выбираются из более безопасных прогестинов.
Гормоны не используются для первичной или вторичной профилактики инсульта, поскольку они увеличивает риск инсульта у женщин старше 60 лет.
Аналоги Норколута
Примолют Нор
Оргаметрил
Примолют-нор, Оргаметрил, Прегнин.
Одним из популярных аналогов по показаниям является Дюфастон.
Дюфастон или Норколут – что лучше?
Оба препарата различаются по действующему веществу, но сходны показания к применению. Дюфастон дополнительно применяется для лечения бесплодия, угрозы выкидыша и привычном аборте. Также этот препарат является более современным, чем Норколут, но и цена его выше.
Имеющиеся отзывы на Норколут при гиперплазии эндометрия, говорят о том, что при лечении этой патологии он лучше Дюфастона. В любом случае, стоит прислушиваться к рекомендациям опытных специалистов, поскольку выбор препарата зависит от индивидуальных особенностей и диагноза.
Симптоматика аденомиоза
Эта болезнь вызывает патологические изменения в тканях матки и окружающих органов, что проявляется следующими характерными симптомами:
- болезненными ощущениями, появляющимися в нижней части живота и по мере развития заболевания распространяющимися на промежность, переходя в хроническую боль всей тазовой области;
- маточными кровотечениями, наступающими до и после менструации и проявляющимися в виде небольших коричневых выделений, продолжительность которых может достигать недели и более;
- нарушениями менструального цикла — увеличением его продолжительности менструаций, их болезненности и интенсивности, что приводит к снижению уровня гемоглобина в крови;
- болезненными ощущениями во время полового акта или мастурбации;
- увеличением размеров матки перед менструацией за счет разрастания скоплений эндометрия в ее мышечной стенке под воздействием гормонов.
Интенсивность, с которой проявляются признаки аденомиоза тела матки, зависит от стадии развития заболевания. На раннем этапе болезнь может никак себя не проявлять – пациентка не испытывает никакой боли или дискомфорта, нарушения сексуальной или репродуктивной функции. Слабый болевой синдром, возникающий в предменструальный период, многие женщины часто списывают на сами менструации. Выявить начальные признаки аденомиоза может только врач с помощью диагностического оборудования.
Со временем интенсивность проявления заболевания растет – учащаются боли в области живота и промежности, изменяется характер менструальных кровотечений, появляется дискомфорт при половом акте и т. д. Но даже на этом этапе не все пациентки распознают болезнь, относя эти признаки к гормональным сбоям, индивидуальным особенностям своей менструации и т. д. Лишь когда симптомы аденомиоза начинают проявляться вне менструального цикла, переходя в хроническую стадию, они обращаются за врачебной помощью.
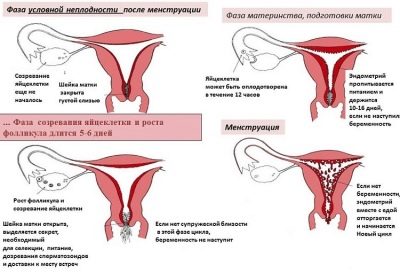
Пременопаузальный период
Снижение гормональной функции яичников у женщин начинается с недостаточности желтого тела, которое выделяет прогестерон (P) и эстрадиол (E2). Недостаточная концентрация и последующее отсутствие P во второй половине менструального цикла является причиной неполной или несекреторной трансформации эндометрия, бесплодия, нарушения менструального цикла, предменструального и менструального кровотечения в результате нарушений роста и отслоения эндометрия.
Подходящая доза гестагенов, вводимая в течение 10-14 дней во второй половине менструального цикла (обычно от 14-16 до 25 дней цикла), предотвращает чрезмерную эстроген-зависимую гиперплазию эндометрия и вызывает циклическое отслоение измененного функционального слоя эндометрия.
Предменструальные выделения обычно связаны с уменьшением концентрации E2, поэтому при отсутствии эффекта после применения гестагена следует также назначать эстрадиол. Отсутствие терапевтического эффекта и исключение общих нарушений гемостаза говорят об органических причинах маточных кровотечений.
Кровотечение
Органические причины кровотечений:
- воспаление;
- полип:
- рак слизистой оболочки;
- подслизистая или субмукозная миома;
- эндомиоз;
- сосудистые поражения — варикозное расширение вен.
Эти анатомические изменения обычно диагностируются с помощью УЗИ матки. Диагноз, кроме сосудистых изменений, подтверждается на гистероскопии.
Следует отметить, что большинство упомянутых анатомических изменений в половых органах выявляются до начала лечения во время гинекологического осмотра и, в зависимости от потребностей, посредством целевых вспомогательных осмотров, в основном ультразвукового исследования. Гинекологическое обследование обязательно периодически и во время заместительной гормональной терапии.
Несбалансированная гормональная активность в пременопаузальном периоде может также вызывать другие патологические состояния.
Часто встречаются:
- циклическая боль в сосках;
- мастопатические изменения;
- предменструальный синдром.
Боль в груди
Чаще всего эти симптомы устраняются введением гестагена во второй половине менструального цикла. Иногда эффективно уменьшение потребления NaCl или введение бромокриптина.
Методы лечения
Мастопатия молочных желез – заболевание, которое при отсутствии лечения развивается, перетекает в злокачественные образования, без лечения не проходит. После тщательного обследования врач определяет методику и стратегию лечения. Лечение мастопатии нацелено на стабилизацию работы эндокринной системы пациентки, также используется иммунотерапия или медикаментозные средства для прямого влияния на новообразования.
Используется два метода лечения мастопатии – консервативный и оперативное вмешательство. Консервативный метод включает медикаментозную терапию гормональными средствами и витаминами, а хирургический метод предусматривает оперативное лечение путем удаления доброкачественных образований в молочной железе женщины. При медикаментозном лечении мастопатии используются следующие препараты – Норколут, Утрожестан, Мастодинон, которые доказали свою результативность.
Для лечения заболевания используются гормональные и прочие методы. Эффективность методик определяется индивидуальными особенностями протекания заболевания и другими факторами. Лечение мастопатии в первую очередь нацелено на ликвидацию причин гормонального сбоя у женщины. В отдельных случаях может понадобиться стабилизация функционирования нервной системы, почек, печени. При терапии острых и сложных стадий узловой мастопатии часто используются операции и сопутствующее медикаментозное лечение.
В лечении мастопатии молочных желез немаловажную роль играет коррекция гормонального баланса пациентки. При выборе метода лечения мастопатии зависимо от стадии заболевания, необходим осмотр гинекологом и эндокринологом. Эти врачи комплексно проводят глубокую диагностику эндокринной системы и подбирают медикаменты для лечения выявленных патологических состояний.
При острой мастопатии и постоянных болезненных ощущениях применяются медикаменты, снижающие воздействие гормонов на молочную железу женщины. Для стабилизации цикла критических дней подходят оральные противозачаточные таблетки, которые подбирают на основании тщательной диагностики гормонального состояния. Для лечения патологических состояний щитовидной железы назначают лекарственные средства, обеспечивающие стабилизацию выработки тиреогормонов. Комплексы витаминов и микроэлементов улучшают работу печени и обменные процессы.
Также назначаются средства прогестерона, они оказывают влияние прямо на ткань железы, уменьшая пролиферацию ткани и эпителиальных клеток, снимая отечность, и гомеопатические препараты. При подозрении на злокачественное новообразование выполняется оперативное удаление узла, в остальных ситуациях назначают стандартное медикаментозное лечение мастопатии молочных желез.
В большинстве случае мастопатия не перерастает в осложнения, злокачественные образования. При грамотной постановке диагноза и правильно подобранному методу лечения гормонального состояния, однако гормональные патологии могут вызывать рецидивы болезни.
Благодаря грамотно подобранной комплексной методике лечения мастопатии, обычно можно избавиться от заболевания за месяц. После избавления от недуга женщина обязана несколько раз в год посещать врача для профилактического осмотра. Эффективность лечения достигается только при полноценном лечении под контролем опытного врача. При фиброзно-кистозной форме мастопатии женщине следует исключить факторы риска, такие как посещение бани, физиопроцедуры, загар в солярии и на природе.
Как принимать Норколут для отсрочки менструации
Иногда возникают ситуации, при которых женщине необходимо отсрочить свои ежемесячные кровотечения на несколько дней
Причиной этого может стать важное мероприятие, поездка на море, отпуск. В этом случае назначают Норколут
Его приём должен начаться за неделю, а точнее, за восемь суток до предполагаемого дня начала менструации. Дозировка, а также длительность использования определяет только гинеколог (для каждой женщины индивидуально).
Принимается препарат, согласно назначению врачу
Такая схема приёма позволяет отсрочить менструацию максимально на десять суток. Перед проведением курса необходимо проконсультироваться с врачом о способе отмены лекарства.
Фармакокинетика
Всасываемость
Хорошо всасывается из ЖКТ. В результате интенсивного первичного метаболизма в печени и в кишечной стенке биодоступность составляет 50-77%.
Распределение
Через 0.5-4 ч после приема 0.5 мг норэтистерона Cmax в сыворотке составляет 2-5 нг/мл, при приеме 1 мг — 5-10 нг/мл, при приеме 3 мг — 30 нг/мл.
Биотрансформация
Метаболиты норэтистерона выводятся почками в виде конъюгатов с глюкуроновой кислотой.
Выведение
Выведение конъюгированных метаболитов — через кишечник (40%) и почки (60%).
Снижение концентрации норэтистерона в сыворотке осуществляется в две фазы. T1/2 в первой фазе длится 2.5 ч, в конечной — 8 ч. 80% образующихся в печени метаболитов выводится почками.
Профилактика возникновения эндометриоза в климактерии
Среди профилактических мер можно выделить следующее:
- Систематическое посещение гинеколога (2 раза в год).
- Поддержание нормальной массы тела.
- Ведение здорового образа жизни, выполнение посильных физических нагрузок.
- Своевременное лечение воспалительных заболеваний органов малого таза.
- Отказ от необоснованных хирургических операций на матке.
При условии соблюдения этих рекомендаций можно избежать развития эндометриоза в период климактерия и вовремя диагностировать его, если заболевание все-таки проявится.
-
Генитальный эндометриоз. Современный взгляд на проблему. Адамян Л.В., Гаспарян С.А. // Ставрополь. — 2004. — С. 228.
-
Consensus on current management of endometriosis Neil P. Johnson and Lone Hummelshoj1, for the World Endometriosis Society Montpellier Consortium Hum. Reprod.
-
Эндометриоз: диагностика, лечение и реабилитация. Клинические рекомендации. Под ред. Л.В. Адамян. // М. — 2013. — С. 86.
- https://cyberleninka.ru/article/n/klinicheskiy-sluchay-endometrioza-u-zhenschiny-v-postmenopauzalnom…
- https://cyberleninka.ru/article/n/prediktory-patologicheskogo-techeniya-klimakteriya
- https://cyberleninka.ru/article/n/gormonalnye-narusheniya-u-zhenschin-v-raznye-fazy-klimakteriya
- https://cyberleninka.ru/article/n/endometrioz-i-reproduktivnoe-zdorovie-zhenschin
Популярные вопросы
Здравствуйте! Мне 40 лет, у меня эндометриоз и небольшая миома матки. По совету врача пью Жанин. Начинаю упаковку всегда с четверга. В этом месяце в конце первой недели думала, что пропустила прием таблетки, пришлось выпить сразу 2. А сегодня, планируя отпуск, с ужасом обнаружила, что я не пропускала таблетку, а неправильно начала упаковку со среды. Т.е. мне теперь будет 1 таблетки в блистере не хватать! Подскажите, пожалуйста, что делать!
Здравствуйте! В вашем случае можно взять недостающую таблетку из нового блистера не прерывая курс или пропить очередную пачку без семидневного перерыва, то есть 42 дня, и только после этого сделать перерыв. Содержание составляющих в каждой таблетке одинаковое.
Здравствуйте, начались приливы, смена настроения, (климакс) удалена матка в связи с миомой. Что можно пропить в комплексе с витаминами, чтобы снизить это состояние?
Здравствуйте! Можно начать прием средства Гинокомфорт климафемин по 1т 1 раз в день 3 месяца для облегчения вегетативных бурь.
Добрый день. Я постоянно принимаю Клайру на фоне эндометриоза. И пропустила прием 8 таблетки на сутки. На следующий день выпила и 8 и 9 вместе. Но уже 3 дня не прекращается кровотечение, притом довольно обильное. Как быть в такой ситуации?
Здравствуйте! Порекомендую обратиться на осмотр ко врачу для оценки объёма кровотечения и сопутствующих изменений. Поступить можно 2 способами- подключить кровеостанавливающие средства или прекратить приём на 4 дня и далее начать новую упаковку.
Здравствуйте! У меня эндометриоз, принимаю Силует, но с периодом не 21 день а 42, как назначил гинеколог. Забыла принять одну таблетку, выпила на следующий день сразу 2 как в инструкции, начались месячные, когда их быть не должно, пить таблетки продолжала. Начались месячные 6-го числа, а 9-го числа по расписанию должна была перестать пить таблетки, сделать перерыв. Его не сделала, забыла. Сейчас 16 число, т.е. прошла неделя как должна была сделать перерыв. Месячные только закончились практически, вопрос: что делать в таком случае? Делать перерыв сейчас или нет?
Здравствуйте! Первое, что хочется отметить, это необходимость чёткого контроля в приеме препаратов. В Вашей ситуации лучше продолжить прием до окончания упаковки и сделать 7-дневный перерыв. Допускаются схемы приема до 63 дней подряд. По вопросу непосредственного лечения эндометриоза можно проконсультироваться с лечащим врачом по не контрацептивным препаратам.
Последствия аденомиоза
Патологическое разрастание эндометрия негативно сказывается на функционировании мочеполовой системы женщины, а в тяжелых стадиях затрагивает и работу других органов брюшной полости – кишечника, желудка, печени и т. д. Эндометриальные клетки, проникая в мышечные слои матки, образуют скопления, которые под воздействием гормонов начинают слущиваться и кровоточить, вызывая воспалительные процессы, образование заполненных кровью кист. Это приводит к следующим негативным последствиям для организма:
- Нарушению сексуальной функции – с развитием заболевания болевые ощущения начинают проявляться во время полового контакта, что затрудняет не только получение удовлетворения, но и само проведение акта;
- Проблемам с зачатием – аномально разрастившаяся эндометриальная ткань может поражать яичники, нарушая цикл овуляции, а также препятствует проникновению спермы в половые пути, снижает вероятность успешной имплантации эмбриона;
- Повышенному риску онкологии – «поселяясь» в чужеродных тканях, эндометриальные клетки могут в некоторых случаях сами перерождаться в злокачественную опухоль или провоцировать гиперплазию шейки матки и других органов;
- Повышенному риску инфекций – образующиеся в тканях маточной стенки полости, заполненные кровью, являются благоприятной средой для развития патогенных микроорганизмов, что может привести к образованию абсцессов.
Даже при отсутствии таких последствий аденомиоз существенно снижает качество жизни пациентки, провоцируя периодические или постоянные боли в нижней части живота, промежности и в пояснице.
Противопоказания
- период полового созревания;
- рак молочной железы (в т.ч. подозреваемый);
- злокачественные опухоли женских половых органов;
- беременность (в т.ч. подозреваемая, за исключением случаев применения по поводу невынашивания);
- желтуха (в т.ч. в анамнезе);
- острые заболевания печени ( в т.ч. доброкачественные и злокачественные новообразования);
- нарушение функции печени и почек;
- гипербилирубинемия;
- склонность к тромбозам;
- острый тромбофлебит или тромбоэмболия;
- кровотечение из мочевыводящих путей неясного генеза;
- кровотечение из половых путей неясного генеза;
- холестатическая желтуха беременных или кожный зуд в анамнезе;
- ожирение;
- герпес;
- повышенная чувствительность к компонентам препарата.
С осторожностью: бронхиальная астма, хроническая сердечная недостаточность, эпилепсия, артериальная гипертензия, мигрень, почечная недостаточность, судороги или другие нарушения функции ЦНС ( в т.ч. в анамнезе), сахарный диабет, заболевания печени (в анамнезе), гиперлипидемия, тромбофлебит в анамнезе, тромбоэмболия в анамнезе.
Эндометриоз в климактерическом периоде: причины появления
Главным признаком начала менопаузы является постепенное прекращение менструаций. Соответственно, регулярность ежемесячного обновления маточного эндометрия также сокращается, однако вплоть до полного прекращения менструаций (то есть примерно до 50-55 лет) этот процесс еще вполне возможен, как, кстати, и незапланированная беременность, когда при климаксе нет месячных.
Однако, несмотря на это кажущееся противоречие, развитие эндометриоза у женщин после 40-50 лет все же возможно.
Кстати, многие гинекологи успокаивают своих пациенток тем, что эндометриоз после менопаузы иногда проходит самостоятельно, без лечения.
Точные причины развития этого заболевания в период климакса пока не до конца изучены. Однако существует несколько теорий относительно того, почему первые признаки данной патологии могут проявиться именно в менопаузе:
- Если до прекращения месячных имел место ретроградный заброс менструальной крови в брюшную полость, эндометриальные клетки могут закрепляться на стенках органов брюшины.
- Хирургические вмешательства на органах малого таза (в частности – выскабливание/чистка полости матки), проведенные в период пременопаузы, могут стать причиной распространения клеток эндометрия на другие органы.
- При нормальной работе иммунной системы перемещенные клетки самоуничтожаются за счет защитных сил организма. Однако когда во время менопаузы иммунитет ухудшается, становится возможна самопроизвольная имплантация клеток эндометрия в ткани других органов.
- Наличие лишнего веса способствует выработке эстрогенов даже тогда, когда с приходом менопаузы их синтез должен постепенно сокращаться. В связи с этим цикличное обновление эндометрия по-прежнему осуществляется.
Мнение эксперта
Нет достоверных доказательств того, что стрессовые ситуации являются провоцирующими факторами, которые способствуют развитию эндометриоза. Однако было отмечено, что женщины, регулярно испытывающие психоэмоциональное напряжение, чаще страдают от данной патологии.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб