Панариций
Содержание:
- Какие существуют народные методы лечения панариция?
- 2.Причины
- Лечение карбункула
- Симптомы панариция
- Причины панариция
- Классификация панариция
- Методика
- Что провоцирует фурункулез
- Профилактика
- Лечение панариция во Владивостоке
- Лечение фурункула
- Что такое фурункул
- Причины воспаления
- Профилактика
- Кожный панариций
- Лечение паронихии
- Панариций у ребёнка
- 4.Лечение
- Основные симптомы липом
- Симптоматика
- Методы диагностики и лечения
Какие существуют народные методы лечения панариция?
Запомните!Народное лечение панариция
| Метод лечения | Способ приготовления и применения | Как действует |
| Солевые ванночки | Растворить 100 грамм сухой поваренной соли в литре воды. Затем опустить в полученный раствор палец. Продолжительность процедуры — 20-30 минут. Кратность — 2-3 раза в день. Применяется в теплом виде. | Способствует обратному развитию воспалительного процесса, уменьшает боль и отек, борется с болезнетворными микроорганизмами. |
| Компрессы с печеным луком | Небольшую луковицу очищают и запекают в духовке до мягкости. Затем разрезают пополам, прикладывают к месту воспаления в теплом виде и накладывают повязку. Компресс меняться каждые 4-5 часов. | Ускорят созревание гнойника, а также способствует выходу гноя наружу. |
| Компресс из листьев алоэ | Очищается от кожуры лист алоэ, а полученная мякоть накладывается на панариций. Время компресса — 5-6 часов (можно на ночь). | Уменьшает воспалительный процесс. |
2.Причины
Панариций относится к большой группе заболеваний, которую часто называют «болезнями немытых рук».
Непосредственной причиной становится инвазия гноеродных бактерий через микротрещины, ранки, царапины, неправильно удаленные заусеницы и другие открытые травмы такого рода. Среди заболевающих значительную долю составляют дети, которым за играми и шалостями «некогда» следить за чистотой и состоянием рук; нередко панариций развивается и как следствие неаккуратного маникюра.
Наиболее частый патоген, выявляемый при бактериологическом анализе – стафилококки, однако встречаются и стрептококковые, и смешанные формы панариция.
Лечение карбункула
В этом случае требуется оперативное вмешательство – вскрытие крестообразным разрезом с последующим удалением гнойного содержимого, тщательным промыванием и обработкой раны. Все это проводится в условиях стационара.
Общая терапия карбункула включает в себя антибиотикотерапию, болеутоляющие, препараты для устранения интоксикации организма, витамины и иммуномодуляторы. Рекомендуется также соблюдение назначенной специалистом диеты и обильное для более быстрого восстановления.
При отсутствии должного лечения карбункула высок риск развития более грозного осложнения – абсцесса кожи.
Симптомы панариция
симптомы заболевания
- Вначале возникает чувство жжения и распирания.
- Затем появляется небольшая пульсирующая и тянущая боль, которая усиливается постепенно. Особенно она выражена при опускании руки вниз. По мере прогрессирования недуга она приобретает выраженный пульсирующий характер, а иногда даже мешает спать.
- Местно отмечается припухлость (отек) и напряжение мягких тканей, которые больше распространяются на тыльную поверхность пальца.
- Покраснение кожи наблюдается редко.
- Повышается температура тела и нарушается общее состояние при прогрессировании процесса.
антибиотиков
Сухожильный панариций
Симптомы
- Спустя 2-3 часа после травмы появляется резко выраженная пульсирующая боль, усиливающаяся при малейшем движении.
- Быстро нарастает отек, который может распространяться как на тыльную поверхность пальца, так и на ладонную. А в случае повреждения сухожильных влагалищ I и V пальцев иногда переходит и на предплечье. Палец при этом выглядит как «сосиска».
- Нарушается свободное движение пальца, и он принимает полусогнутое положение.
- Кожа краснеет (гиперемия).
- По мере прогрессирования заболевания появляются симптомы интоксикации: нарушается общее состояние, повышается температура тела, возникает головная боль.
- Имеется боль по ходу сухожильного влагалища.
Суставной панариций
Симптомы
- Возникает выраженная боль в месте пораженного сустава, которая резко усиливается при малейшем движении пальца. Однако нередко болит весь палец.
- Нарастает отек и покраснение сустава, но больше с тыльной стороны. Постепенно они распространяются на весь палец.
- Иногда появляются патологические движения пальца (движения, которые в норме отсутствуют) и хрустящий звук, если в процесс вовлекаются связки.
- Постепенно нарастают симптомы общей интоксикации: повышается температура тела, больные жалуются на плохое общее самочувствие, тошноту, головную боль, учащение сердцебиения.
Подногтевой панариций
Симптомы
- Ярко выраженная пульсирующая боль на месте поражения. Поскольку очаг воспаления находится под ногтевой пластиной, а она неподвижна.
- Сквозь ногтевую пластину иногда просвечивается гной.
- Возникает отек и покраснение околоногтевого валика, а иногда и кончика пальца.
- Спустя двое-трое суток ногтевая пластина отслаивается на незначительном участке, потому что гной приподнимает её. При этом состояние больных несколько улучшается, а боль уменьшается.
Паронихий (околоногтевой панариций)
Симптомы
- Возникает выраженная боль в месте поражения.
- Напрягается и краснеет кожа околоногтевого валика и ногтевой фаланги.
- При поверхностной форме сквозь кожу начинает просвечиваться полоска гноя.
- При глубокой форме воспалительная жидкость устремляется вовнутрь, иногда поражая ноготь. И тогда, подрытая гноем, ногтевая пластина теряет связь с ногтевым ложем и приподнимается. В дальнейшем при накоплении гноя формируется вторичный подногтевой панариций.
Костный панариций
Первые симптомы
- боль (основной признак) резко выраженная в месте поражения, которая уменьшается с появлением свища
- развивается отек всего пальца
- фаланга приобретает вид веретена
- страдает общее состояние: повышается температура тела, больные жалуются на общее недомогание, появляется головная боль
- кожа краснеет на месте поражения
следует помнить
- Могут воспаляться лимфатические узлы и сосуды (особенно, если инфекция поражает суставы, сухожилия и их влагалища, кости). Поэтому они увеличиваются и становятся болезненными.
- Нередко при любом виде панариция довольно быстро нарастают признаки общей интоксикации: повышается температура тела до 38-39С, больные жалуются на плохое общее самочувствие, тошноту, головную боль, учащение сердцебиения.
Причины панариция
Непосредственная причина воспалительного процесса при панариции – инфекция, проникающая в мягкие ткани пальца через микротравмы, порезы, проколы кожи. Также входными воротами для патогенной флоры могут служить ожоги, ссадины, расчёсы, укусы насекомых, инородные тела (занозы). Причиной гнойного воспаления могут быть различные виды бактерий, однако чаще всего панариций пальца на руке вызывают различные штаммы золотистого стафилококка (58,3% случаев), смешанная флора (16,5%) или стрептококки (12,6%).
Факторы, увеличивающие риск воспаления мягких тканей пальцев:
- Частое мытьё рук с использованием некоторых видов мыла или химикатов;
- Вредные привычки – прикусывание кончиков пальцев, онихофагия (привычка грызть ногти), сосание пальцев у детей;
- Злоупотребление косметологическими процедурами, сопровождающимися травмой – маникюр, педикюр и пр.;
- Использование лекарственных препаратов – производных витамина А (изотретиноин), способных снижать иммунитет;
- Приём лекарственных препаратов, подавляющих иммунитет, при комплексной терапии аутоиммунных и онкологических патологий (химиотерапия, иммунодепрессанты);
- Хронический воспалительный процесс на коже (аллергические дерматиты, псориаз, красная волчанка, другие кожные заболевания);
- Иммунодефицитные состояния, авитаминоз, сахарный диабет.
Классификация панариция
Инфекционно-воспалительные заболевания мягких тканей пальцев по международной классификации болезней относятся к частной форме целлюлита (код по МКБ-10 — L03.0).
Анатомическая классификация панариция, использующаяся в клинической практике, различает следующие формы заболевания:
- Кожный панариций : поверхностная форма заболевания, сопровождается образованием внутрикожного абсцесса, содержащего гной. Визуально определяется как волдырь (пузырь) на коже пальца (чаще на тыльной или боковой поверхности), заполненный экссудатом серозного, а затем гнойного или кровянистого характера. Кожные формы панариция могут сопровождаться увеличением регионарных лимфатических узлов;
- Подкожный панариций : сопровождается абсцессом подкожных мягких тканей. Чаще всего возникает на ладонной поверхности пальца вследствие проникновения инфекции через порез или укол. Характерный признак – сильная пульсирующая боль, усиливающаяся при нажатии, с отёком и покраснением кожи;
- Паронихий (околоногтевой панариций): инфекционное воспаление тканей, окружающих ноготь. Сопровождается покраснением и отёком боковых или проксимальных участков околоногтевого валика. Может приводить к формированию абсцесса. Нажатие на поражённую область приводит к возникновению сильной боли. Чаще всего паронихий – это следствие маникюра, сделанного с нарушением правил антисептики;
- Подногтевой панариций (гипонихий): гнойное воспаление мягких тканей, находящихся под ногтевой пластинкой. Может возникать как дальнейшее развитие паронихия. Возможен прямой занос инфекции с инородными телами (занозами), попадающими под ноготь. В некоторых случаях подногтевой панариций возникает при нагноении гематомы, образующейся при ударе тупым предметом по ногтю (например, при работе с молотком или ущемлении пальца дверью);
- Костный панариций : разновидность остеомиелита костей пальца, глубокая форма панариция. Возникает при вторичном распространении инфекции с мягких тканей, например, при подкожном панариции. По сути это осложнение инфекции, возникающее при неправильном лечении или позднем обращении за медицинской помощью;
- Суставной панариций : серозно-гнойное воспаление суставов пальцев и пястья, возникающих при первичном (ранения, уколы, порезы, проникающие в суставную полость) или вторичном (прогрессирующий костный, сухожильный или подкожный панариций) заносе инфекции. Проявляется веретенообразным отёком пальцев в области межфаланговых суставов, с резко выраженным нарушением их функции. Может определяться крепитация и патологическая подвижность в поражённом суставе;
- Сухожильный панариций : наиболее тяжелая форма заболевания, сопровождающаяся гнойным воспалением сухожилий и сухожильных влагалищ – соединительнотканных оболочек, окружающих сухожилия. Возникает при прямом заносе инфекции через порез или прокол соответствующих анатомических структур пальца, или вследствие распространения инфекции при других формах панариция. Характерный признак – сильные боли по всей длине поражённого сухожилия, значительно усиливающиеся при любом движении пальцем. При этом палец находится в положении лёгкого сгибания. Требует экстренного хирургического вмешательства, иначе возможна полная утрата функции вследствие некроза сухожилия.
Вышеперечисленные виды панарициев могут диагностироваться по отдельности, однако возможна комбинация нескольких форм болезни.
Методика
Неосложненный панариций вскрывают амбулаторно. Он проявляется несколькими формами. Поэтому техника вскрытия гнойных очагов при различных формах тоже будет разной:
Кожный панариций
Самая благоприятная форма, когда гной скапливается между поверхностными и глубокими слоями кожи, эпидермисом и дермой. В месте образования гноя эпидермис вскрывают ножницами, выпускают гной и накладывают асептическую повязку. Процедура безболезненна, и не требует анестезии. Рана эпителизируется, наложение швов не требуется.
Подкожный панариций
Здесь уже все сложнее, т.к. гнойный процесс распространяется на подкожную клетчатку, в которой формируются некротические изменения. Для эвакуации гноя делают разрезы, которые в зависимости от локализации очага могут быть парными боковыми, среднелатеральными, Т- или Г-образными.
Однако здесь недостаточно только лишь удалить гной, нужно иссечь некротизированные ткани. После удаления гноя и нежизнеспособных тканей рану промывают антисептиками и дренируют, но не ушивают. Вторичные швы накладывают уже после полного очищения раны и извлечения дренажей, в результате чего она заживает вторичным натяжением.
Процедура вскрытия в данном случае болезненна. Поэтому взрослым проводят проводниковую анестезию по Оберсту-Лукашевичу. Это разновидность местной анестезии, предназначенная для обезболивания вмешательств на пальце. Детей вводят в наркоз.
Околоногтевой панариций (паронихия)
Если гной расположен под эпидермисом, тактика такая же, как и при кожном панариции. Если гнойный процесс распространяется вглубь, под местной анестезией делают разрезы ногтевого валика, иссекают некротизированные ткани. При этом стараются не повредить матрикс, ростковую зону ногтя, т.к. это может повлечь деформацию, и даже полную утрату ногтевой пластинки. Образовавшуюся рану дренируют турундой, смоченной антисептиком, и фиксируют повязкой. Рана заживает вторичным натяжением.
Подногтевой панариций
Здесь образование гноя под ногтевой пластинкой сопровождается ее отслаиванием. В данном случае вскрывают гнойный очаг, иссекают пораженные участки ногтевого валика. При этом, как правило, возникает необходимость в частичном удалении, резекции ногтевой пластинки. А при распространенном процессе может потребоваться ее полное удаление. Обезболивание при подногтевом панариции – местная анестезия или наркоз.
Существует еще сухожильный, костный, костно-суставной панариций, а также пандактилия, тотальное гнойное поражение тканей пальца. Все эти формы следует рассматривать как осложнения, при которых необходима госпитализация в стационар.
Оперативное вмешательство здесь требует введения в наркоз. В зависимости от локализации и распространенности гнойных очагов рассекают и дренируют мягкие ткани, сухожильные влагалища, капсулы межфаланговых суставов, выскабливают участки некротизированных костей. Задача хирурга в данном случае заключается в том, чтобы максимально сохранить как рабочий орган не только палец, но и всю кисть. При пандактилите, скорее всего, палец спасти не удастся, и потребуется его удаление.
Что провоцирует фурункулез
Фурункулез это системное заболевание, которое может появиться на фоне одного из провоцирующих факторов:
Ослабленная иммунная система.
Несоблюдение правил гигиены.
Частые механические травмы кожи, даже микроскопические.
Нарушенный обмен веществ.
Сахарный и другие формы диабета.
Наличие в организме постоянных источников инфекции.
Нарушение питания.
Заболевания внутренних органов.
При наличии подобных факторов необходимо обращать внимание на ранние признаки появления фурункула:
Покраснение кожи.
Зуд.
Формирование небольшого возвышения над кожей.
Болезненность образования, особенно при пальпации.
Появление беловатой иди желтоватой головки.
Локальное повышение температуры.
Общее ухудшение состояния.
В подобных случаях важно как можно быстрее обратиться к хирургу, особенно, если проявления фурункула находятся на ягодице. В противном случае созревающий нарыв будет продолжать наполняться гноем, пока не прорвется
После этого рана самоочищается и рубцуется. В то же время, при неблагоприятном течении, разрыв может произойти не наружу, а в подкожное пространство, что приводит к разлитому воспалению флегноме и так далее.
Полезная информация по теме:
- Диагностика хирургических заболеваний
- Лечение хирургических заболеваний
- Как проходит консультация хирурга
- Осмотр хирурга
- Хирургия — наука о внутренних болезнях
- Как проводится прием хирурга
- Детский хирург
- Удаление новообразований на коже
- Платный хирург
Профилактика
Профилактика состоит в соблюдении личной гигиены, предупреждении мелких травм пальцев; важное значение имеют повышение сан. культуры населения, совершенствование техники безопасности и улучшение условий труда (снабжение спецодеждой, напр
перчатками, варежками и др., механизация, автоматизация производств и др.). Снижению заболеваемости П. способствует обработка микротравм 0,5% р-ром нашатырного спирта, 5% спиртовым р-ром йода, пленкообразующими антисептическими жидкостями типа «фуропласт» и др.
Библиография:
Койко А. А. и др. Применение рентгенотерапии в комплексном лечении панариция, Клин, хир., № 1, с. 38, 1979; Лишке А. А. и Лунегов А. И. Костный панариций у взрослых и детей, Пермь, 1977; Лыткин М. И. и Косачев И. Д. Панариций, Л., 1975; Мелешевич А. В. Применение марли, шелковых и капроновых нитей при лечении инфицированных ран кисти, Хирургия, № 12, с. 96, 1978; Попкиров С. Гнойно-септическая хирургия, пер. с болг., с. 348, София, 1977; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1, с. 305, М., 1964; Стручков В. И. Гнойная хирургия, с. 156 и др., М., 1967; Miсhon J. Le panaris, Ann. Chir., t. 28, p. 255, 1974; Niсholls R. J. Initial choice of antibiotic treatment for pyogenic hand infections, Lancet, v. 1, p. 225, 1973; Reill P. Infektionen der Hand, Diagnose, Therapie und Komplikationen, Ther. Umsch., Bd 32, S. 778, 1975; Sсhink W. Pyogene Infektionen der Hand, Chirurg, Bd 42, S. 356, 1971.
Лечение панариция во Владивостоке
При подозрении на панариций необходимо как можно скорее обратитесь за консультацией к врачу-хирургу. Любая задержка с началом лечения может привести к тяжелым осложнениям.

Лечение панариция без операции, так называемое консервативное лечение, возможно только на начальных этапах заболевания и только под наблюдением врача-хирурга.
Основными методами консервативного лечения панариция являются:
- Ежедневные ванночки с раствором перманганата калия (марганцовки), который добавляют в теплую (не горячую) воду до появления слабо-розового окрашивания. В приготовленную ванночку опускают больной палец на 5-7 минут.
- Компресс с добавлением средства, вытягивающего гной, который нужно носить как можно дольше. Такие средства назначает тоже только врач. Повязку лучше всего накладывать на больную область после приема лечебной ванночки. Бинтовать поврежденное место нужно достаточно сильно, чтобы компресс крепко держался.
- Курс лечения антибиотиками, если заболевание было вызвано стафилококком или стрептококком. Если же гнойный процесс образовался из-за грибковой инфекции, то больному человеку назначаются противогрибковые лекарственные препараты.
Если несмотря на консервативное лечение симптомы панариция усилились, поднялась температура тела, либо появился нарыв на пальце (скопление гноя), срочно обратитесь к врачу-хирургу.
Операция вскрытие панариция проводится, если:
- Лечение без операции в течение одного-двух дней не способствовало обратному развитию признаков заболевания.
- В очаге образовался гной.
- После первой бессонной ночи больного из-за болей — это свидетельствует о том, что гнойный очаг уже образовался.
Лечение фурункула
На начальных этапах осуществляется преимущественно в домашних условиях, но в любом случае терапию назначает врач. В первую очередь, необходимо выявить и устранить основные причины фурункула, так как воспаление как самостоятельное заболевание возникает нечасто, соответственно необходим комплексный подход к решению проблемы. В противном случае, высока вероятность рецидивирования процесса в осложненных вариантах его течения.
В стадии инфильтрации, когда фурункул представляет собой только набухший узелок, достаточно обработки кожи антисептическими растворами и наложения компрессов со специальными мазями.
Если же имеется гнойное содержимое, стоит обратиться к специалисту. В этом случае проводится хирургическое вскрытие, затем удаление гнойного стержня или дренирование ранки турундой со специальным раствором и наложение повязки. Хорошим эффектом обладает физиолечение, ультрафиолетовое облучение.
В случае развития фурункулеза целесообразны антибиотико- и витаминотерапия, а также лечение сопутствующих заболеваний.
Фурункул на лице, особенно в области носогубного треугольника или на носу, необходимо лечить в стационаре, так как инфекция ввиду анатомических особенностей может перейти на оболочки мозга.
Конкретную схему лечения фурункула врач подбирает индивидуально для каждого пациента с учетом стадии развития воспаления, его локализации, а также особенностей организма.
Что такое фурункул
Фурункул – это гнойное воспаление волосяного мешочка.
Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
- микротравмы кожи;
- нарушения правил личной гигиены;
- недостаток витаминов в организме;
- сахарный диабет;
- нарушения со стороны эндокринной системы;
- заболевания желудочно-кишечного тракта;
- хронические дерматологические заболевания;
- снижение защитных сил организма.
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.
В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Причины воспаления
Возбудителями воспаления являются инфекционные агенты: стафилококк, стрептококк и другие условно-патогенные микроорганизмы. Чаще всего они проникают через заусеницы и мелкие раны кожи при маникюре.
Другими предрасполагающими факторами развития воспалительного процесса являются:
- привычка грызть ногти, кусать пальцы, отрывать заусеницы;
- хронические воспалительные процессы кожи;
- травмы ногтевого валика;
- постоянное воздействие на кожу пальцев химических веществ;
- сахарный диабет;
- недостаток витаминов в организме;
- иммунодефицитные состояния.
Паронихия пальца на ноге проявляется чаще всего при вросшем ногте и вследствие нарушений техники выполнения и правил антисептики при педикюре.
Профилактика
Панариций относится к тем заболеваниям, которые легче предупредить, чем лечить. Необходимо соблюдать ряд простых правил для профилактики инфекционно-воспалительных патологий мягких тканей пальца. Достаточно избегать длительного воздействия воды, снижающей защитные свойства кожи, использовать стерильные инструменты для маникюра или педикюра, надевать защитные перчатки во время работы, соблюдать технику безопасности на производстве. При ранениях кожи пальцев вовремя обрабатывать порезы, ссадины, заусенцы, уколы антисептиком с дальнейшим использованием бактерицидного пластыря для защиты травмированного участка.
Кожный панариций
Кожный панариций — это скопление гноя под эпидермисом в виде ограниченного пузыря. Чаще кожный панариций возникает при микротравмах или инородных телах кожи. Под эпидермисом при кожном панариции определяется скопление гноя, болевой синдром нерезкий. Удаление эпидермиса при кожном панариции приводит к выздоровлению.
После удаления эпидермиса надо тщательно осмотреть основание гнойника, на дне может открываться свищевой ход, ведущий в более глубокие отделы пальца (кожный панариций может быть проявлением панариция «в виде запонки»: основной очаг — ).
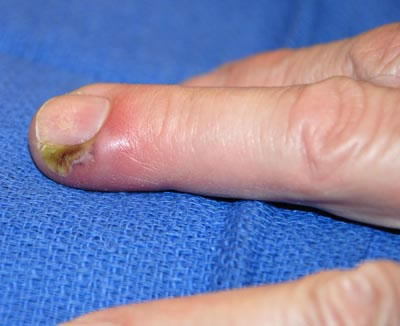
Отёчная, напряжённая, резко болезненная ногтевая фаланга при кожном панариции. Виден участок некротической ткани пальца.

Лечение паронихии
При неосложненном течении заболевания возможно применение консервативных методов:
- антибактериальные препараты с учетом чувствительности возбудителя (если процесс вызван бактериями);
- наложение повязок с лекарственными препаратами и антисептиками;
- дренаж гноя.
Лечение кандидозной паронихии занимает более долгое время и предполагает применение противогрибковых препаратов, местную терапию (кремы, мази, растворы, антисептические повязки) и дренаж гноя. Хорошим терапевтическим эффектом в данном случае обладает ультразвуковая терапия.
При прогрессирующем течении паронихии показано хирургическое лечение под местной анестезией. Тактика и ход выполнения операции зависят от тяжести течения и степени поражения.
При любом варианте и форме патологического процесса важно устранение всех предрасполагающих факторов и лечение сопутствующих заболеваний
Панариций у ребёнка
Дети чрезвычайно уязвимы перед различными инфекционно-воспалительными заболеваниями мягких тканей пальцев рук. Причина в несовершенстве иммунной системы и частых травмах кожи, получаемых при ущемлении дистальных фаланг дверями и ящиками, порезах, уколах. Панариций может возникать даже у самых маленьких детей. Возможны дополнительные симптомы, такие как высокая температура, лихорадка, часто отсутствующие у взрослых даже с гнойными формами панариция, что объясняется повышенной реактивностью организма у детей. Принципы диагностики и лечения не отличаются от таковых у взрослых.
4.Лечение
В начале статьи не случайно подчеркивается необходимость немедленного обращения к врачу (это может быть любой ближайший травматологический или фельдшерский пункт, поликлиника, больница любого профиля и т.д.). В данном случае фактор времени играет одну из ведущих ролей в плане прогноза: чем раньше оказывается помощь, тем выше шансы избежать тяжелых осложнений. И если на ранних стадиях, как правило, удается обойтись консервативной терапией, то по мере развития гнойно-воспалительного процесса, его распространения на окружающие ткани, – более сложным становится необходимое хирургическое вмешательство. Суть его заключается во вскрытии гнойной полости, дренировании экссудата, антисептической обработке. Наиболее тяжелые и запущенные случаи панариция заканчиваются масштабным тканевым некрозом и неизбежной ампутацией пальца (а иногда и не только пальца).
Основные симптомы липом
Липома – это доброкачественные опухоли, состоящие из жировой ткани. В то же время, существует несколько типов липом:
- Типичная липома содержит только жировую ткань.
- Миолипомы состоят из жировой ткани и мышечных волокон.
- Фибролипома – жировая и соединительная ткань.
- Ангиолипома – жировая ткань и сосуды.
- Миксолипомы – слизистая и жировая ткань.
- Миелипомы – жировая и кроветворная ткань.
- Разлитая липома не имеет правильной формы.
- Лифосаркома – редкая форма злокачественной опухоли, которая развивается из липомы.
Но все же, в абсолютном большинстве случаев встречаются классические липомы, которые имеют следующие признаки:
- Правильная шаровидная форма (не считая разлитой липомы).
- Размер может составлять от нескольких миллиметров до нескольких сантиметров.
- Размер узла постепенно увеличивается, вне зависимости от массы тела человека. Даже резкое похудение не сказывается на размере липомы.
- Образование легко смещается под кожей.
- Один из основных симптомов липомы – это безболезненность. Она не имеет признаков воспаления, кожа над не покрасневшая и не отечная.
- В большинстве случаев консистенция эластичная, но иногда может варьироваться от тестообразной до плотной.
Липома может располагаться на любом участке тела, где есть жировая прослойка, ведь именно в ней и формируется липома. Но чаще всего она расположена на лице, голове, шее, груди и спине.
Реже она появляется на груди, животе и других частях тела. Иногда образуются множественные липомы, охватывающие шею как ожерелье. Иногда появляются многочисленные липомы на разных частях тела – липоматоз. Это наследственное заболевание, причины которого пока не ясны.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Симптоматика
Форма заболевания напрямую влияет на симптоматику панариция, при этом имеется ряд схожих признаков. Начальная стадия – слабый отек и легкие болезненные ощущения.
Все последующие стадии – усиление и увеличение болевого синдрома, отечности, покраснений, жжения. При этом болевые ощущения характеризуются как распирающие и дергающие, сильные по интенсивности.
Отличительным признаком любой формы патологии является наличие гнойного очага, в процессе формирования которого пациент ощущает симптомы интоксикации – слабость, повышенную утомляемость, высокую температуру, головные боли. При этом глубокие формы болезни имеют более ярко выраженные признаки интоксикации.
Характерные особенности различных видов панариция:
- кожный или панариций ногтя и области ногтевой фаланги – покраснение, отслоение кожи в месте покраснения, образование пузыря с мутной жидкостью, нерезкие усиливающиеся боли, пульсация, стволовой лимфангит или наличие красной полосы от кисти до предплечья в местах расположения лимфаузлов;
- околоногтевой или паронихия появляется как панариций на пальце после неудачного маникюра и обработки ногтя, а также при тяжелом физическом труде – небольшой отек, покраснение, быстрое заполнение всего ногтя и образование гнойника, боли на месте очага;
- подногтевой панариций или осложнение околоногтевого, самостоятельно появляется панариций на большом пальце в результате колотых ран или заноз – сильные боли, быстрое формирование гнойника, сильный отек, общее недомогание и высокая температура;
- подкожный панариций при заражении глубоких колотых ран – покраснение и местная боль через несколько часов становится интенсивной, отек – большим, нагноение сопровождается ознобом и высокой температурой;
- костный панариций при заражении открытого перелома костей или при распространении инфекции от подкожного вида панариция – разрушение кости при сильных болях, колбообразный вид пораженной конечности, гладкая и блестящая кожа, озноб и лихорадка;
- суставной развивается при заражении через открытые переломы или является осложнением от сухожильного, подкожного и костного вида – боль при движении сустава и легкий отек переходят в невозможность движения сустава за счет болей и отечности, в итоге образуется свищ;
- сухожильный панариций на пальце ноги или гнойный тендовагинит – равномерный отек, внешне согнутый палец, интенсивное нарастание боли при движениях, отсутствие аппетита, слабость, высокая температура, бред и спутанное сознание. Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
У вас появились симптомы панариция?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Методы диагностики и лечения
Появление признаков развития патологии потовых желез, таких как болевой синдром и зуд ограниченной области кожи, образование бугристой поверхности, имеющей тенденцию к увеличению, ведет к обязательному обращению за помощью к профильному специалисту. Хирург, проведя осмотр поверхности и выслушав жалобы, назначит лабораторную диагностику следующих биоматериалов:
- мазка из отделяемой жидкости потового протока, на идентификацию патогенного возбудителя и его чувствительности к антибактериальным препаратам;
- капиллярной крови, в виде расширенного анализа, отображающего наличие процесса воспаления;
- венозной крови, на состояние иммунной стабильности организма.
Лечение гидраденита
имеет комплексную форму и включает в себя соблюдение определенных рамок имеющегося рациона, способствующих восстановлению иммунных свойств организма и препятствующих излишнему потоотделению.
Медикаментозная терапия включает прием соответствующих противомикробных препаратов. На начальных стадиях образования патологии дает эффект использование физиотерапевтических методов лечения в виде обеззараживания и прогревания поверхности кожи, которые применимы только после консультации хирурга.
При осложненных формах развития процесса требуется оперативное вмешательство, используя которое создаются благоприятные условия для оттока скопившегося гнойного инфильтрата и иссечении пораженной ткани. В сочетании с антибактериальной терапией, такой вид лечения способствует быстрому восстановлению поврежденной поверхности.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия








