Прокол пузыря для родовозбуждения
Содержание:
- Небольшой экскурс в физиологию
- Как проводится процедура
- Натяжная и ненатяжная герниопластика
- Какое оборудование использует спинальная анестезия?
- Рассмотрим два вида пессариев dr Arabin:
- Маловодие
- Какую диагностику необходимо пройти перед началом лечения свища?
- Перегородки из гипсокартона – интересные решения
- Как выполняют амниотомию?
- Миф третий: рожать с партнером можно только по контракту
- Показания к проколу пузыря
- Как проводится плевральная пункция
- Последствия и риски
- Показания к проколу плодного пузыря
- Куда обратиться с камнем почки?
Небольшой экскурс в физиологию
В норме роды начинаются со схваток. Схватки способствуют раскрытию шейки матки и продвижению плода по родовому каналу. Шейка матки сглаживается и раскрывается за счет сокращения мускулатуры матки. Раскрытию шейки матки также способствует плодный пузырь. Во время схваток матка начинает активно сокращаться, в результате чего повышается внутриматочное давление, плодный пузырь напрягается, и околоплодные воды устремляются вниз. Нижний полюс пузыря внедряется во внутренний маточный зев и помогает раскрытию шейки матки.
Раскрытие шейки матки у первородящих и повторнородящих происходит по-разному. У первородящих сначала раскрывается внутренний маточный зев, шейка матки сглаживается и истончается, а затем раскрывается наружный маточный зев. У повторнородящих наружный маточный зев бывает приоткрыт уже в конце беременности. Во время родов раскрытие внутреннего и наружного зева, а также сглаживание шейки матки происходят одновременно.
Степень раскрытия шейки матки определяют в сантиметрах при влагалищном исследовании. Раскрытие шейки матки на 11-12 см, при котором края ее определить не удается, считается полным.
Первый период родов характеризуется возникновением регулярных схваток и продвижением предлежащей части плода (той части, которая первой проходит по родовым путям, а перед родами обращена к шейке матки) по родовому каналу. Чаще всего предлежащей частью плода является его головка. При нормальных родах воды1 отходят сами. Обычно плодный пузырь разрывается при полном или почти полном раскрытии шейки матки, и передние околоплодные воды (они так называются, потому что находятся перед предлежащей частью плода) изливаются. Разрыв плодного пузыря — процесс безболезненный, так как в плодном пузыре нет нервных окончаний.
У 10% женщин воды отходят до начала родов. При излитии околоплодных вод одномоментно выделяется около 200 мл жидкости, то есть приблизительно стакан. Этого нельзя не заметить. Но бывает и такое, что плодный пузырь вскрывается не непосредственно около выхода из шейки матки, а выше, там, где он соприкасается со стенкой матки. В этом случае воды подтекают из половых путей по каплям, водянистое пятно на нижнем белье увеличивается постепенно.
Когда роды начинаются с излития вод, говорят о преждевременном излитии околоплодных вод. Излитие вод после начала родовой деятельности, но при неполном раскрытии шейки матки называют ранним отхождением вод.
При преждевременном излитии околоплодных вод течение родов зависит в большей мере от того, готов ли организм женщины к родам, а при раннем излитии вод — от регулярности и силы родовой деятельности и расположения предлежащей части плода. Если организм беременной готов к родам, преждевременное излитие околоплодных вод не станет препятствием к нормальному их течению. Обычно родовая деятельность в таких случаях развивается через 5-6 часов после разрыва плодных оболочек, но первые схватки могут появиться и сразу после излития вод. Однако нередко преждевременное или раннее излитие околоплодных вод приводит к слабости родовой деятельности, затяжному течению родов, гипоксии плода, воспалительным процессам плодных оболочек.
Поэтому в случае отхождения вод вне родильного дома, даже при отсутствии схваток, необходимо ехать в роддом сразу же. При этом необходимо запомнить время отхождения околоплодных вод и сообщить его врачу
Обратите внимание на цвет и запах околоплодных вод. Обычно воды прозрачные или слабо-розовые, без запаха
Слегка зеленоватый, темно-коричневый или черный цвет околоплодных вод свидетельствует о выделении мекония (первородного кала) из кишечника ребенка, а значит, он испытывает кислородное голодание и ему нужна помощь. Околоплодные воды окрашиваются по-разному, в зависимости от количества выделений. Если вскоре после отхождения вод схватки не начинаются, врачи прибегают к стимуляции родовой деятельности.
Точно не известно, что является причиной раннего или преждевременного излития вод. Однако у женщин, которые проходили подготовку к родам, такие случаи встречаются реже. Во многом это связано с эмоциональным состоянием женщины, ее умением расслабляться и общим настроем на благополучные роды.
Очень редко плодный пузырь не разрывается вовсе, и ребенок рождается покрытый плодными оболочками. О таком малыше в народе говорят, что он «родился в рубашке».
Как проводится процедура
Диагностическая лапароскопия в клинике «Медицина 24/7» проводится под местной анестезией в сочетании с седацией или под общим наркозом.
При обследовании брюшной полости в области пупка делается небольшой прокол, через который вводится канюля и нагнетается углекислый газ или закись азота. Газ поднимает, раздвигает стенки, заполняя брюшную полость для лучшего визуального обзора.
После этого в брюшную полость вводится миниатюрная видеокамера с подсветкой на гибком оптико-волоконном кабеле. С ее помощью врач детально исследует внутренние органы.
При необходимости забора образцов опухолевых тканей делаются дополнительные проколы, через которые вводятся инструменты. С их помощью врач выполняет биопсию.
Как правило, процедура занимает не более 40 минут. По ее окончании газ удаляется из брюшной полости, на проколы накладывается повязка.
Лапароскопия области малого таза при гинекологических заболеваниях принципиально не отличается от исследования органов брюшной полости.
Натяжная и ненатяжная герниопластика
Единственный способ устранить грыжу – это хирургическое лечение. Современные медицинские технологии позволяют производить герниопластику грыжи с применением сетчатых имплантов, что значительно снижает риск повторного образования грыжи. Раньше грыжу лечили так: вправляли орган на надлежащее место, после чего область грыжевых ворот (отверстия, через которое произошло выпячивание) укрепляли собственными тканями организма. В результате мягкие ткани (мышцы и сухожилия) в месте операции оказывались натянутыми. В этих условиях вероятность прорезывания швов и рецидива грыжи была достаточно высокой – до 25%.
Использование полимерных сеток позволяет избежать натяжения тканей. Сетка укрепляет область грыжевых ворот. В течение месяца сетка врастает в ткани. Подобный каркас надежно удерживает органы на своем месте. При герниопластике без натяжения риск повторного образования грыжи в среднем не превышает 1%.
Какое оборудование использует спинальная анестезия?
- набор стерильных пеленок и марлевых салфеток;
- иглу для спинномозговой пункции диаметром 24-29 гейдж;
- 5-миллилитровый шприц для анестетика, вводимого в спинномозговой канал;
- 2-миллилитровый шприц для инфильтрации кожи в месте введения иглы;
- набор игл для забора анестетика и инфильтрации кожи;
- набор антисептических растворов для обработки кожи (хлоргексидин, спирт);
- стерильные марлевые шарики для обработки кожи;
- лейкопластырь для фиксации повязки в месте введения иглы;
- раствор местного анестетика для интратекального введения.
Необходимое условие — раствор местного анестетика пригодный для интратекального введения фасуется в разовые упаковки. Во флаконы, содержащие несколько доз, добавляются консерванты, способные вызвать повреждение спинного мозга при введении в спинномозговую жидкость.
- страховочный набор оборудования и медикаментов для проведения общей анестезии;
- набор оборудования и медикаментов для проведения сердечно-легочной реанимации.
Рассмотрим два вида пессариев dr Arabin:
- Акушерские-для профилактики преждевременных родов
- Урогинекологические-применяемые для устранения симптомов недержания мочи и выпадения органов малого таза
Акушерские пессарии — это устройства, применяемые у беременных женщин с истмико-цервикальной недостаточностью (ИНЦ) при диагностике угрозы преждевременных родов (укорочение шейки матки до 25 мм и менее) от 16 до 34 недель беременности, а также при наличии преждевременных родов или ИЦН в анамнезе
Акушерского пессарий имеет форму глубокой чаши, большое центральное отверстие для фиксации на шейке матки и маленькие функциональные отверстия для оттока влагалищного секрета. Изготавливается из медицинского мягкого эластичного силикона, который не вступает в химические реакции с биологическими средами человеческого организма. Подобно всем силиконовым пессариям он является упругим, его можно согнуть и таким образом вставить совершенно без боли. Перед установкой необходимо провести микроскопическое исследование содержимого влагалища (мазок на флору).
В терапевтических целях используется при укорочении шейки матки и /или расширении внутреннего зева или цервикального канала в период между 15 и 20 неделями. В профилактических целях акушерский пессарий может быть установлен у женщин группы риска по невынашиванию беременности (преждевременные роды в анамнезе, многоплодная беременность) в сроках 13–16 недель.
Когда устанавливают и снимают акушерский пессарий при беременности?
Оптимальным сроком введения акушерского пессария считается второй и третий триместр с 16 по 34 недели беременности. Решение об установке принимает лечащий врач, после осмотра шейки матки.
Извлекают пессарий в плановом порядке перед родами на сроке 37–38 недель беременности.
Методика установки пессария при беременности довольна проста и не требует анастезии.
Введение пессария осуществляется врачом в гинекологическом кресле при опорожненном кишечнике и мочевом пузыре. Сама процедура занимает несколько минут. Правильно подобранный и установленный пессарий не вызывает выраженного дискомфорта.
Во время использования пессария необходимо посещать акушера-гинеколога. При необходимости делается УЗИ шейки матки и оценка ее состояния. Кратность посещений устанавливается индивидуально.
Урогинекологические пессарии-предназначены для решения проблем у женщин, связанных с проявлениями дисфункции мышц тазового дна: опущение органов малого таза, недержание мочи.
У таких пессариев очень много форм: кольцевые, грибовидные, кубические, чашечные и т. д. Это необходимо для того, чтобы врач подобрал оптимальный вариант для Вас, в зависимости от возраста, степени пролапса и выраженности симптомов недержания мочи, а также в зависимости от того, с чем связано нарушение в расположении органов малого таза — травмы, операции, врожденные дефекты и т. д.
Установка и уход за урогинекологическим пессарием.
- Размер пессария подбирается с помощью адаптационных колец
- После введения приблизительного размера адаптационного кольца, врач попросит Вас встать и походить 10–15 минут, а также потужиться и покашлять, если кольцо сместилось или причиняет дискомфорт, тогда изделие извлекается и вводится размер больше/меньше, в зависимости от описанных ощущений.
- Если при движении, натуживании и кашле не ощущается никаких неудобств, размер подобран правильно. Кольцо извлекается и устанавливается необходимый пессарий. Находясь во влагалище, пессарий удерживает органы в правильном положении и оказывает дополнительное давление на уретру, что предотвращает подтекание мочи.
- Во время установки пессария лечащий врач обучит Вас самостоятельному введению и извлечению изделия в домашних условиях, т. к. есть модели, которые используют во время бодрствования, а на ночь извлекаются.
Противопоказания:
- Выраженные повреждения тазового дна.
- Рак матки или предраковое состояние, рак шейки матки.
- Маточные кровотечения неуточненной причины.
- Инфекция половых органов.
- Острые воспалительные процессы.
Используя пессарий, Вы перестанете ощущать боли внизу живота и в области поясницы, у Вас перестанет подтекать моча и больше не понадобятся прокладки.
Качество жизни значительно улучшится!
Маловодие
Еще одна ситуация, когда нужно прокалывать пузырь, это маловодие. Как известно, раскрытие шейки матки происходит за счет схваток и давления плодного пузыря или головки малыша, если воды уже излились. Если у женщины маловодие, то околоплодных вод настолько мало, что полноценный плодный пузырь не образуется. Не создается давления на шейку матки и не стимулируется процесс родов. Это приводит к слабой родовой деятельности.
Ребенок, находясь в амниотическом пузыре, во время каждой схватки просто скользит внутри «мешка» и не создает нужного упора. Амниотомия помогает убрать этот фактор скольжения. И тогда уже ребенок напрямую своей головкой упирается в шейку матки. За счет этого происходит дальнейшее раскрытие шейки матки, и роды протекают нормально.
Какую диагностику необходимо пройти перед началом лечения свища?
Начнем с того, что пациент приходит с жалобой, что у него есть какие-то проблемы возле зуба. Либо зуб побаливает, либо у него появился этот прыщик на десне из которого постоянно что-то подтекает. Всегда надо слушать пациента, что он вам расскажет — это раз.
Во-вторых, часто локализация у этого свищевого хода бывает между двумя зубами и для того, чтобы понять откуда идет процесс, делается либо снимок, либо компьютерная томограмма. Пациенту под анестезией в этот свищевой ход вводят гуттаперчу, поскольку она рентгеноконтрастная, и делается снимок, на котором видно, что из себя представляет свищевой ход, где та точка локализации, от которой идет весь воспалительный процесс.
Безусловно, основными методами диагностики служат рентгеновские снимки и КЛКТ, которая дает полную картину, особенно если КЛКТ проведена на хорошем аппарате, таком как у нас (Planmeca PRO), который имеет эндодонтическую функцию и очень высокую четкость. Использование передовой аппаратуры облегчает всю диагностику и дает больше возможностей к терапии данного зуба.
Перегородки из гипсокартона – интересные решения
Как выполняют амниотомию?
Амниотомия выполняется при влагалищном обследовании, обычно с помощью бранши пулевых щипцов (специальным инструментом, похожим на крючок). Прокол околоплодных оболочек производится на высоте схватки при максимальном напряжении плодного пузыря, что обеспечивает удобство выполнения и безопасность этого пособия (не травмируется кожа предлежащей части плода). В образовавшееся отверстие в плодном пузыре вводится указательный, затем средний палец, отверстие постепенно расширяется, и воды медленно выпускаются.
Эта процедура совершенно безболезненная, так как в оболочках нет нервных окончаний.
В момент амниотомии доктор оценивает цвет околоплодных вод: по этому признаку можно судить о состоянии плода. В норме воды прозрачные, если же воды зеленого цвета — это говорит о том, что малыш испытывает недостаток кислорода, который, в свою очередь, приводит к расслаблению запирательных мышц кишечника, и первородный кал — меконий смешивается с околоплодными водами. Желтые околоплодные воды свидетельствуют о болезни, которая развивается у плода при несовместимости крови матери и плода по резусу или группе крови.
Статья предоставлена сайтом Kukuzya.ru
Миф третий: рожать с партнером можно только по контракту
Муж на родах может присутствовать в любом роддоме, работающем в системе ОМС, где есть отдельные родильные боксы. Это гарантируется законодательством. Однако если при контрактных родах за будущей матерью закрепляется отдельный бокс на одну роженицу, где сторонний человек никому не помешает, то в «бесплатных» родах может оказаться так, что бокс уже занят.
Впрочем, стоит знать, что такая же ситуация может сложиться и при «наплыве» контрактных рожениц: никто не может предугадать, в какой день начнутся роды (удивительно, но в полнолуние их больше!). Бывает и так, что в партнерских родах вынуждены отказывать в присутствии партнера даже тем, кто заплатил.
Показания к проколу пузыря
В зависимости от периода проведения выделяют дородовую, раннюю, своевременную и позднюю амниотомию.
Дородовый прокол пузыря применяется, когда есть необходимость в стимулировании родового процесса, при таких состояниях как гестоз, беременность сроком более 42 недель, хронических заболеваниях матери. Ранний – проводится при слабой родовой деятельности для ускорения и усиления.
Своевременное и позднее вскрытие амниотических вод проводят, если пузырь не лопнул сам в процессе родов, так как его наличие при раскрытии матки более 8 см не целесообразно.
Кроме того, околоплодный пузырь прокалывают при низком расположении плаценты, многоводии и маловодии, а также для снижения высокого артериального давления роженицы.
Как проводится плевральная пункция
Проведение плевральной пункции не являет собой ничего сложного. Главное — правильно определить место прокола. Пунктирование плевральной полости при пневмотораксе проводиться во ІІ межреберье по среднеключичной линии, если пациент сидит, и в V-VI межреберье в положении стоя. При гидротораксе плевральную пункцию проводят в VII-IX межреберье по лопаточной, или задней подмышечной линии. Определяется место пункции перкуторно, поможет также рентгенография, УЗИ.
Проведение плевральной пункции включает следующие этапы:
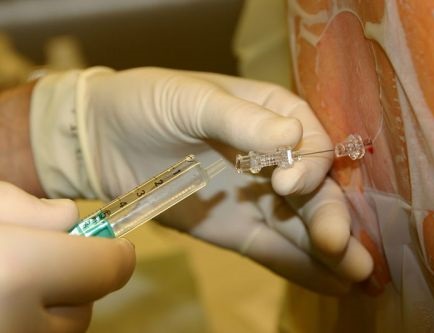
- Антисептическая обработка места пункции
- Анестезия
- Пункционной иглой проводится прокол по верхнему краю ребра
- Проведение иглы внутрь до появления чувства провала, которое свидетельствует о вхождении в плевральную полость
- Эвакуация жидкости. Не рекомендуется эвакуировать однократно более, чем 1000 мл жидкости
- Извлечение иглы и заклеивание прокола лейкопластырем
- Проведение контрольной рентгенографии.
Последствия и риски
Женщины переживают, что при манипуляции могут быть последствия. Если акушер ситуацию оценит правильно, то для волнений нет причин.
Что происходит после прокола околоплодного пузыря? Процедура относится к элементам родовспоможения, поэтому должна усилить процесс. Сокращения матки становятся более интенсивными и приводят к дальнейшему раскрытию шейки. Первородки ощущают усиление боли, для повторно родящих наступает облегчение. Если все нормально, через полчаса после разрыва пузыря малыш появляется на свет.
Вредно ли прокалывать пузырь при родах? При отсутствии противопоказаний амниотомия не вредит матери с младенцем. В ситуации, когда жидкости в оболочке мало и она плотно соприкасается с телом, случается повреждение головки при проколе околоплодного пузыря. Но это незначительные поверхностные царапины, которые быстро заживают.
Если нет открытия после прокола пузыря, это связано с быстрым излитием. Обычно такое наблюдается при многоводии либо неплотном предлежании. Подобная ситуация может спровоцировать нежелательные последствия.
Осложнения:
- выпадение пуповины;
- неправильное вставление головки;
- изменение положения тела;
- преждевременная отслойка плаценты.
Резкое усиление родовой деятельности для неготового к этому младенца способно ухудшить его состояние. Задержавшись в канале на длительный период после отхождения вод, ребенок испытывает кислородное голодание. Такие ситуации встречаются редко и легко устраняются при профессиональном ведении родов.
Родовозбуждение применяется только по показаниям, влекущим угрозу здоровья и жизни матери с младенцем
При этом учитывается согласие беременной, а также берутся во внимание противопоказания к амниотомии. Сама процедура безболезненна, не требует анестезии — на плодной оболочке нет нервных окончаний. Вскрытие пузыря занимает несколько минут, значительно ускоряет роды и является хорошей альтернативой кесареву сечению
Вскрытие пузыря занимает несколько минут, значительно ускоряет роды и является хорошей альтернативой кесареву сечению.
Показания к проколу плодного пузыря
Бывает так, что при полном раскрытии шейки матки плодный пузырь остается целым. Это может быть связано с чрезмерной его плотностью или эластичностью, а также малым количеством передних вод. Такие роды характеризуются затяжным периодом изгнания плода, замедленным продвижением предлежащей его части, появлением кровянистых выделений из половых путей. Возникает опасность преждевременной отслойки плаценты и гипоксии плода. В этом случае производят искусственное вскрытие плодного пузыря по медицинским показаниям.
Как и любая манипуляция в медицине, амниотомия должна быть оправдана, так как плодный пузырь выполняет определенные функции: защищает ребенка от инфекции и делает роды менее неприятными, мягкими и естественными. Он позволяет шейке матки раскрываться плавно и постепенно. Кроме того, если амниотомию делают при высоком положении ребенка, возникает риск выпадения пуповины, что приводит к серьезным осложнениям.
Показаниями к проколу плодного пузыря являются:
- Переношенная беременность. Имеется в виду так называемое истинное перенашивание беременности, когда в плаценте происходят определенные изменения, в связи с которыми она уже не может обеспечить доставку необходимого количества кислорода плоду. Таким образом, плод оказывается в состоянии гипоксии (недостатка кислорода). В этой ситуации амниотомия может служить способом стимуляции родовой деятельности.
- Гестоз беременных. Это состояние представляет собой синдром, при котором нарушается работа многих органов и систем. Развивается в результате беременности. Основные его симптомы: патологическое увеличение массы тела, отеки, артериальная гипертензия, протеинурия (белок в моче), приступы судорог и/или кома. Гестоз беременных — не самостоятельное заболевание; это синдром, обусловленный невозможностью адаптационных систем организма матери обеспечить потребности развивающегося плода.
- Резус-конфликтная беременность. Такая беременность также может протекать с осложнениями. Если родоразрешение через естественные родовые пути возможно, средством стимуляции может стать амниотомия.
- Прелиминарный период. Так называют нерегулярные и неэффективные предродовые схватки, не приводящие к раскрытию шейки матки, порой длящиеся несколько дней. Они также могут стать показанием к вскрытию плодного пузыря.
- Слабость родовой деятельности. Она характеризуется наличием схваток, слабых по силе, коротких по продолжительности и редких по частоте. При таких схватках раскрытие шейки матки и продвижение плода по родовому каналу происходит замедленно.
- Повышенная плотность плодных оболочек. При полном или почти полном раскрытии шейки матки плодные оболочки не могут разорваться самостоятельно, амниотомия — единственный способ предотвратить рождение ребенка «в рубашке». Такая ситуация неблагоприятна, потому что при этом малыш не может сделать вдох сразу после рождения.
- Многоводие. Вскрытие плодного пузыря при многоводии проводят потому, что большое количество околоплодных вод может служить причиной слабости родовой деятельности, а также выпадения пуповины при самостоятельном излитии околоплодных вод.
- Плоский плодный пузырь. Иногда (чаще всего при маловодии) передних вод в плодном пузыре совсем мало или нет вовсе — тогда оболочки оказываются натянутыми на головке плода, что может привести к аномалиям родовой деятельности и к преждевременной отслойке плаценты.
- Низкое расположение плаценты. Начало родовой деятельности может спровоцировать ее преждевременную отслойку, что исключительно опасно для плода, поскольку при этом прекращается доставка кислорода плоду. Во время амниотомии воды изливаются, и головка плода прижимает край плаценты, препятствуя таким образом ее отслойке.
- Различные патологические состояния, связанные с повышенным артериальным давлением и нарушением циркуляции крови — гестоз, гипертония, болезни сердца и почек и др.
Куда обратиться с камнем почки?
В нашей современной, удобно расположенной клинике вы можете получить высокоэффективную диагностическую и лечебную помощь. У нас богатейший опыт по лечению самых различных урологических заболеваний.
Клиника урологии Первого МГМУ им. И.М. Сеченова расположена в центре Москвы в шаговой доступности от станций метро «Фрунзенская» и «Спортивная».
Операция по удалению камня почки анализы и предоперационное обследование:
- Клинический и биохимический анализ крови
- Коагулограмма (набор показателей крови, указывающий на процесс свертываемости)
- Общий анализ мочи и бактериологический посев мочи
- Группа крови+резус-фактор
- Анализ крови на ВИЧ, Сифилис, антиген вируса гепатита В и С
- ЭКГ
- Рентгенография грудной клетки
Все необходимые анализы и обследования вы можете пройти в нашей клинике
за 1 день.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
Акопян Гагик Нерсесович — врач уролог, онколог, д.м.н., врач высшей категории, профессор