101 интересный факт о пуповине
Содержание:
- Почему нарушается сердечный ритм
- О целительном воздействии пиявок на организм человека
- Опасность для плода
- Виды УЗИ плода
- Виды УЗИ-сканирования
- Показания к УЗИ
- Как проходит процедура?
- Ошибаются ли на УЗИ с полом ребенка?
- Источники
- Как помочь жертве инсульта?
- Короткая пуповина при беременности: причины и симптомы
- Причины отклонений
- Кровотечения и их остановка
- Что такое единственная артерия пуповины плода?
- Что показывает УЗИ-скрининг
- Анатомия
- Что выявляет допплерометрия плода
Почему нарушается сердечный ритм
Если ЧСС меньше 120 ударов в минуту
- Причины слабого сердцебиения на ранних сроках могут быть связаны с разными причинами. Оно может фиксироваться на маленьком сроке – до 4 недель. На 6 неделе пульс эмбриона может быть 100-120 ударов. Пульс 130 ударов также свидетельствует, что с малышом все нормально. Но если фиксируется очень низкое сердцебиение, меньше 80 ударов, то существует риск потери беременности.
- Если УЗИ 12 недель и больше свидетельствует о низком сердцебиении, это может быть связано с хронической гипоксией плода или его реакцией на то, что сдавливается пуповина. Если сердцебиение 120 ударов в минуту, что делать, должен рассказать врач, руководствуясь результатами исследований.
- Перед родами слабый ритм может быть свидетельством острой или хронической гипоксии плода, а также сдавления пуповины во время схватки.
Если пульс 160 ударов в минуту превышен
- На первых неделях беременности это, как правило, вариант нормы, но в некоторых случаях свидетельствует о нарушении плацентации.
- После 12 недель беременности плод так может реагировать на собственные шевеления или на стресс, пережитый мамой.
- Тахикардия плода на поздних сроках может быть следствием хронической гипоксии плода или реакцией на шевеление или схватку.
Звуки глухие, тоны плохо прослушиваются
- Если прослушивание проводится у беременных на ранних сроках, это может говорить о том, что срок слишком маленький или исследование проводится неисправным датчиком, либо аппарат для прослушивания устарел. Также подобное возможно, если у мамы ожирение. Но также плохо прослушивающиеся тоны на ранних сроках могут быть свидетельством того, что у малыша порок сердца, сосудов.
- После 12 недели глухие тоны могут быть слышны, если у мамы ожирение, а также при фето-плацентарной недостаточности, предлежании (если плацента расположена по передней стенке), маловодии или многоводии. Иногда глухие тоны фиксируют, если расположение ребенка в утробе матери неудобно для прослушивания. Однако не исключены также пороки сердца или сосудов.
- На поздних тонах такое явление свидетельствует, что начались активные схватки или отмечается гипоксия плода.
Сердцебиение отсутствует
- На самых ранних сроках звук стук сердца отсутствует, если срок во время прослушивания очень маленький, либо используется устаревший датчик. Однако иногда это являться свидетельством того, что беременность замерла или начинается аборт.
- На сроке от 12 недель, а также в последние недели отсутствие звука сердца может быть либо свидетельством неправильного места аускультации или поломки датчика КТГ, либо говорить о том, что произошла антенатальная гибель плода.
О целительном воздействии пиявок на организм человека
Основой лечебного эффекта гирудотерапии является слюна пиявки, которая содержит большое количество биологически активных веществ, способствующих нормализации внутреннего гомеостаза. К их числу относятся гирудин, ингибиторы трипсина и плазмина, ингибиторы альфа-химотрипсина, химозина, субтилизина и нейтральных протеаз гранулоцитов — эластазы и катепсина С, ингибиторы фактор свертывания крови Ха и калликреина плазмы крови, а также высокоспецифические ферменты — гиалуронидаза, дестбилаза, апираза, коллагеназа. В слюне пиявок также содержатся малоизученные соединения — пиявочные простаноиды, гистаминоподобные вещества и ряд других соединений i Коныртаева Н.Н. Гирудотерапия при болезнях системы кровообращения / Н.Н. Коныртаева // Экология человека. — 2015. — № 6. — С. 57-64. . Главный компонент – гирудин, он предотвращает свертывание крови и стимулирует процесс рассасывания тромбов. Гиалуронидаза – фермент, позволяющий активным веществам проникать глубоко в ткани организма – до 10 см. Он же разрушает соединительную ткань, поэтому способствует рассасыванию рубцов.
Лечение пиявками воздействует на уровне микроциркуляции и складывается из основных трех факторов: рефлекторного, механического и биологического. Механическое действие происходит по принципу лечебного кровопускания. При потере некоторого количества крови разгружает кровоток, освобождаются сосуды, нормализуется давление. Новый приток крови приносит к очагу воспаления кислород и питательные вещества. Благодаря этому снимается отек и утихает боль. Рефлекторное действие сравнимо с воздействием иглорефлексотерапии. Пиявка прокусывает кожу только в биологически активных (акупунтурных) точках, связанных с различными органами и системами тела. Действие гирудина (фермента пиявок) происходит в течение последующих 3 месяцев после пройденного лечения. В течение этого времени будут рассасываться тромбы, происходить замена эритроцитов, омоложение крови.
Гирудотерапия оказывает рефлексогенное, антикоагулирующее, тромболитическое, противоишемическое, антигипоксическое, гипотензивное, иммуностимулирующее, противовоспалительное, аналгезирующее, антисклеротическое, регенераторное действие, вызывает кровоизвлечение, деконгестию внутренних органов, защитный противотромботический эффект, устранение микроциркуляторных нарушений i Тараба Т.С. Гирудотерапия (часть 1): дефиниция, показания, противопоказания / Т.С. Тараба // Вестник Клинической больницы № 51. -2016. — С. 9-13. .
Опасность для плода
Хотя выше было сказано, что у детей часто встречаются сопутствующие патологии при единственной артерии пуповины, последствий может и не быть. В большинстве случаев патология не оказывает серьезного воздействия на малыша ни до родов, ни после. Чаще всего одна артерия способна справиться с повышенной нагрузкой. Поэтому, если врач увидел этот порок, не стоит сразу же расстраиваться. Просто придется пройти дополнительные обследования и тщательней следить за своим состоянием.
В некоторых случаях есть риск, что у ребенка есть аномалии развития: хромосомные изменения, серьезны проблемы с сердцем, сосудами, мочевыделительной системой, органами брюшной полости и т.д
Именно поэтому важно как можно раньше выявить наличие других аномалий. Следует помнить, что синдром одной артерии без других патологий не считается признаком синдрома Дауна или других сбоев, связанных с хромосомами
Если же патология сопровождается другими пороками, появляется высокий риск для здоровья малыша. Последствия при единственной артерии пуповины у плода могут быть следующими:
- замершая беременность (на больших сроках – внутриутробная гибель);
- задержки в развитии;
- хроническая гипоксия;
- гипотрофия.
Виды УЗИ плода
Привычный всем снимок УЗИ — черно-белое плоское изображение с понятными только специалисту пятнами и точками, — это результат УЗ-исследования, проводимого в двух измерениях: по ширине и высоте (2D УЗИ). Таким аппаратом сегодня оснащена практически каждая женская консультация.
Трехмерное УЗИ плода или 3Д УЗИ при беременности — более информативный и современный метод диагностики, дающий высококачественное изображение плода в объеме и цвете. Снимок, получающийся при 3D УЗИ, представляет собой практически фото плода, на котором можно разглядеть черты лица ребенка и даже его мимику.
Услугу трехмерного УЗИ предлагают сегодня многие платные медицинские центры
При выборе клиники следует обращать внимание на квалификацию доктора, ведь грамотная интерпретация результатов– важнейший этап скрининга. В «МедикСити» УЗ-диагностикой занимаются только высококлассные специалисты с большим практическим опытом
4Д УЗИ при беременности по качеству изображения схоже с трехмерным. Однако здесь при получении информации подключается еще один фактор — реальное время. В процессе исследования можно не только рассмотреть плод в подробностях и отследить его движения, но и записать увиденное на диск или другой носитель. То есть, у родителей будет не просто снимок, а видеозапись с малышом еще до его рождения.
Пациентки «МедикСити» могут пройти обычное, трехмерное и 4D УЗИ в нашей клинике — по предварительной записи, в удобное время, без очередей.
1
3D-УЗИ при беременности
2
3D-УЗИ при беременности
3
3D-УЗИ при беременности
Беременность — особенное время в жизни женщины, полное как радостных ожиданий, так и тревог. Без сомнения обращайтесь за помощью к специалистам — наши высокопрофессиональные врачи помогут вам в решении всех медицинских вопросов!
Виды УЗИ-сканирования
При ультразвуковой диагностике сосудов ног в современной диагностической практике используется 3 основных вида УЗИ-сканирования:
- УЗДГ, классическая ультразвуковая двумерная допплерография. Позволяет регистрировать основные параметры кровотока с определением его скорости. Чаще иных методик применяется для выявления патологий вен, артерий и сосудов ног. Подобные аппараты максимально портативны и присутствуют во всех лечебных учреждениях страны.
- УЗДС, дуплексное ангиосканирование. Сочетает в себе стандартную допплерографию и цветное картирование, что позволяет определить не только структуру и скорости кровотока, но также его направление – разнонаправленные потоки окрашиваются в отличные друг от друга цвета, что даёт возможность комплексного мониторинга основных показателей вен и сосудов.
- Триплексное сканирование. Наиболее информативная методика, позволяющая получить объемное цветное изображение сосудистой системы ног. Следует учитывать, что триплексное ангиосканирование не позволяет определить скорость кровотока – в данной ситуации при необходимости оборудование переключается на двумерный режим и производится сканирование по классической методике УЗДГ.
Следует отметить, что все вышеописанные методы УЗИ-диагностики применяются универсально для мониторинга сосудистой системы в мягких тканях как конечностей, так и иных частей тела. Подготовка к обследованию УЗИ вен и сосудов нижних конечностей не требует длительной и всесторонней подготовки, а в тяжелых случаях вообще проводится без неё. К основным правилам подготовки УЗИ вен и сосудов конечностей врачи-диагносты обычно относят:
- Отказ от приёма лекарственных средств. Если есть возможность, за 3 суток до проведения процедуры необходимо исключить приём препаратов, которые могут влиять на системные параметры кровотока. При невозможности отказа (жизненно важные лекарственные средства) нужно сообщить врачу диагностики о регулярном употреблении подобных веществ, указав действующее вещество и схему использования – данная информация поможет откорректировать процесс мониторинга.
- Ограничение употребления продуктов, ускоряющих работу сердца. Речь идёт о крепком кофе и чае, шоколаде, природных или искусственных стимуляторов ритмики сердца. Запрета на их использование нужно придерживаться в течение суток.
- Исключение алкоголя и табакокурения. За 2 суток до УЗИ нужно отказаться от употребления алкоголя в любом виде. Курить сигареты запрещено за 2-3 часа до процедуры.
- Личная гигиена. Перед УЗИ-диагностикой рекомендуется сбрить с ног лишнюю растительность и тщательно вымыть ноги.
Показания к УЗИ
Показания к ультразвуковому исследованию ног чаще всего назначает флеболог. Основными показаниями к ультразвуковой диагностике, как правило, выступают:
- Отечности в области стоп, голеней и иных элементов ног;
- Системные регулярные парестезии – от покалываний до онемения;
- Визуально видимые расширения венозных структур – сосудистые «звездочки», крупные телеангиоэктазии и так далее;
- Изменение оттенка эпителия на нижних конечностях, цианотичность кожных покровов в разных локализациях – от стопы до икры;
- Очень длительное заживление ран, порезов и язв на ногах;
- Ощущение постоянной слабости в ногах, изменение их температуры в сторону уменьшения по отношению к аналогичному параметру иных частей тела;
- Регулярные боли и судороги в ногах, проявляющиеся как днём, так и ночью;
- Иные патологические изменения – от исчезновения роста волосяного покрова на ногах и нестерпимого кожного зуда до уменьшения объема голени и хромоты.
Как проходит процедура?
Суть гирудотерапии – в постановке на тело медицинских пиявок. Один сеанс – 40-60 минут. Используется примерно 6-10 пиявок. Каждая из них может высосать до 5 мл крови. Курс лечения в среднем составляет 10 сеансов с перерывом 7-14 дней.
Порядок выполнения процедуры
- Обработка кожи спиртом. Другой антисептик не используется, потому что пиявки очень «привередливы» к запахам.
- Постановка пиявок. Укус у них неглубокий – до 2 мм. В слюне содержится обезболивающий фермент, поэтому дискомфорт почти отсутствует.
- В процессе сеанса в кровь пациента пиявки постепенно вводят биоактивные вещества, содержащиеся в слюне. В зоне воздействия на больной орган «попадает» до 70-80% этих веществ. Далее пиявка начинает высасывать кровь.
- После процедуры на места укусов накладываются стерильные салфетки.
Ошибаются ли на УЗИ с полом ребенка?
Точность первого ультразвукового обследования имеет прямую связь с квалификацией врача и класса аппаратуры, на котором проводится диагностика. Не стоит принимать данные по определению пола во время проведения первого скрининга за истину. На таком маленьком сроке слишком высока вероятность ошибки. Часто врач не отвечает родителям на вопрос о поле будущего малыша и предлагает обратиться с этим вопросом через 4-6 недель.
На каком УЗИ узнают пол ребенка безошибочно? С вероятностью до 90% определить кто же родится можно не раньше, чем на 15 неделе. Во время второго скрининга врач сможет ответить на этот вопрос. К этому периоду половые губы девочек и половой член можно хорошо рассмотреть. После 20 недели ошибка в установлении половой принадлежности маловероятна.
По утверждениям гинекологов, самым благоприятным временем для того, чтобы узнать пол ребенка на УЗИ является срок с 23 по 25 неделю. В этот период малыши могут подтягиваться и выпрямляться в утробе, позволяя рассмотреть врачу половые органы. Через 6-8 недель малыш подрастет и будет принимать неудобные позы для диагностики.
Многие дети в 3 триместре располагаются головкой вниз. Из-за нехватки места в матке ноги находятся в согнутом состоянии. В таком положении определить пол непросто, ведь между ног находится пуповина.
Будущие мамочки должны знать о том, что определить пол со 100% точностью невозможно. Любой врач на основании полученных данных может дать только от 85 до 90% вероятности. Поэтому у каждой десятой беременной родится малыш не того пола, который был определен.
Мы выяснили, на каком УЗИ определяют пол ребенка, теперь поговорим о том, нужна ли подготовка перед проведением исследования.
Источники
- Абдувалиев А.А. Гирудотерапия в комплексном лечении больных реактивным артритом / А.А. Абдувалиев, А.М. Дауреханов // Вестник КазНМУ. — 2017. — № 1. — С. 249-252.
- Коныртаева Н.Н. Гирудотерапия при болезнях системы кровообращения / Н.Н. Коныртаева // Экология человека. — 2015. — № 6. — С. 57-64.
- Кузнецова Л.П. Место гирудотерапии в комплексном лечении хронической сердечной недостаточности / Л.П. Кузнецова // Российский кардиологический журнал. — 2008. — № 2 (70). — С. 28-30.
- Тараба Т.С. Гирудотерапия (часть 1): дефиниция, показания, противопоказания / Т.С. Тараба // Вестник Клинической больницы № 51. -2016. — С. 9-13.
Как помочь жертве инсульта?
Восстановление во многом зависит от того, как поведут себя окружающие пациента люди. Прежде всего нужно вызывать «скорую помощь», а до ее приезда постараться не перемещать человека
Под плечи и голову нужно подложить валик или подушку, осторожно повернуть человека на правый бок, подставить тазик или пакет на случай рвоты. Желательно измерить артериальное давление
Таблетки «от давления» до приезда «скорой» давать нельзя: есть вероятность резкого снижения артериального давления. Только специально обученный медицинский персонал знает правила, по которым нужно снижать артериальное давление при его повышении выше 150/100 мм рт.ст. При угнетении дыхания нужно начинать реанимацию – непрямой массаж сердца, дыхание «рот в рот».
- Ишемический инсульт
- Транзиторная ишемическая атака
Короткая пуповина при беременности: причины и симптомы
В норме длина пуповины у человека составляет 50-70 см. Такой размер снижает вероятность ее перекручивания, из-за которого у плода может случиться гипоксия и питательная недостаточность. Однако, достаточно часто у беременных женщин наблюдаются нарушения длины пуповинного канатика – в частности, его укорочение. Если длина органа составляет менее 50-40 см, он считается аномально коротким. В зависимости от причин патологии и размеров пуповины выделяют два вида аномалии:
- Относительно короткая пуповина. Она изначально имеет нормальный размер, но в процессе вынашивания укорачивается из-за перекручивания или обвития вокруг плода, формирования на органе варикозных узлов. Чаще всего это происходит, если будущая мама плохо питается, употребляет алкоголь и наркотики, курит, испытывает постоянный стресс, страдает хроническими общесистемными и гинекологическими заболеваниями. Такая патология представляет опасность для здоровья и жизни ребенка из-за нарушения его кровообращения и сопутствующей этому гипоксии. Однако, укороченный пуповинный канатик может самостоятельно распутаться, поэтому имеет более благоприятный прогноз.
- Абсолютно короткая пуповина. Это генетическая патология, связанная с нарушением механизма формирования плаценты. Факторами, способствующими данному состоянию, являются наследственные заболевания, хромосомные мутации. Она встречается в большинстве случаев, также несет большую угрозу плоду. Однако, в отличие от патологии предыдущего типа, абсолютно короткую пуповину невозможно лечить.
Опасность этого патологического состояния в том, что внешне оно себя ничем не выдает. Будущая мама не испытывает никаких неудобств и болезненных ощущений, ее жизни ничего не угрожает. Очень часто о том, что у нее аномально короткая пуповина, женщина узнает уже во время родов. Типичные признаки данной патологии:
- Увеличенное время родов. У впервые рожающих пациенток они могут продолжаться до 20 часов, у тех, кто до этого уже рожал повторно – до 15 часов.
- Ранний выход плаценты. В норме она рождается в течение 20-50 минут после выхода плода из родовых путей женщины. Если пуповина слишком короткая, ребенок «тянет» ее за собой, что часто сопровождается ее отрывом и кровотечением.
- Гипоксия плода. Этот симптом не является прям доказательством аномально короткой длины пуповины, так как такое состояние наблюдается и при некоторых других внутриутробных патологиях. Однако, в сочетании с приведенными выше симптомами гипоксия плода может свидетельствовать о нарушении развития или строения пуповинного канатика.
- Гиперактивность плода. При обостренной гипоксии ребенок начинает совершать энергичные движения. Его сердцебиение сначала увеличивается до 160 ударов в минуту, затем становится медленным (не более 120 сердечных сокращений). Кроме того, в околоплодных водах в результате повышенной активности кишечника плода может появиться меконий – первичный кал, состоящий из переваренных им желчи, слизи, пренатальных волос, амниотической жидкости.
Таким образом, судить о наличии у плода короткой пуповины можно либо по факту рождения, либо используя современные средства диагностики, позволяющие отследить состояние малыша во внутриутробный период.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Причины отклонений
Наиболее распространенное отклонение — единственная артерия в пуповине. Это не означает, что сосуд один. Просто из двух артерий присутствует только одна. Таким образом, диагноз «единственная артерия в пуповине» подразумевает, что сосудов все-таки два — вена и одна артерия. По вене к малышу движется обогащенная питательными веществами кровь, а по артерии загрязненная продуктами метаболизма кровь покидает детский организм. В принципе, одна артерия справляется с поставленной задачей, но испытывает при этом существенные перегрузки.
Причиной аномального строения пуповины часто является сахарный диабет мамы, а также наличие у нее хронических заболеваний почек, сердца, печени. Повлиять на закладку структур пуповины могут и другие неблагоприятные факторы – вредные привычки, инфекционные заболевания, венерические болезни, грипп или ОРВИ на ранних сроках беременности, а также причины неясной этимологии, определить которые не представляется возможным.
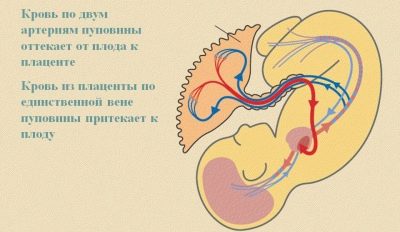
Симптомов эта аномалия не имеет, на ход беременности не влияет, и в 95% случаев позволяет женщине вполне нормально доносить свою кроху до положенного срока и родить ребенка. В единственном числе артерия может быть заложена изначально, а может остаться единственной в результате аплазии второй артерии уже в ходе вынашивания малыша.
Единственная артерия может быть обусловлена генетической предрасположенностью (мама или папа малыша во время беременности развивались с такой патологией), а также в отдельных случаях наличие единственной артерии может говорить о хромосомных аномалиях у плода или о врожденных пороках развития его дыхательной системы, кишечника, сердца или почек.
Именно поэтому при обнаружении одной артерии вместо двух, положенных по норме, врачи более внимательно изучают малыша на предмет возможных пороков и отклонений в развитии и формировании — проводят экспертное УЗИ, рекомендуют инвазивную диагностику или неинвазивный пренатальный тест ДНК, который способен по клеткам крови плода в кровотоке матери определить ДНК малыша и возможные патологии хромосомного толка.
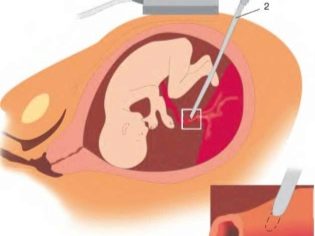
В группе риска по развитию синдрома единственной артерии пуповины — женщины с диагностированным многоводием и многоплодной беременностью, с тяжелым ранним токсикозом, патологиями плаценты, ожирением. При подтверждении факта наличия единственной артерии в пуповинном канатике женщине ни в коем случае не будут рекомендовать прерывание беременности, медицинских показаний для этого нет.
Если дополнительные исследования покажут, что ребенок здоров, то беременную будут наблюдать в штатном режиме, правда, им придется чаще делать УЗИ с доплером для оценки кровотока, а на поздних сроках — и КТГ для оценки состояния плода.
Кровотечения и их остановка
При кровотечении, особенно артериальном, нельзя терять ни минуты, в том числе на поиски стандартных средств для остановки кровотечения.
В зависимости от вида кровотечения применяют различные правила и способы его остановки.
5.1. Артериальные кровотечения
Признаки:
- алый цвет крови;
- кровь бьет струёй с усилением при пульсовом толчке.
Способы остановки артериального кровотечения
1. Самым первым по очередности и самым простым способом является пальцевое прижатие кровоточащего сосуда или тампонада раны.
Прижатие осуществляется пальцем или кулаком выше места
кровотечения на конечностях, ниже — на шее и голове. Держат
до тех пор, пока не остановится кровотечение или пока не будут применены другие
способы его остановки. Способ кратковременен, так
как трудно продолжать прижатие сосуда более 15-20 мин.
2. Наложение кровоостанавливающего жгута – к этому способу нужно прибегать как можно реже и только в тех случаях, когда оказываются неэффективны все другие способы остановки кровотечения. Место наложения жгута выбирают таким образом, чтобы оно оказалось расположенным ближе к сердцу по отношению к месту расположения раны. На предполагаемое место наложения жгута помещается прокладка из любой мягкой ткани и жгут накладывается с таким усилием, чтобы прекратилось кровотечение
Правила наложения жгута:
- завести жгут за конечность и растянуть;
- прижать первый виток с максимальным усилием. Критерий правильности — остановка кровотечения;
- наложить следующие витки с меньшим усилием;
- зафиксировать жгут и вложить записку со временем наложения.
- наложить асептическую повязку;
- зимой укутать конечность;
- время наложение жгута не более 1,5 часов летом, 1 часа зимой.
Доставка в больницу: чем раньше, тем лучше. В случае посинения и отёка конечности жгут немедленно снять и наложить заново. Если максимальное время наложения жгута истекло, а медицинская помощь недоступна, сделать следующее:
- пальцами прижать артерию выше жгута;
- снять жгут на 15 мин.;
- по возможности помассировать конечность;
- наложить жгут чуть выше предыдущего места наложения, если это возможно.
При отсутствии стандартного (табельного жгута) можно использовать жгут-закрутку:
- наложить жгут-закрутку из подручного материала (ткань, косынка) вокруг конечности выше раны, поверх одежды или подложив ткань на кожу;
- завязать концы ткани узлом, чтобы образовалась петля;
- вставить в петлю палку (карандаш или любой подобный предмет), так, чтобы она находилась под узлом;
- вращать палку, затягивая жгут-закрутку до прекращения кровотечения;
- закрепить палку во избежание раскручивания;
- все остальные правила те же, что и для стандартного жгута.
При наложении жгута НЕЛЬЗЯ:
- терять время на снятие одежды,
- накладывать жгут без мягкой прокладки,
- накладывать жгут ниже локтя и колена.
3. Способ максимального сгибания конечностей
1. Проложить валик с внутренней поверхности конечности.
2. Максимально согнуть конечность через валик и зафиксировать ремнём или бинтом с сильным натяжением (руку в локте, ногу в колене)
3. Время фиксации – 1,5 часа.
НЕЛЬЗЯ: использовать этот способ при переломах.
5.2. Венозное кровотечение
Признаки:
а) тёмно-красный цвет крови с синюшным оттенком.
б) характеризуется «наплыванием» крови из глубины раны и отсутствием пульсации, вытекает медленно, струёй без толчков
Правила и способы остановки: тугая давящая повязка с тампонадой раны.
На рану наложить тампон, туго прибинтовать к пораженной части тела и таким образом добиться полной остановки кровотечения. Этот метод называется методом «давящей повязки», он оказывается почти всегда достаточным для остановки венозного кровотечения.
НЕЛЬЗЯ накладывать жгуты при венозном кровотечении.
5.3. Капиллярное кровотечение
Признаки: красный цвет крови, нет выраженной струи, кровит вся раневая поверхность.
Правила и способы остановки: давящая асептическая повязка.
Правила наложения повязок:
- первичная очистка раны — удалить легкодоступные инородные тела;
- обработать рану: раствором перекиси водорода (Н2О2) 3% обмыть раневую поверхность тампоном, просушить;
- наложить на рану стерильную салфетку, туго забинтовать.
Бинтование производится по правилу восьмёрок. Асептическая повязка накладывается плотно, главная задача – удержать салфетку на ране. Бинтовать с усилием до остановки кровотечения.
5.4. Кровотечение из носа.
- При носовом кровотечении усадить пострадавшего, слегка наклонив его голову вперед. Сжать крылья носа на 15-20 сек. При этом пострадавший должен дышать ртом.
- Приложить к переносице холод (мокрый платок, лед, снег).
Что такое единственная артерия пуповины плода?
Аномалия строения пуповины, когда вместо двух артерий формируется одна, называется единственной артерией пуповины.
Отсутствие одной артерии в пуповине бывает изначальным (врожденная аплазия) или развивается в процессе беременности (атрофия артерии, которая возникает в результате полного прекращения ее функционирования).
Единственная артерия пуповины плода считается достаточно распространенной патологией: 1 случай из 200 одноплодных – 0,5% и 1 из 20 многоплодных беременностей – 5%.
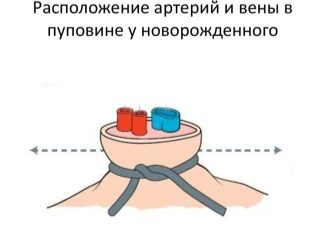
В норме пуповина содержит 2 артерии и 1 вену
Что показывает УЗИ-скрининг
Сканирование посредством ультразвука — это высокоинформативный, неинвазивный и безопасный способ получения данных о здоровье будущей матери и плода. Метод основан на анализе различий отражения ультразвуковых волн от структур неодинаковой плотности.
Цель УЗ-обследования — оценка состояния женщины и ее будущего ребенка, а также выявление возможных отклонений от нормы для принятия необходимых мер (УЗИ на патологию плода).
Ультразвуковая диагностика позволяет подтвердить факт беременности, получить данные о формировании плода, строении матки и придатков, а также о состоянии плаценты, пуповины, околоплодных вод. От результатов УЗИ во многом зависит тактика ведения беременности и подготовки к родам, а также выбор способа родоразрешения.
После подтверждения факта беременности все последующие УЗИ проводятся по графику, составленному лечащим врачом-гинекологом.
Поводом для внепланового УЗИ на ранних сроках беременности могут стать следующие причины:
- несоответствие размеров матки нормам для текущего срока беременности;
- наличие у женщины кровянистых выделений (единичных или частых);
- боли и неприятные ощущения внизу живота;
- подозрение на «замершую» беременность, внематочную беременность и иные патологии ранней беременности;
- возраст одного или обоих будущих родителей, превышающий 35 лет.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Анатомия
В П. проходят две пупочные артерии и одна пупочная вена. Длина П. в среднем 50—60 см, толщина 1,5—2 см. Средняя прочность П. на разрыв 5,88 кг (колеблется от 1,81 кг до 10,89 кг). Поверхность П. глянцевитая, серовато-голубоватого цвета, местами просвечивают расширенные сосуды. П. имеет вид спирально скрученного шнура, причем, если смотреть’ от плода, она скручена слева направо. Сосуды П. относятся к числу штопорообразных, приспособлены к росту органа и приобретают такое строение в связи с особенностями их роста и функции.
П. может прикрепляться к плаценте в центре — insertio centralis (см. цветн, табл. к ст. Последовый период, т. 20, ст. 113, рис. 5), эксцентрично— insertio lateralis или же у ее края— insertio marginalis. Иногда, прежде чем прикрепиться к плаценте (см.), П. делится на две ветви (insertio furcata). Изредка П. прикрепляется не к плаценте, а к плодным оболочкам (оболочечное прикрепление П.).
Одна пупочная артерия обычно немного длиннее другой и в среднем равна 71,2 см; длина пупочной вены в среднем 58,2 см. Периметр просвета как артерий, так и вены у плацентарного конца шире, чем у плодного. В среднем периметр пупочных артерий у плодного конца 2,2 мм, в средней трети 3,1 мм и у плаценты 3,9 мм; периметр пупочной вены на тех же уровнях соответственно равен 4,2; 4,9 и 5,2 мм. Почти всегда между пупочными артериями у плацентарного конца имеются анастомозы.
В зависимости от количества вартоновой студени различают жирную, среднюю и тощую П. Очень часто в П. наблюдаются узлоподобные утолщения (ложные узлы), которые могут быть результатом клубочковых утолщений артерий (nodi arteriosi) или варикозных расширений вены (nodi varicosi); часто узлы являются местом скопления вартоновой студени (nodi gelatinosi).
Что выявляет допплерометрия плода
Допплер помогает своевременно выявить гипоксию плода и избежать проблемы еще до того, как ребёнку будет угрожать опасность, или же свести негативные последствия к минимуму. С его помощью врач может узнать причины обвития пуповиной и увидеть сколько раз и насколько туго обвита шея младенца. Без этой жизненно необходимой информации специалисты не смогут выбрать правильную тактику родов, что ставит под угрозу здоровье и жизнь ребенка.
Также с помощью доплера можно увидеть:
- состояние и ритм работы сердца плода в состоянии покоя и движения;
- состояние сердечных клапанов основных кровеносных сосудов, артерий и вен;
- скорость и объем кровотока периферийной кровеносной системы;
- кровообращение в пуповине и плаценте;
- состояние кровеносной системы, сердца и почек беременной.
Полученная информация позволяет врачу оценить:
- проходимость и состояние сосудистого русла, наличие отклонений, блокирующих кровоток плода;
- насыщение кровью и питательными веществами всех тканей ребенка;
- проходимость и состояние пуповины, обвитие шеи младенца;
- эффективность работы плаценты;
- состояние и работа кровеносной системы женщины в период беременности.








