С какой недели плод считается жизнеспособным, и ребенок может выжить при родах?
Содержание:
- Похожие диеты
- Позднее родоразрешение
- Система оценивания доношенности
- Постконцептуальный возраст
- Какая беременность считается доношенной
- Внешние критерии при оценке состояния малыша
- Роды
- Симптомы приближающихся родов
- Биохимического анализа крови — показатель Билирубин (общий, прямой, непрямой)
- На каком сроке можно родить жизнеспособного ребенка?
- Памятка для будущей мамы
- Правила постановки первичной оценки доношенности по шкале Апгар
- Как пережить невозможное
- Роды со стимуляцией
Похожие диеты
Позднее родоразрешение
Происходит позднее рождение на 40-42 неделе. Этот период называется переношенной беременностью, ребенок рождается с симптомами перезрелости: крупным с большим весом и ростом, при зеленых водах наблюдается гипоксия.
Поздние роды сопровождаются дегидратацией:
- количество вод уменьшается;
- масса тела женщины понижается;
- плацента начинает стареть;
- кости черепа ребенка уплотняются.
Проводят диагностику поздних сроков с помощью УЗИ, амниоскопией, опросом, кардиотокографией. Перехаживают женщины, имеющие отклонения менструального цикла, половой инфантилизм. Часто позднее рождение малыша требует хирургического вмешательства, стимулирования родовой деятельности.
Причины поздних сроков родоразрешения:
- инфекции, перенесенные в детстве;
- грипп, ОРВИ на протяжении периода вынашивания;
- эндокринные заболевания;
- болезни ЖКТ;
- воспаление детородных органов;
- опухолевые образования матки.
Сбои в функционировании щитовидной железы нарушают обмен гормонов, обуславливают инертность матки, снижают возбудимость. Переношенная беременность случается из-за низкой физической активности, перенесенными эмоциональными потрясениями, психическим травмированием. По возрасту к поздним относят первые роды в возрастной категории старше 30 лет, обычно рожают первородящие мальчиков. Болезнь плода приводит к позднему его выходу.
Система оценивания доношенности
Как только рождается ребенок, его принимает неонатолог. Врач осматривает новорожденного, оценивая его состояние по шкале Апгар. Доношенный не может иметь оценку ниже 8 баллов.
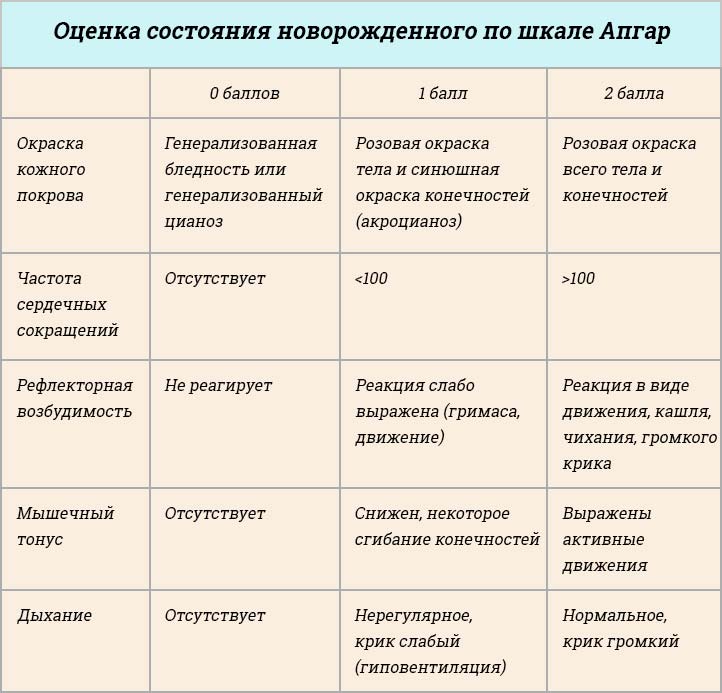
В этом учитываются самые различные факторы, в том числе:
- интенсивность крика;
- мышечный тонус;
- частота сокращений сердца.
Но одним из самых главных факторов является масса тела. С какого веса новорожденный ребенок считается доношенным? Здесь есть некоторое различие между параметрами мальчиков и девочек. Так, первые должны весить минимум 2,9, в норме – 3,3, в максимуме – 3,9.
Девочки должны соответствовать таким параметрам: минимум – 2,8 кг, в норме – 3,2 кг, в максимуме – 3,7 кг. Но, конечно, верхняя граница нормы достаточно условна. Главное, чтобы минимум соблюдался. Признаки доношенности касаются самых разных аспектов, в том числе, цвета кожи и наличия пушка на теле.
Это я к тому, что мелочей в этом вопросе нет. Кстати, доношенная внематочная беременность – это такой же миф, как и непорочное зачатие. Итог внематочной беременности может быть только одним – операция.
Постконцептуальный возраст
Постконцептуальный (концептуальный) возраст – время, прошедшее с момента оплодотворения / зачатия до рождения ребёнка .
При беременности, возникшей естественным путём, невозможно рассчитать или определить истинное время зачатия. При беременности, возникшей с использованием репродуктивных технологий, время зачатия известно, следовательно, постконцептуальный возраст можно определить только для такого вида беременности.
Однако, учитывая, что подавляющее большинство беременностей возникает естественно, термин постконцептуальный возраст вносит путаницу и не рекомендован для использования . Для каждого плода независимо от способа зачатия необходимо использовать гестационный возраст.
Для того чтобы определить гестационный возраст плода/ребёнка необходимо к постконцептуальному возрасту прибавить две недели. Обычно столько времени проходит между первым днём последней менструации и зачатием. Постконцептуальный возраст не равен гестационному возрасту и не является ему синонимом .
Какая беременность считается доношенной
Естественным завершением беременности является процесс рождения нового человека. Если данное событие произошло до 36-ой гестационной недели включительно, речь идет о преждевременных родах. Таким образом, доношенной является беременность, срок которой составляет 37 и более акушерских недель. На таких сроках ребенок уже полностью готов к рождению и жизни вне утробы матери. Оптимальным временем для появления крохи медики считают 40 недель беременности. Однако малыш может появиться на свет и в 38, 39, 40 и 41 неделю и это не будет являться отклонением, т.к. каждый организм индивидуален.
- Рождение ребенка ранее 37 недель часто приводит к необходимости направления его в отделение интенсивной терапии.
- Стоит отметить, что если малыш «сидит» в животе у женщины уже 42 недели, акушеры-гинекологи говорят о перенашивании беременности.
При этом необходимо отличать истинную переношенность от пролонгированной. Во втором случае ребенок созрел, но не имеет признаков перенашивания, плацента не старая, воды прозрачные и присутствуют в достаточном количестве. Начавшийся процесс окостенения черепа увеличивает риск родовых травм. Женщине показан контроль УЗИ (по показаниям может быть назначен и допплер). Перенашивание беременности требует не меньшего внимания, нежели роды, начавшиеся ранее 37 недель.
Сроки доношенной беременности
Пройдя рубеж в 37 недель, женщина обычно расслабляется и готовится к предстоящим родам. Если малыш должен появиться естественным путем, дату родов определяет организм женщины. В случаях, когда по медицинским причинам будущей маме показано проведение кесарева сечения, дату проведения операции женщина выбирает вместе с доктором. При этом учитывается как состояние здоровья самой беременной, так и степень зрелости малыша. Выбрав благоприятный период для появления крохи, врачи стремятся не допустить или свести к минимуму возможные осложнения и заболевания. Если беременность недоношенная (до 37 недель), поводом для проведения родов могут быть лишь состояния, угрожающие жизни женщины или ребенка.
Выделяют следующие стадии доношенной беременности:
- Раннего срока. Гестационный интервал — от 37 полных недель до 38 недель и 6 шести дней.
- Доношенная (полносрочная) — оптимальный период для рождения малыша. Данный период продолжается с 39 недель и до 40 недель и 6 дней.
- Позднего срока. Данной стадии соответствуют 6 дней 41-й недели беременности.
- Переношенная. Срок гестации 42 и более акушерских недель.
Беременность на этапе позднего срока и перенашивания требует дополнительного медицинского контроля с целью предупреждения кислородного голодания малыша (ввиду старения плаценты), травм роженицы и ребенка.

Доношенная беременность двойней
Если малыш в утробе женщины один, он чаще всего появляется в период с 38-й по 40-ю акушерскую неделю. Когда беременная вынашивает двоих деток, нагрузка на все органы и системы ее организма существенно возрастает, поэтому беременность чаще всего завершается ранее пресловутых 40 недель. Подобную тенденцию обуславливают многие факторы. Наиболее распространенные — вес деток и их развитие, общее физическое состояние матери, количество околоплодных вод. Кроме того, во время вынашивания двойни возрастает риск развития гестоза, повышения артериального давления, перерастяжения стенок матки, анемии. Именно поэтому, начиная с 20-й недели, женщина должна посещать женскую консультацию не реже 1 раза в 2 недели.
Если беременность протекает без отклонений, карапузы чаще всего появляются на свет на 36-37 неделях (но могут «посидеть» и до 40 недель). Вес каждого из малышей в большинстве случаев не превышает 2500 г. Хотя, если женщина доносила своих крошек до 38 недели, их вес чаще всего находится в районе 3 кг (каждого). В ситуации с двойней доношенной считается беременность, гестационный срок которой перешагнул 34 полные недели.

Внешние критерии при оценке состояния малыша
Если вдаваться в подробности оценки состояния ребенка, то во внимание принимаются следующие внешние факторы:
- Длина тела новорожденного составляет не менее 45 см.
- Окружность головки ребенка должна превышать окружность грудной клетки на 1-2 см.
- Верхние и нижние конечности доношенного грудничка полусогнуты, т.к. мышцы находятся в повышенном тонусе.
- Ступни ребенка покрыты большим количеством мелких бороздок и разнонаправленных штрихов.
- Длина волосков на голове обычно составляет 1-2 см, но исключения встречаются довольно часто.
- Верхняя часть спины, плечи и лоб могут быть покрыты светлым пушковым слоем.
- Шея слегка укорочена, в остальном пропорции тела не нарушены.
- Ногтевые пластинки достигают края фаланг пальцев, полностью прикрывая ногтевое ложе.
- Ушные раковины плотные, розовые.
- Хорошо развита подкожно-жировая клетчатка.
- У мальчиков яички опущены в мошонку, у девочек большие половые губы полностью прикрывают малые.
Незначительные отклонения и индивидуальные особенности возможны и в некоторых случаях допустимы. Но каждую специфическую деталь врач должен заметить и зафиксировать, чтобы в дальнейшем педиатр отследил нормализацию состояния или принял соответствующие меры.

Роды
Активные роды — когда шейка матки растянута от 4 до 8 см. Схватки обычно длятся от 3 до 5 минут.
Блокада парацервикса — местная анестезия для облегчения боли при растяжении шейки матки.
Вакуумный экстрактор — прибор, иногда используемый для обеспечения выхода головы плода в течение родов; используется для помощи при родах.
Внешний поворот — процедура, производимая на поздних сроках беременности, во время которой врач руками пытается повернуть ребенка в нормальную родильную позицию вниз головой.
Индуцированные роды — когда роды не начинаются или женщина не может родить ребенка, дают лекарство (окситоцин).
Кесарево сечение — извлечение ребенка через разрез на животе, в отличие от нормальных родов, когда ребенок выходит через вагину.
Кровавые пятна — необильные кровянистые выделения из вагины на поздних стадиях беременности; часто незадолго до родов.
Ложные роды — сокращения матки без растяжения шейки матки.
Лохии — расслабление вагины после выхода ребенка и плаценты.
Окситоцин — лекарство, вызывающее сокращения матки; используется для индуцирования или помощи в родах. Оно также может называться «Питоцин». Также гормон, вырабатываемый железами.
Оценка Бишопа — метод, используемый для предсказания успеха индуцированных родов. Учитывает растяжение, утоньшение и положение шейки матки. Оценка дается по каждому критерию, а затем они складываются, и по сумме врач может определить, когда лучше индуцировать роды.
Перевернутое положение — неправильная позиция плода. Ягодицы или ноги выходят в родильный канал до головы.
Перинеум — область между вагиной и прямой кишкой. Положение — описание того, какая часть ребенка первой войдет в родильный канал.
Построды — после рождения ребенка выходят плацента и оболочки. См. Плацента.
Приготовления к родам — женщина ходила на курсы, потому она знает, что ее ждет при родах. Она может попросить обезболивающее лекарство, если ей это нужно.
Природные роды — роды, в ходе которых мать остается в сознании и рожает ребенка сама. Некоторые люди считают, что при природных родах женщина не должна просить обезболивающие лекарства; но это неправда.
Пуденальная блокада — местная анестезия при родах. Разрыв оболочек — выход жидкости из амниотического мешка. Также называется «отходом вод».
Ранние схватки — когда женщина испытывает регулярные схватки (одна каждые 20 минут, причем частота возрастает до одной каждые 5 минут) чаще чем 2 часа. Шейка матки обычно растянута от 3 до 4 см.
Растяжение — насколько раскрыта шейки матки до родов. Полностью растянутая шейка матки имеет диаметр около 10 см.
Роддом — учреждение, специализированное на рождении детей. Обычно женщина рожает и восстанавливается после родов в одной палате. Это может быть часть больницы или отдельное учреждение.
Роды — процесс выхода плода из матки.
Слизь — секрет шейки матки; часто появляется сразу перед родами.
Спинные роды — боль схваток, ощущающаяся в нижней части спины.
Схватки — сокращения или растяжения матки, выталкивающие ребенка из нее при родах.
Тихие роды — безболезненное растяжение шейки матки.
Щипцы — инструмент, иногда используемый для извлечения ребенка при родах; они накладываются вокруг головы ребенка в родильном канале, чтобы извлечь оттуда ребенка в течение родов.
Энема (Enema) — жидкость, вводимая в прямую кишку для очистки кишечника.
Эпидуральная блокада — тип анестезии, когда средство вводится в область вокруг позвоночника при родах.
Эпизиотомия — хирургическое разрезание перинеума (область между вагиной и прямой кишкой). Используется при родах для предотвращения разрыва вагинального и анального отверстий.
[], [], [], []
Симптомы приближающихся родов
Даже зная, с какого момента малыш считается доношенным, женщина порой немного теряется, когда чувствует предвестники родов. При этом чем лучше вы представляете себе, какими именно они должны быть и как вести себя, когда они появляются, тем меньше времени останется для паники.
Однако сделаем еще одно отступление, оно касается сборов вещей в роддом. Зная, на каком сроке беременность считается доношенной, нужно начинать заранее готовиться. К 37-й неделе беременности нужно купить набор на выписку, пеленки и распашонки в роддом, собрать сумку личных вещей и положить отдельно комплект на выписку для себя. Поверьте, это гораздо лучше, чем с прогрессирующими схватками пытаться найти в шкафу халат или иные предметы туалета.
В этот период большинство женщин начинает испытывать бессонницу. Большой живот и активная жизнедеятельность малыша не способствуют крепкому сну мамы. Однако ждать его появления осталось совсем недолго, поэтому постарайтесь насладиться этими последними моментами. Может беспокоить частое мочеиспускание, что тоже легко объяснить тем, что большой плод давит на внутренние органы. Именно в этот период часто впервые появляются судороги ног. Обязательно наблюдайте за выделениями из влагалища. Обычно в последнюю неделю они становятся немного обильнее и светлее. А если вы заметили значительное количество прозрачной слизи на нижнем белье, значит роды уже совсем близко.

Биохимического анализа крови — показатель Билирубин (общий, прямой, непрямой)
Биохимический анализ крови используется во многих отраслях современной медицины и позволяет дать оценку функции важных органов — печени, почек, поджелудочной железы. Одним из диагностическо-значимых показателей анализа является концентрация билирубина — желчного пигмента и его фракций.
Что выявляет и для чего необходим анализ?
Билирубин является одним из основных составляющих желчи и образуется из деградированного кровяного пигмента гемоглобина, состоящего из незначительной небелковой части (гемм), которая содержит железо. При первоначальном распаде формируется непрямой (свободный) билирубин, который является токсичным и циркулирует в кровяном русле в комплексе с белковой фракцией (альбумином). Достигая печени, непрямой билирубин связывается с органической кислотой, образующейся при окислении глюкозы (глюкуроновой). Это соединение синтезирует прямой билирубин, который выделяется сначала в печеночные протоки, а затем вместе с желчью — в кишечник для экскреции из человеческого организма. Из кишечника билирубин частично поступает в кровяное русло и представляет собой прямой билирубин, способный легко проникать через почечные фильтры и выводиться с мочой. Общий билирубин — это сумма прямого и непрямого билирубина, содержащихся в сыворотке крови.При патологических процессах, происходящих в паренхиме печени, может нарушаться отток желчи и выведение билирубина. В результате этого, он попадает в кровь и мочу. Излишняя его концентрация может окрашивать кожные покровы и склеры в желтушный цвет.Для выявления патологий печени и желчных протоков необходимо определить концентрацию прямого и общего билирубина, разницу между этими двумя фракциями считают величиной непрямого (свободного) билирубина.
Показания для проведения биохимического анализа крови
Квалифицированные гематологи, гастроэнтерологи, хирурги, терапевты и педиатры назначают исследование билирубина для:
- клинического разграничения патологий, которые сопровождаются желтушностью кожи и слизистой глаз — желтухи младенцев, «ядерной» желтухи (энцефалопатии билирубиновой);
- диагностирования аутоиммунной анемии, нарушений желчного оттока и функции печени;
- обследования алкоголь-зависимых людей;
- выявления вирусных гепатитов и хронических патологий печени — цирроза, холецистита, желчнокаменной болезни;
- профилактического комплексного обследования.
Анализ необходим пациентам, имеющим жалобы на:
- светлый цвет кала, темный — мочи;
- боли в области правого подреберья;
- желтизну кожных покровов и склер;
- зуд кожи;
- нарушение аппетита;
- тошноту и рвоту.
Методика проведения анализа
Биоматериал для исследования — сыворотка, отбор производится в кабинете медицинских манипуляций.Обязательные условия для пациента:
- За 24 часа до тестирования исключить спиртное, прием медикаментов, физическую нагрузку.
- Последний прием пищи — до 19 часов, ограничить жареное и жирное.
- Утром запрещено пить сок, кофе, курить.
Для определения концентрации билирубина и его фракций используют коло-метрическую методику, основанную на реакциях Ван де Берга (прямой, непрямой, замедленной) с использованием специфических реагентов.
Интерпретация результата анализа
Показатели нормы общего билирубина:
- новорожденные малыши до двух дней — от 55 до 195 мкмоль/л;
- груднички до 7 дней — от 25 до 200 мкмоль/л;
- дети старше недели и взрослые — от 4,5 до 20,5 мкмоль/л.
Концентрация повышается при:
- всех видах желтухи;
- низкой активности печеночных ферментов;
- токсических поражениях печени.
Понижение концентрации характерно для:
- анемий не гемолитической этиологии (при туберкулезе, остром лейкозе, пост-гемморагических анемиях);
- недоношенных малышей.
Норма прямого билирубина: от 0,9 до 4,3 мкмоль/л.Уровень прямого билирубина повышается при:
- гепатитах различного происхождения;
- патологиях желчных протоков;
- онкологических патологиях;
- циррозе;
- механической желтухе;
- аутоиммунных заболеваниях;
- применении гепато-токсичных медикаментов.
Непрямой билирубин вычисляется следующим образом: от показателя общего билирубина вычитают концентрацию прямого билирубина.Повышение непрямого билирубина характерно для:
- гемолитической анемии;
- некоторых инфекционных процессов (малярии, сепсиса);
- желтухи новорожденных;
- наследственного пигментного гепатоза;
- желтухи, связанной с инфарктом тканей.
Степень повышения концентрации билирубина в крови не всегда соответствует степени тяжести патологии. При любом повышении билирубина специалисту потребуется полное обследование пациента для уточнения причины этого явления.
На каком сроке можно родить жизнеспособного ребенка?
Официальные документы, утвержденные Минздравом Российской Федерации по рекомендациям Всемирной Организации Здравоохранения, определяют сроки преждевременных родов, во время которых есть возможность родить жизнеспособного ребенка. Критерии, регламентирующие необходимость оказания медицинской помощи новорожденному, включают и примерные сроки беременности, на которых младенец появляется на свет.
Минимальный и физиологический срок родов
Оптимальным считается появление на свет малыша на 40-й неделе, но дохаживает только каждая десятая беременная женщина. Это идеальный срок для родов, а в жизни редко что-то бывает идеальным. В 40 недель природой предусмотрены необходимые условия для рождения здорового младенца, и родовой процесс прошел без осложнений.
Развитие плода в материнской утробе должно быть завершенным. Клинические исследования показали, что небольшие отклонения от педиатрической нормы не оказывают существенного влияния на состояние новорожденного.
На каком сроке можно родить жизнеспособного малыша? Уже продолжительное время в современной педиатрии доношенными считаются роды на сроке с 37 по 42 неделю. Первую акушерскую неделю считают с 1 дня последней менструации и сверяется по данным УЗИ в каждом триместре.
Доношенного ребенка можно рожать с 37-й по 40 неделю включительно. На 36 он все еще считается доношенным, на 41-й и 42 – переношенным. На последней неделе решается вопрос о вспомогательных мерах по стимуляции родового процесса или досрочном родоразрешении при помощи кесарева сечения.
В рекомендациях ВОЗ, принятых за основу в нормативных документах РФ, основным определяющим критерием физиологичности появления ребенка на свет в определенные природой сроки, и его жизнеспособности, стал срок гестации, а не вес и не рост новорожденного, хотя показатели тоже учитываются. Женщина рожает доношенного ребенка только на 37, 38, 39 и 40 неделе. С 22 по 36 он считается недоношенным, на 41 и 42 – переношенным.
Степени недоношенности и показатели
Медицинская помощь по обеспечению жизнедеятельности при преждевременных родах предпринимается с 22 недели беременности, при условии, что ребёнок весит не менее 500 г, а длина его тела составляет 25 см и больше.
В статистические данные включаются младенцы рожденные жизнеспособными, достигшие с 28 недели 1 кг и 35 см роста. С 22 по 27 оказывается медицинская помощь и предпринимаются необходимые меры по выхаживанию.
Если такой ребенок прожил более недели, его регистрируют живым.
Основные критерии для выставления в истории болезни по неделям беременности:
- 22-27 — 4 степень недоношенности, вес с 0,5 по 0,999 кг;
- 28-31 – 3 степень недоношенности, — 1 кг–1,5 кг;
- 32-35 — 2 степень недоношенности, — 1, 501 кг–2,0 кг;
- 36 (иногда 36-37) неделя — 1 степень недоношенности, — 2,001-2,5 кг;
- 37-40 — считается доношенным;
- 41-42 – переношен.
Согласно рекомендациям ВОЗ, преждевременными считаются роды, произошедшие в период с 22 по 37 неделю. Ребенок рожденный на 37 неделе уже числится родившимся в минимальный срок для физиологических родов, если младенец появился на свет на неделю раньше – он все еще не доношен до нижней границы нормы.
Выживаемость на каждом этапе
4 степень недоношенности – период, когда ребенок недостаточно подготовлен к жизни вне материнской утробы. Дело не только в маленьком весе, но и в недоразвитии жизненно важных органов.
Если роддом располагает необходимым оборудованием и специально подготовленным персоналом, есть минимальные шансы на выживание новорожденного.
Поэтому регистрация, как живого, осуществляется только с 28 недели, или через 7 дней после рождения.
На 3 степени отмечается примерно 50% выживаемости, причина высокой смертности в незрелых легких. Если их удалось подготовить до родов, малыш выживает.
На 2 и 1 степени, в современных условиях, удается спасти практически всех детей. Несмотря на 100% выживаемость младенцев с 1 и 2 степенью недоношенности, врачи стараются продлить беременность хотя бы до минимального физиологического срока. Никакое суперсовременное оборудование не заменит по снабжаемости, комфортности и оптимальным естественным условиям материнскую утробу.
В недели, когда ребенок все ещё числится недоношенным, происходят процессы перехода во внешний мир. Организм претерпевает радикальные изменения для обеспечения адаптации вне матери, реализацию самостоятельного дыхания и питания.
Памятка для будущей мамы
Родильный зал не место для паники, поэтому еще во время беременности несколько раз мысленно прокрутите в голове всю картину происходящих событий. Еще раз задайте своему врачу вопрос, с какой недели беременность считается доношенной. Он вам ответит, что нижней границей нормы является 37-38 недель. Значит, примерно с этого времени и нужно себя морально готовить. Закройте глаза и представьте, что у вас начинаются схватки, параллельно вспоминайте и дыхательные упражнения во время схваток, как вы спокойно собираетесь, едете в больницу и рожаете здорового малыша. Такой настрой сильно поможет вам преодолеть волнение.
Правила постановки первичной оценки доношенности по шкале Апгар
Данный показатель снимается в первые 60 секунд после рождения ребенка. При этом учитываются следующие факторы: цвет кожных покровов, громкость крика, количество дыхательных движений за минуту, частота сердечных сокращений, наличие рефлексов и мышечный тонус. Каждый из параметров оценивается в пределах от 0 до 2 баллов.
В среднем новорожденные набирают 7-8 баллов по данной шкале, что происходит из-за первоначальной временной синюшности кожных покровов. Повторная оценка снимается уже через пять минут после родов и на этот раз в норме она должна составлять от 8 до 10 баллов.
Если грудничок набирает всего 4-7 баллов, это свидетельствует о средней тяжести его состояния. Показатель в 1-3 балла указывает на крайне тяжелое состояние младенца и необходимость предоставления ему медицинской помощи.
Как пережить невозможное
Прерывание беременности на поздних сроках — тяжелая психологическая травма. После самой процедуры каждую женщину ждет процесс реабилитации, с ней обязательно работает психолог. Сейчас такие специалисты есть при каждой женской консультации. Психолог Центра охраны материнства и детства беседует с пациенткой до процедуры и после нее.
«У женщины в такой ситуации очень много тяжелых переживаний. И одно из самых тяжелых, которое появляется в такие моменты — это чувство вины. В голове у мамы часто возникают мысли: „Я как мать могла позволить это сделать?“, даже если ситуация совершенно безнадежная. Отпечаток накладывает и момент выбора — женщина все-таки сама решает, прерывать ей беременность или сохранять. Вина, как правило, бывает иррациональной, не соответствующей реальной ситуации», — отмечает психолог.
Воспоминания матерей, переживших потерю ребенка (с форума благотворительного фонда«Свет в руках»):
«Прошло уже два года. И да, мы все-таки родили ребенка, прекрасную доченьку. Но не было и дня, чтобы я не вспоминала свою первую дочку. Я просыпаюсь среди ночи и вспоминаю те дни. Я храню эти воспоминания как единственное, что осталось от моего ребенка».
Прерывание по медицинским показаниям — это точно такая же антенатальная потеря (ситуация, когда ребенок погибает во время беременности— прим.ред.). Женщина теряет малыша на большом сроке, при том, что с конца первого триместра она уже воспринимает его как человека, взаимодействует с ним, внутренне общается.
Психолог никак не влияет на выбор женщины — такова профессиональная позиция. Он помогает осознавать некоторые вещи, оказывает психологическую поддержку. Иногда сама ситуация может быть полностью безнадежной, когда выносится диагноз о патологии, не совместимой с жизнью, но даже это не всегда влияет на окончательный выбор пары. Психолог помогает развеять какие-то сомнения, снять напряжение и хотя бы немного облегчить момент страдания.
После прерывания женщина проходит процесс горевания, как после любой другой утраты. Если адаптация нарушается на слишком долгое время и человек не может жить полноценной жизнью, то психологи говорят о патологическом горевании, которое требует уже более серьезного лечения
Очень важно, чтобы пережить кризис помогало и окружение женщины
На реабилитацию обычно уходят месяцы, но даже когда женщина вернулась к обычной жизни, в ее памяти этот тяжелый момент останется навсегда, стереть его невозможно. Периодически со слезами она все равно будет вспоминать своего не увидевшего мир малыша.
Клинический психолог Центра охраны материнства и детства Светлана Чурсина
Часто пациентки ставят вопрос: «А что делать с ребенком? Что с ним будет после того, как я его рожу?».
Материалы по теме
«Колыбель жизни»: как в Красноярске выхаживают младенцев с весом менее килограмма
Newslab заглянул в реанимационное отделение красноярского Перинатального центра
В Центре охраны материнства и детства женщина получает 1-2 консультации, после этого врачи рекомендуют ей (в случае необходимости) обратиться к психологу в женской консультации, либо же посетить бесплатные группы поддержки. В России с матерями, перенесшими перинатальную утрату, работает благотворительный фонд «Свет в руках». По горячей линии фонда можно получить консультацию и узнать все условия работы.
Родным, близким и коллегам психологи советуют отталкиваться от желаний женщины — не стоит навязывать помощь, настаивать на разговорах, если она этого не хочет. «Время лечит» — один из главных принципов восстановления, поэтому главное — дать женщине это время.
Как говорят врачи, в вопросе прерывания беременности нет правильных или неправильных решений, есть только такие, с которыми семья сможет жить дальше. Задача медиков — поддержать жизнь и здоровье как матери, так и ее ребенка любой ценой. Жизнь и качество жизни зависит только от той семьи, где столкнулись с проблемой. Предугадать возможные риски на 100 % невозможно, и нужно помнить, что от этого не застрахована ни одна семья. На сегодня в Красноярском крае есть все необходимое медицинское сопровождение для беременных с патологиями будущего малыша и для тех, кто решил прервать беременность. Надеемся, что такая помощь потребуется как можно меньшему количеству семей.
Валя Котляр специально для интернет-газеты Newslab. Фотографии Алины Ковригиной.
Роды со стимуляцией
Итак, если беременность выходит за рамки нормальной, врач может принять решение о стимуляции процесса. Он имеет научное название – индукция родов
Важно понимать, что это вынужденная мера и решение о ней принимается консилиумом врачей
Показаний для этого достаточно много:
- имеются признаки перенашивания – срок 41-42 недели;
- преждевременный отход околоплодных вод;
- многоплодная беременность.
Большое значение имеет и количество околоплодных вод. Если их выше нормы, то, скорее всего, врач назначит индукцию. И почти всегда в этом случае делают кесарево сечение. Индукция практически безопасна после 37 недели.
Но когда возникает риск жизни матери, то вердикт врача о стимуляции может быть сделан и раньше. При необходимости вызвать роды при перенашивании, часто назначают препарат Мифепристон
Но при этом важно учитывать противопоказания. Они указаны в инструкции













