Мом при беременности по неделям
Содержание:
- Нормы и расшифровка результатов
- Цели и показания к диагностике
- Возможные осложнения
- Первый биохимический скрининг при беременности
- Норма АФП МоМ при беременности по неделям
- Патологии, которые обнаруживает УЗИ
- Анализы и УЗИ
- Расшифровка результатов исследования
- Сроки первого скрининга при беременности
- Биохимический скрининг (двойной и тройной тест)
- Определение пола на этом сроке
- Биохимический скрининг
- Прохождение процедуры и норма результатов
- Когда делают 3 скрининг при беременности
- Пренатальный скрининг 1 триместра
- Ощущения будущей мамы
Нормы и расшифровка результатов
Скрининг 2 триместра что это такое? Лабораторные результаты второго скрининга при беременности отражают процесс развития плода. Исследуемые гормоны продуцируются плацентой, соответственно, их уменьшение или увеличение говорит о нарушении внутриутробного развития.
Во сколько недель делают?
Лабораторные нормы показателей на каком сроке 2 скрининг при беременности расшифровка
| Неделя беременности | ХГЧ, мЕД/мл | АФП, Ед/мл | E3, нг/мл |
| 16 недель | 10000-58000 | 15-95 | 1,55-6,05 |
| 17 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 18 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 19 недель | 7000-49000 | 15-95 | 2,16-8,06 |
| 20 недель | 1600-49000 | 27-125 | 2,16-8,06 |
Расшифровка второй скрининг во время беременности производится с помощью перевода результатов в среднее значение (МоМ), которое учитывает возраст, конституцию беременной женщины, место ее проживания. Идеальным показателем считается МоМ = 1, что означает минимальные шансы возникновения патологий у плода. Нижняя граница средних значений анализа на гормоны равна 0,5, верхняя – 2. Если показатель МоМ выходит за пределы допустимых значений, будущей матери необходима консультация генетика.
Повышение ХГЧ или МоМ может говорить о синдроме Дауна и Клайнфельтра, понижение – о синдроме Эдвардса. Если АФП или МоМ больше нормы, есть риск наличия дефектов нервной трубки. При сниженных показателях данного гормона у плода может обнаружиться синдром Дауна и Эдвардса. Повышенные эстриол и МоМ являются показателями заболеваний печени, а уменьшенные – фетоплацентарной недостаточности, угрозы выкидыша и отсутствия головного мозга у плода.
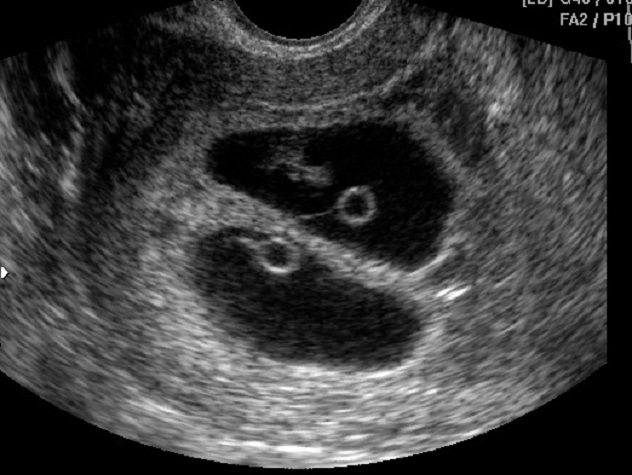
УЗИ скрининг 2 триместра фото:
При ультразвуковом исследовании врач оценивает размеры частей плода. Скрининг 2 триместра нормы и нормы фетометрии будущего ребенка:
| Неделя беременности | Бипариетальный размер головы | Лобно-затылочный размер | Длина костей голени | Длина плечевой кости |
| 16 недель | 26-37 мм | 32-49 мм | 11-21 мм | 13-23 мм |
| 17 недель | 29-43 мм | 38-58 мм | 14-25 мм | 16-27 мм |
| 18 недель | 32-47 мм | 43-64 мм | 16-28 мм | 19-31 мм |
| 19 недель | 36-52 мм | 48-70 мм | 19-31 мм | 21-34 мм |
| 20 недель | 39-56 мм | 53-75 мм | 21-34 мм | 24-36 мм |
| Неделя беременности | Длина костей предплечья | Длина бедренной кости | Окружность головы | Окружность живота |
| 16 недель | 12-18 мм | 13-23 мм | 112-136 мм | 88-116 мм |
| 17 недель | 15-21 мм | 16-28 мм | 121-149 мм | 93-131 мм |
| 18 недель | 17-23 мм | 18-32 мм | 131-161 мм | 104-144 мм |
| 19 недель | 20-26 мм | 21-35 мм | 142-186 мм | 114-154 мм |
| 20 недель | 22-29 мм | 23-38 мм | 154-186 мм | 124-164 мм |
При УЗИ также исследуются кости лицевого скелета, структура сердца, органы пищеварительной, мочевыводящей и дыхательной системы. При отсутствии их видимой патологии считается, что плод здоров. Кроме того, производится оценка структуры плаценты, пуповины, в которой должно быть 3 сосуда. Также при ультразвуковом исследовании вычисляется объем околоплодных вод (по индексу амниотической жидкости
| Неделя беременности | ИАЖ, мм |
| 16 недель | 73-201 |
| 17 недель | 77-211 |
| 18 недель | 80-220 |
| 19 недель | 83-225 |
| 20 недель | 86-230 |
Последним этапом УЗИ при втором скрининге является оценка матки и ее шейки. Длина шейки матки равна в норме 3,5-4,5 см. При меньших значениях ставится диагноз ИЦН.
Скрининг 2 триместра сроки необходимого проведения: При нормальных значениях фетометрии и ИАЖ и отсутствии видимых патологий органов плод считается здоровым. Если в ходе УЗИ обнаруживаются какие-либо отклонения, требуется углубленная диагностика с помощью инвазивных и неинвазивных методов.
Цели и показания к диагностике
За всю беременность женщина должна пройти скрининг, в том числе и УЗИ-диагностику минимум три раза, с периодичностью один раз в триместр. При наличии показаний делают дополнительные обследования, например, перед родами на УЗИ смотрят предлежание и положение плода, чтобы выбрать тактику и стратегию ведения родов.
Пренатальный скрининг проводится по 2 направлениям – ультразвуковое обследование и биохимический анализ (анализируется хорионический гонадотропин человека и ряд других показателей) с последующей их расшифровкой. По этой причине его также называют «двойным тестом». Но проводят такой скрининг лишь по показаниям. К ним относятся:
- возраст будущей матери более 35 лет;
- наличие у ранее рожденного ребенка нарушений в генетическом аппарате;
- отягощенный семейный анамнез по хромосомным заболеваниям;
- мертворождения при предшествующих беременностях;
- внутриутробное инфицирование во время предшествующих беременностей;
- физиологические особенности женщины, а также некоторые другие показания.
Это абсолютно безопасное исследование, как для плода, так и для будущей мамы. Но не стоит им злоупотреблять, так как у всего есть свои сроки и показания.
Возможные осложнения
На двенадцатой неделе женщину могут беспокоить следующие неприятные симптомы.
Необычные вагинальные выделения
В норме они должны быть светлыми, белесыми, с незначительным кисловатым запахом. Слизь, гной, кровяные сгустки – симптомы воспалительного процесса. Обычно сопровождаются зудом или чувством жжения.
Боли в пояснице и области таза
Обусловлены растяжением связок, удерживающих матку, а также застойными явлениями при сидячем образе жизни. Если болевые ощущения беспокоят вас непостоянно и исчезают при перемене положения или после самомассажа, волноваться не стоит. Если же они интенсивны и сопровождаются необычными, например, коричневыми или розовыми выделениями, стоит обратиться за медицинской помощью.
Снижение иммунитета и высокий риск ОРВИ
Подверженность простудам в период беременности объясняется недостатком витаминов на фоне токсикоза, железодефицитом, нарушением режима сна и отдыха. Чтобы обезопасить себя от осложнений, сделайте прививку от гриппа, во время эпидемического сезона меньше бывайте в местах большого скопления людей. При высокой температуре следует вызвать врача-терапевта и сообщить ему о своем положении, поскольку не все препараты против лихорадки безопасны при беременности.
Первый биохимический скрининг при беременности
Первый биохимический скрининг при беременности – это процедура исследования крови, которая позволяет диагностировать наличие отклонений и патологий. Весь процесс очень важен, так как его задача определить наличие таких отклонений, как синдром Дауна, синдром Эдвардса и пороки развития спинного и головного мозга у плода. По своей сути биохимический скрининг – это анализ крови на ХГЧ, а также на РАРР-А.
Обратите внимание, что во время расшифровки анализов, используются не только абсолютные показатели, но и отклонения, которые соответствуют сроку проведения анализа. Результаты биохимического скрининга не дают полноценных данных для установления диагноза
Результаты данного исследования – это повод для проведения дополнительных исследований.
Норма АФП МоМ при беременности по неделям
Содержание АФП в кровотоке беременной женщины понемногу начинает увеличиваться, начиная с 14 недели. Продолжение повышения наблюдается примерно до 32-34 недели, после чего начинается снижение уровня. []
Норма исчисляется следующими значениями:
- срок 13-15 недель – 15-60 Ед/мл (0,5-2 МоМ);
- срок 15-19 недель – 15-95 Ед/мл (0,5-2 МоМ);
- срок 20-24 недели – 27-125 Ед/мл (0.5-2 МоМ).
Нужно учесть, что сам по себе показатель АФП или МоМ при беременности недостаточно информативен. Итоги анализов должны быть сопоставлены с заключением УЗИ, исследованием уровня плацентарных гормонов, значениями ХГЧ и свободного эстриола. Только комплексная оценка результатов позволить определить риск пороков развития у плода.
Патологии, которые обнаруживает УЗИ
Этот метод скрининга 1-го триместра позволяет обнаружить или опровергнуть такие патологии ребенка:
- Патологии развития нервной трубки (Из нервной трубки в будущем сформируется головной и спинной мозг. Нервная трубка эмбриона формируется очень и очень рано. Могут быть выявлены на УЗИ такие патологии: энцефалоцеле, менингомиелоцеле, менингоцеле.)
- Синдром Дауна (В медицине также называется трисомией по 21 хромосоме. Это часто встречающаяся генетическая патология. Именно благодаря УЗИ рождается меньше детей с таким заболеванием.)
- Синдром Патау (Это трисомия по 13 хромосоме. На 10000 рождений один ребенок имеет такую патологию. Живет малыш при этом всего 3-4 месяца. На УЗИ в первом триместре при этом обнаруживается замедленное развитие трубчатых костей, омфалоцеле, плохо развивающийся головной мозг, превышающая норму ЧСС.)
- Омфалоцеле (У детей с таким заболеванием некоторые внутренние органы располагаются в грыжевом мешке под кожей передней брюшной стенки, то есть выпирают наружу.)
- Триплоидия (Дети с такой аномалией имеют не двойной, а тройной набор хромосом, что влечет за собой очень серьезные пороки развития.)
- Синдром Эдвардса (В медицине известен как трисомия по 18 хромосоме. На 7000 рождений бывает 1 ребенок с синдромом Эдвардса. В основном обнаруживается у матерей в возрасте от 35 лет. Пренатальное УЗИ при такой патологии обнаруживает наличие 1-й пуповинной артерии, в норме которых должно быть 2, не обнаруживаются носовые кости, находят омфалоцеле и ЧСС ниже нормы.)
- Синдром Смита-Опица (Суть патологии заключается в нарушении метаболизма, что ведет за собой аутизм, умственную отсталость и целый ряд других серьезных патологий. Заболевание редкое (1 случай на 30000).)
Анализы и УЗИ
Сейчас оптимальное время для анализа на патологии плода, или первый скрининг. Он выявляет генетические аномалии в развитии. Зная о состоянии плода, женщина и медицинский персонал могут специально подготовиться к рождению особенного малыша, либо у женщины на этом сроке остается возможность прервать беременность.
Как делают скрининг на 12 неделе беременности
Женщина сдает анализ крови на гормон ХГЧ и белок РАРР-А, затем выполняется ультразвуковое исследование. Лабораторные данные и результаты УЗИ заносятся в специальную программу, которая рассчитывает риски с учетом возраста будущей мамы, количества беременностей, образа жизни (курит ли она или будущий отец), сопутствующих заболеваний.
В итоге вы получаете бланк, где в процентном соотношении указаны риски появления у плода различных хромосомных нарушений. Расшифровать данные поможет гинеколог.
Расшифровка результатов исследования
Интерпретировать итоги первого УЗИ может только акушер-гинеколог. Лечащий врач может выполнять обе функции сразу. В большинстве профильных клиник гинекологи проводят ультразвуковое исследование беременности самостоятельно. Это очень удобно для пациенток: они получают от своего врача подробные комментарии сразу после скрининга. Не стоит требовать подробной детализации обследования от специалиста по ультразвуку. На любые отклонения от нормы врач укажет непосредственно в процессе УЗИ. Все остальные вопросы можно задать на приеме у гинеколога.
ТВП или толщина воротникового пространства
ТВП является одним из параметров, на который ориентируется акушер-гинеколог при оценке риска хромосомной аномалии у плода. Под этим названием скрывается пространство, расположенное между внутренней поверхностью кожи и мягкими тканями, покрывающими шейный отдел позвоночника. Наряду с другими показателями, это важнейший маркер риска хромосомных аномалий у будущего ребенка. Данные ТВП целесообразно измерять на УЗИ только в первом триместре, до 13 недель. Далее после 14 недели беременности жидкость в шейной складке рассасывается.
Врач по специальной таблице нормативных значений ТВП определит норму или отклонение данного показателя.
КТР или копчико-теменной размер
Измерение КТР позволяет врачу определить срок беременности в 1 триместре, с точностью до +\-4-5 дней. Как и ТВП измеряется только до 14 недели 1 триместра и оценивается по специальным нормативным таблицам. После этого срока датчик УЗИ уже не может охватить длину плода. На следующих сканированиях врач оценивает рост ребенка по длине частей тела.
БПР или бипариетальный размер
Бипариетальный размер фиксируется специалистом на каждом из плановых УЗИ обследований беременности. Существует таблица, по которой врач сверяет показатели БПР на скринингах. При измерениях всех показателей роста плода рассчитывается предполагаемая масса плода, и эти показатели определяют выбор метода родоразрешения (через естественные родовые пути или оперативное родоразрешение).
ЧСС или частота сердечных сокращений
Сроки первого скрининга при беременности
Сроки первого скрининга при беременности назначает гинеколог, но, как правило, это период с 10 по 13 неделю вынашивания. Основная задача скрининга – определение патологий в развитии ребенка. Во время скрининга проводят ультразвуковое исследование и исследование крови. Не смотря на столь не большой срок беременности, анализы и исследования помогут определить генетические и хромосомные нарушения у ребенка.
Скрининг называют комплексным анализом, так как все выводы о развитии ребенка делаются по результатам совокупности анализов и исследований. Если во время диагностики, была определена высокая степень вероятности патологий в развитии ребенка, то женщину направляют на амниоцентез и биопсию ворсин хориона.
Беременные, которых входят в группу риска по генетическим и хромосомным отклонениям, обязательно должны делать скрининг с первого по третий триместр. К данной категории относятся:
- Женщины старше 35 лет.
- Женщины, в семьях которых рождались дети с синдромом Дауна или с любыми другими генетическими отклонениями.
- Женщины, у которых были выкидыши и дети, рожденные с отклонениями.
Биохимический скрининг (двойной и тройной тест)
Двойной тест биохимии крови матери — это определение количественного содержания эмбриональных белков-маркеров: свободного b-ХГЧ (гормона гонадотропина) и PAPP-A (особого белка плазмы, появляющегося во время вынашивания) в крови женщины. Срок исследования четко ограничен — 11-13 неделя гестации.
Тройной тест — это определение b-ХГЧ, АФП — гликопротеина плода и Е3 — свободного эстриола. Сроки проведения — 16-18 недель.
Все перечисленные субстанции типичны для беременности — вне ее их нет в крови женщины или их количество ничтожно. По количественному показателю и динамике его изменений в сочетании с другими диагностическими обследованиями, можно сделать выводы о том, что у плода, возможно, имеются отклонения в развитии.
Гормон, вырабатываемый хорионом b-ХГЧ появляется в организме с момента зачатия. В промежутке между 2 и 5 неделей каждые двое суток его концентрация повышается в 1,5 — 2 раза. В 10-11 недель определяется его максимум, а далее его содержание стабилизируется и к концу беременности снижается. Чрезмерное его количество может говорить о риске синдрома Дауна, снижение — синдрома Эдвардса.
У РАРР-А большая роль в поддержании работы плаценты, иммунитета. Его показатели растут по мере развития беременности. Если показатель этого белка низок, то вероятность хромосомных нарушений велика. Особенно важен он как маркер синдрома Дауна.
АФП — белок плазмы, вырабатывается организмом плода. С 10 по 30 неделю его количество в крови матери нарастает, а потом постепенно опускается. Высокий уровень этого белка может, служить маркером аномалий плода, в том числе связанных с дефектами нервной системы. Низкие его цифры могут быть при синдромах Дауна и Эдвардса.
Свободный эстриол вырабатывается плацентой и обеспечивает нормальную работу беременной матки. С начала плацентарного периода его уровень растет. Поэтому быстрое снижение возможно указывает на нарушения развития эмбриона и плода, его тяжелые заболеваний, в том числе геномные.
Для этих анализов кровь берется из вены, утром натощак. Данные переводятся в особый коэффициент — МоМ. Это среднее (медианное) значение с учетом множества индивидуальных факторов женщины (возраст, наличие вредных привычек, хронических заболеваний, особенно сахарного диабета, какая по счету беременность и количество плодов в ней и т. п.). Медиана заносится в специальную программу, где рассчитывается МоМ профиль женщины. Полученный расчет сравнивается с типичными профилями при тех или иных патологиях плода. По степени сходства профилей можно говорить о риске патологии. Если риск есть, то женщина направляется на дополнительные обследования к генетику, на процедуры забора материала от плода — кордоцентез, амниоцентез и биопсию хориона.
Определение пола на этом сроке
Пол малыша на данном этапе можно определить далеко не всегда, так как различия едва видны. Но все же иногда удается заметить формирующуюся мошонку (если это мальчик) или 4 параллельные линии (у девочек). Есть вариант дифференцирования пола и по половому бугорку – если угол менее 30 градусов, то родителям нужно ждать появления на свет девочки.
В большинстве случаев пол плода становится известен на втором УЗИ, когда ребенок лучше сформирован. Некоторые детки отворачиваются от датчика, чем затрудняют процесс определения их принадлежности. Также достоверность результатов зависит от толщины брюшной стенки женщины, качества оборудования, компетентности врача и других факторов.
Пол эмбриона определяется уже в момент зачатия и зависит от отца, так как мужские половые клетки – сперматозоиды – могут нести как XY, так и XX-хромосомы. Если в яйцеклетку проникнет сперматозоид XX, то родится девочка, а если XY, то пол крохи будет мужской.
Что касается ошибок определения пола при УЗИ, то обычно это происходит, когда сообщают, что у эмбриона мужской пол. В этом случае при исследовании за мошонку и пенис мальчика принимается петля пуповины.
Биохимический скрининг
Это вторая составляющая исследований, которые проводятся в первые 3 месяца гестации. Показатели, которые будут выявлены, зависят от того, какой срок беременности. Нормы могут меняться в зависимости от недель и даже дней. Потому на УЗИ точно определяется срок гестации, чтобы потом точно определять нормы биохимии.
Если же при ультразвуковом исследовании у мамы обнаружен регрессирующая или замершая беременность, то биохимический скрининг первого триместра не проводится.
Кровь на анализ нужно сдавать натощак. Вы встали утром и не должны ничего есть. Причем желательно даже не пить, особенно кофе! Если взятие крови затянулось, можно выпить небольшое количество воды без газа. Возьмите с собой пищу в лабораторию, чтобы покушать сразу после сдачи крови.
За 2 суток до проведения исследования нужно исключить из рациона продукты-аллергены (даже если вы не подвержены аллергическим реакциям):
- кальмары, креветки, прочие морепродукты
- любые орехи
- шоколад и блюда с его содержанием
- копчености
- жирные блюда и продукты
Если вы будете кушать это 2 дня перед исследованием, то можете получить недостоверные результаты. β-ХГЧ и РАРР-А — показатели, которые могут быть в норме или вне ее.
β-ХГЧ — хорионический гонадотропин, который вырабатывает «детское место». Анализ на этот гормон позволяет выявить, беременна женщина или нет, уже в самые ранние сроки. На 11-й и 12-й недели гестации в организме находится максимум ХГЧ, потом уровень всё меньше, и уже со второй половины срока вынашивания уровень стабилен.
PAPP-A — второй показатель биохимии крови беременной. Это протеин-A, ассоциированный с беременностью. Плацента вырабатывает его в том или ином количестве, что отражается на иммунитете и на самом состоянии плаценты.
ХГЧ может быть выше нормы при:
- наличии у будущей мамы такого диагноза как сахарный диабет
- тяжелом токсикозе беременной
- многоплодной беременности
- синдроме Дауна
ХГЧ ниже нормы выявляют при:
- высоком риске прерывания беременности
- плацентарной недостаточности
- внематочной беременности
- синдроме Эдвардса
PAPP-A ниже нормы говорит о:
- высоком риске прерывания беременности
- синдроме Эдвардса
- синдроме Дауна
- синдроме Корнелии де Ланге
Если РАРР-А выше нормы, а другие показатели стабильны, переживать не о чем.
Прохождение процедуры и норма результатов
Первое УЗИ обычно делают трансвагинальным способом, хотя возможен и абдоминальный метод. В первом случае женщину просят принести с собой чистые пеленку и полотенце, а также одноразовый презерватив. Беременная снимает нижнее белье и ложится на кушетку, а доктор вводит ей во влагалище небольшой узкий датчик с надетым презервативом и проводит обследование. Абдоминальный способ – по смазанному особым веществом животу будущей матери водят специальным датчиком, а изображение передается на монитор.
При проведении диагностики доктор записывает все результаты в специальный документ, составляется протокол, в котором регистрируются выявленные нарушения и подозрения на пороки. После этого переходят к расшифровке и сравнению с нормальными показателями. Так, масса плода должна составлять от 9 до 13 грамм, длина – от 6 до 9 сантиметров. К другим параметрам относятся:
- КТР (копчико-теменной размер) – в норме 51-81 мм.
- ОГ (объем грудной клетки) ребенка – около 24 мм.
- БПР (бипариетальный размер) – 21 мм. Этот показатель позволяет оценить размер головы малыша.
- Длина бедра – 9 мм.
- Толщина воротниковой зоны (воротникового пространства) – 1,6-2,5 мм. Если этот критерий существенно отклонен от нормы, то можно заподозрить синдром Дауна.
- Форма и размер носовой кости – в норме более 3 мм. Данный параметр также применяется для диагностики синдрома Дауна.
- ЧСС (частота сердечных сокращений) плода должна составлять 150-174 удара в минуту.
Когда делают 3 скрининг при беременности
Обследование входит в перечень обязательных медицинских процедур, которые должна пройти будущая мама после 28 недель беременности. На каком сроке какие процедуры будут проводиться, расскажет врач, так как с приближением родов используются разные методы диагностики.
Посещать врача нужно каждые две недели. На каждом приеме специалист будет оценивать развитие младенца и здоровье женщины. Врач измеряет:
• окружность животика;
• высоту дна матки;
• ощупывает живот для определения тонуса матки;
• контролирует биение сердца младенца с помощью специальной трубки — стетоскопа.
Данные записывают в карточку беременной и сравнивают на каждом приеме. Фиксация и оценка результатов позволяет врачу контролировать здоровое течение беременности, а если какие-то показатели кажутся подозрительными, назначить дополнительное обследование.
С 36 недели посещать гинеколога нужно каждую неделю. Протокол обследования при физиологичном течении беременности не меняется
А наблюдения врача приобретают исключительную важность. Ведь с каждым днем малыш растет, что отражается на самочувствии будущей мамы
В третьем триместре вес плода еженедельно увеличивается на 200-300 граммов. Матка давит на внутренние органы женщины, потому регулярные позывы к мочеиспусканию, тяжесть в ногах и отеки, боль в спине — частые спутники беременных в этот период
При этом важно не допустить развития патологий: предлежания плаценты, преэклампсии. Или выявить их раннем этапе, чтобы снизить риск опасных последствий для мамы и малыша.
pixabay.com  / Profile
Пренатальный скрининг 1 триместра
По правилам пренатальный скрининг 1 триместра делается на сроке 10-13 недель. К 10-й неделе эмбрион становится плодом, вокруг которого образуется плацента. У малыша уже заложены все внутренние органы, и можно услышать биение его сердечка. Пренатальный скрининг 1 триместра заключается в 2 процедурах: изучение показателей крови и УЗИ плода.
Пренатальный биохимический скрининг: анализ крови
Это важнейшая и очень информативная процедура, пройти которую нужно каждой беременной женщине.
- Биохимический анализ венозной крови.Генетические исследования проводятся по маркёрам, последовательности ДНК-цепочки. Скрининг трисомий 13, 18 и 21 выявляет неправильное сочетание генов, полученное в момент деления половой клетки и превращения оплодотворённой яйцеклетки в эмбрион. Больной ребёнок наследует не две хромосомы, а три, что мешает его физическому и умственному развитию в дальнейшем. При лишней 13-й хромосоме развивается синдром Патау, при 18-й и 21-й хромосомах — синдромы Эдвардса и Дауна. Если скрининг трисомий подтверждает наличие аномалий, женщине проводят биопсию хориона — исследование ворсинок, покрывающих оболочку плода. Это исследование дает точный ответ на вопрос, есть ли у ребенка генетическая патология.
- Определение уровня гормонов беременности.Когда плод имплантируется в матку, резко возрастает уровень гормона хронического гидротропина человека. Если у мамы не выявлен сахарный диабет или многоплодная беременность, значительное повышение ХГЧ свидетельствует о наличие патологий у плода.
- Определение уровня плацентарного лактогена.Это гормон, вырабатываемый плацентой, защищает плод: понижает уровень глюкозы, продуцирует аминокислоты, а также подавляет иммунитет, если организм матери не воспринимает будущего малыша как «родного» — т.е. организм женщины отторгает плод. Понижение и повышение уровня плацентарного лактогена свидетельствует об аномалии развития беременности.
- Определение уровня свободного эстриола.Его концентрация — точный маркер наличия патологий у малыша, например, если родители являются близкими родственниками. Понижение эстриола указывает на гидроцефалию, анэнцефалию (отсутствие головного мозга) у ребёнка, синдромы Дауна, Патау и Эдвардса, другие нарушения
- Определение уровня белка РАРР-А.Этот плазменный белок вырабатывается в большом количестве только во время беременности. По уровню белка РАРР-А судят о возможном самопроизвольном прерывании беременности, хромосомных нарушениях у плода и пр.
- Уровень ингибина А.Показатель повышается в 2 раза при наличии синдрома Дауна у малыша. Это тоже плацентарный гормон (гидропротеин), по которому судят о развитии беременности.
Все анализы проводятся натощак. Перед процедурой женщине нужно выспаться, избегать стрессов и настроиться на позитив.
УЗИ-диагностика плода при пренатальном скрининге в 1 триместре
УЗИ на ранних сроках проводят методом двухмерной илитрехмерной эхографии. Несмотря на то, что размеры плода составляют ещё всего несколько сантиметров, УЗ — диагностика очень информативна
Например, только в этот период можно выполнить важное исследование — УЗИ воротниковой зоны плода. Избыток лимфатической жидкости в воротниковой зоне указывает на возможное развитие аномалий — это сигнал, что маму необходимо обследовать более тщательно
После 13-й недели беременности лимфатическая система полностью формируется, и лимфа поступает в кровь, растекаясь по всему организму.
УЗИ показывает количество эмбрионов, точный срок беременности, размеры плода, его размещение в матке, приблизительное очертание скелета, выявляет правильное положение органов, симметричность развития головного мозга, пропорциональность развития костей. Также доктор изучает строение носовой кости — признак, исключающий синдром Дауна.
Ощущения будущей мамы
Заканчивается 1 триместр, самый непредсказуемый и опасный с точки зрения риска выкидыша. Малыш уже «обжился» в утробе, а тело будущей мамы привыкло к своему новому положению. Чаще всего у женщины на этом сроке беременности хорошее самочувствие: уходят или уже исчезли симптомы токсикоза, снизилась эмоциональная возбудимость.
Что происходит с организмом женщины?
- Матка выросла до 10 см в ширину и несколько сместилась в брюшную полость. Поэтому позывы к мочеиспусканию становятся реже.
- Прибавка в весе в норме составляет 1,5-3 кг. Живот еще не растет или увеличивается незначительно: все зависит от общего строения тела, количества беременностей.
- Снижение количества прогестерона может отразиться на состоянии кожи: возникает сухость, шелушение, акне.
- Могут появиться первые отеки. Под воздействием гормонов увеличивается содержание натрия, который притягивает жидкость.
- Учащается сердцебиение, что связано с увеличением объема кровотока и повышенной нагрузкой на сердце.
Но есть и приятный бонус. Из-за высокой концентрации эстрогенов заметно улучшается состояние волос: они становятся гуще и пышнее.