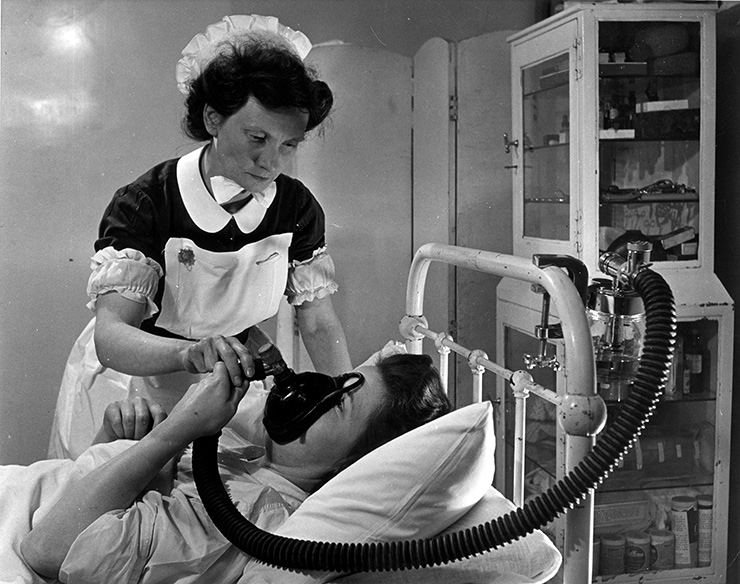
Смерть из-за врачебной ошибки. в россии после родов умерла женщина из барановичей
Содержание:
- Что такое закоксованность мотора и к чему она приводит
- Одинокая битва Земмельвейса
- Гестозы являются причиной почти 20% смертей во время родов
- Опасности при родах
- Почему так происходит
- Гормоны на службе у женщин
- Методы расчета коэффициента детской смертности
- Похороны или утилизация?
- Где происходят случаи материнской смерти?
- Рентгенодиагностика
- Сон в ночное время
- Роды в 1920-х
Что такое закоксованность мотора и к чему она приводит
Эксплуатация автомобиля сопряжена с рядом негативных факторов, каждый из которых может впоследствии создавать немалое количество проблем для автовладельца. Так, длительное простаивание в пробках способствует усиленному образованию нагара на клапанах, днище и стенках топливной системы. Одним из главных виновников этого процесса считается низкокачественное топливо. Образование такого нагара называется закоксовкой двигателя.
ПОСМОТРЕТЬ ВИДЕО
Для того чтобы понять поможет ли раскоксовка колец своими руками, надо знать какие последствия грозят закоксованному автомобилю.
- Снижение подвижности поршневых колец приводит прогоранию клапанов;
- За счет утолщения стенок цилиндров происходит увеличение тепловой нагрузки на двигатель;
- Разрушение герметичности камер сгорания топлива.
- Чем толще нагар, тем меньше люфт между стенками клапана, значит сильнее залегли поршневые кольца, большой износ маслосъемных колец, клапанов сальников.
Раскоксовка маслосъемных колец направлена на поддержание уровня герметичности в камере сгорания. Состояние маслосъемных колец влияет на объем расходуемого топлива, пусковую мощность движка.
Таким образом, радоваться, как говорится, не чему, некоторые из перечисленных последствий необратимы и приводят к капитальному ремонту движка.
Одинокая битва Земмельвейса
Вообще-то никто не ожидал от молодого повесы того, что он сделал: внезапно передумал учиться юриспруденции и начал изучать медицину в Венском и Пештском университетах. После окончания обучения Игнац получил место ассистента в венской клинике Клейна, где работало два акушерских отделения.
Молодой врач не мог не обратить внимания на тот факт, что в одном отделении роженицы умирали гораздо чаще, чем в другом. В более благополучном работали и обучались женщины акушерки, не посещавшие морга и не проводившие вскрытия трупов. В другом же проходили обучение студенты-юноши, проводившие много времени в прозекторской. Порой они отправлялись осматривать рожениц сразу после работы с телами ранее умерших от горячки женщин, не вымыв рук и не сменив одежды.
Сегодня нам ясно, что таким образом и происходило распространение инфекции, а тогда ни о бактериях, но об антисептике никто и задуматься не мог. Высокую смертность в больницах объясняли чем угодно, от зловредных миазмов до космически-теллурических влияний (только не спрашивайте, что это означает, этого никто не знал даже тогда).
От врача и студента-медика в то время постоянно пахло мертвечиной, и это считалось правильным и даже похвальным, ибо свидетельствовало об усердии в изучении человеческого тела.
Молодому Земмельвейсу первому пришло в голову сложить 2+2 и прийти к ошеломляющей и убийственной догадке: причиной осложнений у женщин были сами врачи. Это они приносили на руках смерть, передавая ее от умерших к еще живым.
До открытия микробов оставалось еще много времени, но Земмельвейсу достаточно было сделать вывод о том, что студенты и врачи приносили на собственных руках из морга некую смертельную субстанцию. Чтобы избавиться от этой субстанции, Игнац стал тщательно мыть руки раствором хлорной извести и заставил делать это всех, кто имел дело с трупами и посещал родильное отделение.
И смертность начала снижаться, причем очень заметно.
Думаете, это стало прорывом в медицине? Земмельвейс тоже надеялся, что так и будет — еще бы, ведь он нашел способ спасать жизни женщин-матерей, сотни и тысячи жизней!
Однако никто не спешил признавать его открытие чем-то стоящим. Над врачом, исступленно моющим руки в хлорке, посмеивались, его рвение вызывало раздражение, а то и гнев. Более того: Клейн, начальник Игнаца, запретил тому публиковать отчеты о кардинальном снижении смертности после введения требований мыть руки хлоркой. Клейн счел распространение этой информации чем-то вроде доноса — ведь признание правоты Земмельвейса означало признание того, что сами врачи были причиной гибели своих пациенток, а кому же нужен такой удар по репутации. И при первой же возможности от Игнаца избавились, отказав ему в продлении контракта.
Пришлось ему возвращаться на родину и работать практически бесплатно в местной клинике для малоимущих. Но даже там, не имея средств и больших возможностей, Земмельвейс сумел снизить смертность среди рожениц.
Он пытался продвигать свои открытия разными способами — личными письмами коллегам, статьями, публикацией книги. Но везде и всюду врач натыкался на неприятие и насмешки. Никто не хотел признавать его правоту и свою вину за тысячи смертей несчастных женщин. Некоторые врачи даже подтасовывали факты, доказывая, что мытье рук перед осмотром рожениц никак не влияет на опасность развития смертельных осложнений.
Игнац не сдавался, он продолжал вести свою отчаянную и одинокую битву с косностью и самодовольством. Но от постоянного напряжения, от осознания собственного бессилия и невозможности спасти продолжающих умирать женщин психика Земмельвейса повредилась.
Его поместили в клинику для душевнобольных, где он вскоре умер. По горькой иронии судьбы — от заражения крови. Во время последней проведенной гинекологической операции врач порезался скальпелем, и в ранку проникла та самая инфекция, с которой он боролся всю свою жизнь. Смерть наступила 13 августа 1865 года. Земмельвейсу было на тот момент всего 47 лет.
Гестозы являются причиной почти 20% смертей во время родов
Около 18% всех беременностей на последних неделях перед родами сопровождаются так называемыми «поздними токсикозами». С возникновением гестоза связывают нарушения в гормональном регулировании работы органов и систем, неврозы и даже генетический фактор.
Развитие гестозов приводит к серьезным сбоям в работе сердечно сосудистой системы женщины, могут отказать почки, в печени возникает некроз тканей. Изменениям подвергается плацента, что может вызвать кислородное голодание плода с непредсказуемыми последствиями, вплоть до внутриутробной смерти.
Тяжелое течение гестоза приводит к эклампсии, когда возникают сильные судорожные приступы. Роженица может впасть в кому, приступы провоцируют кровоизлияния, в худшем случае эклампсия приводит к смерти женщины.
Опасности при родах
Даже при идеально протекающей беременности в процессе самих родов могут возникнуть патологии, угрожающие здоровью плода и матери. Об опасностях для ребенка мы в этой статье говорить не будем, расскажем только об основных проблемах, с которыми может столкнуться роженица.
Разрывы промежности и влагалища. Разрывы могут самопроизвольными или насильственными, вызванными деятельностью врачей. Небольшие разрывы в процессе родов неизбежны, и они не считаются патологией. Насильственные разрывы могут возникнуть из-за использования акушерских щипцов, вакуум-экстракции плода. Иногда акушеры делают искусственный разрез промежности, так называемую перинеотомию или эпизиотомию, чтобы избежать глубокого самопроизвольного разрыва. Такие разрезы впоследствии ушиваются и заживают гораздо быстрее и легче, чем разрывы.
Но в некоторых случаях разрывы могут быть значительными, это представляет угрозу здоровью и жизни женщины. Причинами самопроизвольных разрывов обычно бывают стремительные роды в сочетании с узким тазом или влагалищем. Очень часто самопроизвольные разрывы влагалища – это продолжение разрывов других отделов родового канала. Нередко такие травмы бывают очень серьезными, особенно в том случае, если речь идет о разрыве матки или ее шейки. Подобные разрывы могут привести к гибели женщины и ребенка. Разрывы матки возможны, если женщина при предыдущих родах рожала с помощью кесарева сечения или на матке есть рубец от какой-либо иной операции. При разрыве матки родовую деятельность немедленно прекращают, вводят роженице глубокий наркоз и производят нужные медицинские манипуляции. В случае возникновения угрозы разрыва врач проводит экстренное кесарево сечение, чтобы спасти мать и ребенка.
Родовые кровотечения. Этот вид патологии может возникнуть как во время родов, так и в раннем послеродовом периоде. Он представляет серьезную опасность и для женщины, и для плода. Самая частая причина кровотечений – проблемы, вызванные состоянием плаценты. Существуют риски их возникновения и при разрыве матки, в том случае, если у женщины имеются хронические воспалительные заболевания слизистой матки, травмы органов малого таза (даже «старые»), рубцы на матке, миомы, нарушения гормонального фона, эндокринные или сердечно-сосудистые заболевания, и даже некоторые патологии почек и печени. Нередко причиной кровотечения при родах бывают травмы, перенесенные во время вынашивания плода или большое количество предшествующих абортов, родов или выкидышей.
Если кровотечение началось, врачи будут предпринимать все возможное, чтобы спасти жизнь роженицы и ребенка. Через крупные артерии ей будут вливать препараты крови и специальные растворы, плазму или эритроцитарную массу. Обязательно следят за артериальным давлением, насыщением крови женщины кислородом, частотой сердечных сокращений.
Послеродовые кровотечения. Иногда кровотечения возникают достаточно поздно, в течение месяца после родов. Это серьезное акушерское осложнение, которое нередко приводит к гибели женщины. Оно требует принятия немедленных мер, в некоторых случаях проводится операция. Причинами поздних кровотечений может быть снижение тонуса матки – гипотония, или его полное отсутствие – атония. Особенно опасна атония, поскольку матка в этом случае неспособна сокращаться и находится практически в состоянии паралича. Атония вызывает массивное кровотечение, не поддающееся консервативной терапии.
Кроме того, послеродовые кровотечения могут быть вызваны нарушением отделения плаценты. Если небольшой ее фрагмент остается в матке, то он способен вызвать обильное кровотечение даже через месяц после родов при общем хорошем самочувствии женщины. В этом случае необходима срочна госпитализация и выскабливание матки с целью удаления фрагментов плаценты.
В процессе родов могут произойти и другие серьезные осложнения, вызванные физиологическими особенностями и состоянием здоровья конкретной женщины. Именно поэтому рожать следует только под наблюдением опытных акушеров. Домашние роды даже при идеальном течении беременности очень опасны – если что-то пойдет не так, то при отсутствии врачей, нужных препаратов и оборудования спасти женщину будет очень сложно.
Почему так происходит
Две основополагающие причины подобных реакций и со стороны самой женщины, и со стороны окружения – это постабортный синдром и неумение поддерживать в случае потери.
а) постабортный синдром
Постабортный синдром характерен для общества, в котором аборты на любом сроке практикуются несколько поколений. Обесценивание ситуации связано с тем, что чаще всего потеря происходит на сроке, когда другие женщины делают аборт. Сочувствие не может зародиться, когда есть представления о том, что ребенок до рождения – еще не человек. Понять и поддержать страдающую женщину означает признать, что потеря ребенка во время беременности – это действительно повод для страдания. Это вопрос личностного смысла события. Ведь для женщины, потерявшей желанного ребенка, это действительно трагедия. Но при столкновении с такой обесценивающей реакцией большинства у нее могут возникнуть сомнения в адекватности своего страдания. И правда, если «там еще не человек», то «мне нужно забыть это как страшный сон и жить дальше». Будто это была не потеря ребенка, а какая-то сложная операция, временная нетрудоспособность, тяжелое время в жизни семьи, испытание.
б) неумение поддерживать в случае потери
Могу признаться, что даже при наличии психологического образования лично мне было неловко, когда я впервые столкнулась с ситуацией потери у знакомой. Зная теорию, я не могла вымолвить ни слова, мне хотелось убежать, мне было страшно встречаться с ее переживаниями. Я тоже недооценивала события, ведь ребенку было всего 5 недель. Только двухлетний опыт работы в психотерапевтической службе при чрезвычайных ситуациях, когда мы поддерживали родственников погибших или навещали пострадавших в больницах, помог подбирать нужные слова, не бояться проявления боли и отчаяния.
Из-за отсутствия культуры горевания в обществе страдающий человек сталкивается с непониманием не только в ситуации репродуктивной потери, но и в ситуации смерти близкого человека. Редко когда люди из не самого близкого окружения выдерживают годовщину, недоумевая, почему человек спустя 3—4 месяца продолжает так же страдать.
К сожалению, неумение адекватно поддерживать в ситуации внутриутробной смерти ребенка можно встретить и среди тех, к кому нередко обращаются в минуты отчаяния. Обращаясь к Богу, горюющий человек нуждается в духовной поддержке, которую пытается найти в лице священника. Но умение поддерживать человека – это не дополнительная опция, которая подключается автоматически при получении сана. Поэтому отношение к потере может очень отличаться: от обвинений в «грехах отцов», «беременности от блудной связи», «близости в пост», а также нейтрального «Бог дал, Бог взял» до очень тонкого и глубокого понимания ситуации, поддержки и совместной молитвы.
Важно понять, что потерянного ребенка необходимо оплакать, попрощаться. Нужно признать, что умер ребенок, что его смерть такая же реальная, как смерть любого другого человека
Просто он прожил всего несколько недель. Ведь при смерти любого другого человека мы не пытаемся уже через неделю «пытаться забыть и жить с нового листа», а испытываем различные эмоциональные реакции, связанные с переживанием горевания. Горевать о потерянном ребенке – это нормально. Это естественная здоровая реакция психики на травмирующее событие. Если по каким-то причинам этого не происходит, то эмоции все равно найдут свой выход, и он может быть весьма деструктивен и для тела, и для души, и для духа.
На работу горя может уйти много времени. Недаром по умершим близким носят траур год, отмечают памятные даты. Не следует обижаться или удивляться медленному психологическому восстановлению. Работа горя – это тонкая душевная работа, и на это нужно время.
Гормоны на службе у женщин
Параллельно с совершенствованием методов диагностики после Первой мировой войны началась эра гормональной контрацепции. В 1919 году профессор Инсбрукского университета Людвиг Хаберландт провел пересадку яичников у кроликов. После операции, несмотря на многочисленные спаривания с разными самцами, она так и не сумела забеременеть. Причиной оказался гормон прогестерон. Его выделяет временная железа — желтое тело — образующаяся в яичнике после овуляции под воздействием лютеинизирующего гормона. Обычно она функционирует не больше двух недель, но после зачатия остается активна в течение почти трех месяцев (у человека).
В вышедшей в 1931 году брошюре Хаберландт предложил использовать прогестерон как противозачаточное средство и призвал к ответственному родительству. Все это вызвало гнев церкви и консервативной части общества. Медика, как и Земмельвейса ранее, затравили, и он покончил с собой.
Тем не менее, открытие Хаберландта не забыли. Химики начали поиск способа искусственного синтеза прогестерона или его замены. Задачу решил Рассел Маркер, придумав технологический процесс получения стероидных гормонов из клубней ямса, в изобилии произрастающего в Мексике. А команда во главе с Грегори Пинкусом — «отцом противозачаточной пилюли» — успешно испытала его и разработала рецептуру препарата, включающего аналог прогестерона норэтинодрел и местранол (эстрогеноподобное вещество). В 1960 году под названием «Эновид» он появился на рынках США и дал старт сексуальной революции. Женское тело отныне принадлежало самим женщинам, а не их мужьям, государству или церкви.
Методы расчета коэффициента детской смертности
Применяется несколько методов расчета Д. с. Самый простой из них:
/ (1)
Однако в практике здравоохранения чаще применяется другой, более точный метод, который позволяет учитывать также влияние изменений уровня рождаемости при расчете коэффициента Д. с.:
/[2/3 детей, родившихся в данном году + 1/3 детей, родившихся в предыдущем году] (2)
Начиная с 40-х гг. в демографической статистике используются более точные формулы для определения коэффициента Д. с.
где Мо’ — число умерших в возрасте до 1 года из числа родившихся в том году, для к-рого определяется детская смертность; Мо» — число умерших в возрасте до 1 года из числа родившихся в предыдущем году; М1‘ — число умерших в возрасте до 1 года в предыдущем году из числа родившихся в том же году; No — число родившихся в том же году, для к-рого определяется детская смертность; N1 — число родившихся в предыдущем году.
Уровень коэффициента Д. с. зависит от комплекса социальных и биол, факторов, ведущим биол, фактором является возраст ребенка. На первой неделе и первом месяце жизни новорожденного нагляднее проявляется действие таких причин смертности, как асфиксия и ателектаз, врожденные пороки развития, родовые травмы и др. После первого месяца жизни ребенка среди причин смерти возрастает удельный вес пневмоний, острых жел.-киш. и инфекционных заболеваний, несчастных случаев и других заболеваний, обусловленных в значительной мере факторами внешней среды
В связи с этим особо важно выделять размеры и причины Д. с
в зависимости от возрастных периодов первого года жизни.
Одним из ведущих показателей Д. с. в зависимости от возраста новорожденных является ранняя Д. с. (неонатальная смертность, смертность новорожденных или смертность детей на 1-м мес. жизни, а точнее в первые 28 дней). В экономически развитых странах доля умерших на 1-м мес. жизни составляет 60—80% среди всех умерших от 1 года. Поэтому в практике рассчитываются отдельно как коэффициент ранней (неонатальной) Д. с. (4), так и показатель Д. с. последующих И мес. первого года жизни (5). Методика их расчета следующая:
/ (4)
Показатель смертности детей в возрасте 1 — 12 мес. может расчитываться как разница между показателем Д. с. и показателем ранней Д. с., однако для более точного расчета следует пользоваться специальной формулой:
/ (5)
Уровень смертности новорожденных (неонатальной смертности) в различных странах разный — в среднем 15—20 промилле.
Похороны или утилизация?
Если в случае потери ребенка у родителей есть какой-то выбор, то при выкидыше его совсем нет – тело вам не отдадут, поскольку на него не распространяются нормы законодательства и не выдается свидетельство о смерти, соответственно, похоронить его нельзя. Это объясняется тем, что по критериям ВОЗ человек сегодня «начинается» с 22 недель, 25 см роста и 500 граммов веса (при интенсивном выхаживании он может выжить вне материнского организма). Все, кто не дотянул до этих критериев, называются выкидышами и не наделены правами человека.
Не все люди готовы мириться с этим, считая, что погибший плод нельзя ограничить в правах на основе медицинских критериев. В мире данная проблема подымается разными способами
Кто-то решает этот вопрос нелегально и захоранивает тельце в семейную могилу, кто-то пытается изменить законодательство, кто-то публикует шокирующие фотографии выкидышей, чтобы привлечь внимание к проблеме
– Пока мы не можем отдать плод родителям, потому что не знаем, что они с ним будут делать, закон не регулирует такие захоронения. Но право выбора у людей, наверное, должно быть, – считает Александр Неровня. – Это вопрос не к медикам, а к законодателям и юристам. Решать его нужно также исходя из традиций нашего общества. Нужно посмотреть, как это было раньше.
“– Раньше существовали кладбища для мертворожденных, в том числе выкидышей”, – говорит Председатель Синодального информационного отдела Белорусской Православной Церкви, протоиерей Сергий Лепин. – Позиция Церкви тут однозначная – всех нужно хоронить по-человечески. Эмбрион – это человек на определенной стадии развития. Нельзя быть человеком в большой или меньшей степени, получеловеком или недочеловеком. Наше мнение основано не только на церковном учении, но и на банальных научных истинах. Такое видение определяет наше отношение к аборту как к убийству человека, на этом же основано наше отношение к телу выкидыша – это труп человека. А раз так, то и захоронен он должен быть по-человечески. Он не отходы, не мусор и должен быть на кладбище, а не «утилизированным» какими-то иными методами. Не уверен, что технически возможно сегодня сделать отдельное кладбище для выкидышей, но предусмотреть отведение какой-то территории для таких маленьких покойников, конечно, нужно. И мне кажется, что родителям нужно не просто предоставить право хоронить, а необходимо сами похороны сделать обязательными, поскольку человеческий статус эмбриона не находится в зависимости от воли родителей, врачей или кого-то еще. Разумеется, для этого нужно пересматривать законодательство на более глубоком уровне, чем просто разрешить или не разрешить прощаться. Тема очень актуальна и непременно заслуживает быть продолженной.
Где происходят случаи материнской смерти?
Высокая материнская смертность в некоторых районах мира отражает несправедливость в доступе к медико-санитарным услугам и подчеркивает огромный разрыв между богатыми и бедными. Почти все случаи материнской смерти (99%) происходят в развивающихся странах. Более половины из этих случаев происходит в Африке к югу от Сахары и почти одна треть — в Южной Азии. Более половины случаев материнской смерти происходят в местах с нестабильными условиями и гуманитарными проблемами.
Коэффициент материнской смертности в развивающихся странах составил в 2015 году 239 на 100 000 случаев рождения живых детей по сравнению с 12 на 100 000 в развитых странах. Между странами отмечаются значительные расхождения в показателях. Имеются также большие расхождения и внутри стран между женщинами с высоким и низким уровнем дохода и между женщинами, живущими в сельских и городских районах.
Самый высокий риск материнской смерти угрожает девушкам-подросткам в возрасте до 15 лет. Осложнения во время беременности и родов являются основной причиной смерти среди девушек подросткового возраста в большинстве развивающихся стран.2,3
Женщины в развивающихся странах имеют, в среднем, гораздо больше беременностей по сравнению с женщинами в развитых странах, и им угрожает более высокий риск смерти в связи с беременностью на протяжении всей жизни: вероятность смерти 15-летней девушки от причины, связанной с материнством, составляет 1 на 4900 в развитых странах по сравнению с 1 на 180 в развивающихся странах. В странах, обозначенных как нестабильные государства, этот риск составляет 1 на 54; это является свидетельством последствий разрушения систем здравоохранения.
Рентгенодиагностика
Необходимость в рентгенодиагностике может возникнуть перед патологоанатомическим и суд.-мед. вскрытием трупа плода, а также в случае клин, признаков внутриутробной смерти плода. Поводом для рентгенологического исследования могут оказаться нек-рые трудности дифференциации живорождения и мертво рождения при секционном исследовании, необходимость сопоставления результатов гидростатических жизненных проб с результатами рентгенол, исследования, а также случаи выраженного трупного разложения.
Так наз. проба Диллона, к-рая заключается в обнаружении на рентгенограмме признаков газа в пищеварительном тракте трупа (по утверждению ученого, это свидетельствует о живорожденности), не может рассматриваться как надежный показатель. По мнению многих исследователей, такое рентгенол, исследование теряет диагностическое значение спустя 48 час. после смерти вследствие развития гнилостных процессов в жел.-киш. тракте и в случаях применения искусственного дыхания.
При рентгенол. исследовании должно быть получено изображение всего трупа, а при необходимости и отдельных органов. Рентгенограммы производят в прямой и боковой, а иногда и в дополнительной целенаправленной проекциях.
Рис. 3. Рентгенограммы мертворожденного плода: а — полное отсутствие газа в грудной клетке и других полостях тела; б — наличие газа в полостях сердца и крупных сосудов (1), а также в желудке (2).
Основные рентгенол, признаки мертворождения: 1) полное отсутствие газа в легких, желудке и кишечнике (рис. 3, а); 2) отсутствие газа в легких, однако возможно наличие газа в пищеварительном тракте, но не далее двенадцатиперстной кишки (рис. 3, б); 3) возможно небольшое развертывание легких при полном отсутствии газа в желудке и кишечнике; 4) наличие газа в полостях сердца и крупных сосудах (рис. 3, б). Указанные признаки исключают живорождение ребенка.
Нек-рое сходство с перечисленными выше рентгенол, признаками может наблюдаться у живорожденного в случае отсутствия развертывания легких в сочетании с наличием газа в кишечнике; однако газ при этом занимает тонкую кишку на большом протяжении — за пределами двенадцатиперстной кишки, что указывает на несомненное живорождение ребенка даже при полной безвоздушности легких. Возможность жизни новорожденного в течение нескольких часов при полном неразвертывании легких объясняется тем, что из газа жел.-киш. тракта диффундирует нек-рое количество кислорода. Как показали исследования А. Ильине, даже 5% от нормального количества необходимого для жизни кислорода могут временно поддерживать жизнь новорожденного в состоянии покоя.
Несмотря на относительную диагностическую ценность рентгенол, исследования, оно в сочетании с другими методами имеет несомненное значение для суд.-мед. экспертизы.
Сон в ночное время
Роды в 1920-х
Практически во всех развитых странах в эти годы происходит настоящая революция в акушерском деле. Теперь роженицу уже нередко посещали врачи, которые, правда, считали роды скорее «патологическим процессом». «Нормальные роды», без вмешательства врачей, теперь стали большой редкостью. Очень часто врачи начали применять метод расширения шейки матки, давать женщине эфир на второй стадии родов, делать эпизиотомию (рассечение промежности), применять наложение щипцов, вытаскивать плаценту и медикаментозно заставлять матку сокращаться.
Женщинам СССР теперь было предложено систематически наблюдаться в женских консультациях, им полагались дородовой патронаж и ранняя диагностика патологии беременности. Власти изо всех сил боролись с «социальными» болезнями, такими как туберкулез, сифилис и алкоголизм.
В 1920 году РСФСР стала первым государством мира, узаконившим аборты. Декрет 1920 года разрешал производить аборт только врачу в больнице, для операции было достаточно простого желания женщины.
В декабре 1920 года Первое совещание по охране материнства и младенчества выносит решение о приоритете развития учреждений открытого типа: ясли, консультации, молочные кухни. С 1924 года женские консультации начинают выдавать разрешение на бесплатный аборт.
Постепенно решается и проблема подготовки квалифицированных кадров. Большой вклад в её решение внесли созданные в 1922 году в Москве, Харькове, Киеве и Петрограде институты охраны материнства и младенчества.