От чего может быть пневмония у новорожденных
Содержание:
- Последствия врожденных пневмоний
- Какой бывает пневмония?
- Методы диагностики пневмонии
- Виды и формы пневмоний
- Как записаться к врачу
- Тексты для тренировки техники чтения: готовые варианты
- Лечение пневмонии
- Лечение COVID-19 у детей
- Что необходимо делать?
- 10 правил здорового сна от доктора Комаровского
- Методы лечения пневмонии
- Особенности врожденной пневмонии
- Заболевание в разные периоды беременности
- Пневмония у детей
- «Ванкомицин»
- Почему появляется пневмония?
- Режим при скарлатине
- Первые признаки пневмонии у новорожденного ребенка
- Особенности COVID-19 у детей
- Лечение
- Патогенез болезни
- Почему возникает и откуда берется
Последствия врожденных пневмоний
Подобные процессы для новорожденных гораздо опаснее, чем для взрослых, осложнения зависят от видов возбудителей и имеют как немедленный характер, так и отсроченный. Если за счет возбудителя формируется деструкция в области легочной ткани, это грозит распространением инфекции за пределы респираторной ткани. Это грозит прорывом инфекционного агента в сосуды и формированием сепсиса с бактериемией (микробы в крови) и образованием вторичных гнойных очагов в тканях и органах.
Важно
Сепсис в этом возрасте имеет высокий процент летальности.
Если говорить о других немедленных осложнениях, к ним можно отнести формирование кровоточивости в силу геморрагического синдрома или ДВС-синдрома, нарушения кровообращения и гипоксия тканей, развитие на фоне недостаточности дыхания еще и сердечно-сосудистой недостаточности. Если говорить о чисто легочных осложнениях, к ним относят формирование поражений плевры (острый плеврит) и пневмоторакса (воздух в грудной клетке), а также ателектазов легких (участки спадения).
Среди отсроченных осложнений можно назвать поражения мозга со страданием интеллекта в разной степени выраженности, хронизация инфекции, нарушение роста и развития, порок органов и тканей.
Какой бывает пневмония?
Пневмония может классифицироваться по месту возникновения инфекции. В таком случае выделяют несколько видов:
- Внебольничная пневмония возникает у пациента во внебольничных условиях или не ранее, чем через четыре недели после его выписки из стационара. Также к внебольничным видам пневмонии относят те, которые выявляют в первые 48 часов с момента госпитализации в стационар.
- Внутрибольничная (нозокомиальная) пневмония развивается у пациента в стационаре. Это пневмонии, ассоциированные с ИВЛ, а также развивающиеся у пациентов с иммунодефицитом (получающих химиотерапию, у пациентов после пересадки органов и др.) Такую разновидность заболевания чаще всего вызывают антибиотикорезистентные штаммы бактерий, а также вирусо-бактериальные ассоциации — это создает определенные трудности в лечении таких пневмоний.
- Пневмония, связанная с оказанием медицинской помощи. Это может быть пневмония у тех, кто живет в домах престарелых, на фоне антибактериальной терапии в предшествующих три месяца, обработки раневых поверхностей в домашних условиях и др.
Методы диагностики пневмонии
Диагностика пневмонии проводится на основании осмотра больного. Обязательно выполняются простукивание (перкуссия) и прослушивание (аускультация) для выявления шумов в лёгких. Также могут быть назначены лабораторные и инструментальные исследования.
Общий анализ крови
Общий анализ крови позволит обнаружить признаки воспаления. Основные изменения – это повышение количества лейкоцитов и СОЭ.
Посев мокроты
Проводятся культуральные исследования. Посев мокроты позволяет выявить возбудителя, вызвавшего воспаление.
Микроскопическое исследование
Микросокпическое исследование мокроты с окрашиванием по Граму даёт возможность обнаружить присутствие грамотрицательных микроорганизмов. Именно грамотрицательные возбудители вызывают атипичную пневмонию, протекающую наиболее опасным для пациента образом.
ПЦР-диагностика
При подозрении на атипичный характер пневмонии проводится ПЦР-диагностика. Исследуемым биологическим материалом является мокрота. Исследование методом ПЦР позволяет точно присутствие возбудителя и подтвердить диагноз.
Рентгенография грудной клетки
Рентгенография лёгких позволяет выявить очаги воспаления, уточнить их локализацию, размер, обнаружить осложнения (абсцесс лёгкого).
Бронхоскопия
При осложнённых формах пневмонии может проводиться бронхоскопия. Метод предполагает введение через нос в просвет трахеи специального эндоскопического инструмента – бронхоскопа. Бронхоскоп оборудован подсветкой и оптической системой, позволяющей врачу увидеть ситуацию собственными глазами.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Виды и формы пневмоний

Пневмония – это воспалительный процесс в легких. В зависимости от распространенности, локализации воспаления, времени и пути заражения грудничка выделяют несколько видов заболевания.
Если воспалительный процесс локализован очагом, говорят об очаговой пневмонии в любом возрасте. При охвате пневмонией целой доли легкого или нескольких его долей диагностируют долевое воспаление.
В зависимости от локализации выделяют одностороннее и двустороннее воспаление легких.
Новорожденный и грудничок отличается от детей более старшего возраста незначительным временным периодом существования, при котором можно выделить разные виды и пути заражения во время внутриутробного развития, в родовом процессе и уже после появления на свет. Вследствие этого фактора выделяют следующие разновидности пневмонии:
- врожденный вид с трансплацентарным путем инфицирования, если инфекционный агент попал из материнской крови к плоду через единую систему кровообращения;
- врожденную внутриутробную форму при инфицировании патогенными организмами, находившимися в амниотической жидкости;
- интранатальное воспаление легких, развившееся после инфицирования во время прохождения через родовые пути матери;
- постнатальная пневмония, при инфицировании ребенка после появления на свет.
Постнатальная форма подразделяется на домашнюю и госпитальную пневмонии. Госпитальная, или больничная пневмония определяется при контакте с возбудителем в больничных условиях. Так как штаммы патогенных микроорганизмов в клиниках могут отличаться большим разнообразием и устойчивостью к антибиотикотерапии, чем домашняя патогенная флора, данная форма считается более трудной в процессе излечения.
Среди классификации пневмоний по причинам возникновения выделяют первичную форму заболевания и вторичную, развивающуюся, как осложнение предшествующего заболевания (ОРВИ, гриппа, коклюша, кори и т. п.).
Как записаться к врачу
Чтобы вызвать педиатра на дом или записаться на прием, необходимо обратиться в клинику. Записаться можно через онлайн-форму на сайте, по телефону +7 (495) 995-00-33 или при личном визите в клинику по адресу: Москва, 2-й Тверской-Ямской переулок, д.10, станция метро Маяковская. Кроме того, в клинике работает круглосуточный стационар и скорая помощь.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Тексты для тренировки техники чтения: готовые варианты
Лечение пневмонии
При лечении пневмонии у ребенка, следует строго соблюдать все предписания врача и при неосложненных формах патологии выздоровление наступает в короткие сроки.
Антибиотики
Основное лечение пневмонии у младенца и деток постарше заключается в приеме антибиотиков отказ, от которых может привести к летальному исходу. Группа лекарственных препаратов назначается исходя из этиологии заболевания (бактериальная, грибковая или вирусная).
При невозможности идентифицировать возбудителя применяются антибиотики широкого спектра действия.
Эффективность выбранного препарата проверяется в течение первых 2-3х дней. При снижении температурных показателей и улучшении общего состояния ребенка лечение продолжают, при ухудшении состояния препарат заменяют на другой.
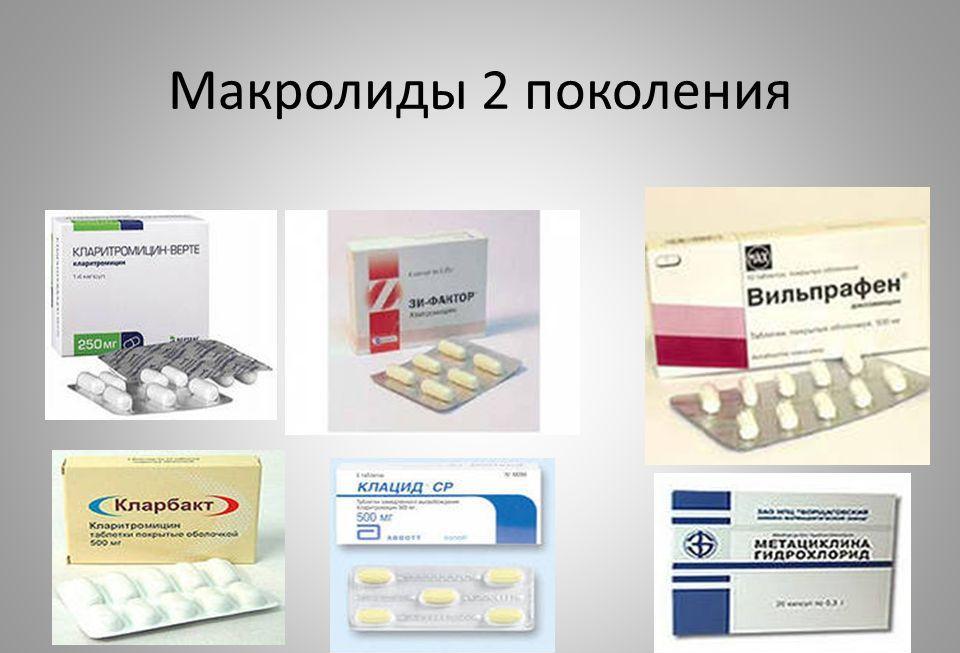
Макролиды – антибиотики широкого спектра действия против большинства возбудителей пневмонии
Жаропонижающие средства
Жаропонижающие препараты, при лечении пневмонии, назначаются с большой осторожностью, так как они снижают оценку эффективности основных лекарств – антибиотиков. Также повышение температуры тела – защитная реакция организма на возбудителя, при которой вырабатывается максимальное количество антител для борьбы с возбудителем
Температуру следует сбивать при показателях:
- у грудных детей – выше 38°С;
- у детей старше года – выше 39°С;
- при предрасположенности к фебрильным судорогам (в любом возрасте) – выше 37,5°С.

Жаропонижающие средства при пневмонии снижают оценку эффективности антибиотиков
Режим питания
Снижение аппетита – один из симптомов пневмонии и, это вполне естественно, так как патология оказывает огромную нагрузку на печень. Поэтому, заставлять насильно ребенка принимать пищу нельзя, дабы не увеличить нагрузку на организм.
Кормить ребенка следует небольшими порциями легкоусвояемой пищи:
- бульоны из нежирных сортов мяса – курица, кролик, индюшатина;
- каши;
- мясные изделия на пару из нежирного мяса – котлеты, тефтели;
- овощи, фрукты.
Из рациона следует исключить жирную и жареную пищу, полуфабрикаты.
При воспалении легких и высокой температуре очень важен правильный питьевой режим. Поэтому ребенок должен получать в достаточном количестве воду, натуральные свежевыжатые соки (разбавленные для уменьшения концентрации)- морковный, яблочный.
Также полезен некрепкий чай с малиной, настой шиповника. Во избежание обезвоживание рекомендуется употребление водно-электролитных растворов – Регидрон (инструкция к препарату описывает его точные дозировки для каждой возрастной категории детей).
Лечение COVID-19 у детей
После лабораторного подтверждения диагноза COVID-19 за ребенком ведется наблюдение. Обычно госпитализация не требуется, ведь большинство детей переносят болезнь легко. Препаратов, специально предназначенных для лечения данной инфекции, пока не существует, терапия имеет симптоматический характер. Применяются жаропонижающие средства для нормализации температуры, рекомендуется обильное питье, отдых и сбалансированное питание. Родители ребенка все это время должны находиться в тесном контакте с врачом. Госпитализация показана, если у ребенка долгое время держится высокая температура, усиливается кашель, возникает одышка, резко ухудшается общее состояние, что может свидетельствовать о развитии пневмонии.
При неблагоприятном течении болезни возможно развитие острого респираторного дистресс-синдрома. В этом случае применяется кислородная терапия, предполагающая механическую вентиляцию легких. В еще более сложных случаях используется экстракорпоральная мембранная оксигенация. Это комплексный и дорогостоящий метод поддержки пациентов с острой дыхательной недостаточностью.
Во многих странах медики пытаются использовать для лечения COVID-19 уже известные фармацевтические средства, эффективные при борьбе с другими болезнями. В их число входят препараты, применяемые при терапии малярии и ревматоидного артрита. Они показали неплохой результат в лабораторных тестах, однако к ним есть много вопросов в плане побочных эффектов.
Однако все эти подходы являются экспериментальными и пока не имеют достаточной доказательной базы. Их назначение оправдано только в случае реальной угрозы жизни.
Что необходимо делать?
При самопроизвольном аборте из-за «детской» болезни следующие беременности вне опасности. Но чтобы не случилось беды, необходимо пройти обследование. При выявлении патологии развития необходимо сделать анализы на наличие антител к некоторым возбудителям инфекционных заболеваний, правда, время вспять повернуть не удастся, но можно уменьшить неблагоприятные проявления в отношении женского организма.
При хронических инфекциях тоже можно благополучно выносить и родить здорового ребенка, но для этого необходимо заблаговременно пройти обследование и весь период вынашивания находится под наблюдением врача-инфекциониста. Специалисты Медицины 24/7 способны подправить нехорошую историю беременностей, запишитесь на консультацию по телефону +7 (495) 230-00-01
10 правил здорового сна от доктора Комаровского
31 марта, в Киевском государственном академическом театре кукол состоялась встреча с доктором Комаровским, где Евгений Олегович рассказал о правилах здорового детского сна.
Евгений Комаровский поведал о том, что нужно делать родителям, чтобы сон их детей был здоровым и крепким Ivona Татаренко
У каждого взрослого человека собственные представления о том, что такое здоровый сон. В большинстве случаев это выглядит так: с удовольствием лечь, быстро уснуть, спать не просыпаясь, проснуться легко.
Пытаясь адаптировать собственные взгляды на здоровый сон к здоровому сну детей: у детей со сном сплошные проблемы — не уложишь, не подымешь, без песен не уснет да еще и пять раз за ночь проснется. И чем младше ребенок, тем этих проблем больше.
Как сделать так, чтобы сон ребенка не превращался в сплошную головную боль его родителей, рассказал доктор Комаровский.
Правило 1. Расставь приоритеты
Семья является счастливой только в том случае, если родители имеют возможность высыпаться. А это 8 часов сна в сутки (5 циклов по 90-100 минут).
Больше всего на свете ребенку нужны здоровые, отдохнувшие и любящие друг друга мама и папа.
Правило 2. Определись с режимом сна
С рождения ребенок должен быть подчинен режиму семьи. Готовься к ночному сну заранее и готовь к нему ребенка.
Правило 3. Реши, где спать и с кем
Теоретически и практически возможны 3 варианта:
- детская кроватка в спальне родителей — оптимально для детей первого года жизни и вполне приемлемо до 3-х лет;
- детская кроватка в детской спальне — идеально для детей старше года;
- сон в одной кровати с родителями — модное увлечение, большинством педиатров не поощряемое и не имеющее никакого отношения к здоровому детскому сну.
Правило 4. Не бойся разбудить соню
Если хочешь, чтобы ребенок спал ночью, не допускай лишнего днем.
Правило 5. Оптимизируй время кормления
В первые три месяца жизни ребенок в течение ночи может есть 1-2 раза. В возрасте 3-6 месяцев однократное ночное кормление вполне возможно. После 6 месяцев ребенок в ночном кормлении биологически не нуждается.
Правило 6. Хорошо проведи день
Много гуляйте, спите днем на свежем воздухе, поощряй познание мира и подвижные игры.
Правило 7. Подумай о воздухе в спальне
Чистый, прохладный, влажный воздух в спальне — непреложное правило.
Проветривание. Ежедневная влажная уборка. Бытовой увлажнитель воздуха. Термометр и гигрометр на стене. Регуляторы на радиаторах отопления. Оптимальная температура в комнате — +18-20 о С, влажность — 50-70 процентов.
Правило 8. Используй возможности купания
Вечернее купание — в большой ванне, в прохладной воде — прекрасный способ физически устать, изрядно проголодаться, с аппетитом поесть и уснуть до утра.
Правило 9. Подготовь постель
Матрац плотный и ровный — вес тела не должен приводить к его прогибанию. До двух лет никаких подушек.
Правило 10. Позаботься о качественном подгузнике
Методы лечения пневмонии
Больного с подозрением на пневмонию должен осмотреть врач. В «Семейном докторе» Вы можете вызвать на дом врача-терапевта или педиатра.
Больным назначается постельный режим. При тяжелых формах воспаления лёгких требуется госпитализация. В случае пневмонии, протекающей в лёгкой форме, лечение проводится на дому, но обязательно под контролем врача.
Больному необходимо обильное питьё (желательно тёплое) и рациональная диета, исключающая жирную пищу и сладкие блюда. Помещение, где находится больной, должно регулярно проветриваться и подвергаться влажной уборке.
Врачи «Семейного доктора» имеют большой опыт диагностики и лечения пневмонии. Наблюдаясь в «Семейном докторе», Вы снизите риск развития осложнений и рецидива заболевания.
Медикаментозное лечение
Медикаментозное лечение направлено, прежде всего, на подавление возбудителя заболевания. Также обычно предпринимаются меры по снижению температуры и очищению дыхательных путей от мокроты.
Физиотерапия
Физиотерапия назначается после нормализации температуры. Используются такие методы, как УВЧ-терапия, электрофорез, УФО и некоторые другие. Также полезно пройти курс массажа.
Лечебная физкультура
К лечебной физкультуре прибегают после нормализации температуры. Целью ЛФК при пневмонии является укрепление общего состояния больного, улучшение кровообращения, недопущение формирования плевральных спаек, укрепление сердечной мышцы.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Особенности врожденной пневмонии
Если исходить из данных статистики по случаям врожденного поражения легких, наиболее частыми ее случаями становится рождение от матерей, имевших тяжелое и осложненное течение беременности, признаки инфекций, в том числе и внутриутробного инфицирования плода. Кроме того, возможно также инфицирование легочной ткани среди недоношенных младенцев или тех малышей, кто родился с аспирацией мекония или околоплодных вод (заглатывание их за счет слишком раннего первого вдоха). По данным статистики, у таких детей врожденная пневмония возникает почти в две раза чаще, чем у рожденных по сроку, здоровых младенцев.
Важно
Название «врожденная пневмония» применяется потому, что заражение патогенными возбудителями и воспаление формируется у ребенка на протяжении беременности или в период родов, поэтому внешние факторы играют в ее формировании крайне незначительное значение.
Основная причина подобной пневмонии – это инфекционный агент, который изначально имелся в женском организме и активизировался в период беременности, либо его активность стала значимой для инфицирования в период родов.
В связи с этим все врожденные пневмонии младенцев делят по времени их формирования на две большие группы:
- антенатальное заражение, то есть легочная система страдает и воспаляется еще до родов, внутриутробно.
- интранатальное инфицирование, патогенные объекты проникают в легочную ткань младенца в период родов, обычно затяжных или осложненных.
Для каждого эпизода пневмонии типичен свой возбудитель, который может быть микробного или вирусного происхождения, и важно точно и быстро его выявить, чтобы лечебные мероприятия были правильными и максимально эффективными
Заболевание в разные периоды беременности
Любое инфекционное заболевание во время беременности опасно, потому что повышение температуры чуть выше 37,7°С уже угрожает самопроизвольным выкидышем или преждевременными родами.
- В первую неделю после оплодотворения внутриутробная инфицирование не позволит плодному яйцу прикрепиться к стенке матки, беременность просто не состоится.
- В первые два месяца инфицирование погубит эмбрион или разовьются отклонения в развитии.
- К полугоду закладка органов уже произошла, но окончательно они не сформировались, поэтому инфекционная болезнь способна привести к развитию в них патологических изменений.
- С 28-й недели плод обретает собственную иммунологическую защиту, отвечая на внедрение агента изменениями в тканях, что тоже проявляется его гибелью, задержкой роста, преждевременным появлением на свет или врожденной инфекцией.
Пневмония у детей
Дети первых лет жизни чаще болеют пневмонией, чем взрослые. Это объясняется, в первую очередь, тем, что дыхательная система малышей ещё только формируется, и поэтому имеет ряд особенностей, делающих её особенно уязвимой, таких как:
- незрелая легочная ткань;
- узкие и короткие дыхательные пути;
- маленький объем легких;
- слизистая оболочка дыхательных путей быстро отекает, а слабые и хрупкие реснички эпителия плохо удаляют мокроту.
У детей часто встречается атипичная пневмония. Возбудители, которые у взрослых сравнительно редко вызывают воспаление легких – вирусы, микоплазмы, хламидии, попадая в дыхательную систему ребенка, легко оказываются причиной пневмонии. А это означает, что болезнь может протекать не так, как мы привыкли это наблюдать во взрослой среде. Поэтому родители должны быть особенно бдительными и не пропустить начало развития заболевания. Подозревать пневмонию у ребенка можно в случае сочетания некоторых из следующих признаков:
- высокой температуры (38°C и выше), которая держится более 3-х дней;
- одышки (учащенном дыхании);
- бледности и посинения носогубного треугольника (Носогубный треугольник – это область, включающая нос от основания переносицы, снизу ограниченная ртом, а с боков – носогубными складками);
- необоснованной потливости;
- слабости и отказа от еды.
При атипичной пневмонии кашель может отсутствовать или казаться поверхностным. Главным признаком заболевания считается сочетание устойчивой высокой температуры и одышки.
«Ванкомицин»
Лекарство является представителем группы гликопептидов, которые отличаются эффективностью воздействия на большинство грамположительных и анаэробных бактерий. Этот препарат является альтернативой «Цефуроксиму», так как может использоваться при аллергии на антибиотики пенициллинового ряда. Дозировка для новорожденных составляет 10-15 мг/кг веса ребенка. Суточное количество лекарства разделяют на два приема. Однако назначая этот препарат, врач должен учитывать, что «Ванкомицин» способен вызывать воспаление вены в месте введения лекарства
Процесс парентерального введения антибиотика требует осторожности и неспешности
Почему появляется пневмония?
Чаще всего появление пневмонии связано с воздействием патологических инфекционных агентов на организм человека. Это могут быть бактерии (стафилококк, стрептококк, пневмококк, гемофильная палочка); вирусы (коронавирус, грипп, респираторно-синцитиальный, аденовирус), грибы (кандида, аспергил), другие атипичные возбудители (микоплазма, легионелла, пневмоциста), а также их ассоциации (например, вирусо-бактериальная).
Также существуют неинфекционные варианты пневмоний, например аспирационная (при попадании агрессивных жидкостей, пищи в дыхательные пути), застойная (у пациентов с хроническими заболеваниями сердечно-сосудистой системы) и др.
Режим при скарлатине
- Нужно следить за деятельностью кишечника, потому что в начале болезни часто наблюдаются запоры. Тогда необходимо прибегнуть к очистительной клизме. В дальнейшем стул будет самостоятельным и ежедневным.
- Через 3-4 дня с начала болезни станет заметна некоторая активность ребенка, его начинает тяготить постельный режим. Но прекращать его пока нельзя. В этом случае нужно занять ребенка книгами, картинками, рисованием.
- На 3—4-й день болезни состояние ребенка улучшается, ребенок проявляет активность, неохотно соблюдает постельный режим, но нужно пока еще продолжать. В таких случаях ребенка занимают книжкой, картинками, рисованием.
- Даже, при нормализации температуры, исчезновения сыпи и ангины отменен постельный режим может только врачом, так как в этот период скарлатины иногда отмечаются изменения со стороны сердца и сосудов, и в некоторых случаях раннее вставание с постели принесет лишь вред.
- Нужно создать вокруг больного ребенка спокойную обстановку, так как дети могут быть в это время раздражительны и возбудимы.
- В этот период при хорошей погоде рекомендуется начать прогулки с детьми на улице. Летом прогулки могут быть неограниченными по продолжительности. Зимой продолжительность прогулок может быть не более 30 минут с постепенным увеличением.
- Ослабленному болезнью ребенку необходим отдых днем в течение 2—3 часов. Лучше отдыхать на свежем воздухе или в комнате с открытыми окнами.
Каждая мать, ухаживая за больным ребенком, внимательно следит за его поведением и старается заметить все изменения в его состоянии. С этой целью полезно вести дневник, в котором следует отмечать колебания температуры в течение дня, жалобы ребенка, его настроение, поведение, а также выполнение врачебных назначений.
Первые признаки пневмонии у новорожденного ребенка
Первые признаки пневмонии у малыша определяются по поведению: ребенок слишком вялый, сильно капризничает, отказывается есть, поднимается температура. Эти признаки пневмонии у грудничка являются первым сигналом: нужно срочно обращаться к педиатру.
Пульмонологи выделяют следующие признаки пневмонии у новорожденного:
- У больного малыша первого года жизни температура зачастую невысокая: от 37,1 до 37,5º.
- Неспокойный, непродолжительный сон грудничка.
- Приступы кашля.
- Насморк.
- Болезненное дыхание.
- Яркие признаки пневмонии у грудничка: кивание головой при дыхании, одышка.
- Учащенное дыхание: норма до 2-х месяцев до 50 вдохов/мин., до 1 года 25-40 вдохов/мин., 2 года-4 года до 40 вдохов/мин.
- Втягивание кожи со стороны очага поражения легкого.
- Гиперемия или синюшность в области носика и губ.
- Еще одни из первых признаков пневмонии у ребенка: отсутствие аппетита, рвота, срыгивание.
Отметив у новорожденного первые признаки пневмонии, немедленно обращайтесь к доктору.
Особенности COVID-19 у детей
Статистика гласит, что у 50 % детей, заболевших COVID-19, не отмечалось ярко выраженных симптомов. Температура была субфебрильной или же не повышалась вообще, кашель был несильным, одышки не наблюдалось, пневмония не развивалась. У 39% детей симптоматика была умеренно тяжелой. Им диагностировали воспаление легких, но серьезных проблем с дыханием не было. У 4% детей симптомов не было вообще. Однако у 6% детей болезнь имела тяжелый характер, некоторые из них находились в критическом состоянии, развивалась тяжелейшая пневмония, отказывали органы. В отдельных случаях у таких пациентов были сопутствующие заболевания, однако некоторые из них до этого были совершенно здоровы.
Особенно опасным коронавирус является для детей первого года жизни, потому что иммунная система малышей в принципе еще очень слабая, она не может противостоять большинству бактерий и вирусов. В грудном возрасте возможно одновременное заражение сразу несколькими вирусами, проникающими в организм респираторным путем, а также присоединение бактериальной инфекции.
Лечение
Острая стадия пневмонии, не осложненная другими заболеваниями, при грамотных действиях врачей и родителей проходит за 2 недели. Время терапии может затянуться из-за несовершенности иммунитета младенцев.
Какие препараты входят в курс лечения
Основные средства, используемые для лечения пневмонии бактериального происхождения – антибиотики из группы цефалоспоринов или аминогликозидов. После получения результатов обследования препараты широкого спектра действия могут быть заменены другими антибактериальными средствами.
Для лечения недоношенных детей используется ½ дозировки антибиотика, положенная для родившихся в срок детей. Препараты вводятся малышу только внутримышечно.
Для терапии недоношенных малышей запрещается использовать некоторые виды антибактериальных медикаментов:
- левомицетин – пагубно влияет на костный мозг;
- мономицин, стрептомицин – оказывает токсическое воздействие на органы слуха.
Пассивная иммунизация
Процедура необходима для выработки иммунитета у детей против возбудителей пневмонии. Препарат, вводимый малышам, содержит антитела к вирусам и бактериям– иммуноглобулин.
Сколько лежали в больнице
Как долго длится стационарное лечение? Время выздоровления недоношенных младенцев от нескольких факторов:
- тяжести нарушения;
- своевременности начатых терапевтических процедур;
- наличия сопутствующих соматических заболеваний;
- общего состояния здоровья пациента;
- вида возбудителя.
В лечебных учреждениях присутствует своя микрофлора, которая устойчива к лекарственным средствам из-за постоянной дезинфекции помещений. Если стойкие виды бактерий попадут в организм малыша, то лечение пневмонии может затянуться на неопределенный срок.

Патогенез болезни
Пневмония у новорожденного развивается на фоне незрелости респираторной системы, которая повышает риск инфицирования и размножение патогенной микрофлоры. При интенсивном кровоснабжении болезнетворные микроорганизмы, проникающие в организм, молниеносно добираются до легких. При этом воспаление сначала зарождается в альвеолах. Патологические изменения влекут за собой нарушения в газовом составе крови, поэтому наблюдается выраженная гипоксия – клеткам катастрофически не хватает кислорода. Его дефицит может сказаться на работе головного мозга, а затем и внутренних органов. Без лечения у ребенка начнется интоксикация всего организма.
Почему возникает и откуда берется
Основная причина развития пневмонии (или воспаления легких) у грудничков – особенности строения дыхательной системы.
Основные факторы, способствующие развитию патологического процесса:
- недостаточная вентиляция легких;
- неполное расправление альвеол.
К другим причинам возникновения пневмонии у недоношенных детей относят:
- неграмотный уход за ребенком в родильном доме;
- плохие санитарные условия содержания;
- поражение участков головного мозга или ЦНС;
- генетическую предрасположенность к заболеванию;
- сложное течение беременности, сопровождавшееся гипоксией и асфиксией;
- наличие у матери половых инфекций;
- внутричерепные травмы;
- родоразрешение посредством кесарева сечения.
В среднем у 15% недоношенных малышей наблюдается пневмонией той или иной формы.