Ректальный пролапс
Содержание:
- Лечение: извлечение из кишечника инородных предметов
- Клиническая картина
- Стадии ректального пролапса
- Профилактика выпадения прямой кишки
- Диагноз
- Как убрать диастаз
- Жизнь со стомой
- Дополнительная диагностика
- Как возникает парапроктит
- Лечение
- Симптомы дивертикулярной болезни кишки
- Группа риска по развитию опущения матки и влагалища
- Прогноз и возможные осложнения
- План обследования пациентов
Лечение: извлечение из кишечника инородных предметов
Эвакуация инородных тел из кишечника – непростая и кропотливая работа. Отек слизистой оболочки кишки и рефлекторное сокращение анального сфинктера могут серьезно затруднить процесс. Нередко требуется сначала провести деформацию или разрушение чужеродного предмета, а затем удалить его, применив наркоз. Может понадобиться колотомия (рассечение стенки кишки).
К сожалению, многие пациенты стесняются сразу же обратиться к врачу-проктологу и пытаются извлечь прочно застрявшие внутри тела предметы самостоятельно, руками. Тем самым они еще больше травмируют слизистую кишки.
Применение слабительного также абсолютно недопустимо.
Признаками «застревания» инородного предмета в кишечнике служат боль и спазмы в животе, ложные позывы к дефекации, выделения с кровью и слизью.
После того как врач-проктолог обнаружил инородный предмет в кишечнике, под кожу и слизистую оболочку анального отверстия обычно впрыскивают местное обезболивающее средство. Затем отверстие в заднем проходе увеличивают с помощью анального ретрактората и вынимают инородное тело.
Естественные движения стенки прямой кишки (перистальтика) приводят к смещению инородного предмета вниз, что помогает удалить его максимально безболезненно для пациента.
После того, как было изъято инородное тело, врач-проктолог может провести ректороманоскопию. Это помогает понять: повреждена или нет прямая кишка.
В случае, если не удается отыскать инородный предмет или через задний проход его убрать невозможно, требуется операция
После введения местного или общего наркоза предмет осторожно передвигают к заднепроходному отверстию или рассекают толстую кишку, чтобы удалить инородное тело
Клиническая картина
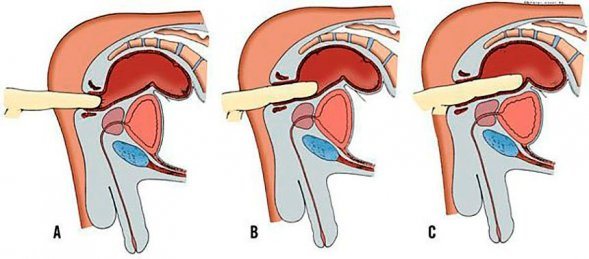
Рис. 1. Четыре формы выпадения прямой кишки: 1 — выпадение слизистой оболочки (в отличие от выпадения внутренних геморроидальных узлов, выпавший участок имеет форму розетки без четкого деления на узлы); 2 — выпадение заднего прохода (изолированное выпадение промежностного отдела прямой кишки); 3 — выпадение прямой кишки (верхний отдел прямой кишки внедряется в фиксированный нижний отдел и выходит за пределы заднего прохода); 4 — выпадение прямой кишки и заднего прохода (вся прямая кишка вместе с промежностным отделом вывернута наружу). Вверху справа — схематическое изображение выпадения прямой кишки в разрезе.
Соответственно степени выраженности патологоанатомических изменений различают 4 формы заболевания (рис. 1: 1, 2, 3, 4): выпадение слизистой оболочки заднего прохода, выпадение заднего прохода (prolapsus ani), выпадение прямой кишки при невыпадающем заднем проходе (собственно prolapsus recti), выпадение заднего прохода и прямой кишки (prolapsus ani et recti). Выпадение слизистой оболочки заднего прохода, возникающее чаще у детей, реже у взрослых при длительно существующем геморрое, проявляется выпячиванием из анального отверстия венчика слизистой оболочки ярко-красного цвета. Длина выпадающего участка невелика (от 1 до 3—4 см); при пальпации он представляется мягким, тонкостенным. Выпавшая слизистая оболочка обычно вправляется самостоятельно, реже больной прибегает к ручному ее вправлению. При сохраненном тонусе сфинктера может наблюдаться ущемление выпавшего участка кишки, сопровождающееся его резким отеком и значительными болями.
В дальнейшем происходит расслабление сфинктера, что ведет к недержанию газов и кала, а затем к развитию второй формы заболевания — выпадению всех слоев стенки анального отдела кишки. Выпадающая часть имеет вид усеченного конуса длиной не больше 4—5 см; слизистая оболочка ее переходит в кожу заднего прохода. Эта форма либо остается стойкой, либо прогрессирует за счет выпадения вышележащих отделов кишки, и заболевание переходит в третью форму.
Третья форма — собственно prolapsus recti,— по мнению ряда авторов, связана гл. обр. с избыточной подвижностью прямой кишки при достаточном еще тонусе сфинктера. Выпадающий конусовидный или цилиндрический участок обычно длиннее, чем при prolapsus ani, слизистая оболочка его переходит в слизистую оболочку невыпавшего анального отдела, между кишкой и задним проходом остается щель глубиной до 4 см. Эта форма не стабильна, в дальнейшем почти всегда выпадает и задний проход.
Четвертая форма — prolapsus ani et recti — развивается, как правило, вторично. Для этой формы характерны: значительная, не менее 15 см, длина выпавшего участка и непосредственный переход его слизистой оболочки в кожу. Выпавшая часть имеет конфигурацию рога, а иногда шаровидна. Последнее обычно указывает на внедрение в пролабированные ткани нижнего отдела дугласова пространства с его содержимым — кишечными петлями, яичниками и др. В этих особо тяжелых случаях говорят о грыже прямой кишки (rectocele) или же о промежностно-прямокишечной грыже (Н. И. Напалков, 1907). Выпавшая неущемленная кишка имеет эластическую мясистую консистенцию, слизистая оболочка складчатая, розового цвета.
Вправление выпавшей кишки может наступать самостоятельно при расслаблении, глубоком вдохе и втягивании живота, горизонтальном или коленно-локтевом положении больного. Многие больные вынуждены прибегать к ручному вправлению. Пальцевое исследование часто выявляет значительное расслабление сфинктера. В целях объективной оценки степени атонии сфинктера были предложены различные виды сфинктероманометров.
По степени выраженности функциональных нарушений различают четыре стадии (степени) В. п. к. В I стадии кишка выпадает лишь при дефекации, вправляется самостоятельно, сфинктер сохраняет обычный тонус или расслаблен весьма незначительно. II стадия характеризуется выпадением кишки при различных физических напряжениях, значительным снижением тонуса сфинктера, недержанием газов, а иногда и кала, необходимостью ручного вправления кишки.
При III стадии выпадение кишки наступает при самом незначительном напряжении брюшного пресса, сопровождается постоянным недержанием кала и газов. При IV стадии вправленная кишка тотчас выпадает вновь при вставании больного, а иногда и в горизонтальном положении.
Стадии ректального пролапса
Врачи не просто так акцентируют внимание на своевременном лечении ректального пролапса. Выпадение прямой кишки у женщин, мужчин и детей поначалу может не беспокоить и даже остаться незамеченным
Однако, спустя годы патология станет весьма ощутимо влиять на качество жизни человека, в частности из-за психологического дискомфорта. Итак, классификация болезни заключается в следующем:
1. Стадия I:
- слизистая выворачивается лишь немного;
- наблюдается при дефекации;
- анус остается неизменным;
- прямая кишка становится на место самостоятельно.
2. Стадия II:
- слизистая выворачивается более выражено;
- наблюдается при дефекации;
- анус остается неизменным;
- самостоятельный (но медленный) возврат прямой кишки;
- возможно кровотечение.
3. Стадия III:
- выворачивается большой участок слизистой;
- происходит как при дефекации, так и физической нагрузке, и кашле, и чихании;
- недержание каловых масс и газов;
- кровотечения появляются чаще;
- сфинктер не сжимается, а остается расслабленным;
- на некоторых участках обнаруживают некроз (отмирание) и эрозию (поверхностное повреждение);
- прямая кишка вправляется только пальцами.
4. Стадия IV:
- слизистая выворачивается даже без натуживания (в т.ч. и в положении стоя);
- выпадают также участки сигмовидной кишки;
- выраженный некроз;
- зуд в области анального отверстия;
- задний проход раскрыт;
- вправить прямую кишку очень трудно.
Профилактика выпадения прямой кишки
Занятия спортом с раннего детства, отсутствие привычки сидеть подолгу в туалете, правильное питание, а также качественное ведение беременности и правильный приём родов значительно снижают риск выпадения прямой кишки.Что касается правильно питания, употребляйте больше продуктов с высоким содержанием клетчатки – фрукты, овощи, зелень, не злоупотребляйте жареной, копченой, слишком горячей или острой пищей, не ешьте полуфабрикаты и не перекусывайте на бегу.Своевременно лечите заболевания легких и верхних дыхательных путей, вызывающих сильный кашель, а также болезни желудочно-кишечного тракта, среди которых запоры, гепатит, гастрит, язвенная болезнь желудка и 12-перстной кишки, панкреатит, холецистит и другие.Если вы женщина, не утруждайте себя чрезмерной физической нагрузкой, которая с годами приводит к ослаблению тазовых мышц и, как следствие, может спровоцировать выпадение прямой кишки.
Диагностика выпадения прямой кишки
При выпадении прямой кишки независимо от степени важно понять, что именно спровоцировало заболевание. Вот почему важна именно всесторонняя диагностика, которая начинается с детального анамнеза.Анамнез помогает врачу узнать, когда появились боли в животе и дискомфорт при опорожнении кишечника, чувство инородного тела в заднем проходе, запоры, кровотечения и выделение слизи из прямой кишки, какие есть заболевания, были ли операции, страдал ли кто-нибудь из близких родственников выпадением или опущением прямой кишки или другими заболеваниями желудочно-кишечного тракта.После предварительного сбора и изучения информации врач проводит дальнейшее обследование, которое включает:Визуальный осмотрПомогает увидеть выпавший участок прямой кишки, а главное – отличить патологию выпадения от геморроя, так как лечение этих заболеваний принципиально разное.Пальцевое ректальное обследованиеПозволяет оценить рельефность слизистой оболочки, её тонус, а также выявить возможные новообразования
Не всегда визуального осмотра и пальцевого обследования достаточно, чтобы поставить точный диагноз. Для более детального и точного обследования применяется инструментальная диагностика, которая помогает не только точно диагностировать выпадение прямой кишки в зачаточном состоянии, но и выявить сопутствующие патологии:Ректороманоскопия – помогает оценить состояние слизистой оболочки прямой кишки и её выпавшего сегментаКолоноскопия – позволяет выявить заболевания и патологии толстого кишечника, которые являются причиной выпадения прямой кишки (среди них могут быть различные новообразования, полипы, дивертикулы и другие)Рентген – помогает оценить состояние и работу всех отделов толстого кишечника: выявить инвагинаты и застой фекалий, измерить длину сигмовидной кишки, определить тонус стенок кишки и мышц тазаСфинктерометрия – помогает определить тонус сфинктераГистологическое исследование – позволяет оценить новообразования в толстом кишечнике
Диагноз
Диагноз не труден и обычно ставится на основании жалоб больного и физикального исследования без применения каких-либо дополнительных специальных методов.
Дифференцировать В. п. к. следует с выпадением внутренних геморроидальных узлов, полипов, кишечного инвагината. Выпавшие геморроидальные узлы имеют синевато-багровый цвет и форму бугристой розетки. Выпадение полипа прямой кишки, чаще наблюдаемое у детей, характеризуется выпячиванием из заднего прохода отдельного образования, имеющего ножку и покрытого неизмененной слизистой оболочкой. Выпадение через задний проход кишечного инвагината встречается крайне редко, почти исключительно у детей и сопровождается всеми характерными симптомами инвагинации кишок (см. Непроходимость кишечника). Пальцевое исследование в этих случаях обнаруживает глубокую щель между инвагинатом и стенками прямой кишки. Выпадающая раковая опухоль кишки имеет столь типичный внешний вид и плотную хрящевую консистенцию, что ошибиться в диагнозе практически невозможно.
Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
- снизить вес до показателей нормы;
- соблюдать сбалансированный рацион с ограниченным употреблением жирного, сладкого;
- придерживаться суточной нормы приема жидкости;
- носить бандаж, который поддерживает живот;
- проходить массаж и другие физиопроцедуры;
- заниматься плаванием, йогой, пилатесом или лечебной физкультурой.
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки
Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
- Натяжная пластика с использованием тканей пациента. Хирург удаляет избыточные соединительные ткани и сшивает края мышц между собой. Такой метод наименее предпочтителен, так как довольно часто после него возникают рецидивы.
- Натяжная пластика с использованием протеза. Предусматривает все то же удаление излишков тканей и ушивание мышечных слоев, но при этом сопровождается дополнительным укреплением с помощью сетчатого полипропиленового протеза.
- Ненатяжная пластика с установкой протеза. Под область растяжения вводится эндопротез, который служит барьером и замещает ослабленные структуры.
- Комбинированный подход. Подразумевает комбинацию натяжной и ненатяжной пластики.
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Жизнь со стомой
Медицинская и фармацевтическая промышленность уделяют достаточно внимания стомированным пациентам, регулярно совершенствуя мешки и калоприемники, обеспечивая специальными перевязочными средствами, мазями и пленками для защиты окружающей стому кожи.
Часто для купирования осложнения достаточно изменить марку трахеостомической трубки или калоприёмника, но пациент мучается, потому что ему этого не посоветовал врач. Многие учатся оптимальному уходу за стомой самостоятельно — путем проб и ошибок, лишенные возможности получить профессиональный медицинский совет по банальной причине — недостаточности времени для подробной беседы с лечащим врачом.
В нашей клинике общению с больным уделяется столько времени, сколько требует клиническая ситуация и желание самого пациента. Мы знаем, что надо сделать, чтобы у пациента было меньше проблем со стомой, мы учим наших пациентов правильно ухаживать за стомой и жить с ней без излишних ограничений.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- Воробьев Г.И., Царьков П.В. /Основы хирургии кишечных стом// -М: Изд. Стольный град; 2002.
- Воробьев Г.И., Царьков П.В., Суханов В.Г. и др. / Вопросы организации службы реабилитации стомированных пациентов // Колопроктология; 2005, № 2 (12).
- Шелыгин Ю.А., Благодарный Л.А. /Справочник по колопроктологии// -М: Изд. «Литерра»; 2012.
- Cottam J., Richards K., Hasted A., Blackman A. / Results of a nationwide prospective audit of stoma complications within 3 weeks of surgery// Colorectal Disease; 2007, 9 (9).
- Marquis P., Marrel A., Jambon B. / Quality of life in patients with stomas: The Montreux Study// Ostomy Wound Management; 2003, 49(2).
Дополнительная диагностика
После завершения обследования на первом приеме и получении результата анализов, проктолог ставит диагноз и составляет схему лечения или назначает дополнительное обследование. В том случае, когда необходимо провести уточненные исследования толстого кишечника для постановки точного диагноза, назначается ректороманоскопия. Применение прибора ректороманоскопа дает возможность исследовать отделы прямой и сигмовидной кишки на глубину до 30 см от заднепроходного отверстия.
Проктолог оценивает состояние слизистой по внешнему виду ее рельефа, складчатости, сосудистому рисунку. В случае обнаружения новообразования, врач берет фрагмент ткани для гистологического исследования. В ходе диагностический процедуры специалист может выполнить ряд лечебных действий: удалить полип, прижечь кровоточащий сосуд, извлечь инородное тело.
В клинике «Мед Сити» применяют ректоскоп с четырехкратным увеличением, что позволяет врачу увидеть все структуры анального канала в деталях. Сведения о результатах обследования записывают на электронный носитель и сохраняют в информационной базе учреждения. Это сокращает время диагностики при повторном приеме проктолога, позволяет быстро и правильно оценить картину заболевания.
Как возникает парапроктит
Как возникает болезнь? В нижнем отделе прямой кишки (в заднем проходе) имеются слизистые желёзки, которые своим секретом смачивают поверхность кишки, облегчая выход кала, если он пересушен. При запорах слизистая повреждается, образуются ссадины, трещины, в которые и попадает инфекция. Замечу, в одном грамме кала содержатся миллионы единиц разной флоры. Вот и начинаются всякие неприятности.
То же происходит, когда стул жидкий — кислая масса вызывает разрыхление этой зоны, также с возможным инфицированием. Да и при нормальном стуле не исключено подобное — вроде бы и жалоб особых нет, но организм ослаблен, а тут человек взял да и съел острый соус, горчицу, хрен. Слизистая мгновенно раздражается, возникают ее ожоги. Далее болезнь развивается по известному сценарию: инфекция вместе с воспалительными проявлениями распространяется на параректальную клетчатку — соединительную ткань, окружающую прямую кишку.
Парапроктит начинается с зуда, незначительного дискомфорта в области анального отверстия, потом болезнь набирает обороты, образуются гнойные затеки, которые могут переходить в различные свищевые формы, прорываться наружу, на поверхность кожи. Если прорыва нет, гнойная масса выходит вместе со слизью, другими неприятными гнилостными выделениями через задний проход. Острый парапроктит развивается внезапно: повышается температура, появляются резкие боли в области прямой кишки, не дающие покоя, и после бессонной ночи человек обращается к врачу. Правда, есть стертые формы болезни — пациент как бы и не жалуется на сильную боль, но воспалительный инфильтрат прощупывается. В таком случае, чтобы поставить точный диагноз, надо сделать УЗИ, компьютерную томографию или провести магнитно-ядерно-резонансное исследование. Одного анализа крови недостаточно, поскольку картина может быть нормальной, хотя порой и наблюдается лейкоцитоз.
При хронической форме парапроктита свищи долго не заживают. И тогда у пациента берут мазки для выяснения причины этого затяжного процесса, поскольку свищевую форму хронического парапроктита могут давать туберкулез, сифилис, рак, болезнь Крона, другие заболевания. Но чаще сказывается банальная свищевая форма — с выделением кишечной палочки и гноя.
Встречаются также внутренние неполные свищи, когда инфекция попадает в анальную трещину. Воспаление перифокально0^ клетчатки приводит к абсцедй«рованию. Гной не может выйти наружу из-за очень плотной тол -стой кожи. В этом случае необходимо вскрыть, дренировать гнойник. Если гной выходит через внутреннее отверстие свища, то выделения идут из заднего прохода. Свищи располагаются у всех больных по-разному. У одних — в 2-3 см от анального отверстия — их можно прощупать пальцами, разглядеть в зеркало, у других — в верхних отделах прямой кишки.
Лечение
Консервативное лечение
Вправление ручным способом ректального пролапса не решает саму проблему, а приносит только временное улучшение состояния. При консервативной терапии специалист назначает введение в пространство возле прямой кишки склерозирующих препаратов, применяющихся для склеивания стенок сосудов с дальнейшим их рассасыванием.
Одной из популярных физиотерапевтических процедур считается электростимуляция мышц сфинктера и тазового дна. С помощью физиотерапии улучшается моторная функция кишечника и повышается тонус кишечных стенок. Данная методика заключается в замене естественного нервного импульса на искусственный электрический сигнал.
К вспомогательным методам лечения относятся гимнастические упражнения и специализированная диета. Гимнастика разрабатывается для улучшения работы пищеварительной системы, поддержания в тонусе мышц и связок, удерживающих органы в правильном положении.
Правильное питание направлено на улучшение работы желудочно-кишечного тракта, для исключения возникновения провоцирующих факторов: запор, диарея, излишнее образование газов.
Хирургическое лечение
В современной медицине применяются различные методы восстановления правильного анатомического положения прямой кишки. Выбор методики радикального лечения зависит от ряда факторов: возраст, степень и причины выпадения. Операция может быть проведена с помощью лапароскопии, путем резекции, пластические операции или совмещение нескольких техник.
Лапароскопия – одна из самых менее травматичных операций, проводится путем небольших разрезов брюшной полости, через которые вводят специальные инструменты. Проводится под общим наркозом. Период восстановления довольно короткий.
Резекция нижнего отдела живота проводится путем иссечения части прямой кишки. В зависимости от степени развития болезни используется разные техники хирургического вмешательства: лоскутное, циркулярное или с наложением шва.
Лечение с помощью пластической хирургии позволяет укрепить мышцы и при необходимости сократить размер сфинктера. Применение пластики имеет большой процент возобновления заболевания. Комбинирование различных методик лечения включает в себя сочетание резекции, пластики и фиксации отделов кишечника.
Симптомы дивертикулярной болезни кишки
Дивертикулёз толстой кишки часто протекает бессимптомно. Выпячивания в стенке, как правило, обнаруживают случайно во время обследования брюшной полости по поводу других заболеваний .
Иногда развивается клинически выраженный дивертикулёз. Для него характерно множество симптомов, например вздутие, временная боль в левой нижней части живота, периодические запоры и поносы .
Классическая триада симптомов дивертикулярной болезни включает похожие проявления:
- боль в левой нижней части живота;
- лихорадку — 37,5-39 °С;
- запор .
Но далеко не всегда болезнь проявляет себя именно так. Всё зависит от расположения воспалённых дивертикулов по отношению к другим внутренним органам. Например, при воспалении дивертикулов вблизи мочевого пузыря пациента будет беспокоить боль в нижних отделах живота, частое болезненное мочеиспускание и чувство неполного опорожнения мочевого пузыря.
Иногда образуется дополнительная удлинённая петля толстой кишки с воспалёнными дивертикулами. При нетипичном расположении такая петля может симулировать боль, характерную для других заболеваний, например:
- боль в верхней половине живота, как при остром гастрите или обострении язвы желудка;
- боль в области пупка с иррадиацией в спину, как при остром панкреатите;
- боль в правой нижней части живота, как при остром аппендиците.
Все перечисленные симптомы относятся к лёгкому течению дивертикулярной болезни. Проявления более острой формы связаны с осложнениями: у пациента возникает сильная, острая боль в животе, тошнота, рвота, запор, вздутие и лихорадка — выше 38,0 °С. При развитии толстокишечного кровотечения в стуле появляется неизменённая кровь. Появление этих симптомов говорит о необходимости срочного хирургического лечения.
При распространении воспаления возникает инфильтрат — скопление плотных отёкших тканей вокруг кишки с воспалённым дивертикулом. На фоне такого скопления может развиться острая кишечная непроходимость. В этом случае пациент будет жаловаться на задержку стула и газов, тошноту, рвоту и повышение температуры. Такое течение болезни иногда расценивается как признак опухоли толстой кишки, и только после операции удаётся диагностировать, что скопление тканей является инфильтратом, а не колоректальным раком.
Группа риска по развитию опущения матки и влагалища
В группу риска попадают женщины имеющие отягощающие факторы, способствующие развитию ПТО.
Факторы риска
- Роды крупным плодом, травматичные роды, стремительные роды, многоплодная беременность, многорожавшие женщины;
- Тяжёлый физический труд, спорт;
- Малоподвижный образ жизни и труд (врачи, учителя, офисные работники и т.п.);
- Дисплазия соединительной ткани;
- Ожирение;
- Хронические запоры и кашель (хронический бронхит, курение);
- Возраст старше 45 лет — гипоэстрогения и связанные с ней дистрофические изменения тканей тазового дна и нижних отделов мочеполовой системы.
ЧИТАТЬ РЕЗЮМЕ
Запись на прием: +7(391) 201-11-92
Прогноз и возможные осложнения
Не все люди своевременно обращаются за помощью, стесняясь своей болезни. При отсутствии лечения возможны следующие последствия:
- воспаление (развитие проктита);
- ущемление;
- некроз тканей;
- разрыв кишки;
- кровотечение;
- изъязвление или образование эрозий;
- перитонит;
- геморрой;
- образование опухоли.
Осложнения возникают и после проведения хирургического вмешательства. Иногда развивается ректальное кровотечение. Другие операционные осложнения включают расхождение краев анастомоза, недержание кала и запор. При неправильном лечении возможны рецидивы пролапса. Наиболее опасно такое осложнение, как некроз тканей кишки. Он развивается в результате защемления и травмирования органа. В данной ситуации требуется удаление омертвевших тканей. Такие больные не могут нормально опорожняться.
Прогноз при пролапсе чаще всего благоприятный. Оперативное лечение эффективно в 75% случаев. После него функция кишки восстанавливается. У некоторых людей возникают рецидивы. Это происходит в том случае, если не были устранены основные предрасполагающие факторы. Чтобы предупредить рецидивы, необходимо снизить физическую нагрузку, правильно питаться, нормализовать стул и отказаться от анального секса.
План обследования пациентов
Перед тем как лечить больных, нужно поставить правильный диагноз и исключить другую патологию. Изначально проводится ректальный осмотр. В ходе него врач оценивает состояние сфинктера и слизистой прямой кишки. Возможны следующие изменения:
- зияние заднего прохода;
- отек;
- покраснение;
- наличие язв;
- кровь;
- большое количество слизи;
- выпавший участок длиной несколько сантиметров.
Последний имеет цилиндрическую или конусовидную форму. Цвет его — ярко-красный. Возможен синюшный оттенок. В центре располагается щелевидное отверстие. Так выглядит выпавший участок кишки. Исследование проводится в состоянии покоя и при натуживании. Обязательно нужно исключить выпадение узлов при геморрое. Для этого потребуется пальцевое исследование.
Узел можно прощупать. Он небольшого размера и плотный. Это расширенный участок геморроидальной вены. Требуются следующие инструментальные исследования:
- ректороманоскопия;
- колоноскопия;
- биопсия;
- ирригоскопия;
- аноректальная манометрия.
Эндоскопический осмотр позволяет исключить геморрой и другие болезни. Данное исследование помогает обнаружить инвагинацию. При ректороманоскопии оценивается состояние сигмовидной и прямой кишки. К этому исследованию нужно подготовиться. Необходимо очистить кишечник с помощью клизмы и исключить прием пищи перед процедурой.
Врач должен не только отличить пролапс от другой патологии, но и установить причины его возникновения. Для этого понадобится колоноскопия. Она позволяет осмотреть весь толстый кишечник. Нередко обнаруживается дивертикулит или опухоль. В случае выявления язвы проводится гистологическое исследование. Для этого берется фрагмент тканей. Обязательно устанавливается степень пролапса. От этого зависит лечебная тактика.