40 неделя беременности
Содержание:
- Как развивается плод на этом сроке?
- Что происходит с будущей мамой
- Запреты и рекомендации на 40 неделе гестации
- Возможные проблемы
- Лечение
- Что происходит на 40 неделе беременности с малышом
- В чем заключается риск?
- Определение срока беременности по ХГЧ
- Как определить перенашиваемую беременность?
- Медицинские обследования на 40-й неделе
- Симптомы и ощущения женщины
- Ощущения женщины на 40 неделе беременности
Как развивается плод на этом сроке?
К 39–40 неделе беременности ребенок полностью готов к появлению на свет. Он весит в среднем 3300 – 3500 грамм, а рост составляет 47 – 53 см. Развитие всех систем и органов подошло к финальной точке, малыш готов жить самостоятельно вне материнского организма.
Пищеварительный тракт уже начал свою работу. Пока в нем нет полезной микрофлоры – она появится с первым глотком материнского молока. В кишечнике присутствует первый кал – меконий, который состоит из частичек смазки и околоплодных вод. Меконий выйдет в первые дни жизни новорожденного.
Легкие готовы к первому вздоху. Альвеолярная система раскроется, как только младенец сделает свой первый вздох. Он почувствует при этом боль, а счастливая мама на родильном столе услышит первый крик своего ребенка.
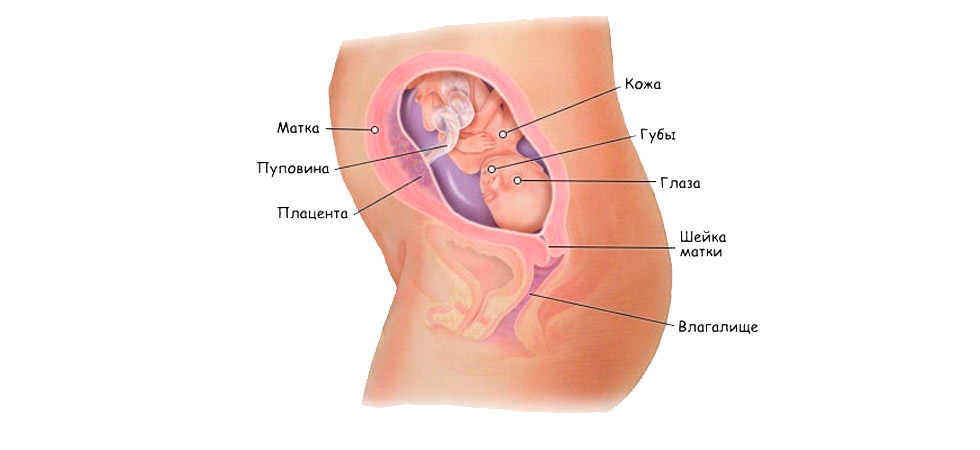
В начале недели малыш активно шевелится. Но потом шевеления утихают. Это значит, что младенец принял удобную позу для выхода наружу. Правильное расположение для рождения – это головное предлежание. Младенец лежит головкой вниз к шейке матки, тельце как будто сгруппировалось – ножки поджаты к груди, руки обхватывают их. Если ребенок находится в такой позе, родоразрешение пройдет наиболее успешно.
Если малыш находится в тазовом или боковом предлежании, роды пройдут тяжелее или понадобится кесарево сечение. Однако если до родов осталось еще несколько дней, не стоит сильно беспокоиться – младенец может поменять позу и лечь головкой вниз.
Что происходит с будущей мамой
Вы, скорее всего, можете немного нервничать. Это объясняется непредсказуемостью родов. Начаться они могут в любой момент, и женщина должна быть готова к этому. Но ведь будущая мама не может находиться дома вплоть до самого начала родовой деятельности. А направляясь в магазин или прогуливаясь по улице, она не может отбросить в сторону мысли о том, что будет, если «придётся рожать прямо здесь и сейчас». Для того, чтобы избавить себя от этих волнений и тревог, постарайтесь далеко не отходить от дома, где находятся собранные вещи и куда можно вызвать скорую помощь. А в магазин вы можете попросить сходить кого-то из ваших родных или друзей. Но на всякий случай всегда носите с собой вашу обменную карту, которая хранит в себе все данные о течении беременности.
Живот на 40 неделе беременности уже не растёт. Женщина может наблюдать на нём растяжки, которые появились, даже несмотря на использование специальных средств. Что поделать, порой предрасположенность к образованию стрий сильнее кремов и гелей. Но постарайтесь не расстраиваться, если вы столкнулись с этим дефектом. После родов фиолетовые растяжки начнут бледнеть и станут меньше по размеру в связи с тем, что кожа стянется.
Выделения на 40 неделе беременности
И на этой неделе стоит внимательно отнестись к изменениям, которые иногда женщины отмечают у себя во время беременности. Никакая мама не захочет, чтобы её кроха заразился чем-нибудь. Поэтому при изменении выделений нужно сразу обговаривать это с врачом
К тому же на последних сроках, когда малыш вот-вот родится, важно успеть среагировать на это. Итак, что должно вас насторожить?
Белые и творожистые выделения свидетельствуют о повышении количества кандид, которые в норме присутствуют в небольшом количестве на слизистой оболочке влагалища. Молочницу нужно пролечивать, чтобы при продвижении через родовые пути ребёнок её не «подцепил».
Зелёные и неприятно пахнущие выделения – признак течения воспалительного процесса
Это и на здоровье малыша может отразиться, поэтому важно выявить проблему и избавиться от неё.
Особое внимание должно привлечь наличие комка слизи на прокладке и водянистые выделения. Слизистая пробка может отойти и до начала родов, но это свидетельствует об их приближении
После отхождения слизи, объём которой составляет в среднем 1-2 столовые ложки, нужно намного внимательнее относиться к гигиене и стоит отказаться от секса во избежание проникновения инфекции через шейку матки. А выделение прозрачной жидкости свидетельствует о подтекании или отхождении околоплодных вод, в зависимости от количества выделений. Во втором случае точно можно говорить о начале родов, поэтому без промедления отправляйтесь в роддом. А при подтекании вод нужно обговаривать это с врачом, чтобы не столкнуться с возможными последствиями.
Отдельно нужно сказать про кровь на 40 неделе беременности. Вообще появление кровянистых выделений свидетельствует о серьёзной проблеме в организме беременной. Нельзя исключать такую опасную патологию, как отслойка плаценты. Это может происходить из-за низко расположения детского места или из-за повышенного тонуса миометрия. Выявляется отслойка на УЗИ, поэтому обязательно вызывайте бригаду скорой помощи, если замечаете кровь на прокладке.
Каменеет живот на 40 неделе беременности
Таким образом многие беременные характеризуют повышенный тонус мышц матки. Почему он возникает? В процессе роста плода матка тоже увеличивается в размерах. В связи с этим её мышцы более чутко реагируют на любую физическую нагрузку. И на таком сроке они напрягаются даже после недолгой ходьбы. Именно поэтому в третьем триместре женщинам рекомендуют быть осторожными с нагрузками, а также советуют отказаться от ношения тяжести.
Если тянет живот на 40 неделе беременности, а мышцы и не думают расслабляться, вполне возможно, что это может привести к родам. Тянуть живот может и во время схваток Брекстона-Хикса, которые мы не раз упоминали. Только теперь они могут быть и болезненными, что также свидетельствует о скором наступлении родов. Чтобы отличить тренировочные схватки от истинных, нужно засекать время их протяжённости и интервал между ними. Если они проходят через некоторое время после того, как начались, это тренировочные схватки. А вот когда они начинают длиться по 5 минут и интервал между ними снижается до 1 минуты, собирайтесь в родильный дом, и поскорее.
Запреты и рекомендации на 40 неделе гестации
Главная рекомендация будущим мамам на этом сроке — стараться меньше нервничать и переживать, настроиться на положительные эмоции и больше отдыхать. К предстоящим родам все готово: сумка для роддома собрана, детская комната обустроена, необходимые вещи куплены. Женщине остается только расслабиться и наслаждаться последними днями беременности.
Особенности питания
Рекомендации относительно питания остаются прежними — не экспериментировать, не голодать и не переедать. Предпочтение лучше отдать дробному питанию, выбирая легкоусвояемые блюда. Отказываться от мяса, рыбы, яиц и молочных продуктов, как советуют некоторые источники в сети, нельзя. Плод по-прежнему получает необходимые витамины и питательные вещества через плаценту. Исключив из рациона вышеперечисленные продукты, женщина лишает малыша полезных микроэлементов. Чтобы восполнить их недостаток плод начнет брать витамины из материнского организма. В результате будущая роженица будет обессилена и слаба, что может отразиться на родовой деятельности.
Прием витаминов
Если будущая мама не может обеспечить поступление в организм питательных веществ с помощью сбалансированного рациона, ей назначаются специальные поливитаминные комплексы для беременных. Их можно принимать и в период грудного вскармливания. Прием кальция и витамина Д также следует продолжать.
Секс на 40 неделе беременности
При отсутствии прямых противопоказаний (многоплодная беременность, предлежание плаценты, угроза прерывания, подтекание околоплодных вод и т.д.), нормальном течении вынашивания и хорошем самочувствии будущей мамы, интимные отношения можно не ограничивать. Тем более что после родоразрешения сексуальные контакты на продолжительное время будут запрещены.
Половые связи на последних неделях гестации помогают размягчить матку простагландинами, которые содержатся в мужской сперме, и стимулировать схватки с помощью оргазма.
После отхождения слизистой пробки сексуальные отношения лучше прекратить или пользоваться барьерными средствами контрацепции во избежание инфицирования плодных оболочек.
Физическая активность
Интенсивную физическую активность на этой неделе нужно прекратить. Даже специально разработанные упражнения могут стать непосильными для будущей роженицы. Оптимальная нагрузка, которая поможет поддерживать тело в форме — пешие прогулки на воздухе. Можно продолжать выполнять упражнения Кегеля. Они укрепят мышцы тазового дня и ускорят послеродовое восстановление.
Многие беременные, чтобы ускорить момент наступления родов, начинают ходить по ступенькам, вешать шторы и мыть полы. Подобные действия возможно приблизят родовую деятельность, однако неизвестно, как они отразятся на здоровье плода и будущей матери. Поэтому лучше не рисковать и ничего такого не делать.
Медицинские процедуры, прием лекарственных средств
Любые процедуры и медикаменты должны назначаться только врачом после оценки состояния здоровья беременной и особенностей вынашивания. По возможности лечение откладывается до послеродового периода.
Возможные проблемы
Как правило, врачи не считают необходимым стимулировать роды до 42 недель беременности, поскольку малыш ещё может родиться естественным путём и без признаков переношенности. Однако бывают осложнения, при которых женщине нужно поскорее родить, чтобы не потерять своего малыша.
Не раскрывается шейка матки на 41 неделе беременности
Данную проблему врачи обычно решают в условиях стационара. Причём есть несколько вариантов, как немедикаментозных, так и медикаментозных. Могут использоваться палочки из водорослей, которые, разбухая во влажной среде влагалища, немного расширяют шейку матки. А также они содержат в себе вещества, способствующие её размягчению. Таким образом, они подготавливают её к родам. Помимо этого есть медикаменты, воздействующие на шейку матки, ускоряя её созревание. Некоторые женщины отказываются от таблеток, но данные препараты совершенно безопасны для здоровья плода. Ну а в некоторых случаях нет других способов, кроме кесарева сечения, к которому врачи прибегают, чтобы малыш появился на свет здоровым. Если же вы пока находитесь дома, отличным способом воздействия на шейку матки будет половой акт с вашим партнёром. Простагландины, содержащиеся в сперме, также способствуют быстрому созреванию шейки матки.
Гипоксия плода
Заподозрить её изначально может и сама беременная, отметив, что число шевелений её крохи в течение дня заметно снизилось или, наоборот, увеличилось. Подтвердить гипоксию можно с помощью КТГ, регистрируя деятельность сердечно-сосудистой системы малыша, а также с помощью УЗИ, которое покажет, из-за чего могла возникнуть данная патология (по причине обвития пуповиной или старения плаценты, к примеру). Чаще всего такое состояние возникает из-за старения плаценты, которая уже не может обеспечить плод необходимым количеством кислорода и питательных веществ. Порой именно из-за развивающейся гипоксии у ребёнка может произойти опорожнение кишечника, и меконий попадает в амниотическую жидкость, которую малыш заглатывает. Это также не принесёт ему никакой пользы. Поэтому в таком случае может потребоваться помощь врачей, которые уже примут решение о способе родоразрешения.
Отслойка плаценты
Данная патология может возникать по ряду причин. Бывает, что детское место расположено низко и при малейшей физической нагрузке оно может отслоиться, т.е. произойдёт разрыв сосудов, с помощью которых плацента связана с маткой. Соответственно, при их повреждении происходит кровотечение, которое крайне опасно, как для мамы, так и для её малыша. Поэтому если вы видите кровь на прокладке и испытываете боль в животе, вызывайте скорую помощь. Редко может происходить отслойка плаценты, а кровянистых выделений при этом нет. Поэтому при появлении боли в животе непонятного происхождения обязательно сообщите об этом гинекологу, ведущему вашу беременность. Установить наличие скопления крови в матке можно с помощью УЗИ.
Гестоз
Данное состояние начинается с таких симптомов, как повышение артериального давления, развитие отёков (о чём говорят избыточные прибавки в весе) и появление белка в моче. Для этого особенно тщательно в течение последних недель необходимо следить за увеличением веса и контролировать АД. При отсутствии своевременного выявления и лечения данной патологии состояние беременной может ухудшиться. Последняя стадия гестоза приводит к страданию всех систем организма, в результате чего будущая мама может впасть в кому. Поэтому беременных с гестозом направляют в стационар, где они круглосуточно находятся под наблюдением врачей. Там при необходимости назначают кесарево сечение, чтобы сохранить жизнь ребёнка и его мамы.
Лечение
Лечение может быть как медикаментозным, так и хирургическим. Главная цель всех медицинских мероприятий — освобождение матки от погибшего плода и предотвращение осложнений (возникновения воспалительных процессов, интоксикации организма и т.д.). Врачи выбирают метод лечения, основываясь на сроке беременности, состоянии организма пациентки, наличии сопутствующих патологий и т.д.
На ранних сроках могут осуществляться:
- Медикаментозный аборт. Его проводят до 6-7 недели беременности. Пациентке назначают препараты, под воздействием которых происходит сокращение матки и изгнание плода.
- Вакуумная аспирация. Осуществляется до 12 недели беременности. Полость матки опорожняют с помощью специального вакуумного отсоса, вводя наконечник прибора в шейку матки без установки расширителей. Процедура проводится под местной анестезией или общим наркозом.
- Кюретаж (выскабливание полости матки с помощью хирургического инструмента, который называется кюретка). Операция проводится под общей анестезией. Это достаточно травматичная процедура, в результате которой повреждается эндометрий. В канал шейки матки пациентки вводят расширитель, а затем производят выскабливание с удалением верхнего слоя слизистой оболочки матки. После операции женщина в течение нескольких дней во избежание развития осложнений находится в стационаре. Биологический материал, полученный в результате выскабливания, отправляется на гистологическое исследование — с его помощью врачи быстрее и точнее определят причину замершей беременности.
После извлечения плода из матки обычно проводят антибактериальную медикаментозную терапию.
На поздних сроках принимают такие меры:
- искусственная стимуляция родовой деятельности;
- кесарево сечение.
После лечения пациентке рекомендуется пройти следующие обследования (для предотвращения повторной замершей беременности):
- Осмотр у терапевта для диагностики хронических заболеваний;
- Общие анализы крови и мочи;
- Анализ крови на гормоны;
- УЗИ органов малого таза;
- Генетическое обследование обоих партнеров (обязательным оно является, если замершая беременность была уже третьей по счету, в остальных случаях — если врач видит в этом необходимость);
- Иммунологическое исследование (проводится, если у доктора есть подозрения, что неразвивающаяся беременность была обусловлена аутоиммунными нарушениями);
- Обследование у эндокринолога;
- Исследование свертывающей системы крови;
- Анализы, позволяющие выявить инфекции, передающиеся половым путем.
Что происходит на 40 неделе беременности с малышом
Ребёнок на 40 неделе беременности готов в любой момент появиться на свет. Органам и системам его организма предстоит развиваться на протяжении нескольких лет взросления малыша, но уровень их развития считается достаточным для того, чтобы встретиться с незнакомой внешней средой.
Плод на 40 неделе беременности имеет все рефлексы, присущие новорождённому. Один из самых важных рефлексов – сосательный. Благодаря ему малыш реагирует на источник пищи (материнскую грудь или бутылочку) сосательными движениями рта и, соответственно, насыщается. Уже после рождения кишечник ребёнка будет заселяться бактериями, составляющими нормальную микрофлору и обеспечивающими комфортное пищеварение.
Вес малыша на 40 неделе беременности доходит до 3500 г, а его рост может быть от 51 до 53 см. Однако всё настолько индивидуально, что отличия от нормы не должны заставить вас волноваться. Мамочки рожают детей с массой тела как менее 3 кг, так и более 4 кг.
Шевеления на 40 неделе беременности не должны отличаться по количеству от нормы, высчитываемой ранее. Когда беременная отмечает фазы активности своего малыша, она должна зафиксировать 10 шевелений в течение дня. Существенное снижение активности ребёнка в течение дня или же её повышение может говорить о страдании плода, поэтому сообщить врачу данный факт нужно как можно скорее.
В чем заключается риск?
Примерно 95% детей, рожденных между 42 и 44 неделями, не испытывают никаких проблем со здоровьем, связанных с перенашиванием беременности. Тем не менее, в перенашивании все же есть определенный риск, включающий в себя следующие моменты:
• Способность плаценты обеспечивать ребенка достаточным количеством кислорода и питательными веществами после 42 недель снижается. Возникает возможность гипоксии. Из-за недостатка кислорода плод может сделать первый вдох еще в полости матки и вдохнуть околоплодные воды с меконием. И тогда в первые часы жизни у новорожденного развивается тяжелое осложнение – синдром аспирации мекония, требующий длительной искусственной вентиляции легких и мощной антибактериальной терапии.
• Ребёнок, не родившийся вовремя, начинает «перезревать»: набирает излишний вес, кости черепа становятся плотными, и головка уже не может менять форму при прохождении через родовые пути, из-за чего возникает опасность различных осложнений и родовых травм у ребёнка и у матери. Около 10% детей начинают терять вес, а их кожа при рождении бывает сморщенной и обезвоженной.
• Количество околоплодной жидкости тоже уменьшается, что может привести к обвитию пуповиной. Воды мутнеют, с кожицы внутриутробного ребенка исчезает родовая смазка, и может наступить инфицирование кожных покровов.
У матери тоже могут возникнуть определенные осложнения: слабость родовой деятельности, кровотечения. Повышается частота кесарева сечения – как из-за осложнений родовой деятельности, так и из-за острой гипоксии плода. Перенашивать беременность крайне опасно женщинам с резус-конфликтом. У них велик риск рождения ребенка с тяжелой формой гемолитической желтухи или даже его гибели. Поэтому женщины, которые имеют в анамнезе рождение детей с резус-конфликтами, нуждаются в госпитализации и дородовой подготовке.
Определение срока беременности по ХГЧ
Определение срока беременности по ХГЧ относится к одному из самих точных методов. ХГЧ или хорионический гонадотропин человека представляет собой гормон-белок, который вырабатывают оболочки эмбриона в течение всей беременности. Именно ХГЧ блокирует в женском организме процессы, отвечающие за менструальный цикл, и усиливает выработку гормонов, которые отвечают за сохранение беременности. ХГЧ повышается при зачатии и выступает одним из достоверных признаков наступившей беременности. Уровень ХГЧ повышается с первой недели беременности, то есть в течение 14 дней после зачатия. Данный показатель удваивается с каждым днем, начиная с 3 недели беременности и вплоть до 12 недели. С 12 и по 22 неделю уровень гормона не повышается, а вот с 22 недели снова начинает расти.
Скорость увеличения ХГЧ в крови дает возможность определить отклонения в развитии беременности. Так, при замершей или внематочной беременности, ХГЧ ниже нормы. А резкое увеличение данного показателя свидетельствует о многоплодной беременности либо о хромосомных заболеваниях. Поэтому гинеколог, как и сама беременная должны следить за динамикой концентрации ХГЧ в крови в период беременности. Давайте рассмотрим нормы содержания ХГЧ и влияние данного гормона на определение срока беременности.
|
Дни прошедшие после последней менструации |
Номы уровня ХГЧ для этого периода мЕд/мл |
Срок беременности |
|
26 дней |
0-50 |
12 дней |
|
27 дней |
25-100 |
13 дней |
|
28 дней |
50-100 |
2 недели |
|
29 дней |
100-200 |
15 дней |
|
30 дней |
200-400 |
16 дней |
|
31 день |
400-1000 |
17 дней |
|
32 дня |
1050-2800 |
18 дней |
|
33 дня |
1440-3760 |
19 дней |
|
34 дня |
1940-4980 |
20 дней |
|
35 дней |
2580-6530 |
3 недели |
|
36 дней |
3400-8450 |
22 дня |
|
37 дней |
4420-10810 |
23 дня |
|
38 дней |
5680-13660 |
24 дня |
|
39 дней |
7220-17050 |
25 дней |
|
40 дней |
9050-21040 |
26 дней |
|
41 день |
10140-23340 |
27 дней |
|
42 дня |
11230-25640 |
4 недели |
|
43дня |
13750-30880 |
29 дней |
|
44 дня |
16650-36750 |
30 дней |
|
45 дней |
19910-43220 |
31 день |
|
46 дней |
25530-50210 |
32 дня |
|
47 дней |
27470-57640 |
33 дня |
|
48 дней |
31700-65380 |
34 дня |
|
49 дней |
36130-73280 |
5 недель |
|
50 дней |
40700-81150 |
36 дней |
|
51 день |
45300-88790 |
37 дней |
|
52 дня |
49810-95990 |
38 дней |
|
53 дня |
54120-102540 |
39 дней |
|
54 дня |
58200-108230 |
40 дней |
|
55 дней |
61640-112870 |
41 день |
|
56 дней |
64600-116310 |
6 недель |
Обратите внимание, что значения, указанные в таблице не являются эталоном. Так, в зависимости от особенностей организма женщины и течения беременности изменяются и нормы ХГЧ при определении срока беременности
[], [], []
Как определить перенашиваемую беременность?
Обычно перенашивание не имеет ярко выраженных проявлений, и диагностика переношенной беременности может быть затруднена. К счастью, существуют методы, с помощью которых доктор может наблюдать состояние перенашиваемого ребенка. Сочетание различных методов обследования позволит выяснить, стоит ли подождать и дать ребенку самому решить, когда появляться на свет, либо необходимо принимать экстренные меры.
Существует очень много методов обследования, благодаря которым можно опознать переношенную беременность. Например, анализ крови, анализ секрета, выделяемого из молочных желез (может начаться выделение молока, а не молозива), анализ качества околоплодных вод (если роды запаздывают, воды становятся мутными, околоплодная оболочка теряет прозрачность), отсутствие родовой смазки на коже внутриутробного ребенка и так далее. Отличить переношенную беременность от пролонгированной можно с помощью ультразвукового сканирования. Если плацента истончена и деформирована, женщине назначают гормональную терапию, чтобы приблизить начало родов, или же при переношенной беременности, чтобы избежать возможных осложнений, врачи настаивают на кесаревом сечении.
Врач, наблюдающий беременную женщину, может обнаружить прекращение увеличения массы тела или ее снижение, уменьшение окружности живота. Эти симптомы тоже часто связаны с уменьшением количества околоплодных вод. При переношенной беременности часто возникает усиление или ослабление движений плода, что указывает на недостаток кислорода из-за нарушения кровообращения в матке и плаценте.
Если перенашивание беременности подтверждается, начинают стимуляцию родов.
Медицинские обследования на 40-й неделе
На сроке 40 недель происходит заключительное обследование у врача. Акушер-гинеколог опрашивает женщину о ее самочувствии, измеряет объем живота, прощупывает его. При пальпации можно определить, как расположен ребенок внутри матки. При необходимости доктор проводит осмотр на гинекологическом кресле, чтобы оценить состояние шейки матки и ее готовности к родам.
Назначают общий анализ мочи и крови. Часто врачи отправляют женщин на кардиотокографию. Это обследование позволяет оценить состояние матки, прослушать сердцебиение плода, его шевеление.
УЗИ на последнем этапе беременности необходимо, чтобы оценить готовность плода к рождению и выявить возможные осложнения
На ультразвуковом обследовании доктор обращает внимание на состояние плаценты, смотрит, нет ли обвития пуповины вокруг шейки малыша, есть ли маловодие, определяет, какую позу принял плод. Кроме этого, УЗИ показывает ядра Беклара
Это ядра окостенения возле длинных костей.
Симптомы и ощущения женщины
40 неделя беременности – время, когда ожидание матери может подходить к пику своей активности. Ей не терпится увидеть своего ребеночка и избавиться от большого живота
Сейчас очень важно следить за собой и прислушиваться к собственному организму. Он сам подскажет, когда нужно ехать в роддом
Типичные признаки беременности на 40 неделе:
- Облегчение дыхания. Матка с ребеночком внутри все больше опускается, и легкие опять имеют достаточно пространства для расправления.
- Возрастает давление на тазовое дно, что проявляется учащением мочеиспускания.
- Схватки Брекстона-Хикса тревожат будущую маму все чаще. Они становятся более ощутимыми. Нередко их можно спутать с началом родовой активности. Однако схватки проходят самостоятельно и не бывают регулярными.
- Часто меняется настроение. Женщина подвержена очередной гормональной буре, и к ней нужно относиться с особой любовью и пониманием.
- Движения малыша ощущаются все реже из-за сокращения пространства в матке. Ему там становится тесно.
- Продолжает увеличиваться грудь. Она наполняется молозивом и уже готова к первому вскармливанию малыша.
- Прогрессирует инстинкт «гнездования», который проявляется в поиске будущей мамой укромного уголка, где она проводит много времени.
Нередко на 40 неделе появляется тошнота и диарея. Это может быть признаком приближающихся родов. При размягчении и укорочении шейки матки даже возникает рвота.
Ощущения женщины на 40 неделе беременности
Младенец продолжает шевелиться внутри живота у мамы, хотя и не так активно, как раньше. Пожалуй, это ощущение является для женщины самым прекрасным в этот период времени.
Вы будете слышать и чувствовать все движения маленького тельца, причём эти шевеления не зависят от того, день на улице или ночь. У крохи выработался собственный режим жизни, который зачастую идёт вразрез с маминым. Женщина теперь может высыпаться только тогда, когда спит малыш. Естественно, из-за ограниченного пространства младенец не будет прыгать в своём временном домике, но ручками и ножками по-прежнему будет шевелить очень активно.
Женщине следует прислушиваться к толчкам и шевелениям плода, подсчитывать их количество на протяжении суток. Если численность шевелений уменьшилась, следует сообщить об этом своему гинекологу.
Бывают и противоположные случаи, когда кроха шевелится чересчур активно. Это может быть связано в тем, что ребёнку не хватает кислорода. В таком случае врачи нередко принимают решение искусственно стимулировать роды, чтобы спасти жизнь младенца.
Движения плода на этом этапе могут провоцировать развитие болезненных ощущений. Они считаются нормальным явлением, потому что срок беременности уже большой.
1.Болезненные ощущения в области поясницы и спины, а также – в суставах могут возникать по причине того, что организм женщины активно подготавливается к родам.
2.Боли в спине могут отдавать в другие части тела (например, в нижние или верхние конечности).
3.Живот опускается вниз и становится словно каменный.
4.Увеличивается тонус матки и ощущаются тренировочные или ложные схватки.
5.Дискомфортные ощущения возникают в районе промежности и нижней части живота. Их появление объясняется тем, что головка крохи опускается в область таза и сильно давит на тазовое дно.
6.Может произойти защемление бедренного нерва, а результатом этого станет появление острых болей в области крестца.
7.Обо всех неприятных и болезненных ощущениях женщина должна сообщать своему врачу-гинекологу, поскольку только он может определить, являются ли названные симптомы предвестниками начала родов и признаками того, что беременность перешла в свою заключительную стадию.