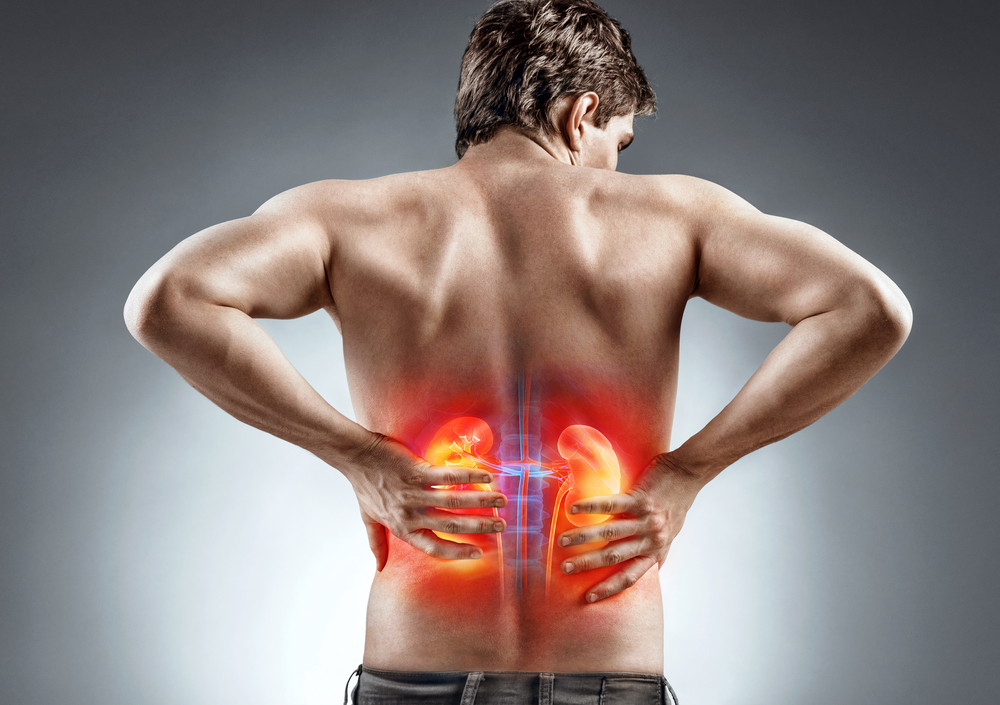
Пиелонефрит при беременности (болят почки)
Содержание:
- Классификация
- Как проявляется бактериальный вагиноз?
- Причины и факторы риска вагиноза
- К какому врачу обратиться
- Что делать, если лечение антибиотиками противопоказано?
- Миф № 4. Если женщина принимала антибиотик первые 2-3 недели беременности, то ей необходимо сделать аборт, так как ребенок точно родится с пороками
- Диагностика
- Лечение бактериального вагиноза
- Миф № 5. Вместо антибиотиков беременной стоит принимать растительные препараты, это гораздо безопаснее
- Причины и пути заражения
- Миф №1. Антибиотики беременным категорически противопоказаны
- Методы профилактики бактериального вагиноза
- Часто задаваемые вопросы и ответы на них.
- Методы диагностики бактериального вагиноза
- Симптомы заболевания
- Миф № 2. Наиболее опасными являются старые антибиотики, новые современные лекарства безвредны
- Провоцирующие факторы
- Половые инфекции во время беременности, видео
- Популярные вопросы
- Лечение бактериального вагинита у женщин
Классификация
Вагинит бактериальный классифицируется гинекологами в зависимости от происхождения, формы, локализации очага и причин, вызвавших воспаление.
По происхождению:
- неспецифический – возникает в виде дисбактериоза при нарушении баланса нормальной влагалищной флоры
- специфический – инфицирование вирусами и бактериями, не характерными для физиологического состава
По форме:
- острый – протекает с ярко выраженной симптоматикой, может переходить в ткани шейки матки и вульвы
- хронический – характерно «вялое» течение, иногда симптоматика мало заметна или отсутствует, периодически возникают обострения
- подострый – симптомы острого вагинита постепенно проходят, но патологический процесс в слизистой продолжается
- рецидивирующий – разновидность хронической формы, развивается при неправильном лечении, либо при повторном инфицировании половым путем на фоне проведенной терапии
По локализации очага:
- первичный – процесс возникает и развивается непосредственно во влагалище
- вторичный – воспаление переходит из органов, расположенных рядом (нисходящий – из матки или шейки, восходящий – из наружных органов)
Первичный бактериальный вагинит у женщин репродуктивного возраста встречается чаще, чем вторичный.
В зависимости от причины:
- Кандидозный – вызван активно размножающимися организмами грибкового происхождения. Кандидоз развивается при инфицировании во время сексуального контакта, либо в результате иммунного сбоя в организме женщины.
- Атрофический – неспецифический бактериальный вагинит. Имеет гормональную природу. Формируется на фоне недостатка эстрогенов.
- Хламидийный – провоцируется хламидиями и поражает все отделы половой системы – маточные трубы, матку, влагалище.
- Гонорейный – протекает остро при попадании возбудителя в половые пути.
- Трихомонадный – поражение органов трихомонадами в быту через предметы личной гигиены, либо половым путем.
- Мико- или уреаплазменный – часто обнаруживается случайно при обследовании. Клинически не проявляется.
Бактериальный вагинит (кольпит) бывает вызван несколькими причинами. Выяснить этиологию заболевания возможно при инструментальном осмотре и по лабораторным показателям.
- Врачи клиники АВС не просто проводят лечение, но и единственная в России клиника со своей авторской программой.
- Решение проблем, связанных с интимной жизнью.
- Эффективные меры при хронической форме заболевания.
- Мы лечим заболевание, а не симптомы.
Как проявляется бактериальный вагиноз?
Несмотря на отсутствие воспалительной реакции, при бактериальном вагинозе появляются неприятные патологические выделения из влагалища. Чаще они в умеренном количестве, по консистенции густые, сливкообразные, реже – жидкие, пенистые. Они зависят от типа бактерий, которые активировались в половых путях.
Цвет выделений бело-серый, но может изменяться на желто-зеленый. Наиболее выраженный симптом – неприятный запах тухлой рыбы. Он является следствием выделения летучих соединений аминов бактериальной флорой в процессе жизнедеятельности. В некоторых случаях запах может беспокоить на протяжении нескольких лет и иметь разную степень выраженности, но это не всегда стимулирует пациентку пройти лечение бактериального вагиноза. Иногда посещение врача откладывается надолго, и болезнь диагностируется случайно при плановом осмотре.
Неприятный запах может усиливаться под влиянием внешних факторов. Чаще это происходит во время гигиенических процедур с мылом. В составе большинства моющих средств имеются щелочи, которые при взаимодействии с выделениями их половых путей усиливают выработку летучих аминов. Также запах проявляется при половом акте.
Сексуальные отношения сопровождаются неприятными ощущениями. Выделения у женщины тягучие и липкие, возникает недостаток смазки. Поэтому появляется боль и жжение. У 23% женщин развивается выраженная диспареуния.
Причины и факторы риска вагиноза
После становления менструального цикла во влагалище устанавливается динамическое равновесие, которое незначительно колеблется на протяжении месяца. Но среди бактерий преобладают лакто- и бифидобациллы. Они используют клетки слущенного эпителия в качестве питательной среды. В них содержится большое количество гликогена, из которого бактерии продуцируют молочную кислоту и перекись водорода. Они смещают рН в кислую сторону.
Нормальная бактериальная флора не оставляет питательного субстрата для размножения условно-патогенных микроорганизмов. А кислая среда не подходит для их жизнедеятельности. Так формируется защитный барьер, который не пропускает патогенные микроорганизмы в верхние отделы полового тракта.
Чтобы бактериальный вагиноз у женщин приобрел выраженные симптомы, необходимо, чтобы изменилось соотношение бактерий. При этом снижается количество полезных микроорганизмов, возрастает число условно-патогенных бактерий – гарднерелл. Они провоцируют бактериальный вагиноз и его основные симптомы. Провоцирующими факторами являются:
- спринцевание водой или антисептиками
- чрезмерно тщательные гигиенические процедуры с мылом
- длительное лечение антибиотиками
- эндокринные болезни
- подавление иммунитета
- внутриматочные контрацептивы, травмы влагалища
- заболевания, сопровождающиеся снижением эстрогенов
- смена полового партнера или одновременные отношения с несколькими мужчинами
- предпочтение синтетическому белью
У каждого мужчины на половом органе своя микрофлора. При незащищенном половом акте она контактирует с женскими бактериями и вызывает небольшие изменения невоспалительного характера. Но у партнерши через несколько дней может появиться бактериологический вагиноз.
Спринцевания ведут к вагинозу за счет механического вымывания нормальной флоры. Снижение кислотности, защелачивание среды создает оптимальные условия для размножения гарднерелл. Антибиотики широкого спектра действия действуют неизбирательно и уничтожают нормальную бактериальную флору вместе с патогенной. На гарднерелл обычные препараты не действуют, поэтому микроорганизм получает возможность размножаться.
Иногда возникает бактериальный вагиноз у девушек до начала менструаций или у женщин в период климакса. В этом случае болезнь связана с дефицитом эстрогенов. Гормоны необходимы для запасания гликогена в клетках эпителия и поддержания кислой среды в половых путях. При его недостатке реакция становится щелочной, оптимальной для гарднерелл.
- Врачи клиники АВС не просто проводят лечение, но и единственная в России клиника со своей авторской программой.
- Уничтожение болезнетворных бактерий, восстановление микрофлоры влагалища, усиление общего и местного иммунитета.
- Фармакологическая терапия препаратами нового поколения, в соответствии с международными стандартами.
- Мы лечим заболевание, а не симптомы.
К какому врачу обратиться
В «Поликлинике +1», при подозрении на уреаплазмоз, нужно записаться к таким врачам:
- женщинам — к гинекологу;
- мужчинам — к урологу.
Всем категориям людей при уреаплазме можно лечиться и у дерматовенеролога. Беременные женщины направляются к акушеру-гинекологу.
Врачи центра «Поликлиника +1» являются высококвалифицированными специалистами. Они постоянно проходят аттестацию для подтверждения высшей и первой медицинских категорий.
При лечении половой инфекции врачи обязательно проводят дифференциальную диагностику. Поэтому при сложных случаях или сочетанном инфекционном процессе могут назначить консультацию венеролога. Все эти врачи есть в штате клиники. Записаться на прием можно по указанным на сайте контактам.
Что делать, если лечение антибиотиками противопоказано?
Метронидазол и его производные противопоказаны при беременности из-за риска тератогенного действия на плод. Также этот препарат часто вызывает аллергические реакции. Но без него терапия бактериального вагиноза неэффективна.
Если лечение препаратом ограничено из-за беременности, а симптомы вагиноза невыраженные, можно переждать наиболее опасный период – до 16 недель. Затем местно полным курсом проводится лечение свечами или кремом. При остром вагинозе лечение назначают вне зависимости от срока беременности.
При аллергии на препарат используют альтернативные схемы лечения. Если они не помогают, существуют методы десенсибилизации, когда под наблюдением аллерголога проводится адаптация организма к лекарству.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Миф № 4. Если женщина принимала антибиотик первые 2-3 недели беременности, то ей необходимо сделать аборт, так как ребенок точно родится с пороками
Это утверждение является мифом лишь отчасти. Для того, чтобы разобраться, когда же лекарства с максимальной степенью вероятности могут навредить малышу, необходимо знать об особенностях течения беременности.
- Первые 2-4 недели беременности. В этот период существует принцип «все или ничего». Либо плод погибает, либо выживает без последствий. В это время он находится в маточной трубе и еще не успел имплантироваться, соответственно не имеет сообщения с кровью матери. Если женщина узнала о беременности на фоне приема антибиотиков до этого срока, то, скорее всего, ничего серьезного с малышом не произойдет.
- Первый триместр (до 12 недель). Этот период самый опасный с точки зрения развития лекарственных пороков развития, ведь плацента еще не фильтрует кровь матери и все попадает непосредственно в организм плода. Одновременно с этим у него формируются важнейшие органы и системы, поэтому любое вредное воздействие может влиять на этот механизм.
- Второй триместр (12-28 недель). Появляется плацентарный барьер, что значительно снижает риск попадания лекарств и токсинов к плоду. Однако важнейшие системы и органы еще продолжают формироваться, поэтому лекарственную нагрузку стоит минимизировать.
- Третий триместр (28 недель — роды). Риск фатальных пороков развития минимален, так как основные органы и системы уже сформированы. Однако некоторые лекарства могут вызвать риск преждевременных родов и судьба малыша будет зависеть от того, на каком сроке это произошло.
Однако антибиотики категории В являются относительно безопасными для приема на всем протяжении беременности. Если есть риск для жизни матери и показания для приема препаратов из категории С, то стоит прислушаться к врачу.
Диагностика
Острый пиелонефрит почек требует срочной госпитализации, поэтому основная диагностика проходит в условиях стационара. Помимо общего осмотра с измерением температуры, простукиванием поясничной зоны и пальпацией брюшины, врач назначает инструментальные методы обследования и лабораторные анализы.
Инструментальная диагностика:
- рентген с контрастом — делают в виде нескольких последовательных снимков – это позволяет оценить форму почечных чашечек и лоханок, выявить характер движения мочи, наличие обструкций в мочеточниках, присутствие камней;
- УЗИ почек – открывает вид на состояние органа в динамике (на мониторе он увеличен в объеме, расширена область лоханок, паренхима имеет повышенную плотность);
- КТ и МРТ дают возможность с высокой точностью изучить не только строение самих почек, но и их сосудистой системы, включая мельчайшие аномалии и обструкции, которые не покажет УЗИ или рентген.
Список лабораторных анализов:
- общий анализ крови – СОЭ, уровень лейкоцитов;
- биохимический анализ крови – уровень креатинина, мочевины, калия;
- серологические анализы на специфические антитела к возбудителю;
- ПЦР-диагностика с выявлением генного материала возбудителей;
- бактериологическое исследование мочи;
- общий анализ мочи с определением физико-химических показателей;
- анализы мочи по Нечипоренко (утренний), Аддис-Каковскому (суточный) Амбурже (трехчасовой) – дают более четкие значения показателей;
- проба по Зимницкому позволяет оценить способность почек фильтровать кровь по концентрации мочи, взятой через каждые 3 часа
Внимание! Любые отклонения уровня калия от естественной фиксированной нормы являются поводом для назначения гемодиализа
Показатели мочи при пиелонефрите
|
Показатель |
Норма |
При пиелонефрите |
|
Удельный вес |
1012-1025 ед. |
> 1025 ед. |
|
Прозрачность |
высокая прозрачность |
низкая прозрачность (раствор мутный) |
|
pH |
слабокислая |
щелочная |
|
Число лейкоцитов |
1-2 шт. на поле |
> 2 шт. |
|
Наличие эритроцитов |
≤ 1 шт. на поле |
≥ 1 шт. на поле |
|
Белок |
≤ 0,33 г/л |
≥ 0,33 г/л |
|
Цилиндры |
отсутствуют |
присутствуют |
|
Бактерии |
отсутствуют |
присутствуют |
|
лейкоциты, эритроциты, цилиндры в 1 мл по Нечипоренко |
|
|
|
лейкоциты, эритроциты, цилиндры за минуту по Амбурже |
|
|
|
лейкоциты, эритроциты, цилиндры за сутки по Аддис-Каковскому |
|
|
Лечение бактериального вагиноза
Если соблюдены основные критерии дисбиоза, врач назначает лечение, учитывая сопутствующие изменения микрофлоры. Гарднерелла является анаэробным микроорганизмом, поэтому стандартные антибиотики против нее неэффективны. Лучший эффект терапии – использование препаратов группы метронидазола. Их назначают местно в виде свечей, вагинальных таблеток или крема или используют формы для приема внутрь. Курс подбирается индивидуально, но чаще это 7-10 дней. Иногда для лечения используют производные следующих антибиотиков:
- азитромицин
- клиндамицин
- антисептик хлоргексидин
Неэффективно лечение антибиотиками из группы тетрациклинов, фторхинолонов, ампициллина. Если кроме гарднерелл обнаружены другие бактериальные организмы, используют комплексные препараты. После антибиотикотерапии необходим этап восстановительного лечения, чтобы вернуть нормальный состав микрофлоры. Когда лечат вагиноз бактерицидный, уничтожаются остатки лактобактерий. Гинекологи рекомендуют использовать свечи и капсулы с лактобактериями. Оптимально, если в составе имеется эстроген, который поможет создать условия для размножения бактериальной флоры.
Миф № 5. Вместо антибиотиков беременной стоит принимать растительные препараты, это гораздо безопаснее
Антибиотик назначается в том случае, когда без него нельзя. Игнорирование его приема или замена его на различные травы, БАДЫ и гомеопатические препараты может привести к большим проблемам. Беременность — это состояние временного иммунодефицита: таким образом организм не дает ей отторгнуть плод, как инородное тело с половиной генов отца. Поэтому простудные и мочеполовые инфекции — частый спутник женщин в интересном положении. Непролеченная антибиотиком пневмония, гайморит, гнойный отит, пиелонефрит или цистит могут стать причиной распространения инфекций по всему организму и том числе к плоду, развития сепсиса, менингита и других крайне тяжелых состояний.
Все эти неосложненные инфекционные болезни поддаются лечению антибиотиками из категории В. Обычный курс позволяет полностью избавиться от патогенных бактерий, женщине доносить малыша и родить его совершенно здоровым.
Причины и пути заражения
Уреаплазмоз чаще всего протекает в скрытой форме и обнаруживается при ежегодном профессиональном медицинском осмотре. Основной причиной попадания инфекции в организм является незащищенный сексуальный контакт. Источником заражения является носитель. При взаимодействии с жидкостями заболевшего — спермой, выделениями влагалища, секретом предстательной железы — происходит инфицирование.
Микроб проникает в организм через слизистые оболочки половых путей, а также глотки при оральном контакте. Женщины, как показывает практика, болеют чаще мужчин, особенно если иммунитет сильно ослаблен. Заразиться при применении презерватива можно, но крайне редко — 2–3% случаев. С защитой полового акта презервативом меньше вероятность инфицирования.
Причинами заболевания могут стать также анальный коитус, оральный секс. Наличие уреаплазмы касается обоих партнеров, она обнаруживается при диагностике в 90%. Предрасполагающим фактором к заражению уреаплазмой ученые считают резко пониженный иммунитет в результате хронического заболевания, длительной диеты, стрессов, дисбактериоза внутренних органов, влияния радиации, несоблюдения гигиенических правил, беспорядочных половых актов с разными партнерами, переохлаждения.
Миф №1. Антибиотики беременным категорически противопоказаны
Несмотря на доступность информации о лекарствах в сети Интернет, многие люди, и в том числе беременные женщины, твердо убеждены в справедливости этого мифа. Действительно, фармакотерапия в период беременности должна быть максимально сокращена, то есть все лекарственные рекомендации должны быть продиктованы жизненной необходимостью. Антибиотики как раз и относятся к такой категории: назначают их по строгим показаниям в случаях, если без них больной самостоятельно не поправится.
Антибиотики — очень большая группа лекарственных средств, неодинаковых по своей структуре, спектру действия и показаниям. Также все антибактериальные препараты по-разному влияют на плод: есть относительно безопасные, а есть те, что достоверно вызывают различные аномалии развития и пороки у плода.
Методы профилактики бактериального вагиноза
Предотвратить развитие болезни можно при помощи неспецифических методов профилактики. Необходимо поддерживать свой иммунитет, своевременно лечить воспалительные заболевания половых путей и восстанавливать бактериальную флору после приема антибиотиков. Постоянный половой партнер, полноценное питание и регулярное наблюдение у гинеколога поможет предотвратить развитие вагинального дисбактериоза.
Предупредить бактериальный вагиноз можно при помощи вакцинации, которая направлена на поддержание неспецифического иммунитета. После лечения необходимо контрольное обследование – мазок из влагалища или ПЦР через 1 неделю и 1 месяц, чтобы остановить рецидив на ранней стадии.
Вы можете пройти консультацию у гинеколога в нашем медцентре. Для записи вам необходимо обратиться по телефону или через форму обратной связи. Администратор подберет наиболее удобное для вас время.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
Клиника ABC от 1 800 руб.
Измайловская 2 400 руб.
Текстильщики от 1 800 руб.
Речной вокзал 3 500 руб.
Сокол от 2 500 руб.
Орехово 2 450 руб.
Люблино от 1 800 руб.
Серпуховская 2 400 руб.
Нагорная от 2 600 руб.
Цветной бульвар 3 400 руб.
Варшавская от 2 100 руб.
Рижская от 2 500 руб.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Часто задаваемые вопросы и ответы на них.
1. Возможны ли естественные роды, если у беременной женщины выявлен гестационный пиелонефрит?
— Родить самостоятельно вполне возможно, пиелонефрит – это не показание на кесарево сечение.
2. На УЗИ почек был выявлен пиелонефрит. Врач выписал Канефрон и Аугментин. Не опасен ли Аугментин для будущего ребенка, не имеет ли препарат противопоказаний при беременности?
— Аугментин при беременности назначают редко, только в тех случаях, когда обычный амоксициллин неэффективен. Вопрос приема препарата нужно обсуждать с врачом, желательно определить чувствительность бактериальной флоры к другим антибиотикам.
3. Можно ли избавиться от пиелонефрита, принимая лишь Канефрон?
— Монотерапия пиелонефрита Канефроном не приносит эффекта, его используют только в комбинации с более действенными средствами.
4. Во время беременности было несколько обострений пиелонефрита. Что можно предпринять, чтобы избежать повторных эпизодов и новых курсов антибиотиков?
— Надо пить больше жидкости (при отсутствии отечного синдрома), регулярно ходить в туалет для опорожнения мочевого пузыря. Полезно пропить на протяжении нескольких недель Канефрон, но только по рекомендации врача.
5. В моче обнаружено, небольшое количество белка, но число лейкоцитов и крови нормальное. Можно ли ставить в таком случае диагноз пиелонефрит?
— Обнаруженный в анализе белок не несет особой информации, такая ситуация может возникнуть при гестозе. Нужно повторить анализ мочи, сделать пробы Нечипоренко и Зимницкого.
6. В детстве был поставлен диагноз пиелонефрита. Можно ли в такой ситуации беременеть и рожать?
— При отсутствии почечной недостаточности противопоказаний нет.
7. На фоне хронического пиелонефрита артериальное давление внезапно и сильно повысилось. Что предпринять?
— Необходимо срочно идти на прием к гинекологу и, скорее всего, ложиться в стационар.
8. В моче выявили эритроциты. Врач настоятельно рекомендует лечь в больницу. Нужно ли это делать?
— При любых патологических изменениях в анализе мочи у беременных, включая гематурию, ложиться в больницу обязательно.
Запись на прием осуществляется ежедневно по тел. +7 (812) 308-88-15, +7 (931) 308-44-15
Мы находимся по адресу: СПб, В.О., ул. Одоевского д. 28 (5 мин. ходьбы от ст. м. «Приморская»)
Методы диагностики бактериального вагиноза
Подобрать эффективное лечение бактериального вагиноза можно после проведения обследования. Женщина должна прийти на стандартный прием к гинекологу. При осмотре на кресле выявляются следующие особенности:
- влагалище не выглядит воспаленным, слизистая оболочка бледно-розовая
- умеренные или обильные выделения из половых путей
- запах выделений неприятный, рыбный, но иногда он отсутствует
- могут быть заметны следы расчесов на половых губах
При бимануальном осмотре матка и яичники обычных размеров, безболезненные. Специфических изменений нет.
Спровоцировать появление характерного неприятного запаха помогает аминный тест. Для его проведения из половых путей берут небольшое количество отделяемого, наносят на предметное стекло. К нему добавляют несколько капель 10% раствора гидроокиси калия. Это щелочь, которая вступает в химическую реакцию и усиливает появление летучих аминов.
Следующий этап диагностики – бактериоскопия. Мазок берут из заднего свода влагалища, наносят на стекло. После окрашивания исследуют под микроскопом. Критерием бактериального вагиноза является появление ключевых клеток – эпителия, на поверхности которого прикреплены гарднереллы. Также в мазке уменьшено количество лактобактерий, но могут встречаться кокки, кандиды или их мицелий. Число лейкоцитов остается в пределах нормы.
В некоторых случаях необходимо бактериологическое исследование. Для него в асептических условиях берут образец выделений из влагалища, которые помещают на специальную питательную среду. В чашках вырастают колонии микроорганизмов, поэтому через несколько дней лаборант берет материал из них и определяет тип микроорганизмов. Метод позволяет определить чувствительность бактерий к антибиотикам.
Более быстрый и совершенный метод диагностики – полимеразная цепная реакция. С ее помощью можно определить ДНК гарднерелл, даже если бактерии отсутствуют в мазке. Также применяются современные методики ПЦР – тест Фемофлор, он выявляет ДНК в режиме реального времени и в заключении позволяет определить количество возбудителя. Для врача эта информация необходима, чтобы определить, нужно ли комплексное лечение бактериального вагиноза.
Симптомы заболевания
Выделения из влагалища – это основной симптом вагинита. Острый бактериальный вагинит проявляется обильными белями желтого, коричневатого цвета, иногда с вкраплениями и комочками. Хронический характеризуется скудным отделяемым.
Зуд и жжение. Признаки усиливаются после полового контакта, мочеиспускания, часто без причины в конце дня, после физической нагрузки, занятий спортом. Зуд может усиливаться во время менструаций.
Неприятный запах. Выделения пахнут кислым молоком (при кандидозе), испорченной рыбой (при гарднереллезе). Любой воспалительный процесс в половых путях вызывает появление необычного запаха.
Боль. Болевые ощущения локализуются непосредственно в месте воспаления, а также внизу живота. Как правило, это тянущие ноющие боли умеренной интенсивности. Болезненность усиливается во время полового акта, при гинекологическом осмотре.
Повышение температуры тела больше характерно для острого вагинита. Субфебрильная и фебрильная лихорадка обычно возникает при сочетанном поражении влагалища, матки и придатков.
Миф № 2. Наиболее опасными являются старые антибиотики, новые современные лекарства безвредны
Это другая сторона медали, то есть еще одно проявление неосведомленности, которое приводит к проблемам, вызванным намеренным отказом от лечения антибактериальными препаратами. Влияние антибиотика на плод, как и любого другого лекарства, определяется в процессе проведения клинических исследований и только их результаты позволяют достоверно судить об их безопасности для будущего малыша. В зависимости от степени тератогенности выделяют 5 основных групп антибиотиков, среди которых есть, как те, что применяются уже очень давно, так и относительно новые.
- Категория А. В специально проведенных клинических исследованиях на береаменных женщинах достоверно не было выявлено их тератогенного действия (способности вызывать пороки развития у плода). Эта категория встречается крайне редко, ведь специально проводить изучение препаратов на такой уязвимой группе людей — не этично.
- Категория В. В клинических исследованиях на животных не было замечено появления аномалий развития. Либо у животных наблюдались единичные случаи, но результат нельзя считать достоверным. При наблюдениях за беременными женщинами никакой патологии плода выявлено не было.
- Категория С. В клинических исследованиях на животных был достоверно выявлен тератогенный эффект. На беременных женщинах исследований не проводилось и наблюдений также не было.
- Категория Д. Есть единичные наблюдения, которые отразили негативное влияние препарата на плод у беременной женщины.
- Категория Х. Проведенные клинические исследования на беременных животных и женщинах убедительно подтвердили тератогенный эффект препарата.
Провоцирующие факторы
Кроме причин, вызывающих воспалительный процесс, существуют факторы, способствующие формированию вагинита. К ним относятся:
- Использование высоких дозировок оральных контрацептивных препаратов. Гормональный контрацептив подбирает врач с учетом возраста, гинекологического анамнеза, сопутствующей патологии. Самостоятельное лечение гормонами может привести к проблемам со здоровьем, включая развитие бактериального вагинита.
- Длительное лечение антибактериальными средствами приводит к дисбактериозу организма в целом. Что провоцирует и дисбиоз половых органов.
- Хронический бактериальный вагинит провоцируется нарушением правил интимной гигиены, использованием тампонов, ношением нижнего белья из синтетических тканей.
- Состояния, связанные со снижением иммунитета – ионизирующее излучение, несбалансированное питание, стрессовые ситуации, прием цитостатиков, глюкокортикоидов.
- Злоупотребление местными антисептиками в виде спринцеваний. Нормальная флора погибает, активно развиваются условно-патогенные организмы. Также истончается слизистая и формируются атрофические очаги.
- Попадание бактерий при использовании оро- или аногенитальных способов в интимных отношениях.
- Гормональный сбой в определенные возрастные периоды – подростковый, климактерический, а также в период беременности и после родов. Бактериальный вагинит при беременности может проявиться в любой триместр, но чаще возникает в первой половине.
- Частые самопроизвольные и медицинские прерывания беременности.
- Беспорядочная половая жизнь с частой сменой партнеров без использования барьерных методов контрацепции.
В совокупности причины и факторы приводят к болезненному состоянию, которое требует медицинского вмешательства. При возникновении симптоматики необходимо обратиться к специалисту.
Половые инфекции во время беременности, видео
-
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
-
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. — 2005. — № 4. С. 23-27.
-
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. — 1986. — С. 148.
- https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-i-lecheniya-infektsiy-peredayuschih…
- https://cyberleninka.ru/article/n/genitalnyy-gerpes-i-beremennost
- https://cyberleninka.ru/article/n/podgotovka-k-beremennosti-zhenschin-s-retsidiviruyuschey-gerpetich…
- https://cyberleninka.ru/article/n/rol-tsitomegalovirusov-v-akusherskoy-patologii-i-neonatologii
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом?
Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это?
Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение
Спасибо заранее.
Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала
Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме
Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.
Лечение бактериального вагинита у женщин
Лечение бактериального вагинита зависит от причины, вызвавшей заболевание. После получения результатов лабораторного исследования врач подберет противомикробную терапию с учетом вида возбудителя. Назначаются препараты системного действия и лекарственные формы для местного применения (растворы, свечи, кремы, вагинальные таблетки). Антибактериальное лечение назначается курсом на 7-14 дней.
После лечения антибиотиками показано использование препаратов, восстанавливающих бактериальный баланс. С этой целью назначаются лекарства, содержащие лакто- и бифидобактерии и препараты, обеспечивающие среду для их размножения – пребиотики и пробиотики. Восстановление микрофлоры после бактериального вагинита – это длительный процесс, требующий не только лекарственной терапии, но и соблюдения диеты.
При атрофическом вагините необходима коррекция гормонального фона организма. Атрофический тип чаще формируется у женщин в период климакса. Это связано с резким снижением в крови эстрогенов. Назначаются гормональные препараты в качестве заместительного лечения – это замедляет процессы дегенерации слизистой оболочки.