Базофилы в крови
Содержание:
- Повышенная тревожность у ребенка
- Показания к анализу
- Показания для анализа
- Общий (клинический) анализ крови
- Оксалаты в моче у ребенка
- Количество лимфоцитов: норма, повышенное и пониженное количество
- Где сдать общий анализ крови в Сочи?
- Нормы у детей
- Пониженные лейкоциты в крови
- Расшифровка оксалатов в анализе мочи
- Уменьшение базофилов (базопения)
- Иммуноглобулин E (Ig E) общий — диагностика аллергических состояний
- Срочные анализы — cito
- Анализ на RDW в МедАрт
- Высокий уровень лейкоцитов в крови — причины
- Основные причины лейкоцитоза
- Подготовка к процедуре
- Другие дисбалансы
Повышенная тревожность у ребенка
Основная причина тревоги у ребенка – это постоянное нахождение нервной системы в защитной адаптационной реакции на внешние ситуации и обстоятельства, которые ребенок почему-то оценивает как опасные (стрессорная реакция). Ребенок может их не осознавать, так как растет в них с самого рождения, и он к ним привык, но подсознательно чувствует себя при этом неспокойно и небезопасно.
Обычные симптомы повышенной тревожности у ребенка:
- Тревожность у ребенка часто проявляется чрезмерной привязанностью к маме, так как для ребенка именно она является природным источником спокойствия.
- Повышенная тревожность может сопровождаться , либо, наоборот, истощением нервной системы, подавленностью и . Бесконечно поддерживать тревогу и возбуждение головной мозг не может и быстро истощается.
- Очень часто чрезмерная тревожность сопровождается депрессией иммунитета (вторичной иммунной недостаточностью на фоне стресса) и частыми заболеваниями. Например, ребенок сильно подвержен простудным заболеваниям, приносит из детского сада все инфекции, которые там появляются, долго находится дома на лечении.
- Практически обязательным и, наиболее частым проявлением повышенной тревожности, является нарушение сна, ребенок плохо засыпает, часто просыпается. Либо спит на первый взгляд достаточно и много, но не высыпается и встает с утра с плохим настроением.
- .
В первую очередь, необходимо понять в какой из областей лежат причины проблемы. В психологической, либо в медицинской.
- Повышенная тревожность как психологическая проблема.
- Тревога у ребенка на фоне медицинских проблем. Это могут быть давно перенесенные повреждения мозга при родах, гипоксия, асфиксия или родовая травма, после чего мозг начинает сам генерировать тревогу в ответ на внешние обстоятельства. Это может быть повышенное внутричерепное давление, в более сложных ситуациях причинами могут быть аутистические расстройства, детские психозы или даже шизофрения. И чтобы помочь ребенку максимально эффективно, нужно точно определить природу возникновения тревожности.
Показания к анализу
Анализ на базофилы необходим в следующих случаях:
- плановый профилактический контроль;
- обследование перед хирургическим вмешательством;
- диагностика воспалительных и инфекционных процессов, а также заболеваний крови;
- контроль за эффективностью проводимой терапии.
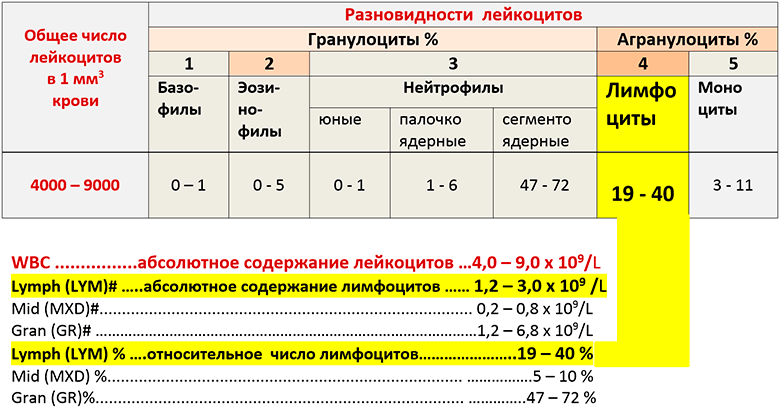
Обычно исследование на базофилы не проводят отдельно, а расшифровывают результаты в рамках лейкоцитарной формулы
Уровень базофилов дает представление о различных воспалительных процессах, аллергических реакциях (важно для диагностики анафилактического шока), онкологических болезнях (рак крови)
Построение лейкоцитарной формулы проводится на основе развернутого клинического анализа крови.
Показания для анализа
Определение количества нейтрофилов входит в стандарт проведения общего анализа крови (ОАК). Общий анализ крови рекомендуется проводить всем без исключения людям при направлении на диагностические или лечебные процедуры в условиях поликлиники или стационара.
Показания для определения количества нейтрофилов:
- воспалительные заболевания любой из систем организма, например, пневмония или ревматизм;
- хирургические воспалительные патологии – аппендицит, перитонит;
- значительные ожоги поверхности тела;
- деструктивные процессы в организме, например, инфаркт миокарда;
- онкологические заболевания;
- инфекционные патологии – туберкулёз, корь, дифтерия и пр.;
- выраженная кровопотеря в результате травмы или внутреннего кровотечения;
- отравления, вызванные химическими и токсическими веществами.
Подготовка к анализу крови для определения количества нейтрофилов
Количество нейтрофилов определяется при проведении общего анализа крови. Человеку перед сдачей крови рекомендуется воздержаться от употребления алкоголя, жареной или жирной пищи. Минимум за четыре часа до проведения процедуры пациент должен полностью исключить приём каких-либо продуктов. Следует ограничить повышенные физические или психологические нагрузки накануне проводимой процедуры.
Нормы количества нейтрофилов у детей и взрослых
В результатах общеклинического анализа крови нейтрофилы обозначаются как NE и измеряются в процентах.
- от 1 дня до 15 дней – 31,0%-56,0%;
- от 15 дней до 1 года – 17,0%-51,0%;
- от 1 года до 2 лет – 29,0%-54,0%;
- от 2 лет до 5 лет – 33,0%-61,0%;
- от 5 лет до 7 лет – 39,0%-64,0%;
- от 7 лет до 9 лет – 42,0%-66,0%;
- от 9 лет до 11 лет – 44,0%-66,0%;
- от 11 лет до 15 лет – 46,0%-66,0%;
- старше 15 лет – 48,0%-78,0%.
Общий (клинический) анализ крови
Самый первый анализ в жизни любого человека – общий клинический анализ крови. Его сдают с рождения, потому что по оценке количественного и качественного изменения состава крови можно выявить многие проблемы со здоровьем.
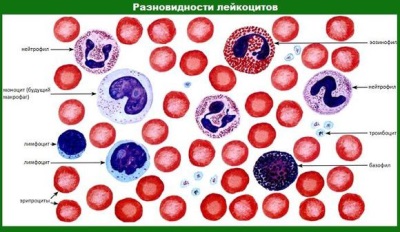
Из чего состоит кровь? Из жидкой части – плазмы и форменных элементов: тромбоцитов, эритроцитов, лейкоцитов. Их показатели меняются в зависимости от заболеваний или воспалений в организме, а также на них влияет пол и возраст. Главные за иммунную защиту организма – лейкоциты, за свёртывание крови отмечают тромбоциты, транспортировка кислорода и углекислого газа к клеткам лежит на «эритроцитов» эритроцитов.
В каких случаях обычно назначают этот анализ? Главная цель – подтверждение или опровержения предварительно диагноза, оценка общего состояния организма, выявление начальной стадии скрытых болезней, а также отслеживание развития болезни после и во время лечения.
Оксалаты в моче у ребенка
В незначительных количествах оксалаты в моче у ребенка (как и у взрослых) могут присутствовать. Но нарушения обмена в почках у детей, к сожалению, диагностируются все чаще.
Начнем с достаточно редкого, но очень тяжелого случая повышенного содержания оксалатов в моче у новорожденного — врожденной аномалии обмена солей щавелевой кислоты, то есть генетически обусловленного нарушения биохимической трансформации в организме глицина и глиоксиловой кислоты. Это так называемый оксалоз или первичная гипероксалурия. Данное заболевание прогрессирует и приводит к образованию оксалатных камней в мочевом пузыре, а также к диффузному отложению солей кальция в ткани почек, тяжелой хронической почечной недостаточности, сосудистой недостаточности (расширению подкожных капилляров и застою крови в них), патологической ломкости костей и др.
Оксалаты в моче грудного ребенка могут быть связаны с такими патологиями, как нарушение процессов всасывания (мальабсорбция) в тонком кишечнике, нарушение абсорбции желчных кислот из пищеварительного тракта, врожденная короткая тонкая кишка или ее частичная атрезия.
Количество лимфоцитов: норма, повышенное и пониженное количество
Уровень лимфоцитов может варьироваться в зависимости от расы человека, его пола, места проживания и факторов образа жизни.
Нормальный диапазон количества лимфоцитов у взрослых людей составляет от 1000 до 4800 лимфоцитов в 1 микролитре (мкл) крови. У детей нормальный диапазон составляет от 3000 до 9500 лимфоцитов в 1 мкл крови.
Для европеоидов (европейская раса) уровень CD4+ Т-лимфоцитов (хелперов) может варьировать от 600 до 1000 лимфоцитов/мкл, в то время как для азиатских и ближневосточных популяций CD4+ составляют от 500 до 900 клеток/мкл. ()
Уровень CD8+ Т-лимфоцитов (цитотоксических) у европеоидов в норме колеблется от 400 до 660 лимфоцитов/мкл, в то время как у жителей Китая – от 400 до 800 клеток/ мкл. ()
Эталонные диапазоны, используемыми при проведении анализов крови, в США:
- 690 – 2,540 клеток/мкл для CD3+ Т-лимфоцитов (оптимальное – ~1410 клеток/мкл)
- 410 – 1,590 клеток/мкл для CD4+ Т лимфоцитов (оптимальное – ~ 880 клеток/мкл)
- 190 – 1,140 клеток/мкл для CD8+ Т лимфоцитов (оптимальное – ~ 490 клеток/мкл)
Лимфоцитоз
Аномально высокое количество лимфоцитов (значительно выше 3000 клеток в мкл), или лимфоцитоз, может указывать на проблему с иммунной системой. Лимфоцитоз может быть вызван гриппом, ветрянкой, туберкулезом, краснухой и др. инфекциями. Лейкоз также может быть причиной высокого содержания лимфоцитов в крови. Некоторые лекарственные препараты способны вызывать повышение уровня лимфоцитов. (, )
Лимфоцитоз не обязательно означает, что есть проблемы с иммунной системой и может быть временным явлением. Симптомы лимфоцитоза крайне редки.
Лимфоцитопения
Слишком низкое число лимфоцита, или лимфоцитопения, может возникнуть из-за СПИДа, нарушениями в выработке лимфоцитов костным мозгом, приемом стероидов, или нарушениями работы головного мозга, как рассеянный склероз. К другим причинам лимфоцитопении относятся наследованные расстройства. ()
Как и лимфоцитоз, лимфоцитопения не обязательно указывает на нарушение иммунной системы. Подобное состояние может произойти после гриппа или другой распространенной инфекции. Причиной также могут быть сильный стресс, интенсивные физические упражнения или недостаточное питание (голодание). ()
Заболевания и состояния организма, которые наиболее часто ассоциируются с лимфопенией.
Их можно разделить на группы – патогенные (связанные с инфекцией), цитотоксические (токсичные для клеток), врожденные (вызванные генетическим дефектом, встречаются редко) или связанные с питанием.
- Апластическая анемия (редкое состояние, при котором организм перестает вырабатывать клетки крови)
- Химиотерапия (лечение при раке)
- Лучевая терапия (лечение при раке)
- Лейкемия (разновидность рака крови)
- ВИЧ / СПИД
- Гиперспленизм (преждевременное разрушение клеток крови селезенкой)
- Недостаточное питание и дефицит витаминов
- Миелодиспластические синдромы (группа расстройств, которые нарушают выработку клеток крови)
- Ревматоидный артрит (аутоиммунное заболевание)
- Волчанка (аутоиммунное заболевание)
- Миастения Гравис (аутоиммунное заболевание)
- Туберкулез
- Гистоплазмоз
- Грипп
- Малярия
- Вирусный гепатит
- Сепсис
- Брюшной тиф
В соответствии с исследованием, дефицит цинка в питании может ослабить иммунную функцию с помощью развития лимфоцитопении Т-клеток. ()
Заболевание почек, в частности поздняя стадия этого заболевания, может уменьшить количество Т-клеток в крови, но лимфоцитопения может возникнуть и при остром воспалении почек.
Где сдать общий анализ крови в Сочи?
ОАК можно сдать либо в поликлинике, либо в частных медицинских центрах и лабораториях
Стоит обращать внимание, что не везде в ОАК входят такие важные показатели лейкоформула и СОЭ. Часто их можно сдать отдельно
В медицинском центре «ЭЛИСА» вы можете сдать ОАК (20 показателей), в который включены СОЭ и лейкоформула. Стоимость анализа 450 Р.
Как часто нужно сдавать анализ крови? В профилактических целях при отсутствии жалоб взрослому человеку достаточно один раз в год сдать ОАК
Особенно важно придерживаться этого графика людям после 40 лет. Сдать кровь можно без направления врача
Однако не забудьте показать впоследствии результат клинического анализа крови терапевту, чтобы он помог оценить все показатели крови и сделать вывод о вашем самочувствии. Записаться на приём к терапевту можно на странице Запись на прием.
Нормы у детей
В крови ребёнка уровень базофилов определяется лейкограммой или лейкоцитарной формулой. В отличии от других показателей крови, количество базофильных клеток у детей, практически одинаковый, что у новорождённого, что у подростка. Совсем незначительные различия будут наблюдаться по мере взросления ребёнка.
В таблице указано процентное соотношение от удельного веса:
Можно видеть, что колебания совсем небольшие, всё в пределах от 0,5 до единицы. Исследования показывают, что незначительные отклонения тоже являются нормой. Тем более, у детей уровень базофилов может колебаться в течение дня по разным причинам:
- изменение в рационе, переход с грудного на искусственное вскармливание, введение прикорма;
- эмоциональные состояния, капризничает малыш или плачет.
Повышенный уровень – иногда называется базофилией.
Если количество данных клеток маленькое, говорят о базопении или базофилоцитопения. Обычно эти диагнозы медицинской практике не используют. Многие педиатры считают, что снижение базофилов в крови вообще не является отклонением, но об этом мы поговорим позже. Их повышение у ребенка позволит выявить общий анализ крови.
Пониженные лейкоциты в крови
Если лейкоциты повышены – значит в организме идет воспалительный процесс, либо борьба с инфекцией, но организм борется самостоятельно и нередко справляется с поставленной задачей, но вот о чем сигнализируют пониженные лейкоциты? О понижении иммунитета человека, об ухудшении способности его организма сопротивляться различным заболеваниям.
Сниженный уровень лейкоцитов говорит о проблемах в кроветворной системе, а именно, в костном мозге, который занимается производством клеток крови. Химиотерапия при раковых заболеваниях, а так же прием средств на основе интерферона может вызвать снижение количества показателей. но не всегда пониженные результаты говорят о наличии серьезного заболевания. Иногда причина может быть проста – неправильное питание и весомый недостаток некоторых витаминов: витамины группы В, медь, железо и фолиевая кислота.
Сильно заниженные лейкоциты могут быть признаком такого заболевания, как СПИД. Это отклонение должно послужить поводом для проведения более глубокого анализа состояния здоровья.
Расшифровка оксалатов в анализе мочи
Давайте посмотрим, что может показать расшифровка оксалатов в анализе мочи и что дает основание урологам и нефрологам делать выводы относительно тех или иных нарушений в обмене веществ и наличия или отсутствия патологий почек и мочевыводящей системы.
Итак, в норме урина должны быть прозрачной, а при обработке ее на центрифуге получается осадок, который изучают под микроскопом.
[], [], [], [], [],
Ураты и оксалаты в моче
Кроме оксалатов, в моче могут присутствовать ураты – натриевая соль мочевой кислоты. Чаще всего это происходит на фоне повышенной кислотности мочи при повышенном употреблении белковой пищи и продуктов, содержащих большое количество пуринов (молодого мяса, печени и других субпродуктов, пивных дрожжей, белых грибов, какао и шоколада). Ураты и оксалаты в моче могут появляться при обезвоживании организма (после сильной рвоты или диареи), а также при целом ряде заболеваний, в числе которых хроническая недостаточность почек, пиелонефрит, мочекаменная болезнь, подагра, опухолевые образования, лейкозы.
Белок и оксалаты в моче
Если в анализе обнаружены белок и оксалаты в моче, то протеинурия (белок в моче) может быть следствием чрезмерной физической нагрузки или значительного переохлаждения, которые предшествовали сдаче анализа, а также повышенной температуры или наличия у пациента скарлатины, инфекционного гепатита, остеомиелита. Белок и оксалаты в моче у беременных женщин возможны при нефропатии.
Оксалаты и фосфаты в моче
Фосфорнокислая известь, фосфорнокислые кальций или магний, то есть фосфаты, появляются в моче при пониженном уровне ее кислотности, чему способствует рацион питания, богатый фосфором: морская рыба и морепродукты, молоко и кисломолочные продукты, гречка и овсянка. Кроме того, такой результат анализа возможен при гиперпаратиреозе, диабете, при некоторых психических заболеваниях, а также при лейкемии. А у детей до 5 лет оксалаты и фосфаты в моче говорят не только о проблемах с выведением солей щавелевой кислоты, но и о дефиците витамина D (рахите).
Оксалаты и лейкоциты в моче
Если при рассмотрении в микроскоп в поле зрения попадает от одного до пяти лейкоцитов, то это считается совершенно нормальным показателем. Но если оксалаты и лейкоциты в моче повышены, то это свидетельствует либо о хроническом пиелонефрите (воспалении почек), либо о таких воспалительных заболеваниях мочевыводящих путей, как цистит или уретрит. Кстати, при этих же болезнях, а также при воспалительных процессах в уретре или влагалище, могут обнаруживаться в моче оксалаты и слизь, выделяемая их слизистыми оболочками.
Уменьшение базофилов (базопения)
При базопении количество базофилов патологически снижено (менее 0,01*109 /л).
Количество базофилов может быть снижено при ряде патологий:
- инфекции и заболевания в острой форме;
- нервные и психические расстройства;
- гипертиреоз (повышение секреторной активности щитовидной железы);
- острое воспаление легких;
- длительная лучевая терапия;
- некоторые случаи острого лейкоза.
Снижение количества белых телец у детей может возникать из-за дисфункции эндокринной системы, нехватки железа и витамина В-12 в питании.
Расшифровывать лейкоцитарную форму на предмет количества базофилов может только квалифицированный специалист: терапевт, инфекционист, гематолог или функциональный диагност.
Иммуноглобулин E (Ig E) общий — диагностика аллергических состояний
Материал для исследования: сыворотка крови.
Метод исследования: ИЭХЛ.
Срок исполнения: 1 рабочий день.
Взятие крови для анализа Иммуноглобулин E (Ig E) общий выполняют все пункты БРайт-Био.
Определение содержания общего Ig E в сыворотке крови используют для диагностики атопических аллергических заболеваний.
Подготовка к исследованию: взятие крови проводят натощак. Между последним приемом пищи и сдачей анализа должно пройти не менее 8 часов (желательно 12 часов). Сок, чай, кофе (тем более с сахаром) не допускаются. Можно пить воду.
Время полужизни иммуноглобулина класса Е (Ig E) – 3 дня в сыворотке крови, и 14 дней – на мембранах тучных клеток и базофилов. С иммуноглобулинами Е тесно связан механизм атопических аллергических реакций. Они обладают способностью к быстрой фиксации на клетках кожи, слизистых оболочек, тучных клетках и базофилах, поэтому в свободном виде Ig E присутствует в плазме крови в малых количествах. Помимо участия в аллергических реакциях 1 типа, Ig E принимает также участие в защитном противогельминтном иммунитете, что обусловлено существованием перекрестного связывания между Ig E и антигеном гельминтов.
Повышенный уровень Ig E у детей с аллергией и гиперчувствительностью к большому количеству аллергенов выявляется чаще, чем у детей с гиперчувствительностью к малому количеству аллергенов, равно как и у детей, у которых органы-мишени не вовлечены в аллергический процесс. Частота обнаружения повышенного уровня Ig E у больных детей с гиперчувствительностью к пищевым и пыльцевым аллергенам выше, чем у детей с гиперчувствительностью к домашней пыли и плесени.
У взрослых определение уровня Ig E имеет меньшее диагностическое значение, чем у детей. Повышенный уровень Ig E выявляется только у 60% больных, страдающих атопической бронхиальной астмой. Наиболее высокие значения Ig E в крови отмечаются при гиперчувствительности к большому числу аллергенов в комбинации с астмой, дерматитом и ринитом. При гиперчувствительности к одному аллергену уровень общего Ig E может быть в пределах нормы.
Аллергический бронхопульмональный аспергиллез сопровождается значительным повышением уровня Ig E в крови. Его концентрация повышена почти у каждого больного с аллергическим аспергиллезом в период легочной инфильтрации.
Нормальный уровень Ig E у больных с активным заболеванием легких позволяет исключить диагноз аспергиллеза.
При оценке результатов определения общего Ig E следует иметь в виду, что примерно у 30% больных с атопическими заболеваниями уровень этого иммуноглобулина может быть в пределах нормы.
При постановке диагноза аллергии недостаточна констатация повышения общего Ig E в крови. Для поиска причинного аллергена необходимо выявлять специфические антитела класса Ig E против него.
С начала 2011 года лаборатория БРайт-Био определяет аллергенспецифические Ig E в сыворотке крови к различным аллергенам, сгруппированным в панели.
Аллергологическая панель Polycheck Педиатрическая No1 (АППд1)
БРайт-Био прилагает усилия к расширению перечня Аллергологических панелей.
Обнаружение аллергенспецифического Ig E (к какому-либо аллергену или антигену) еще не доказывает, что именно этот аллерген ответственен за клиническую симптоматику. Окончательное заключение и интерпретация результатов должны быть сделаны только после сопоставления с клинической картиной и данными аллергологического анамнеза. Отсутствие специфического Ig E в сыворотке крови не исключает возможности участия в патогенезе заболевания Ig E-зависимого механизма, так как местный синтез Ig E и сенсибилизация тучных клеток могут происходить и в отсутствие специфического Ig E в кровотоке (например, при аллергическом рините).
Срочные анализы — cito
У каждого анализа существует регламентированный срок исследования. Однако в разных лабораториях он может отличаться.
Общий анализ крови
Актуальность или так называемый «срок годности» крови для данного исследования составляется до 6-8 часов после забора биоматериала. Результат будет готов в среднем через 1-3 дня. В медицинском центре «ЭЛИСА» результат ОАК вы можете получить в день сдачи анализа.
Биохимический анализ крови
Актуальность крови для исследования от 6 часов до 24 часов (при 6-8С и 30 дней в замороженном виде). Анализ выполняется быстро – в среднем 20 минут, а результат выдаётся пациенты в среднем через 4-5 дней.
Иммуноферментный анализ крови
Актуальность крови для исследования – от 6 часов до 24 часов (при 6-8С и до 1 месяца в замороженном состоянии). Кровь исследуют на наличие иммуноглоблинов класса А, G, M, Е. Иммуноглобулин – это белковые молекул, вырабатываемые клетками иммунной системы после контакта с аллергеном. Результат анализа готов через 5-7 дней.
Гормональные исследования
Актуальность крови для исследования от 6 часов до 24 часов (при 6-8С и до 6 месяцев в замороженном состоянии). Оценивается работа эндокринной системы (поджелудочной, щитовидной и половых желёз). Результат анализа будет готов через 5-10 дней.
Что такое CITO анализы?
Получить результат анализов можно и быстрее, однако это применяется только в случае жизненной необходимости, а не из-за прихоти пациентов. В переводе с латинского CITO означает «срочно». В каких ситуация проводят такой анализ? Например, в случае срочной операции. Кровь отправят на исследование с пометкой «CITO». Данный вид анализа ограничен методикой. С технической точки зрения далеко не все анализы можно выполнить за 20 минут. Например, срок проведения иммуноферментного анализа не менее 4-х часов и ускорить этот процесс не получится. На ПЦР уйдёт от 8 часов. Что касается основных показателей CITO анализа, то оцениваются уровень сахара в крови, холестерина, или концентрация калия, натрия, хлора и йода в крови. Эти показатели можно получить быстро.
Распространённые CITO анализы:
– ОАК;
– уровень глюкозы, свёртываемость;
– газовый, ферментный и белковый состав крови;
– биохимический анализ крови.
Анализ на RDW в МедАрт
Лаборатория медицинского центра «МедАрт» оснащена современным высокоточным оборудованием, качественными реагентами, всем необходимым расходным материалом и квалифицированным персоналом. Наши клиенты могут не сомневаться в достоверности: если соблюдены все рекомендации по подготовке, полученные результаты будут точны на 100%.rdw в анализе крови понижены
Наш коллектив выполняет работу быстро, качественно и с должным пониманием. Так как, есть люди, катастрофически боящиеся любого медицинского вмешательства, в том числе и забора крови, мы стараемся всем нашим клиентам обеспечить максимально комфортную и спокойную атмосферу, при этом выполняя все гематологические исследования на высшем уровне и предоставляя точный результат.
У нас вы сможете сдать общий анализ крови в спокойной и уютной обстановке и получить достоверный результат в кратчайшие сроки по приемлемой цене, не просиживая в очереди долгие часы, а потом бесконечно посещая врачей в попытке узнать результат. Мы заботимся о каждом своем клиенте и стремимся делать свою работу максимально качественно.
Высокий уровень лейкоцитов в крови — причины
Увеличение количества лейкоцитов известно как лейкоцитоз. Обычно происходит в ответ на следующие состояния:
- инфекция
- иммуносупрессивные препараты, включая кортикостероиды
- иммунные нарушения
- некоторые виды рака, такие как острый или хронический лимфолейкоз
- воспаление
- травмы
- эмоциональный стресс
- беременность и роды
- курение
- аллергические реакции
- чрезмерная физическая нагрузка
Некоторые респираторные заболевания, такие как коклюш и туберкулез, могут вызвать повышение уровня лейкоцитов. Однако у некоторых людей есть специфическое заболевание, при котором поражается только один тип лейкоцитов.
Если уровень одного конкретного типа лейкоцитов повышается, это может быть связано с определенным триггером.
- Моноциты: высокий уровень моноцитов может указывать на наличие хронической инфекции, аутоиммунного заболевания или заболевания крови, рака или других заболеваний.
- Лимфоциты: если наблюдается повышение уровня лимфоцитов, то это состояние известно как лимфоцитарный лейкоцитоз. Наблюдается при инфицировании вирусами, или при туберкулезе. Лимфоцитарный лейкоцитоз также может быть связан со специфическими лимфомами и лейкозами.
- Нейтрофилы: повышенный уровень нейтрофилов в организме приводит к физическому состоянию, известному как нейтрофильный лейкоцитоз. Это состояние является нормальным иммунным ответом на событие, такое как инфекция, травма, воспаление, некоторые лекарственные средства и некоторые виды лейкемии.
- Базофилы: повышение уровня базофилов может наблюдаться у людей с недостаточной активностью щитовидной железы в анамнезе, известной как гипотиреоз, или в результате некоторых других заболеваний.
- Эозинофилы: если человек имеет высокий уровень эозинофилов, организм может реагировать на паразитарную инфекцию, аллерген и бронхиальную астму.
В некоторых случаях нет никакой определенной причины для увеличения количества белых кровяных телец. Это известно как идиопатический гиперэозинофильный синдром и может вызвать серьезные осложнения, таким как повреждение сердца, легких, печени, кожи и нервной системы. Те, кто страдает идиопатическим гиперэозинофильным синдромом, могут иметь такие симптомы, как:
- снижение веса
- лихорадка
- ночная потливость
- усталость
- кашель
- боль в груди
- боль в животе
- кожная сыпь
- слабость
- спутанность сознания
- кома
Основные причины лейкоцитоза
Факторов, способных повлиять на изменения состава крови, существует множество. Выделяют следующие различные причины лейкоцитоза в крови у взрослых.
Зачастую болезнь провоцируют инфекции. Одна из главных функций лейкоцитов – поддержание противоинфекционного иммунитета. Поэтому появление в организме инородных патогенов ведет к увеличению в крови количества белых кровяных телец. Разные вида патогенных микроорганизмов провоцируют и разные виды лейкоцитоза.
При бактериальном типе увеличивается количество нейтрофилов и моноцитов. Их действие в борьбе с инфекциями можно сравнить с «кислородным взрывом», который буквально уничтожает враждебные патогены.
Вирусные инфекции провоцируют увеличение лимфоцитов. Этот вид лейкоцитов вырабатывает специфичные антитела, чтобы запустить в вирусных клетках механизм апоптоза.
Глистные инвазии – изменяется уровень эозинофилов. В них содержится катионный белок, который способен воздействовать на поразивших организм гельминтов и негативно влиять на обменные процессы внутри них.
Причинами лейкоцитоза могут стать системные заболевания:
- диффузные болезни соединительной ткани (например, дерматомиозит или системная красная волчанка);
- болезни суставов (ревматоидный артрит и др.);
- системные васкулиты (гигантоклеточный артериит, неспецифический аортоартериит).
Точный механизм лейкоцитоза при системных заболеваниях не установлен. Предположительно выработку лейкоцитов провоцируют цитокины и медиаторы, которые образуются в процессе ревматических воспалений.
Аллергии становятся главной причиной развития эозинофильного лейкоцитоза.
Болезни крови – такие патологии, как лейкозы, полицитемия, лимфомы, становятся причиной развития гиперлейкоцитоза. Он развивается на фоне онкологических трансформаций, происходящих со стволовыми клетками костного мозга. Как правило, результатом становится выраженный острый лейкоцитоз.
Другие причины лейкоцитоза:
- расстройства эндокринного типа;
- поражения, вызывающие масштабный распад тканей (например, обширные ожоги);
- различные виды токсических воздействий на костный мозг;
- злокачественные новообразования;
- первичный иммунодефицит;
- болезни легких и дыхательных путей;
- заболевания дерматологического типа и т.д.
Подготовка к процедуре
Так как забор крови для общего анализа не подразумевает собой что-то необычное, а само исследование проводится регулярно, практически, у всех людей, подготовка не требует от человека принятия каких-то особенных мер, но при этом никто не отменял стандартные рекомендации перед сдачей анализов, чтобы результаты были достоверными и правильно отражали клиническую картину:
Анализ на RDW сдается утром и натощак
Ужин вечером предшествующего дня перед сдачей крови должен быть легким и между последним приемом пищи и сдачей анализа должно пройти не меньше 8-ми часов, а лучше – 12
Крайне не рекомендуется принимать алкоголь за 2 дня до анализа, так как он способен значительно исказить результаты
Желательно за 2 дня отказаться от жирной и жареной пищи, которая негативно сказывается на организме
Не стоит сдавать анализ крови после физиологических и рентгенологических процедур
За один час до забора крови рекомендуется воздержаться от курения
Желательно исключить любое физическое и эмоциональное напряжение, перед анализом требуется 15-ти минутная передышка и полное спокойствие
Особое внимание необходимо уделить принимаемым лекарственным препаратам. Практически любое лекарство способно исказить результаты анализа крови, поэтому перед сдачей крови необходимо проконсультироваться со специалистом: возможно, придется прекратить прием лекарств на какое-то время для получения точной клинической картины, либо же просто принять препарат после проведенного анализа.
В случае, если будет назначен повторный анализ крови, сдавать его необходимо в одно и то же время (так как состав крови может зависеть от суточных ритмов организма) и в той же лаборатории. Это связано с тем, что единицы и способы измерения в разных лабораториях могут различаться. Только при соблюдении всех рекомендованных мер результат исследования будет корректным.
Другие дисбалансы
Врач может использовать анализ крови для определения уровня лейкоцитов. Если уровень лейкоцитов ниже обычного, это может быть признаком того, что у человека снижена иммунная активность, являясь результатом таких состояний, сходных с ВИЧ или иммунодепрессантами.
Дефицит лейкоцитов является причиной того, что люди с заболеваниями сталкиваются с повышенным риском инфицирования. Аномальная выработка клеток крови также характерна для некоторых видов рака, таких как лейкемия и лимфома. В костном мозгу может развиться ряд состояний, в совокупности известных как миелопролиферативные нарушения. Они развиваются, когда вырабатывается слишком много незрелых клеток крови, что приводит к дисбалансу. Миелопролиферативные нарушения — это редкие состояния, которые могут стать или не стать злокачественными.