Что такое гиперэхогенный фокус в левом желудочке сердца плода и опасен ли он?
Содержание:
- Евстахиев клапан
- Когда женщина превращается в мужчину …
- Что означает анэхогенное образование: опасные симптомы
- Аномалии развития плода: классификация
- Виды эхогенности тканей
- Причины образования
- Дефект межпредсердной перегородки
- Об организации
- Что делать при выявленном гиперэхогенном фокусе?
- Суть эхокардиографии
- Причины ВПС
- Что делать при наличии синдрома?
- Расшифровка и нормы
- Что такое ГЭФ?
- Наибольшая опасность
- Основные направления деятельности по проекту:
Евстахиев клапан
Евстахиевая заслонка (заслонка нижней полой вены-valvula venae
cavae inferioris) располагается на уровне передней арки нижней полой
вены и, обычно после периода новорожденности не превышает в длину
одного сантиметра или полностью рудиментируется. Клапан представляет
собой складку эндокарда шириной в среднем до 1 см. У зародыша заслонка
направляет струю крови из вены к овальному отверстию. После рождения
при отсутствии сообщения между предсердиями эта функция заслонки теряет
свое значение. По данным секционного материала Евстахиев клапан обнаруживается
у 86% детей.
При популяционных исследованиях с использованием эхокардиографии,
необычно длинный Евстахиев клапан (более 1 см) определяется у 0,20%
населения, и рассматривается как стигма (рис.161).
По нашим данным эта малая аномалия предрасполагает к суправентрикулярным
аритмиям, верятно рефлекторно вследствие раздражения пейсмекерных
образований предсердия.
Рис.161
Увеличенная
Евстахиева заслонка
нижней полой вены.
ЭхоКГ критерии .
Визуализация клапаноподобной структуры в правом предсердии в области
впадения нижней полой вены.
Когда женщина превращается в мужчину …
Андростерома — опухоль коры надпочечника, продуцирующая избыточное количество андрогенов. Эти достаточно редкие опухоли (1-3% всех новообразований надпочечников) выявляются во всех возрастных группах, но преимущественно у женщин в возрасте до 40 лет. Редкость обнаружения андростером у мужчин может быть связана с меньшей отчетливостью у них признаков вирилизации; часть этих новообразований имитирует гормонально-неактивные опухоли надпочечников.
Симптоматика при андростероме характеризуется быстрой вирилизацией. У девочек отмечаются рост волос на лобке по мужскому типу, увеличение клитора в пубертатный период, отсутствие роста молочных желез и менструаций, усиленное развитие мускулатуры, появление мужского тембра голоса. У мальчиков наблюдаются признаки преждевременного полового созревания.
У женщин уменьшается подкожный жировой слой, становится более рельефной мускулатура, увеличивается ее масса, грубеет и становится низким голос. Наблюдается рост волос на лице, теле и конечностях, выпадают волосы на голове. Менструации вскоре прекращаются. Уменьшаются молочные железы. Значительно увеличивается клитор. В большинстве случаев отмечается повышенное либидо.
Решающее значение при постановке диагноза андростеромы имеют данные КТ и МРТ. УЗИ помогает выяснить топографические взаимоотношения опухоли с почкой, аортой, нижней полой веной, селезенкой и печенью, что необходимо для выбора оперативной тактики.
Лечение андростером только оперативное — удаление пораженного опухолью надпочечника. В случае успешного удаления опухоли симптомы заболевания довольно быстро подвергаются обратному развитию. В запущенных случаях и у пациентов с неоперабельными опухолями или отдаленными метастазами лечение симптоматическое.
Прогноз при ранней диагностике и своевременном оперативном лечении доброкачественных андростером благоприятный. Однако довольно часто дети остаются низкорослыми вследствие раннего закрытия зон роста. При злокачественных андростеромах и наличии отдаленных метастазов прогноз неблагоприятный.
Что означает анэхогенное образование: опасные симптомы
Таблица норм и патологий при обнаружении анэхогенности::
| Орган | Особенности изображения на УЗИ | На что может указывать |
| Округлое анэхогенное образование (или несколько) до 2,5 – 3 см (остальные до 0,7 – 1,2 см) | Не является патологией. Данные образования – растущие фолликулы | |
| Эхонегативное круглое образование более 3 см в диаметре с однородной структурой и окружённое тонкой капсулой. Обнаруживается во второй половине цикла | Фолликулярная киста (как правило, самовольно исчезает за 1 – 3 цикла) | |
| Анэхогенное включение от 3 см. Образуется после овуляции | Киста жёлтого тела (разрешается самовольно через несколько циклов) | |
| Двухкамерное или многокамерное эхонегативное образование с неоднородным содержимым, иногда с различными эхопозитивными включениями или разрастаниями на стенках | Дермоидная киста | |
| Эндометриоидная киста | ||
| Кисты, способные перерасти в злокачественные | ||
| Анэхогенная структура рядом с яичником | Лютеиновая киста | |
| Эхонегативная структура (полость, внутри которой прозрачное содержимое) | Киста | |
| Галактоцеле – полость, внутри которой находится грудное молоко (в период лактации) | ||
| Однородное анэхогенное образование | Простая киста | |
| Анэхогенная структура с гиперэхогенными включениями | Сложная киста | |
| Анэхогенное образование с неровными контурами, различными включениями и деформациями | Злокачественная опухоль | |
| Эхонегативное образование круглой формы с ровными контурами и эффектом дорсального усиления | Истинная киста | |
| Анэхогенное включение с хлопьевидной структурой, стенки которого образованы железистой тканью | Псевдокиста | |
| Анэхогенное или гиперэхогенное образование (зависит от внутреннего состава) | Аденома | |
| Аваскулярное включение с крайне низкой плотностью для ультразвука | Коллоидная киста | |
| Эхонегативное образование, обнаруженное во время овуляции или через 1 – 2 дня после неё | Не патология. Образование является жидкостью из лопнувшего фолликула | |
| Анэхогенная структура в матке | Лейомиома | |
| Дегенеративные изменения в миоматозных узлах | ||
| Наступление беременности или приближение менструации | ||
| Эхонегативное образование в области шва | Формирование гематомы | |
| Анэхогенное образование до 5 мм | «Нормальное» явление у женщин, перенесших роды | |
| Анэхогенное образование более 5 мм | Киста эндоцервикса | |
| Наботова киста (результат самостоятельного излечения эктопий) | ||
| Эхонегативная структура с мелкодисперсной взвесью внутри или утолщённой стенкой | Киста эндометрия | |
| Утолщение и деформация органа, несколько структур с разной эхогенностью отличных по своей неоднородности | Рак шейки матки | |
| Обнаруживаются анэхогенные образования у плода | Киста (как правило, после родов не обнаруживается) | |
| Анэхогенное образование в верхней трети матки с гиперэхогенным ободком (на 5 – 6 неделе) | Плодное яйцо (наступление беременности) | |
| Эхонегативные структуры | Лютеиновая или фолликулярная киста (если включения расположены в яичниках) | |
| Параовариальные цисты или серозоцеле | ||
| Анэхогенное округлое включение с ровными контурами и тонкими стенками | Простая киста | |
| Множественные эхонегативные образования в обеих почках | Поликистоз | |
| Эхонегативное не округлое образование с неоднородной эхогенностью, локализация – около рубцовой ткани | Вторичная киста | |
| Контуры почки не изменены, возле них просматривается анэхогенное образование, рядом с которым обычно есть участок гипоэхогенной паренхимы | Околопочечная гематома | |
| Эхонегативная структура с нечёткими контурами и разнообразными включениями | Рак | |
| Включения анэхогенного характера с нечёткими контурами, сосуды не визуализируются, стена лоханки более 2 мм | Почечные абсцессы | |
| Округлое или овальное анэхогенное образование с перегородками (не всегда), даёт тень | Простая киста | |
| Эхонегативные образования, сообщающиеся с ветвями вены воротной, сосуды не визуализируются | Расширение печеночной вены | |
| Пульсирующая эхонегативная структура, сообщающаяся с артерией | Аневризма печеночной артерии | |
| Округлое анэхогенное образование с эхогенными стенками и кальнатами внутри | Эхинококковая киста |
Таким образом, под анэхогенным образованием понимается кистозная, жидкостная структура. Для точного определения характера эхонегативных участков необходимо пройти дополнительные обследования.
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
- врожденные сердечные пороки;
- резус-конфликт;
- обструкции лимфатических и кровеносных сосудов;
- аритмии.
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
- водянка плода;
- сахарный диабет (у матери);
- нарушения в формировании органов ЖКТ;
- патологии нервной трубки;
- многоплодная беременность;
- скелетные дисплазии грудной клетки;
- пороки строения передней стенки живота.
Маловодие провоцируют:
- двусторонняя аномалия почек;
- задержка внутриутробного развития;
- перенашивание беременности;
- повреждение амниотических оболочек;
- внутриутробная гибель плода.
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Виды эхогенности тканей
Существует несколько видов эхогенности:
- изоэхогенность – нормальная (ткани и органы на УЗИ отображаются в сером цвете);
- гипоэхогенность – сниженная (объекты тёмного цвета, ближе к чёрному);
- гиперэхогенность – повышенная (пиксели окрашены в белые или светло-серые оттенки);
- анэхогенность – эхонегативность, т.е. отсутствие эхогенности (структуры чёрного цвета).
По характеру окраса органа различают гомогенность (однородный цвет) и гетерогенность (неоднородное окрашивание органа). Так, например, на УЗИ печени гомогенным окажется ультразвуковое изображение здоровой печени, а гетерогенным – печени, поражённой циррозом. То есть однородность цвета – показатель нормального состояния органа.
Структура здорового органа, как правило, однородная. Если присутствуют какие-то включения либо неоднородность структуры, то врач тщательно исследует эти изменения. В некоторых случаях неоднородную структуру выявляют за счёт чередования гипо- и гиперэхогенных участков, при котором наблюдается своеобразный «пёстрый» рисунок.
Причины образования
Что такое гиперэхогенный фокус — выяснили, но каковы причины его появления? Это:
- отложение солей;
- патология в хромосомном наборе плода;
- наличие дополнительной хорды в сердце, которая считается вариантом нормы и никак не влияет на деятельность сердечной мышцы.
Если появление уплотнения структур миокарда было вызвано отложением солей, то причин для беспокойства у беременной женщины нет. Чаще всего такая незначительная патология проходит к третьему триместру беременности.
Дополнительная хорда в сердце является особенностью строения, которое может создавать определенные шумы в сердце. В возрасте 2-3-х лет шумы чаще всего прекращаются, однако даже если они остаются, то опасности для жизни и здоровья ребенка не несут.
Другое дело, если фокус спровоцирован неправильным набором хромосом у ребенка. Здесь присутствует риск обнаружения синдрома Дауна у плода или других патологий. При таком подозрении назначаются дополнительные анализы для выяснения данной информации. Однако чаще всего тревога оказывается ложной.
Причины гиперэхогенного фокуса в левом желудочке сердца плода индивидуальны и требуют обследования для их выяснения.
Дефект межпредсердной перегородки
Различают вторичный и первичный дефект.
Вторичный локализуется в области овального окна и проявляется дефицитом
структуры в отличии от открытого овального окна. Этот вариант порока
составляет 70% от всех типов ДМПП (рис.74).
Рис.74.
Вторичный дефект
межпредсердной
перегородки (схема).
Первичный дефект локализуется в области центрального фиброзного
тела, составляет 20% от всех типов ДМПП и часто сочетается с полной
или частичной формой открытого атриовентрикулярного канала. Дефект
венозного синуса составляет 2-4% от всех ДМПП и локализуется в области
соединения межпредсердной перегородки с верхней полой веной, часто
сочетается с аномалиями легочных вен.
Одномерная ЭхоКГ:
- Дилатация правого желудочка.
- Объемная перегрузка правого желудочка.
- Увеличение экскурсии передней створки трикуспидального
клапана. - Парадоксальное (А, В типы) движение межжелудочковой
перегородки. - Преждевременное открытие клапана легочной артерии.
- Диастолическое трепетание передней створки трикуспидального
клапана
Двухмерная ЭхоКГ:
Прямая визуализация дефекта (рис.75).
- Вторичный дефект проявляется дефицитом структуры
в области овального окна.
Рис.75.
Вторичный дефект
межпредсердной
перегородки.
- Первичный ДМПП — визуализируется в
проекции 4-х камер с верхушки или из субкостального доступа в области
центрального фиброзного тела-место соединения межпредсердной перегородки
с межжелудочковой перегородкой (рис.76).
Рис.76.
Первичный дефект
межпредсердной
перегородки.
- Дефект венозного синуса — прямая
визуализация дефекта из субкостального доступа проксимально впадению
верхней полой вены в правое предсердие.
Дифференциальный диагноз:
- При допплер-ЭхоКГ необходимо дифференцировать нормальный
поток в верхней полой вене от шунтового через дефект. - Открытый атриовентрикулярный канал.
- Аномалия Эбштейна (при этом пороке дефект межпредсердной
перегородки или открытое овальное окно определяются в 85% случаев). - Триада Фалло.
Об организации

Глобальный Экологический Фонд (ГЭФ) – это финансовый механизм предоставления грантов и льготных кредитов странам-получателям на осуществление проектов, нацеленных на решение глобальных экологических проблем. ГЭФ был учрежден в 1991 году как экспериментальная программа Всемирного банка.
В марте 1994 года правители 73 стран-участниц решили реорганизовать Программу. 31 страна, включая 14 стран-получателей, внесли средства в размере 2 миллиарда долларов США в новый ГЭФ в ходе первого пополнения.
Ресурсы ГЭФ предназначены для финансирования проектов и деятельности по предотвращению изменения климата, сохранению биологического разнообразия, охране международных вод и предотвращению разрушения озонового слоя. Проектная деятельность по предотвращению деградации почв, опустынивания и обезлесивания также приемлема для финансирования ГЭФ, но только в случае связи с четырьмя главными областями.
ГЭФ является финансовым механизмом реализации Конвенции ООН по биологическому разнообразию, Рамочной конвенции ООН об изменении климата, Стокгольмской конвенции по стойким органическим загрязнителям и Конвенции ООН по борьбе с опустыниванием. Кроме того, в рамках выполнения Монреальского протокола ГЭФ финансирует проекты, позволяющие Российской Федерации и государствам Восточной Европы и Центральной Азии вывести из обращения озоноразрушающие вещества.
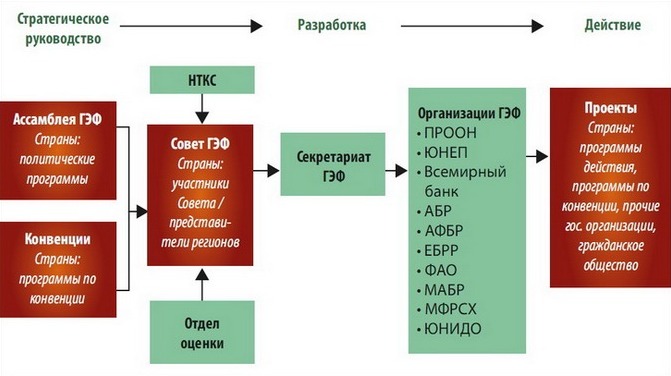
Руководящий орган ГЭФ — Ассамблея. В ее работе принимают участие представители всех 182 стран-участниц ГЭФ.
Научное и техническое руководство ГЭФ обеспечивает независимый научно-технический консультационный совет (НТКС). Главный орган управления ГЭФ по всем операционным вопросам – Совет, отвечающий за развитие, принятие и оценку оперативной политики и программ для ГЭФ. Совет собирается каждые 6 месяцев в Вашингтоне. По мере необходимости могут проводиться дополнительные встречи.
В Совет входят 32 члена: 16 представителей групп стран с развитой экономикой, 14 представителей групп развивающихся стран и 2 представителя групп стран с переходной экономикой. Представитель России выбран членом Совета ГЭФ от группы, включающей Армению, Белоруссию и Россию.
Наоко Ишии
Глава Секретариата ГЭФ
Деятельность по разработке проектов, включаемых в рабочие программы, а также контроль их реализации и следования политике и стратегии программ, осуществляет Секретариат ГЭФ, непосредственно подотчетный Совету и Ассамблее ГЭФ. Возглавляет секретариат доктор Наоко Ишии.
Что делать при выявленном гиперэхогенном фокусе?

Если врач обнаружил у ребёнка в сердце наличие гиперэхогенного фокуса, то женщине потребуется планово пройти дополнительные обследования, среди которых могут быть:
- УЗИ с допплером, направленное на исследование сердца плода;
- кардиотокографическое исследование;
- трёх- или четырёхмерное УЗИ.
Если диагноз подтвердится, то стоит получить консультацию врача-генетика, чтобы исключить возможные хромосомные патологии.
Важно! Врач может назначить исследование пуповинной крови или амниотической жидкости, но имейте в виду, что этот анализ стоит производить лишь в особых случаях, так как он несёт в себе значительный риск прерывания беременности или замирания ребёнка. Но не стоит опасаться раньше времени — если сердечная патология незначительная, то врач не предложит потенциально опасных диагностических методов, а ограничится консультацией
Но не стоит опасаться раньше времени — если сердечная патология незначительная, то врач не предложит потенциально опасных диагностических методов, а ограничится консультацией.
Суть эхокардиографии
УЗИ сердца — процесс изучения всех основных параметров и структур этого органа с помощью ультразвука.
Под воздействием электрической энергии датчик эхокардиографа испускает высокочастотный звук, который проходит через структуры сердца, отражается от них, захватывается тем же датчиком и передается на компьютер. Тот, в свою очередь, анализирует полученные данные и выводит их на монитор в виде двух- или трехмерного изображения.
В последние годы эхокардиографию все чаще применяют в профилактических целях, что дает возможность выявить аномалии сердечной деятельности на ранних этапах.
Что показывает УЗИ сердца:
- размеры сердца;
- целостность, структуру и толщину его стенок;
- размеры полостей предсердий и желудочков;
- сократимость сердечной мышцы;
- работу и строение клапанов;
- состояние легочной артерии и аорты;
- уровень давления в легочной артерии (для диагностики легочной гипертензии, которая может возникнуть при тромбоэмболии легочной артерии, например, при попадании тромбов из вен ног в легочную артерию);
- направление и скорость сердечного кровотока;
- состояние внешней оболочки, перикарда.
1
ЭХО-КГ в «МедикСити»
2
Эхокардиография в «МедикСити»
3
УЗИ сердца в «МедикСити»
Причины ВПС
В качестве основных ведущих причины в формировании пороков, чаще всего, выступают структурные и количественные хромосомные аномалии, и мутации, т.е. первичные генетические факторы.
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Что делать при наличии синдрома?
Такой диагноз обычно ставится на 4-й недели беременности, когда у плода начинает формироваться сердце, с помощью ультразвукового исследования.
При обнаружении, во время проведения планового УЗИ, уплотнения в левой полости желудочка сердца, врачами настоятельно рекомендуется провести детальное обследование на возможность обнаружения факторов, свидетельствующих о наличии у плода скрытой патологии на хромосомном уровне:
- наличие отклонений в анатомической структуре плода;
- врожденные дефекты сердца.
Обособленное обнаружение фактора гиперэхогенности левого желудочка, при отсутствии признаков хромосомной патологии, не является поводом для беспокойства. В 70% случаев гиперэхогенное образование у новорожденных не требует коррекции и угрозу для здоровья будущего ребенка, в большинстве случаев, не представляют. В 30% случаев гиперэхогенные включения незаметно проходят к концу беременности, не оставляя следов своего присутствия.
В начале 90-х годов американскими специалистами была разработана специальная система оценивания признаков генетических патологий в баллах, при использовании ультразвукового исследования. Спустя некоторое время, российские ученые усовершенствовали эту систему, инициировав учет гиперэхогенного включения, как признак хромосомной патологии в 1 балл.
Расшифровка и нормы
При обследовании плода измеряются все полости его сердца и результаты доктор сравнивает со специальными нормативами:
- длина правого желудочка – от 0,5 до 1,75 см;
- ширина правого желудочка – от 0,4 до 1,1 см;
- длина левого желудочка – от 0,9 до 1,8 см;
- ширина левого желудочка – от 0,44 до 0,89 см;
- отношение показателей ширины левого желудочка к правому – от 0,45 до 0,9 см;
- устье аорты – от 0,3 до 0,52 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
- устье лёгочной артерии – от 0,3 до 0,5 см;
- митральное отверстие – от 0,35 до 0,6 см;
- трикуспидальное отверстие – от 0,3 до 0,63 см;
- количество сердечных сокращений – от 140 до 160 ударов/минуту.
Фото 1. Гиперэхогенный фокус в левом желудочке сердца плода.
Что такое ГЭФ?
Еще советуем:Когда начинается сердцебиение у плода
Для обозначения гиперэхогенного фокусу в левом желудочке сердца плода, врачи используют характерный термин «мяч для гольфа».
Впервые этот феномен был описан в медицинской литературе в конце 19 века на Туманном Альбионе, тогда впервые и был использован данный термин.
Чаще всего такое включение обнаруживается у женщин старше 35 лет, преимущественно азиатской расы.
При ультразвуковом исследовании фокус эхогенности на мониторе имеет вид маленькой, белой точки, расположенной в районе сердца, чаще всего в левом желудочке.
При более детальном исследовании, если снимок УЗИ увеличить в несколько раз, можно увидеть хорошо различимое образование, слегка овальной формы, которая при каждом сокращении сердца как бы подпрыгивает. Именно этим объясняется употребление термина «мяч для гольфа».
В том месте, где обнаруживается гиперэхогенный фокус левого желудочка, происходит уплотнение эластичных структур сердечной мышцы.
В большинстве случаев такое уплотнение вызвано рядом сопутствующих факторов:
- отложением избытка солей кальция;
- патологиями на генетическом уровне;
- образованием дополнительной струны (своеобразной нити, натянутой от клапанов сердца к желудочкам), наличие которых в большинстве случаев не влияет на нормальную работу сердца плода.
Если формирование уплотнения в левом желудочке плода вызвано одним из вышеперечисленных факторов, то причин для беспокойства нет.
В случаях, обусловленных отложением избытка солей кальция, происходит самостоятельное рассасывание образования. Струна в большинстве случаев исчезает еще до рождения и опасности для здоровья будущего ребенка не представляет. Конечно, она может стать причиной небольших шумов, прослушивающихся в области левого желудочка, которые также в большинстве случаев проходят к третьему году жизни.

Единственной рекомендацией при обнаружении шумов в сердце, является контроль за динамикой этого образования со стороны кардиолога
Гиперэхогенный фокус в левом желудочке сердца плода может оказаться опасной патологией лишь в том случае, если его диагностированию сопутствует наличие генетического отклонения или хромосомного дефекта (появление дополнительного участка хромосомы). В 20% наличие уплотненного включения в полости сердца плода может являться признаком наличия синдрома Дауна.
Наибольшая опасность
В редких случаях гиперэхогенный фокус может сохраняться и после рождения ребенка. В такой ситуации повышается кровяное давление в левом предсердии, из-за чего недостаточное количество физиологической жидкости попадает в правое предсердие. Среди последствий такой патологии отмечают кислородное голодание внутренних органов. При несвоевременной диагностике возможна даже смерть плода от гипоксии — кислородного голодания.
Ребенок, рожденный с данной патологией, на протяжении первых лет жизни может испытывать следующие симптомы:
- Повышенная усталость, которая выражается в сонливости и нежелании играть длительное время.
- Апатия.
- Приступы острой боли в области сердца, которые возникают из-за нарушений в его работе.
- Одышка, особенно при небольших физических нагрузках, например при подъеме по лестнице, активных играх.
- Учащенное сердцебиение. Данный симптом может быть как постоянным, так и периодическим.
- Отечность конечностей, которая наиболее заметна в вечернее время, а также утром, если ребенок выпил воды на ночь.
- Бледность кожных покровов, иногда синюшность.
- Холодные руки даже в жаркую погоду.
Кроме этого, иногда отмечаются приступы тахикардии и учащенного дыхания. В подобных случаях необходимо поставить ребенка на учет к кардиологу. Он назначит соответствующее лечение, которое поспособствует снятию симптоматики у больного ребенка. К 4-хлетнему возрасту ребенок либо самостоятельно «перерастет» заболевание, либо может потребоваться медикаментозное лечение или хирургическое вмешательство.
Основные направления деятельности по проекту:
Мероприятия проекта реализуются по трем основным направлениям:
Компонент 1. Создание институционального нормативно-правового и кадрового потенциала с целью внедрения и функционирования системы экологически безопасного регулирования в области утилизации ПХБ, включающий:
- Усилие политического регулирования и нормативно-правовой базы деятельности по обращению с ПХБ;
- Ознакомление сотрудников федеральных и государственных учреждений, таможенных органов, неправительственных организаций и лиц, работающих с ПХБ, с руководящими документами относительно ПХБ-загрязненного оборудования и материалов;
- Принятие мер по экологически безопасному регулированию в области безопасной ликвидации отходов, содержащих ПХБ и охраны труда.
Компонент 2.
- Утверждение методов анализа ПХБ;
- Создание 3-4 лабораторий, аккредитованных для анализа ПХБ;
- Проведение расширенной инвентаризации трансформаторного оборудования (50 000 единиц);
- Создание базы данных оборудования, содержащего ПХБ, и системы маркировки такового оборудования.
Компонент 3. Экологически безопасное регулирование и утилизация оборудования и отходов, загрязненных ПХБ.
- Создание системы экологически безопасной упаковки, хранения и транспортировки ПХБ;
- Выбор технологии экологически безопасной утилизации ПХБ; и
- Экологически безопасная утилизация 3 800 тонн ПХБ.
В настоящее время мероприятия проекта сфокусированы на реализации компонентов 1 и 2. Так, проекты нормативно-правовых актов, регулирующих обращение с ПХБ-содержащим оборудованием и материалами, подготовлены и направлены на согласование в федеральные органы исполнительной власти. Осуществляется отбор проб трансформаторного масла на объектах электроснабжения и электрификации ОАО «РЖД». Первым этапом инвентаризации (5 000 единиц оборудования) охвачены 5 железных дорог. На базе Научно-производственного центра по охране окружающей среды ОАО «РЖД», РГУ нефти и газа им. И.М. Губкина и независимых организаций создаются лаборатории по анализу ПХБ в изоляционных жидкостях. В рамках проекта ОАО «РЖД» был построен завод по термическому уничтожению опасных отходов, в том числе ПХБ-содержащих. Официальное открытие завода состоялось 28 июля 2015 г. в г. Ярославле.
В рамках реализации проекта к сотрудничеству привлекаются новые партнеры. Так, активное взаимодействие по программе привлечения собственников энергетического оборудования к инвентаризации осуществляется с ФГУП «Российское энергетическое агентство».