Какие бывают аномалии развития полового члена
Содержание:
- Как лечить крипторхизм?
- Этапы формирования уретры. Классификация
- Гормональное и экологическое воздействие
- Нужно ли показывать ребенка с гипоспадией урологу в подростковом возрасте?
- Симптомы и виды нарушения
- Как поставить диагноз водянки яичка?
- Диагностика гипоспадии
- Оперативное лечение
- В чем суть операций при мегауретере?
- Что общего между сообщающейся водянкой оболочек яичка и паховой грыжей?
- Какие дополнительные исследования могут потребоваться?
- Крипторхизм: последствия
Как лечить крипторхизм?
Лечение крипторхизма может быть консервативным, оперативным и комбинированным.
Консервативная терапия представлена гормональными средствами, которые назначают ребенку примерно в 2-летнем возрасте. Проводят гормональную терапию по строгим показаниям после определения уровня гормонов в крови при эндокринных нарушениях, обусловленных двусторонним крипторхизмом. Назначение гормональных средств без учета уровня гормонов в крови может привести к нарушению равновесия в функции эндокринных желез ребенка. Наиболее консервативная терапия эффективна при паховом крипторхизме. В то же время у большинства пациентов на фоне этого лечения самостоятельное возведение яичка наступает редко. А потому либо гормональная терапия применяется совместно с хирургическим вмешательством, либо достаточной оказывается сама лишь операция.
Основным методом лечения крипторхизма является хирургическое опускание яичка в мошонку до наступления морфологических изменений в его ткани, то есть в возрасте до 2 лет. Оперировать лучше в один этап. Двухэтапную операцию применяют в тех случаях, когда даже при максимальной мобилизации не удается свести яичко в мошонку.
Основным принципом оперативного вмешательства является удлинение элементов семенного канатика без его скелетирования путем выпрямления сосудисто-нервного пучка. Существует несколько способов орхидопексии, которые можно разделить на две группы:
- одномоментные сводки с фиксацией яичка к мясистой оболочке мошонки (метод Петривальського);
- двомоментные сводки с фиксацией яичка к фасции бедра (орхопепсия по Торека-Герцену; Байло-Китли).
Операция по Петривальському. Указательный палец левой руки (при правостороннем крипторхизме) или правой (при левостороннее аномалии) проводят до дна соответствующей половины мошонки, раздвигая мягкие ткани. Над пальцем, отступая от шва мошонки наружу, делают поперечный разрез кожи длиной 0,8-1 см
Тупым путем с помощью зажима осторожно отделяют мясистую оболочку мошонки от кожи, формируя ложе для яичка. При этом на мясистую оболочку накладывают два шелковые держатели, между которыми делают разрез
Через это отверстие проводят зажимы, захватывают яичко за остатки влагалищного отростка брюшины и обратным движением зажима продвигают яичко в рану. Далее фиксируют яичко за остатки влагалищного отростка к мясистым оболочкам 2-3 узловатыми швами.
Операция Торека-Герцена. Делают разрез в паховой области, как при удалении грыжи. Послойно открывают переднюю стенку пахового канала
Осторожно выделяют влагалищный отросток брюшины и в продольном направлении рассекают переднюю его стенку. Брюшину, покрывающую семенной канатик, перерезают спереди в поперечном направлении
Отверстие в брюшине обрабатывают, как грыжевую стенку. Дистальный отдел влагалищного отростка отсекают, оставив небольшую его часть у яичка (поводок яичка), которую прошивают прочной лавсановой нитью. Свободные концы не срезают. Через нижний угол раны вводят корнцанг и готовят место для яичка. В самом низком участке рассекают кожу мошонки над раскрытыми браншами корнцанга, введенного через образованный тоннель. Корнцанг задирают и проводят через рану мошонки. Затем захватывают им свободные концы лавсановой нити, прошитой через поводок яички, опускают яичко в мошонку и выводят концы нитей наружу. На внутренней поверхности бедра в соответствии с уровнем рассечение мошонки разрезом в 2-3 см обнажают широкую фасцию, в которой пришивают яичко белковой оболочки. Края разреза кожи мошонки сшивают с краями разреза кожи бедра, образуя таким образом бедро-мошоночный анастомоз. Паховый канал зашивают, как при удалении грыжи. Через 2-4 месяца по временному ложу яичко пересаживают мошонку. Яичко с мошонки не выводят наружу, а отдельными швами фиксируют к фасции бедра за остатки Гунтерового тяжа. Края разреза на бедре и мошонке сшивают. Через 2-3 месяца кожный анастомоз высекают и зашивают рану.
В последнее время появились сообщения о эндоскопическом сведеним яичка при абдоминальной форме крипторхизма. Больным с абдоминальным односторонним крипторхизмом и коротким семенным канатиком выполняют лапароскопическую орхиэктомию. При двусторонней такой патологии описаны случаи аутотрансплантации яичка с подключением его к нижним подложечным сосудам с помощью микрососудистой техники.
Этапы формирования уретры. Классификация
Гипоспадия – врожденный дефект, который возникает из-за нарушения развития уретры между 8 и 20 неделями беременности. Наружные половые органы идентичны у плодов мужского и женского пола до 8 недели гестации. В основном под влиянием тестостерона и его активного метаболита — дигидротестостерона — половые органы развиваются по мужскому типу. По мере роста фаллоса уретральная дорожка развивается от основания до головки полового члена.
По классической теории считается, что уретральные валики сливаются в области передней уретры, формируя трубчатую пенильную уретру и срединный шов. Формирование же головчатого отдела уретры происходит навстречу к уже сформированной стволовой части. Этим объясняется высокая частота венечных гипоспадий.
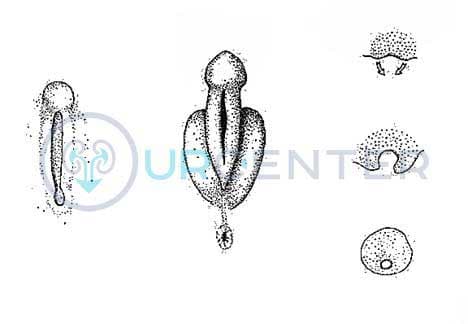
Крайняя плоть в норме образуется как разрастание кожи вокруг венечной борозды, которая растет циркулярно и сливается вокруг и над головкой. Нарушение слияния уретральных валиков препятствует процессу замыкания крайней плоти, в результате препуций при гипоспадии расположен по дорзальной поверхности в виде капюшона. В редких случаях может иметь место сохранная крайняя плоть с расщепленным меатусом – мегаломеатус.
Хорда (вентральное искривление ствола полового члена) часто сочетается с дистальной гипоспадией (до 90% случаев) и практически у всех пациентов с проксимальными формами. Возникает это из-за диспропорции роста кавернозных тел и изменённой уретры.
Гипоспадия классифицируется в зависимости от расположения наружного отверстия мочеиспускательного канала. Несмотря на то, что было предложено несколько классификаций, большинство хирургов применяют ту, что была описана Barcat и модифицирована Duckett, который оценивал формы гипоспадии после выпрямления кавернозных тел.
Гипоспадия подразделяется на:
- Переднюю (головчатая и венечная);
- Среднюю (дистально-стволовая, средне-стволовая и проксимально-стволовая);
- Заднюю (члено-мошоночная, мошоночная и промежностная).
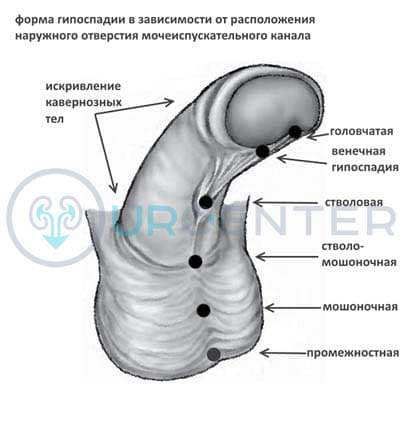
Головчатая гипоспадия характеризуется расположением наружного отверстия уретры на головке полового члена, крайняя плоть дисплазирована, половой член чаще не искривлен. Выполняется одноэтапная коррекция.
При венечной форме гипоспадии наружное отверстие уретры располагается под головкой полового члена. Это наиболее часто встречаемая форма. Крайняя плоть расщеплена, искривление встречается чаще, чем при головчатой. Выполняется одноэтапная коррекция.
Стволовая гипоспадия – отверстие расположено где-либо на стволе полового члена, фиброзная хорда более выраженная, искривление имеет больший градус. Чаще выполняется одноэтапная коррекция.
Мошоночная гипоспадия – меат расположен в области мошонки, она расщеплена, может быть транспозиция полового члена в верхнюю или среднюю треть, кавернозные тела искривлены, губчатое тело уретры дисплазировано, требуется его удаление и реконструкция, мочеиспускание по женскому типу. При данной форме гипоспадии необходима корпоропластика. Предпочтительнее двухэтапные методики.
Промежностная гипоспадия относится к еще более проксимальной. Отмечается выраженная фиброзная ткань по вентральной поверхности полового челна с его искривлением. Большой дефект недостающей уретры, требующей реконструкции. Реконструкция кавернозных тел необходима. Предпочтительнее двухэтапные методики.
Передняя гипоспадия встречается в 50 % случаев, средняя — в 20%, задняя — в 30%.
Гормональное и экологическое воздействие
Большинство случаев гипоспадии протекают изолированно, но возможны и сопутствующие аномалии, например, развитие одностороннего крипторхизма и микропениса. Возникновение этих сопутствующих заболеваний свидетельствует о дефиците гормонального влияния в процессе эмбриогенеза.
В развитии половых органов решающую роль играют андрогены и эстрогены, и в случае их дисбаланса в спектре врожденных аномалий полового члена можно увидеть различные отклонения.
Одно из клинических открытий, подтверждающих эту теорию, – уменьшение аногенитального расстояния у мальчиков с гипоспадией в результате нарушения пренатального воздействия андрогенов. Другие исследования подчеркивают потенциальное влияние на развитие гипоспадии химических веществ окружающей среды, нарушающих эндокринную систему.
Преимущественно этот вывод основан на исследованиях, в которых воздействие синтетических эстрогенов на беременных мышей вызывало гипоспадию у мышат. Однако из-за значительных различий между видами остается спорным вопрос о том, оказывает ли аналогичное гормональное воздействие существенное влияние на человека.
Другая важная гипотеза постулирует, что некоторые мужские репродуктивные расстройства – крипторхизм, гипоспадия, мужская субфертильность и рак яичек – взаимосвязаны и происходят из-за нарушения развития яичек. Это состояние известно как синдром дисгенезии яичек. Такое нарушение могло быть вызвано влиянием всех перечисленных выше этиологических факторов.
Нужно ли показывать ребенка с гипоспадией урологу в подростковом возрасте?
При росте полового члена в подростковом возрасте и появлении вторичных половых признаков нередко возникает вторая волна проблем связанных с перенесенными ранее операциями. Нередко усиливается деформация полового члена из-за ограничения роста созданной части уретры или сохранившихся эмбриональных рубцов на кавернозных телах. В уретре могут расти волосы, если сделана она была, хотя бы частично, из кожи мошонки, имеющей в своем составе волосяные фолликулы. На волосах происходит оседание нерастворимых мочевых солей и формирование камней, которые могут служить препятствием при мочеиспускании. Резкое расширение созданной уретры – дивертикул накапливает мочу и проявляется подтеканием мочи после мочеиспускания. Дивертикулы иногда сочетаются с сужениями созданной уретры.
Осмотры лучше проводить в возрасте 13-14 лет. Если с момента операции ко времени осмотра прошло более 10 лет, вполне вероятно, что специалист гипоспадиолог, располагая современными средствами и методами коррекции, найдет возможность решить проблемы пациента. Часто это можно сделать неоперативными методами или просто советом.
Гормональные исследования и анализ спермограммы в возрасте 16-17 лет помогут правильно оценить особенности половой системы у мальчика и его способность к оплодотворению.
Симптомы и виды нарушения
В первую очередь проявлением патологии является выход мочи не из середины головки, а из нетипичного места. Кроме того могут наблюдаться и другие симптомы:
- нарушение мочеиспускания (дизурия);
- сложности с опорожнением мочевого пузыря;
- учащение позывов к мочеиспусканию;
- искривление полового органа (обычно наблюдается во взрослом возрасте);
- сложности при интимной близости (у взрослых).
Среди нарушений можно выделить не только искривление члена, но и раздвоение головки, отсутствие губчатого тела либо недоформирование пениса.
В зависимости от расположения гипоспадии выделяют несколько основных видов патологии:
- Головчатая. Уретра располагается на головке, но смещена относительно стандартного расположения.
- Венечная. Уретра располагается в зоне венечной борозды. Струя у ребенка проходит в сторону половых органов. При этом уретральный канал значительно сужается.
- Стволовая. Отверстие располагается в нижней части полового органа. При этом пенис серьезно искривлен, а в некоторых случаях может отмечаться сужение уретры и стеноз отверстия.
- Мошоночная. Выход уретры расположен в районе мошонки. При такой патологии половой орган имеет небольшие размеры. Опорожнение мочевого пузыря может осуществляться только в положении сидя.
- Промежностная. Это нарушение больше напоминает широкую воронку, расположенную в зоне промежности. Половой член серьезно искривлен, а его размер уменьшен.
- Гипоспадия типа хорды характеризуется недоразвитостью уретрального канала, его укорочением. Выход канала расположен в стандартном месте, а вокруг него отмечаются эмбриональные рубцы.
Существует множество причин нарушения:
- Наследственный фактор. Риск развития патологии у ребенка, отец которого страдал нарушением, гораздо выше, чем у его ровесников.
- Гормональные сбои у беременной в период развития эмбриона. Недостаток мужских гормонов может привести к нарушению развития полового органа и мочевыводящего канала. Одним из них является неопущение яичек. Такие патологии не редки у матерей, которые предварительно проходили лечение от бесплодия либо применялись новые технологии зачатия. Медиками установлено, что нарушение зарождается на 10 неделе развития эмбриона.
- Генетические нарушения в организме будущей матери.
- Экологическая ситуация в регионе проживания. Сложная экологическая обстановка может привести к появлению различных патологий в организме женщины, что может отразиться на развитии эмбриона.
- Перенесенные будущей матерью заболевания: краснуха либо грипп.
- В редких случаях гипоспадия у детей может развиваться из-за применения беременной лака для волос, содержащего вредные вещества.
Как поставить диагноз водянки яичка?
Заболевание протекает обычно с очевидными внешними проявлениями – набухание (увеличение объема) мошонки с одной или с двух сторон. Увеличение мошонки может уменьшаться или исчезать ночью, когда ребенок находится в горизонтальном положении, и вновь появляться при бодрствовании. Это свидетельствует в пользу сообщающейся водянки оболочек яичка. Увеличение мошонки иногда наблюдается также и при напряжении или «надувании» живота.
Субъективные ощущения незначительны. Жалобы отмечаются редко. При остро возникшей, инфицированной или напряженной водянке могут наблюдаться болевые ощущения.
Для установления правильного диагноза используется УЗИ – ультразвуковое исследование паховых каналов и органов мошонки и дуплексное исследование сосудов яичка.
УЗИ нередко позволяет обнаружить проблему с другой стороны – например, невидимую при осмотре паховую грыжу или кисту семенного канатика.
Иногда увеличение мошонки и паховой области то появляется, то исчезает, причем при осмотре врача может отсутствовать. Тогда решить вопрос о диагнозе помогает фотография, выполненная при появлении припухлости в мошонке или паховой области сделанная родителями.
Диагностика гипоспадии
Гипоспадию следует диагностировать при рождении (за исключением случаев гигантского отверстия мочеиспускательного канала с интактной крайней плотью). При диагностике необходимо указать местные изменения.
• Положение, поверхность и ширину отверстия мочеиспускательного канала.
• Наличие атрезии уретры и разделения губчатого тела.
• Внешний вид кожи, покрывающей крайнюю плоть, и мошонки.
• Размер пениса.
• Изгиб пениса при эрекции. При диагностическом обследовании также оценивают сопутствующие нарушения, в том числе:
• крипторхизм;
• открытый влагалищный отросток или паховую грыжу (в 9–15 % случаев).
Тяжелые гипоспадии с одно- или двусторонним непальпируемым яичком либо с подозрением на патологию половых органов требуют полного генетического и эндокринологического обследования сразу же после рождения (для исключения нарушений половой дифференцировки, особенно врожденной гиперплазии надпочечников). Отделение мочи по каплям и вздутие уретры жидкостью требуют исключения стеноза отверстия мочеиспускательного канала. Распространенность аномалий развития верхних мочевых путей (ВМП) не отличается от выявляемой среди населения, за исключением очень тяжелых форм гипоспадий.
Лечение гипоспадии
Для принятия решения важно разделить функционально необходимые и эстетически оправданные процедуры.
Функциональные показания к операции следующие.
• Проксимально расположенное отверстие мочеиспускательного канала.
• Вентральное отклонение струи мочи.
• Стеноз отверстия мочеиспускательного канала.
• Искривление пениса.
Косметические показания, связанные с психологическими особенностями родителей и в будущем пациента, следующие.
• Патологически расположенное отверстие мочеиспускательного канала.
• Расщепление головки.
• Поворот пениса с патологическим расположением кожного лоскута.
• Вид кожи, покрывающей крайнюю плоть.
• Транспозиция пениса и мошонки.
• Расщепление мошонки.
Поскольку все хирургические процедуры сопровождаются риском развития осложнений, крайне важно провести подробное предоперационное консультирование родителей.
Видео : https://www.pedurology.ru/chto-i-kak-my-lechim/video-detskaya-urologiya/36-gipospadiya-uretroplastika.html
Цели лечения
По возможности исправить изгиб полового члена, сформировать новую уретру адекватного размера, подведение нового отверстия мочеиспускательного канала к кончику головки пениса и достижение в целом хорошего косметического результата. Необходимо применять увеличивающие очки и специальные тонкие синтетические рассасывающиеся шовные материалы (6/0–7/0). При небольших размерах пениса и для повторных операций при гипоспадии в предоперационном периоде целесообразно провести гормональную терапию с помощью местного или парентерального назначения тестостерона, дигидротестостерона, бета-хорионического гонадотропина.
Возраст проведения операции
Обычно оперативное лечение первичных гипоспадий проводят в возрасте 10–24 мес. Однако недавно описана более ранняя реконструкция в возрасте 6 мес. в отдельных случаях.
Искривление полового члена, гипоспадия типа хорды.
Если имеется искривление полового члена, оно обычно поддается коррекции путем обнажения полового члена (от кожных хорд) и иссечения соединительной ткани истинных хорд на вентральной поверхности полового члена. Пластинка уретры содержит соединительную ткань с большим количеством сосудов, и во многих случаях не вызывает искривления. Остаточные хорды (изгиб) вызваны диспропорцией пе- щеристых тел, и при их выявлении пенис необходимо выпрямить, в основном с помощью дорсальной ортопластики (модификация метода дорсальной ортопластики пещеристых тел (операция Несбита)).
Рис. гипоспадия типа хорды ( гипоспадия без гипоспадии )
Сохранение обильно васкуляризованной пластинки уретры
В основе репарации гипоспадии у детей лежит сохранение хорошо кровоснабжаемой пластинки уретры. Ее использование для проведения реконструкции уретры стало основой коррекции гипоспадий. Если пластинка уретры широкая, ее можно свернуть в трубку по методу Thiersch–Duplay. Если пластинка слишком узка, для сворачивания рекомендуется провести разрез по ее средней линии, вызывающий расслабление, а затем проводят реконструкцию по методу Snodgrass-Orkiszewski как при дистальных, так и при проксимальных гипоспадиях (хотя в последнем случае частота развития осложнений выше). При проксимальных гипоспадиях и патологическом состоянии или недостаточной ширине пластинки предпочтительней использовать метод накладки. Для дистальных форм гипоспадий существует ряд других методов (например, метод Mathieu, удлинение уретры и др.
Оперативное лечение
Учитывая психологические факторы, анестезиологическое пособие и технические аспекты оперативного лечения, оптимальный возраст для коррекции от 6 до 18 месяцев. При маленьких размерах полового члена и головки целесообразно проведение предоперационной гормональной терапии.
Подготовительные мероприятия
Для уменьшения стресса ребенка во время лечения, мы применяем предоперационные седативные средства, минимальный период нахождение ребенка без матери, каудальную анестезию, при которой обеспечивается пролонгированное обезболивание после вмешательства на сроки до 6-8 часов.
Ход вмешательства
Так же при коррекции в нашем отделении используется рассасывающийся шовный материал, не требующий снятия швов. Весь послеоперационный период ребенок находится в двух памперсах, что позволяет максимально снизить дискомфорт маленького пациента, тем самым обеспечивая полную активность. Все вышесказанное способствует максимальному устранению возможно стресса у ребенка до вмешательства, вовремя и в послеоперационном периоде.
Оперативное лечение в нашей клинике проводится по самым современным методикам. Используется микрохирургический инструментарий, оптическое увеличение и рассасывающийся шовный материал.
Таким образом, мы делаем все возможное, чтобы максимально снизить стресс у маленького пациента и получить лучший функциональный и косметический результат.
В чем суть операций при мегауретере?
Основной вид выполняемых при мегауретере пластических операций называется реимплантация мочеточника. Смысл операции сводится к отсечению мочеточника от мочевого пузыря выше сужения, и созданию нового соединения (анастомоза), свободно пропускающего мочу сверху вниз и препятствующего забросу мочи (рефлюксу) в почку. Для предотвращения рефлюкса нижнюю часть мочеточника проводят в туннеле под слизистой мочевого пузыря, в результате чего образуется клапан, смыкающийся при заполнении мочевого пузыря. Во время вмешательства в мочеточники и мочевой пузырь устанавливаются дренажные трубочки, обеспечивающие хорошее заживление анастомоза и предотвращающие просачивание мочи через швы. Мочевые дренажи удаляются на 7 –14 сутки послеоперационного периода. Хорошие результаты лечения по нашим данным составляют более 90%.
В особенно тяжелых случаях двухстороннего мегауретера (чаще это вторичный мегауретер), может потребоваться этапное лечение. Первым этапом мочеточник пораженной почки выводится на кожу (уретеростома) для обеспечения свободного оттока мочи, устранения инфекции и максимального восстановления функции почки. При рефлюксирующем гидроуретеронефрозе возможно отведение мочи из мочевого пузыря посредством катетера или путем формирования везикостомы – временного трубчатого канала между мочевым пузырем и кожей.
После максимально возможного восстановления функции почек и тонуса мочеточников обычно выполняется реимплантация мочеточника и закрытие уретеростомы или везикостомы. Обеспечивается беспрепятственный отток мочи из почки, что благоприятно сказывается на ее функции и служит профилактикой обострений пиелонефрита. Кроме того, «разгруженный» мочеточник постепенно сокращается, что позволяет провести второй этап лечения — его реимплантацию.
Что общего между сообщающейся водянкой оболочек яичка и паховой грыжей?
Паховая или пахово-мошоночная грыжа образуется у детей с широким незаращенным влагалищным отростком брюшины. В открытый влагалищный отросток брюшины проникает не только жидкость из брюшной полости, но и могут выходить подвижные органы брюшной полости (петля кишечника, прядь сальника, придатки у девочек и др.), что характеризует «косую» паховую или пахово-мошоночную грыжи.
У взрослых – паховые грыжи отличаются от таковых у детей. Они связаны с дефектами мышц и сухожилий передней брюшной стенки, возникающими при нагрузках. В детском возрасте такие грыжи встречаются крайне редко. Поэтому операции при паховых грыжах у детей и взрослых выполняются различными методами.
Какие дополнительные исследования могут потребоваться?
Уродинамическое функциональное исследование накопительной и эвакуаторной функций мочевого пузыря очень часто бывает полезно для выбора обоснованной тактики и адекватной терапии мегауретера. Проводится путем измерения давления в мочевом пузыре при введении в него жидкости через уретральный катетер. Повышенное давление в мочевом пузыре может поддерживать расширение мочеточника или вызывать его дальнейшее прогрессирование.
Ошибки при выполнении различных исследований не являются редкостью, затрудняя верную интерпретацию результатов, а иногда и провоцируя хирурга на выполнение неоправданных вмешательств или излишне длительное наблюдение. Поэтому проверка сомнительных исследований требуется довольно часто.
Крипторхизм: последствия
Если крипторхизм у детей не лечить, возникают серьезные проблемы, такие как:
- рак яичек. Нельзя сказать, что лечение полностью исключает риск развития злокачественных новообразований яичек в зрелом возрасте, но значительно снижает его;
- Репродуктивные дисфункции. К ним относятся: снижение общей фертильности (способности производить потомство), меньшее количество сперматозоидов в эякуляте и плохое качество спермы;
- Патология сперматозоидов в виде перекрута яичка. У мужчин с крипторхизмом проблемы со семенным канатиком, по которому сперма попадает в половой член, встречаются в 10 раз чаще;
- Травма яичек. Если яичко смещено из-за крипторхизма, оно может быть травмировано. Например, если он расположен в паховой области, его легко можно травмировать из-за давления в лобковой области;
- Паховая грыжа. Поскольку яичко не опустилось в мошонку, переход между брюшной полостью и паховым каналом может быть слишком рыхлым. Это позволяет части кишечника переместиться туда.












