Что делать, если мокнет пупок у новорожденного
Содержание:
- КЛИНИЧЕСКАЯ КАРТИНА
- Что это такое
- Внешние абсцессы на животе
- Как поддержать свое здоровье
- Когда нужно срочно обратиться к врачу
- Препараты противопоказанные при асците
- Профилактика выделений из пупочной зоны
- Как проводится процедура
- Методы лечения рефрактерного асцита согласно рекомендациям EASL
- Чем обрабатывать пупочную ранку?
- Как осуществить правильный уход за пупком?
- Правила ухода для заботливых родителей
- Диагностика и лечение
- Реабилитация после маммопластики по дням
- Можно ли купать младенца с мокнущей пупочной ранкой?
- Медикаментозное лечение
- Важные моменты периода реабилитации
- Главные отличия аллергической и инфекционной сыпи
- Воспалительные процессы
КЛИНИЧЕСКАЯ КАРТИНА
Инвагинация кишок в большинстве случаев начинается внезапно, на фоне полного здоровья. Ребенок становится резко беспокойным, плачет, сучит ножками, отказывается от еды. Лицо приобретает страдальческое выражение. Приступ беспокойства заканчивается также внезапно, как и начинается, но через короткий промежуток времени повторяется вновь. Приступы болей в начале заболевания бывают частыми, с небольшими интервалами затишья (5–10 мин). Это связано с волнами кишечной перистальтики и продвижением инвагината внутри кишки.
Вскоре присоединяется рвота, которая имеет рефлекторный характер и связана с ущемлением брыжейки инвагинированного участка кишки. В более поздние сроки заболевания рвота обусловлена непроходимостью кишечника.
Температура тела чаще всего бывает нормальной, но может быть и повышенной. «Светлые» промежутки между схватками постепенно становятся более продолжительными, а приступы теряют остроту, но сопровождаются двигательным беспокойством ребенка. Общее состояние ухудшается: ребенок становится вялым, адинамичным, теряет интерес к окружающему. В первые часы заболевания может быть нормальный стул за счет опорожнения дистального отдела кишечника. Спустя некоторое время из прямой кишки вместо каловых масс отходит темная кровь, перемешенная со слизью — «малиновое желе».
Стул в виде «малинового желе» — один из важнейших патогномоничных симптомов ИК. При осмотре ребенка выявляют признаки интоксикации:
- бледность кожных покровов,
- сухость слизистых,
- тахикардия,
- повышение температуры тела.
При пальпации живота могут определять опухолевидное образование в виде гладкого малоподвижного, слегка болезненного валика, мягкоэластичной консистенции в правом мезогастрии. Опухолевидное образование — второй патогномоничный признак ИК. Из дополнительных симптомов илеоцекальной инвагинации при пальпации живота можно определить запустевание правой подвздошной области (симптом Данса) вследствие смещения слепой кишки вверх при ее внедрении.
В течение заболевания традиционно выделяют несколько стадий:
- 1 — начальные признаки инвагинации (до 12 ч);
- 2 — выраженные клинические проявления (12–24 ч);
- 3 — начинающиеся осложнения (до 48 ч);
- 4 –выраженные тяжелые осложнения (более 48 ч).
Собственные наблюдения показали, что временные границы этих стадий весьма условны. Описанная типичная клиническая картина характерна для илеоцекальной инвагинации у детей до 1 года. У детей старше года, а также при других видах инвагинации клиническая картина смазанная, что привносит определенные сложности в диагностику заболевания. Возможность быстрого развития структурно-ишемических нарушений в кишечной стенке и осложнений со стороны брюшной полости с тяжелыми патофизиологическими нарушениями в организме маленького пациента диктуют необходимость своевременной диагностики и лечения заболевания.
Что это такое
Площадь барабанной полости — около 1 см³. В воздушной среде полости располагаются три слуховых косточки (наковальня, молоточек, стремечко), передающие звуковые колебания на внутреннее ухо. С одной стороны полость ограничена барабанной перепонкой, с другой закрыта основанием стремечка. При экссудативном среднем отите у выпотной жидкости есть только один путь эвакуации — через евстахиеву трубу в носоглотку.
Но диаметр слуховой трубы исчисляется миллиметрами, а ее перешеек составляет 0,8 мм. Вязкая, густая жидкость не может пройти через столь узкое пространство. Накопление этой жидкости и вызывает снижение слуха — из-за нее страдает проводимость звука, возникает эффект аутофонии.
Внешние абсцессы на животе
 Абсцесс – это локальное воспалительное заболевание, при котором в ткани образуется гнойная полость, ограниченная достаточно плотной капсулой. Её организм формирует, чтобы защитить окружающие ткани и органы от воспалительного процесса и вызвавших его микроорганизмов. Но постепенно количество гноя увеличивается, и он может расплавить капсулу или порвать её, изливаясь наружу или под кожу.
Абсцесс – это локальное воспалительное заболевание, при котором в ткани образуется гнойная полость, ограниченная достаточно плотной капсулой. Её организм формирует, чтобы защитить окружающие ткани и органы от воспалительного процесса и вызвавших его микроорганизмов. Но постепенно количество гноя увеличивается, и он может расплавить капсулу или порвать её, изливаясь наружу или под кожу.
Формируется абсцесс, если под кожу через небольшие ссадины, раны и другие, даже микроскопические повреждения проникают болезнетворные микроорганизмы. Такой абсцесс на животе проявляет себя явными признаками:
- покраснением кожи,
- припухлостью,
- образованием плотного инфильтрата.
Кожа вокруг него горячая на ощупь, а часто повышается и общая температура организма.
Также могут возникнуть и общие симптомы:
- недомогание,
- слабость,
- признаки интоксикации и так далее.
Лечение такого абсцесса достаточно простое:
- хирург вскрывает полость,
- удаляет из неё гной, промывая бактерицидными препаратами.
- После этого полость ушивается, но на несколько дней в ней в ней остаются дренажные трубки, через который её промывают и вводят лекарства.
Полезная информация по теме:
- Вызов хирурга на дом
- Стержневая мозоль
- Нарыв на пальце
- Вросший ноготь
- Панариций
- Удаление бородавок
- Удаление кондилом
- УЗИ брюшной полости
- Удаление папиллом
- Лечение пролежней
- Рентген
- Снятие швов
- Гастроскопия
- Колоноскопия
Как поддержать свое здоровье
Для того чтобы восстановительный период прошёл без осложнений и женщина быстро пришла в норму после родов следует внимательнее отнестись к своему здоровью и помочь себе. В первые 2 месяца после родов следует выполнять несколько рекомендаций, которые помогут избежать неприятных заболеваний и подарят здоровье женским органам.
- Половой покой. Многие женщины, идя на поводу желаний мужа, возобновляют интимную жизнь раньше положенного срока. Этого делать ни в коем случае нельзя. Несоблюдение полового покоя может привести к инфицированию матки, что в свою очередь может обернуться серьезным заболеванием. Самым распространенным заболеванием матки является эндометрит. Серьёзность болезни заключается в продолжительном лечении, которое может поставить запрет на грудное вскармливание. Неправильно пролеченный эндометрит приводит к бесплодию и хроническому не вынашиванию.
- Зарядка для влагалища. Комплекс упражнений Кегеля поможет быстро восстановить упругость мышц влагалища и тазового дна. Это убережет вас от опущения влагалища, непроизвольного мочеиспускания и смещения внутренних органов. Упражнения эти настолько просты, что их можно выполнять в любом месте. Вам нужно только понять какие мышцы надо тренировать. Для этого пройдите элементарный тест. При походе в туалет задержите мочеиспускание и опять его возобновите. Именно эти мышцы и надо сжимать во время упражнений. Сжимайте и разжимайте мышцы в любое свободное время. Задерживать мышцы сжатыми нужно несколько секунд, постепенно увеличивая это время. Ежедневные упражнения очень быстро приведут ваши половые органы в норму после родов.
- После возобновления интимной жизни следите за микрофлорой вагины. Если вы чувствуете сухость и дискомфорт, можно использовать специальные смазки. Смазки нужно выбирать нейтральные без добавок и ароматизаторов. После прекращения лактации микрофлора влагалища восстановится, и вы забудете про это неприятное явление.
Ответственность контрацепции после родов
При соблюдении всех правил вы быстро оправитесь от родов и ваше влагалище примет первоначальную форму. Избегайте переохлаждений и сильных физических нагрузок, берегите себя и в этом случае вам удастся избежать послеродовых осложнений, которые требуют длительного лечения
Счастье материнства не должно омрачаться болезнью мамы, иначе ваш малыш может недополучить самого важного – маминых улыбок
Прохождение ребенка по родовому каналу сказывается на внешнем виде путей. Матка, влагалище, промежность, лобок и половые губы после родов деформируются. В большинстве случаев изменения обратимы, и являются естественной реакцией тканей на процесс изгнания плода. Реже возникают осложнения, которые не проходят самостоятельно и требуют медицинского вмешательства.
Половые органы женщины делятся на внутренние и внешние. Совокупность последних образует вульву, вход в родовые пути. Ко внутренним относятся: матка, шейка, трубы, яичники, влагалище. Наружные включают губы (малые и большие), промежность, лобок, преддверие во влагалище, клитор, уретру, железистые структуры.
Внешний вид половых органов после родов не радует женщин. Перенеся огромную нагрузку, они выглядят соответствующе. Ткани повреждаются, отекают, меняют окрас. Общую картину усугубляют результаты акушерских манипуляций – эпизиотомия, наложение щипцов и прочее.
Как выглядят половые органы женщины после родов:
- вагина растягивается, сглаживается рельефность, отекают ее стенки;
- набухают губы, увеличиваются в размерах;
- багровеет, приобретает синюшный оттенок вся область вульвы;
- промежность становится болезненной, мышцы тазового дна дряблыми.
Часто повреждаются малые половые губы, на них образуются шишки, уплотнения. Наложенные швы на разрывы или акушерские разрезы в первые дни после родов еще свежи, при неправильном уходе или осложнениях могут кровоточить. Для восстановления прежних форм и функций гениталий нужно время.
Что происходит с половыми губами после родов:
- в раннем периоде – они набухают, становятся болезненными, увеличиваются;
- со временем, через 4-6 недель, если нет осложнений, синяки и отеки исчезают, ткани возвращаются к прежним размерам, формам;
- реже наблюдается сохраняющаяся элонгация или гипертрофия (удлинение) малых губ, как последствия родов – встречается у 25% женщин.
Матка сразу после изгнания плода остается увеличенной и весит около 1 кг, а цервикальный канала раскрытым, его просвет достигает 10-12 см. Через 1-1,5 месяца орган уменьшается до прежних размеров, шейка смыкается в щель. Это один из признаков, помогающий определить половые органы рожавшей женщины после родов. У дам без опыта беременности канал представляет собой «точку».
Когда нужно срочно обратиться к врачу
Если речь идет о юношеских угрях, то даже в этом случае надо подобрать адекватную помощь. А если сыпь никак не связана с пубертальным периодом, то следует не откладывая посетить врача при таких видах сыпи:
- если она локализуется на половых органах (может свидетельствовать о венерическом заболевании);
- если сопровождается высокой температурой (может быть инфекционное заболевание);
- если появилась после употребления определенного продукта или контакта с чем-то новым, при этом сильно чешется, сопровождается насморком, нарушением дыхания (возможно, аллергия);
- если есть обильные «подростковый» угри на лице и груди у женщины, что говорит о гормональных и гинекологических неполадках;
- угревая сыпь на лице, на спине, животе и груди и «черные точки», как кратеры вулкана, говорят о проблемах с кишечником.
Особенно опасная сыпь, сопровождающаяся высокой температурой, так как она может быть очень заразна и опасна для больного.
Препараты противопоказанные при асците
Пациентам с асцитом не следует назначать нестероидные противовоспалительные препараты, поскольку они увеличивают риски задержки натрия, гипонатриемии и др.осложнений.
Также следует избегать применения ингибиторов ангиотензинпревращающего фермента (ИАПФ), антагонистов рецепторов ангиотензина II и α1-блокаторов, поскольку эти препараты снижают артериальное кровяное давление и повышают риск почечной недостаточности.
Больным противопоказаны аминогликозиды, потому что они нефротоксичны. Они используются в качестве дополнительных антибиотиков, если развивается тяжелая бактериальная инфекция, которую нельзя лечить другими антибиотиками.
Введение контрастного вещества в рентгенологических исследованиях у пациентов с асцитом и почечной недостаточностью не связано с повышенным риском поражения почек, но при введении контрастного вещества после исследования рекомендуется инфузионная терапия.
Профилактика выделений из пупочной зоны
У многих пациентов разные формы омфалита развиваются в результате слабого иммунитета, поражения пупочной зоны инфекциями. Ввиду этого рекомендуется соблюдать правила гигиены
Если патология была вылечена, нужно уделять особое внимание санитарной обработке пупка. Несколько раз в неделю его очищают ватным тампоном или палочкой, смоченной в перекиси водорода или хлоргексидине
Если в пупочной области есть следы от проколов или швы после операции, вместе с их обработкой необходимо очищать и пупок. Для общей профилактики ослабления иммунитета каждый пациент должен соблюдать рациональную диету. Для предотвращения заболеваний нужно отказаться от бесконтрольного приема медикаментов, вредных привычек (курения и алкоголя).
Как проводится процедура
Диагностическая лапароскопия в клинике «Медицина 24/7» проводится под местной анестезией в сочетании с седацией или под общим наркозом.
При обследовании брюшной полости в области пупка делается небольшой прокол, через который вводится канюля и нагнетается углекислый газ или закись азота. Газ поднимает, раздвигает стенки, заполняя брюшную полость для лучшего визуального обзора.
После этого в брюшную полость вводится миниатюрная видеокамера с подсветкой на гибком оптико-волоконном кабеле. С ее помощью врач детально исследует внутренние органы.
При необходимости забора образцов опухолевых тканей делаются дополнительные проколы, через которые вводятся инструменты. С их помощью врач выполняет биопсию.
Как правило, процедура занимает не более 40 минут. По ее окончании газ удаляется из брюшной полости, на проколы накладывается повязка.
Лапароскопия области малого таза при гинекологических заболеваниях принципиально не отличается от исследования органов брюшной полости.
Методы лечения рефрактерного асцита согласно рекомендациям EASL
- Частичный парацентез и парацентез большого объема + внутривенная заместительная терапия альбумином. Прекращение приема диуретиков.
- Трансъюгулярный внутрипеченочный портосистемный шунт.
-
Лекарства (мало доказательств):
- агонисты α1-адренорецепторов – мидодрин 7,5 мг 3 м.т./день;
- аналог вазопрессина терлипрессин 1-2 мг в/в;
- агонисты α2-адренорецепторов – система клонидина Alfapump (насос для асцитной жидкости).
- Трансплантация печени.
Трансплантация печени
Данные об использовании неселективных бета-адреноблокаторов (NBAB) противоречивы. Следует избегать высоких доз NBAB (> 80 мг пропранолола). Карведилол не рекомендуется.
Перспективные препараты помимо диуретиков: клонидин и мидодрин, но они пока не могут быть рекомендованы из-за отсутствия исследований.
Чем обрабатывать пупочную ранку?
Обрабатывать мокнущий пупок у новорожденного можно при помощи следующих препаратов:
- Зеленки — она является самым универсальным средством для обработки различных ранок у детей. Зеленка позволяет не только подсушить поврежденные кожные покровы, но и прекрасно дезинфицирует их, не давая патогенным микроорганизмам размножаться в ранке. При мокнущем пупке она просто незаменима.
- Перекиси водорода — она применяется в качестве профилактического средства при мокнущем пупке. С ее помощью можно предотвратить нагноение и кровоточивость. Однако использовать перекись слишком часто нельзя, так как она может размочить подсыхающую ранку.
- Раствора марганца — он является заменителем зеленки. Им можно обрабатывать пупок или добавлять его в воду для купания.
- Хлорофиллипта — средство представляет собой спиртовой раствор на основе хлорофилипта. Оно обладает заживляющими и подсушивающими свойствами.
- Фурацилина — он является аналогом хлорофиллипта с аналогичными свойствами.
- Спиртовой настойки прополиса.
- Стрептоцида.
- Куриозина.
Все эти средства быстро и эффективно справляются с мокнущим пупком и позволяют ранке быстрее затянуться.

Как осуществить правильный уход за пупком?
Подобные инструкции каждая мама получает при выписке из родильного дома. Так, для ухода за пупочной ранкой нужно при себе иметь зеленку, стерильную вату, перекись водорода и пипетку. Обрабатывают пупок дважды в день, пока он полностью не затянется. Порядок действий должен быть таким:
Тщательно вымойте руки, используя антибактериальное или хозяйственное мыло.
Разденьте ребенка, осмотрите ранку, обратите внимание на ее запах – он должен отсутствовать.
Используя пипетку, капните в ранку немного перекиси. Дождитесь, пока она высохнет либо спустя несколько минут удалите ее ватным тампоном или диском
Все действия выполняйте очень аккуратно!
Наберите пипеткой немного зеленки и капните в пупочную ранку.
Когда зеленка подсохнет, оденьте кроху, не закрывая пупок подгузником.
Педиатры не рекомендуют надевать новорожденному штанишки до момента заживления пупка.
Правила ухода для заботливых родителей
Слишком беспокойные родители могут прикрыть пупок натуральной чистой тканью, но только так, чтобы она лежала свободно. Если ранка загрязнилась, ее очищают стерильной водой с мылом. В редких случаях, когда санитарные условия оставляют желать лучшего, ВОЗ рекомендует применять для обработки хлоргексидин. Но это исключение из правил для тех, кто не соблюдает гигиенические условия в собственном доме.
Для большинства родителей будет достаточно устраивать крохе воздушные ванны и отгибать край подгузника, чтобы он не закрывал область пупочка. Пока пупок у новорожденного не зажил полностью, купать ребенка в ванной не нужно. Следует лишь регулярно подмывать ребенка, стараясь, чтобы вода не попадала в область ранки.
Уже заживший пупок у новорожденного тем более не требует никаких обработок. Когда ранка зарубцуется, малыша уже можно смело купать в ванной и не переживать о пупочной области. Произойдет это на первом месяце жизни крохи.
Диагностика и лечение
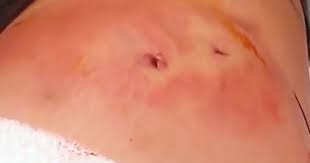
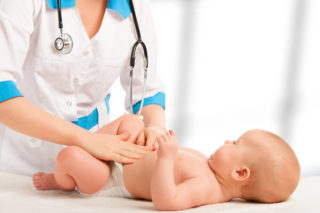 Диагностика заболевания обязательно включает в себя визуальный осмотр и пальпацию пупка
Диагностика заболевания обязательно включает в себя визуальный осмотр и пальпацию пупка
Если у ребенка сочится пупок, необходим срочный осмотр у педиатра и хирурга. Доктор поставит правильный диагноз и назначит индивидуальные методы терапии. Этапы диагностики включают:
- визуальный осмотр и пальпацию;
- анализ мочи и крови на наличие воспаления и выявление возбудителя.
Если затронута большая площадь эпителиальных тканей, могут дополнительно назначить УЗИ, чтобы определить состояние и характер патологии.
Особенности лечения
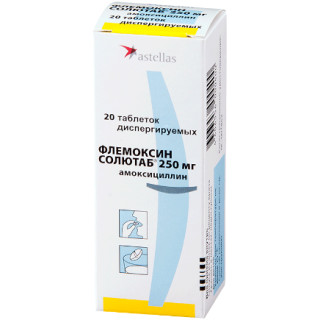 Антибиотик группы пенициллинов широкого спектра действия
Антибиотик группы пенициллинов широкого спектра действия
Терапия зависит от состояния младенца. Бактериальный процесс необходимо купировать антибиотиками, нарушение гигиены исправляется путем назначения антибактериальных препаратов для обработки пупка.
При возникновении воспалительного процесса Е. Комаровский рекомендует такие препараты, как Флемоксин, Амоксиклав или Аугментин. Дозировка назначается специалистом в зависимости от массы тела ребенка. Вместе с тем обязательна обработка антисептиками по алгоритму.
- Тщательно моем руки с мылом перед контактом с пупочной ранкой.
- Капаем несколько капель перекиси водорода или Мирамистина.
- Дожидаемся, пока содержимое в ранке немного размокнет, затем стерильной ватной палочкой удаляем всю влагу.
- Берем пипетку и набираем пару капель зеленки, обрабатываем пупок.
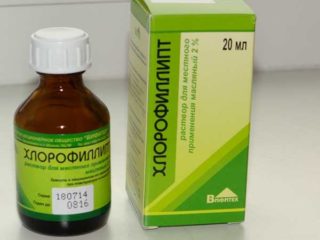 Хлорофиллипт является эффективным местным средством, которое применяют при повреждениях кожи и воспалении
Хлорофиллипт является эффективным местным средством, которое применяют при повреждениях кожи и воспалении
Обработку пупка у грудничков рекомендуют проводить ежедневно после каждого купания. Обязательно совмещать процедуру с приемом воздушных ванн.
Лечение мокнущего пупка у новорожденного может проводиться следующими препаратами:
Хлорофилипт. Обеззараживающее средство, приготовленное на основе лекарственных растений. Способствует уничтожению патогенных микроорганизмов, одновременно создавая подсушивающий эффект. Может применяться вместо перекиси водорода. Банеоцин. Может применяться в форме порошка или мази. Подходит для обработки пупочной ранки еще в родильном доме
Обладает сильным засушивающим свойством, поэтому важно не переусердствовать с применением. Фурацилин
Назначают для пупка, если он мокнет и самостоятельно не высыхает. Таблетку растворяют в стакане теплой воды, после чего обрабатывают ранку. Ксероформ. Предназначен для последнего этапа обработки пупочной раны. Его можно применять утром и вечером. Быстро оказывает подсушивающий эффект.
Реабилитация после маммопластики по дням
Первый день после операции пациентка проводит в палате под контролем врача и медсестер, отходя от наркоза. Возможно повышение температуры как реакция на разрезы и травму тканей, болевой синдром. Могут быть рекомендованы жаропонижающие, обезболивающие, прием антибиотиков для профилактики инфицирования раны. После операции необходимо полулежачее или сидячее положение, к концу суток можно встать и пройтись. Через 3-4 часа после наркоза можно пить, принимать пищу – через 5-6 часов.
На второй день врач проводит осмотр, удаляет дренажи и делает перевязки. В некоторых клиниках пациентку отпускают домой к концу вторых-третьих суток при позитивной динамике восстановления.
Третьи-четвертые сутки пациентка находится дома. Под запретом физическая нагрузка, допустимо хождение по дому.
На пятые сутки необходим визит в клинику для контрольного осмотра хирургом и оценки процесса восстановления, перевязки, обработки швов.
С 6 по 11 день после операции происходит плавное возвращение к привычной жизни с рядом ограничений. Запрещены физические нагрузки и спорт, подъем тяжестей.
На 12 сутки врач снова проводит осмотр, контролируя процесс восстановления тканей груди и послеоперационного шва. Следующий визит при нормальном процессе реабилитации планируется на 6-ю неделю с момента операции.
На второй-третьей неделе после вмешательства разрешается легкая домашняя работа, к тренировкам после разрешения врача можно приступать спустя примерно месяц.
Можно ли купать младенца с мокнущей пупочной ранкой?
Купать малыша можно и нужно, даже если ранка еще не затянулась. Мокрый пупок у новорожденного не является препятствием для водных процедур, правда, проводить их следует очень аккуратно. Купать карапуза необходимо в специальной ванночке для малышей, в теплой кипяченой воде.
Различные пенки или гели для купания в воду добавлять нельзя. От травяных отваров тоже следует отказаться. В воду можно добавлять только светлый раствор марганцовки. Марганец нужно разводить в теплой кипяченой воде, следя за тем, чтобы кристаллики полностью в ней растворились.
Нужно учесть, что марганец сильно сушит кожные покровы, поэтому часто добавлять его в воду для купания нельзя, даже если у карапуза не заживает пупочная ранка.
Медикаментозное лечение
Лечение лишая подбирается в зависимости от вида и его течения. В некоторых случаях заболевание проходит самостоятельно, в других — требует комплексной терапии. В основном, специалисты назначают следующие группы препаратов:
- противовирусные;
- глюкокортикостериоды;
- медикаменты, стимулирующие регенерацию клеток эпидермиса;
- противогрибковые;
- антигистаминные;
- иммуномодулирующие.
Противовирусные лекарства
Противовирусные препараты — лекарственные средства, предназначенные для лечения розового и опоясывающего лишая. Медикаменты блокируют синтез ДНК в клетке микроорганизма, ингибируя ферменты. Кроме того, некоторые виды содержат интерферон — белок со сходными свойствами, выделяемых организмом в ответ на вторжение вируса.
Лекарства необходимо применять не позже 3 суток с появления первых симптомов. В дальнейшем они не эффективны.
Глюкокортикостероиды
Глюкокортикоидные средства — синтетические аналоги, которые в своем составе содержат гормоны коры надпочечников. Они проявляют следующие действия:
- противовоспалительное;
- иммунодепрессивное;
- противоаллергическое.
Большинство препаратов этой группы подавляют функции лейкоцитов и макрофагов, ограничивая их миграцию в область воспаления. При лишае чаще всего назначаются в виде мазей, кремов и лосьонов. Однако в некоторых случаях вызывают местные побочные эффекты, например, аллергические реакции, отек, кровоизлияния.
Медикаменты, стимулирующие регенерацию клеток эпидермиса
Препараты, относящиеся к этой группе, содержат аналог витамина А (ретиноевая кислота). Например, на Неотигазон цена оправдывает его эффективность. Он нормализует процессы разрастания, дифференциации и отложения кератина в клетках рогового слоя. В большинстве случаев проявляется симптоматическое действие.
|
Возрастная группа |
Дозировка |
|
Взрослые |
В первые сутки специалисты назначают 25 мг в день на протяжении 2-4 недель. Затем дозу повышают до 30 мг, а курс лечения продлевают до 8 недель. |
|
Дети |
Дозировка рассчитывается в зависимости от веса, в среднем — 0,5 мг/кг. В тяжелых случаях — 1 мг/кг. |
Однако при употреблении высоких концентраций препарата возможно появление побочных реакций, которые пропадают после снижения дозировки. К наиболее частым негативным эффектам относят:
- избыток витамина А, который проявляется сухостью слизистых оболочек, частыми носовыми кровотечениями, ринитом;
- головные боли;
- мышечную слабость;
- желудочно-кишечные расстройства.
А противопоказан препарат при индивидуальной непереносимости одного из компонентов (ацитретин, целлюлоза, желатин, мальтодекстрин, натрия аскорбат).
Важные моменты периода реабилитации
В первые дни после маммопластики и последующие месяцы важен полноценный уход за грудью в области послеоперационных рубцов
Это важно для их максимально быстрого заживления без грубых деформаций. В первые дни врач обрабатывает область швов и меняет повязки, их запрещено снимать и мочить
Если применялись рассасывающиеся нити, они не снимаются, образующуюся корочку над швом нельзя сдирать до полного отпадания. Для стимуляции заживления рубцов врач может назначить специальные кремы. Они делают швы менее заметными.
На протяжении первых 2-3 месяцев (или дольше) нужно ношение компрессионного лифчика после маммопластики. В течение месяца его носят, не снимая, даже на ночь, со второго месяца допустимо снимать белье в ночное время
Это важно для того, чтобы импланты заняли свое место и хорошо приживлялись, не было проблем с кожей и связками, мышцами, нормализовался кровоток и дренаж лимфы
Главные отличия аллергической и инфекционной сыпи
При внешней схожести аллергическая сыпь и инфекционная имеют свои особенности.
Среди основных:
Аллергическая сыпь появляется на лице и руках, редко по всему телу. Инфекционная – на любой поверхности тела.
Сыпь при аллергии возникает внезапно, когда попадает аллерген. Инфекционная сыпь появляется поэтапно, сначала в одном, потом в другом месте.
У аллергических высыпаний нет четкой формы, края размыты. Инфекционная сыпь чаще имеет четкие формы.
Инфекционная сыпь, как правило, проявится, спустя время и у кого-то из членов семьи, так как она заразна. Аллергия не заразна.
Полезная информация по теме кожная сыпь:
- Лечение сыпи на коже
- Сыпь у женщин
- Сыпь у мужчин
- Сыпь у подростков
- Сыпь при беременности
- Диагностика кожной сыпи
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Воспалительные процессы
Во время воспалительного процесса появляются первичные элементы и затем вторичные, отягощающие саму болезнь и отражающие общую симптоматику. К примеру, экзема считается хроническим воспалительным кожным заболеванием, от которого появляется сыпь и другие эритематозные признаки. Основной ее причиной считается иммунная реакция на разнообразные раздражители.
Бывает еще так, что склонность к экземе может передаваться по наследству и выражаться особой чувствительностью к определенным провоцирующим факторам. Когда появляются экземы, отдельное влияние оказывают некоторые патологии в нервной системе и болезни, связанные с внутренними органами.
Если сыпь на шее небольшая, то она может скоро исчезнуть и после этого остаются зудящие элементы, выделяющие серозный экссудат. Сверху кожной поверхности могут появляться процессы мокнутия, сменяющиеся появлением корост, которые обладают желто-коричневой окраской.
Хронические заболевания сопровождаются сильным шелушением, появлением трещин, сильной сухостью и тем, что кожные покровы становятся толще. Локализируется экзема зачастую на кистях рук, в области голени, иногда на лице.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи










