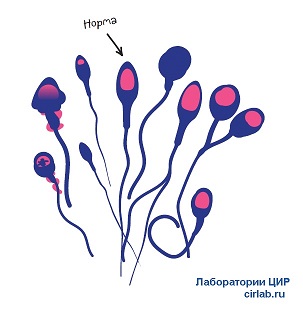
Морфология сперматозоидов по крюгеру
Содержание:
- Краткое содержание
- Спермограмма — диагностика патологий спермы
- Как сдавать спермограмму?
- Алгоритм действий
- Нормы
- Либеральные критерии оценки морфологии сперматозоидов
- Каковы причины тератозооспермии?
- Методы лечения бесплодия
- Критерии идеальной морфологии
- Описание
- Как расшифровать расширенную спермограмму?
- Какие анализы проводятся
- Рекомендованные ВОЗ показатели
- Что делать при плохой спермограмме
Краткое содержание
Морфология сперматозоидов – важный параметр исследования спермы с точки зрения репродукции. Один из наиболее распространенных вариантов оценки морфологии — по Крюгеру (также называемые «строгие» или тайгербергские критерии). Эти критерии были описаны в середине 80-х годов прошлого века.Основой критериев является рутинный морфометрический анализ, то есть измерение разных частей сперматозоида с помощью специального микрометра. Все пограничные сперматозоиды относятся к ненормальным.
Пороговое значение согласно последнему изданию руководства по оценке эякулята ВОЗ – 4%. Строгие критерии морфологии являются отличным биомаркером оплодотворяющей сперматозоидов, независимо от их подвижности и концентрации.
Также распространённая «Спермограмма по ВОЗ» — подразумевает спермограмму по либеральным критериям 1992 или 1999 года. Для неё мы нашли своё место в лабораторной диагностике.
Тест по Крюгеру предполагает специальные методы окраски и компьютерную обработку. Первая часть исследования (подвижность, количество, жизнеспособность) проводится сразу, а оценка морфологии – вторым этапом. При необходимости проводится отмывка и разбавление эякулята. Все сперматозоиды оцениваются визуально и измеряются опытным сперматологом. Это сложная и длительная процедура, поэтому анализ не выдаётся в тот же день.
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Как сдавать спермограмму?
Для спермограммы необходимо собрать достаточное количество спермы путем мастурбации. Сперма собирается в стерильный контейнер в лаборатории в отдельной комнате для сдачи анализов. Использование презерватива запрещено, так как различные смазки повлияют на результат анализа.
Также нельзя собирать биологический материал после прерванного полового акта и орально: в сперму может попасть вагинальная микрофлора партнерши или слюна, тогда результат будет не точным.
Перед сдачей анализа мужчине необходимо как минимум за 3 суток воздержаться от половых контактов, не допускать возможности семяизвержения. Также запрещено какое-либо употребление алкоголя в этот же промежуток. А от курения табака желательно отказаться хотя бы в день сдачи анализа.
Нельзя сдавать спермограмму, если воздержание более 6 дней, так как анализ будет уже не точным. Чем больше вы воздерживаетесь, тем хуже показатели будут.
Алгоритм действий
Исследовательский процесс имеет четкий алгоритм и временные рамки:
- Он происходит сразу же, либо в течение часа после того, как произошло разжижение спермы;
- Если ее вязкость не изменилась, или же процесс происходит слишком медленно, то в нее добавляют специальные средства, разрушающие стенки клеток, например, лизоцим. Зачастую слишком вязкая сперма и становится причиной того, что сперматозоид не может добраться до яйцеклетки.
- Стеклянная палочка, погруженная в семя, определяет уровень его вязкости;
- При использовании лакмусового индикатора выясняется показатель защелачивания спермы. Если он не укладывается в нормы, то, скорее всего, речь идет о патологии в придатках половых желез.
- Затем происходит тщательное исследование материала под микроскопом.
Здесь рассматриваются следующие параметры мужских половых клеток:
- концентрация сперматозоидов в 1 мл семенной жидкости;
- подвижность;
- морфологическое состояние.
А также наличие сперматозоидов, склеенных между собой (агглютинация) и присутствие в сперме посторонних клеток.
Каждый критерий определенно нуждается в более подробном рассмотрении.
Нормы
Что такое морфология сперматозоидов и почему она плохая — это вопрос, который беспокоит мужчин, сдавших анализ на спермограмму. При оценке спермы на морфологию врачи рассматривают форму сперматозоидов, их подвижность, уровень слипания, а также общее качество эякулята, его цвет, вязкость.
Все эти показатели оказывают значение в процессе оплодотворения, и любое отклонение может приводить к невозможности зачатия. Так, при неправильной форме сперматозоидов они не могут добраться до маточных труб, при слишком вязком эякуляте гаметы не успевают пройти через враждебную среду влагалища и погибают в ней.
Нормальные сперматозоиды в течение 7-8 часов спокойно проникают через шейку матки внутрь. Такие гаметы имеют правильное строение, они состоят из головки, шейки и ровного хвоста. Если головка деформирована, шейка толстая, а хвостик скрюченный, то такой спермий не может быстро двигаться вперед и погибает в кислой среде влагалища.
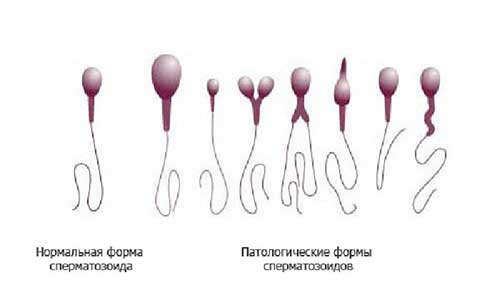
Что интересно, далеко не все сперматозоиды у здорового мужчина качественные. Примерно 25% гамет имеют аномальное строение, такое состояние является нормой. Как правило, остальных клеток достаточно для наступления зачатия естественным путем. Но если аномальных сперматозоидов слишком много, то шанс зачатия сокращается, что приводит к бесплодию в течение длительного времени.
Анализ на морфологию по Крюгеру должен дать результат хотя бы 14%, если морфология ниже, то это говорит о наличии бесплодия. Морфология сперматозоидов по строгим критериям ВОЗ должна составлять 4%, патологией является показатель от 0 до 3%. В таком случае нужно выявить причину нарушения и пройти лечение. При такой морфологии зачатие естественным путем происходит редко, но возможно проведение ВРТ.
Либеральные критерии оценки морфологии сперматозоидов
За последние 70 лет было разработано несколько классификаций для оценки морфологии сперматозоидов.
Ранние вклады, подчеркивающие важность морфологии сперматозоидов, были сделаны в начале 1930-х. Дальнейшая история оценки морфологии разделяется на два этапа: ранний либеральный подход (50-е годы) и строгий (тигербергский) подход (Menkveld, Kruger)
В раннем подходе, описанном Маклауд и Голд, представлены очевидные отклонения в строении головок сперматозоидов. Все сперматозоиды без четко определенных дефектов считались нормальными.
Чтобы добиться лучшей стандартизации, Элиассон в 1971 году сделал акцент на важности размера сперматозоидов. Также он классифицировал аномалии сперматозоидов на три группы: аномалии головки, средней части и хвосты
Нормальная голова должна была быть правильной овальной формы.
Однако сперматозоиды встречаются в почти бесконечном разнообразии форм, и хотя были приведены стандарты для размеров «нормальной» головки сперматозоидов человека, ни биологических, ни клинических основ для этих «нормальных значений» не было.
Каковы причины тератозооспермии?
Здесь необходимо сказать, что все факторы, которые оказывают негативное влияние на сперматогенез и на другие качественные показатели, также могут влиять и на нормальную морфологию.
В первую очередь, мы здесь говорим об образе жизни и о вредных привычках.
1. И здесь, безусловно, табакокурение является одной из таких значительных проблем. И, действительно, частота встречаемости тератозооспермии среди курящих мужчин значительно выше, чем среди некурящих.
2. Употребление каннабиоидов также было ассоциировано с тератозооспермией. В исследованиях молодых мужчин (моложе 30 лет), употреблявших каннабиоиды, частота встречаемости тератозооспермии была значительно выше по сравнению с их сверстниками, которые не употребляли этих веществ. Это может быть связано с влиянием на каннабинойдные рецепторы, которые были обнаружены на поверхности сперматид (незрелых сперматозоидов).
3. Тепловой фактор также может быть одной из причин тератозооспермии. Дело в том, что сперматогенез, процесс развития сперматозоидов, является температурозависимым, происходит при определенной температуре. И все факторы, которые оказывают влияние и повышают внутритестикулярную температуру, способны также приводить к нарушению этого процесса и формированию неправильных форм сперматозоидов. И здесь необходимо сказать, что не только посещение бань, саун, где внешняя среда является источником тепла, но и заболевания, сопровождающиеся лихорадкой, способны приводить к повышению внутритестикулярной температуры и оказывать негативное влияние на развитие сперматозоидов.
4. Такое распространенное заболевание, как варикоцеле, зачастую является причиной тератозоосперми.
5. Некоторые урогенитальные инфекции также были ассоциированы с тератозооспермией, в первую очередь, это уреаплазменые инфекции.
Методы лечения бесплодия
Биопсия яичек
Биопсия яичек позволяет не только досконально оценить состояние сперматогенной функции яичек и определить вид азооспермии (необструктивный или обструктивный), но и отобрать сперматозоиды (в случае их наличия, конечно) и законсервировать их для последующего использования с целью оплодотворения.
Именно поэтому я являюсь сторонником выполнения расширенной биопсии яичек с экстракцией сперматозоидов и проведением их криоконсервации.
Данная методика биопсии яичка называется TESE (от англ. testicular sperm extraction, тестикулярная экстракция сперматозоидов) и я обучался ей в Германии у профессора Tim Schneider, в клинике, специализирующейся на лечении мужского бесплодия.
Таким образом, биопсия яичка в варианте TESE дает двойной результат: диагностика бесплодия и заготовка сперматозоидов для последующего использования в программах ЭКО/ИКСИ. Биопсия яичка выполняется амбулаторно, под местной или внутривенной анестезией (по желанию пациента).
Применение операционного бинокуляра и микрохирургической техники (micro-TESE) повышает эффективность процедуры и шансы на получение достаточного количества сперматозоидов.
Отбор и криоконсервация сперматозоидов производится в одной из ведущих клиник-партнеров, занимающихся вспомогательными репродуктивными технологиями.
Подготовка к ЭКО
В случае принятия решения о применении вспомогательных репродуктивных технологий (таких как инсеминация, ЭКО или ИКСИ) при диагнозе бесплодие задача андролога состоит в оптимизации репродуктивной функции мужчины, что позволит повысить эффективность процедуры.
Критерии идеальной морфологии
Идеальной морфология считается, когда у спермия:
- овальная форма головки;
- апикальное тельце занимает не менее 40% головки;
- шейка длиннее, чем головка;
- незакрученный хвостик;
- равномерная толщина хвоста от начала до конца (маленькое сужение в средней части не считается отклонением);
- головка меньше хвостика в 10-15 раз;
- хвост по отношению к головке расположен под углом 90 градусов;
- отсутствуют вакуоли в хроматине.
В морфологии присутствуют отклонения, если у спермия:
- нет хвоста или головки;
- непрочная связь хвоста и головки;
- наличие вакуолей в нуклеопротеиде клеточного ядра;
- слишком увеличенная или слишком уменьшенная акросома;
- наличие множества головок;
- хроматин имеет кубическую форму;
- скрученный, слишком удлиненный или слишком укороченный хвостик;
- хвост расположен под острым углом к головке;
- неодинаковая толщина хвостика по всей длине;
- наличие двух или более хвостов.
Незрелые сперматозоиды при определении соотношения нормы и патологии не учитываются.
Расшифровка анализа
Изучение полученного эякулята проводится в специальной лаборатории с помощью электронного микроскопа. Результаты обследования выдаются пациенту в двух видах: обычный анализ и расширенная спермограмма.
Критерии оценки расширенного анализа
- Подвижность спермиев. Активных сперматозоидов, движущихся прямо, в семенной жидкости, должно быть, не меньше 40-50%. Если концентрация подвижных спермиев ниже, у пациента диагностируют астенозооспермию. Для акинозооспермии характерна полная неподвижность спермиев.
- Концентрация спермиев в эякуляте. Если на 1 мл эякулята приходится 20 млн спермиев, это считается нормой. Состояние, когда количество спермиев не достигают этих цифр, называется олигозооспермия, а полизооспермия означает превышение установленной нормы. В случае полного отсутствия сперматозоидов диагностируется азооспермия.
- Морфология спермиев. По данному показателю высчитывается число половых клеток с идеальной морфологией. Вероятность зачатия считается низкой, если спермиев с идеальной структурой менее 4%. Вероятность оплодотворения очень низка при таких цифрах даже при экстракорпоральном оплодотворении. Обычно в таком случае супружеской паре рекомендуют процедуру ИКСИ.
Оценивание морфологических свойств предполагает также изучение строения и формы сперматозоидов. Спермии с отклонениями присутствуют в эякуляте каждого пациента, однако, если их концентрация чересчур велика, шансы забеременеть существенно снижаются.
- Плотность семенной жидкости. В норме время разжижения эякулята должно происходить за 30-40 минут. В том случае, если сперма становится жидкой за час или более, можно говорить о протекающем воспалительном процессе, вызванном, например, таким заболеванием, как везикулит или простатит.
- Кислотность. Нормальной считается кислотность 7,2-8 pH.
- Цвет. В норме цвет исследуемого материала должен быть белым или с несколькими оттенками серого. Красные или розовые вкрапления могут говорить о воспалительном процессе или травме. Желтоватый оттенок свидетельствует о нарушениях в работе печени.
- Объем. Нормальное количество семенной жидкости составляет от 3 до 5 мл. Микроспермия (недостаточность работы половых желез) диагностируется в том случае, когда объем эякулята не превышает 2 мл. Если количество семенной жидкости составляет более 6 мл, это может свидетельствовать о наличии воспалительного процесса в репродуктивной системе.
- нормозооспермия – отсутствие отклонений;
- лейкоцитоспермия – присутствие в семенной жидкости лейкоцитов;
- гематоспермия – присутствие в эякуляте эритроцитов;
- некрозооспермия – наличие только мертвых сперматозоидов;
- аспермия – полное отсутствие семенной жидкости.
Описание
Комплексное исследование включает анализ спермограммы, MAR-тест, биохимию спермы (цинк, лимонная кислота, фруктоза) + фотофиксация (3 препарата). Профиль позволяет провести диагностику мужского бесплодия.
Спермограмма — метод исследования эякулята, который проводят с целью оценки мужской фертильности и выявления возможных заболеваний половой системы.Стандартная спермограмма включает:
- макроскопическое исследование: определение консистенции, объёма, цвета, вязкости и рН эякулята;
- микроскопическое исследование: изучение подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
MAR-тест — это анализ, при котором определяется соотношение нормальных сперматозоидов к количеству сперматозоидов с антиспермальными антителами на поверхности. Образующиеся на поверхности сперматозоидов аутоиммунные антитела IgA и IgG могут являться одной из причин бесплодия. В результате деятельности аутоиммунных антител образуется оболочка на поверхности сперматозоида, которая препятствует оплодотворению женской яйцеклетки. Это происходит из-за того, что организм из-за ряда причин стал воспринимать собственные половые клетки как чужеродные тела и атаковать их. Всемирная Организация Здравоохранения рекомендует включать этот тест в каждое исследование эякулята (спермограмму).
MAR-тест позволяет провести диагностику мужского бесплодия.Биохимия спермы (цинк, лимонная кислота, фруктоза) — исследование, которое проводится для диагностики концентрации веществ, влияющих на образование, морфологическое строение и оплодотворяющую способность мужских половых клеток. Наиболее активное участие в сперматогенезе и процессе слияния яйцеклетки и сперматозоида принимают фруктоза, лимонная кислота, цинк.Фруктоза — основа питания сперматозоидов, главный источник их энергии. Образование ее почти полностью происходит в семенных пузырьках под влиянием андрогенов, и поэтому по ее концентрации можно судить о секреторной функции семенных пузырьков.
Цинк — вырабатывается предстательной железой. Уменьшение его концентрации в эякуляте свидетельствует о понижении качества сперматозоидов, особенно это влияет на их подвижность. Для восстановления уровня цинка и повышения качества спермы мужчинам следует употреблять в пищу продукты, насыщенные цинком, а также селеном: спаржу, зелень, сельдерей, морскую рыбу и иные морепродукты.Лимонная кислота —влияет на правильное строение сперматозоидов, и их способность проникать в яйцеклетку. Снижение уровня лимонной кислоты наблюдается при воспалительных процессах в урогенитальном тракте, так как она вырабатывается предстательной железой. В таком случае выявляется снижение либо утрата функции сперматозоидов.Фотофиксация препарата — изображение на бумажном носителе, полученное при микроскопировании препарата.
Подготовка
Спермограмму сдают после полового воздержания. Рекомендуемый срок воздержания 2–7 дней. В период подготовки нельзя употреблять алкоголь в любых количествах.
За 7–10 дней необходимо исключить прием лекарственных препаратов, процедуры с перегреванием: УВЧ, сауна, баня.
В день, предшествующий выполнению анализа, желательно исключить тяжелые физические и психологические нагрузки.
После выполнения массажа простаты должно пройти не менее 3-х дней.
Если в период подготовки были простудные или другие острые заболевания, сопровождавшиеся подъемом температуры, стоит отказаться от выполнения исследования.
Показания:
- бесплодный брак;
- предполагаемое иммунологическое бесплодие у мужчин.
С помощью полученных результатов можно сделать выводы о мужском бесплодии, простатите и возможных инфекциях
Оценивать фертильность эякулята по отдельно взятым параметрам некорректно, необходимо принимать во внимание все показатели. При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1–2 недели пересдать данное исследование и с полученными результатами обратиться к андрологу, для выявления причин патологии
При повторном исследовании желательно придерживаться, по возможности, одинаковых периодов воздержания для правильной оценки полученных результатов в динамике.
Как расшифровать расширенную спермограмму?
После проведения микроскопического исследования семенной жидкости выдается два результата: на одном бланке результаты обычной спермограммы, а на другом бланке расшифровка спермограммы по Крюгеру.
Если определялась морфология по Крюгеру, расшифровка результатов выглядит следующим образом:
Число спермиев в эякуляте. Этот показатель в норме равен 40 млн./мл семенной жидкости. Если число половых клеток меньше, то ставят диагноз – олигозооспермия. При полном отсутствии половых клеток говорят об азооспермии.
Оценивается подвижность спермиев. Нормальный показатель по этому параметру – не меньше 50 % активных половых клеток. Они должны перемещаться в разных направлениях, но преимущественно по прямой линии. При снижении их числа менее 40 %, диагностируют астенозооспермию.
Оценка морфологии спермиев
Очень важно правильно расшифровать спермограмму по этому показателю, поскольку он наиболее важен. Учитывают форму и строение клеток
Здоровые спермии имеют овальную головку и немножко извилистый хвостик. Если клеток с правильной морфологией меньше 4 процентов, то шансы даже на успешное ЭКО минимальны. При такой патологии назначают процедуру ИКСИ, когда спермий доставляется внутрь яйцеклетки искусственным путем. При оценке морфологии в процентом соотношении указываются половые клетки с патологией:
-
- хвоста;
- головки;
- шейки.
- В норме сперма в течение сорока минут переходит из вязкого состояния в жидкое. В случае, когда переход занимает час и более, говорят о наличии воспалительного процесса. Обычно такое воспаление бывает на фоне простатита, везикулита и других патологий мужской репродуктивной системы.
- Нормальная кислотность спермы составляет 7,2-8,0. В случае отклонений от нормы делают выводы о наличии в организме инфекции.
Если оценивается морфология по Крюгеру, отклонения от нормы не позволяют точно выявить причину бесплодия, но иногда по морфологическому строению клеток делают выводы о причине:
- Если в сперме много клеток с двумя и более головами или хвостами, то такое бывает при вирусных инфекциях.
- Множество незрелых форм бывает при частых половых актах и варикоцеле.
- Иногда по результатам анализов делают выводы о наличии той или иной генетической патологии.
При наличии в спермограмме отклонений от нормы назначается повторное исследование, которое проводится через 20-30 суток. Только после повторного подтверждения результатов назначают лечение. При наличии патологий, которые не поддаются лечению, больному предлагают процедуру ЭКО или внутриматочную инсеминацию.
https://youtube.com/watch?v=VeyKRNthu1E
Какие анализы проводятся
Существуют два вида анализа морфологии сперматозоидов – «либеральная» оценка и оценка морфологии сперматозоидов по Крюгеру.
https://youtube.com/watch?v=VeyKRNthu1E
В последние годы стал более популярным детальный метод разбора анализа, при котором эякулят окрашивается красителями, что позволяет четко различать полную структуру половых клеток.
Анализ спермограммы по Крюгеру основывается на биологических свойствах спермы – нормальными считаются сперматозоиды, прошедшие цервикальный барьер, то есть это те клетки, что могут проникнуть через шейку матки, а также связанные с блестящей оболочкой яйцеклетки. Такие критерии называют «строгими», так анализ основывается на принципе: сперматозоид или идеален, или имеет патологию. Все пограничные, незрелые или отклоняющиеся даже незначительно в морфологии сперматозоиды считаются нездоровыми.
У каждого здорового мужчины выражена гетерогенность сперматозоидов, и они будут отличаться размерами, строением шейки, хвоста или головки.
Минимальное референтное значение нормальных спермиев равно 4%. Это значение используется только для окрашенных специальным образом мазков по «строгим критериям» Крюгера.
Если оценка морфологии спермы производится по «либеральным» показателям на неокрашенных мазках, минимальное позволительно значение должно составлять 14%.
То есть в целом анализ эякулята мужчины может проводиться в макро-и микроисследовании.
Макроисследование проводится по следующим общим критериям спермы:
- объем;
- запах;
- цвет;
- время разжижения;
- вязкость;
- кислотность, то есть показатель pH.
Такое исследование проводится визуально.
Микроисследование более широкое и отражает такие параметры, как:
- количество сперматозоидов в 1 мл или концентрация;
- размер и форма спермиев;
- процентное соотношение живых сперматозоидов;
- подвижность сперматозоидов;
- склеенность сперматозоидов между собой или агглютинация;
- наличие сгустков сперматозоидов или агрегация;
- содержание лейкоцитов;
- содержание эритроцитов;
- содержание слизи.
Микроисследования выполняются под высокочувствительным микроскопом.
При подозрении на значительные отклонения в развитии мужских клеток рекомендуется сдавать развернутую спермограмму, состоящую из таких показателей, как:
- спермограмма по нормам ВОЗ;
- MAR-тест;
- морфология по строгим критериям Крюгера.
Рекомендованные ВОЗ показатели
| Показатель спермограммы | норма | обозначение |
| Период воздержания | От 2-х до 7 суток | Сколько дней мужчина воздерживался от половых отношений |
| Объем | От 2-х мл. | |
| Плотность | От 20 млн. | Количество спермиев в 1 мл эякулята |
| Общее количество | От 40 млн. | Рассчитывается путем умножения количества сперматозоидов в 1 мл на объем эякулята |
| Цвет | Бело-серый | |
| рН | От 7,2 и выше | Уровень щелочей |
| Подвижность | А более 25%, либо
А В более 50% |
Способности сперматозоидов к передвижению |
| Морфологические показатели | От 30% | Количество половых клеток, имеющих нормальное строение |
| Количество живых сперматозоидов | От 50% | |
| Агглютинация сперматозоидов | В норме отсутствуют | Склеивание сперматозоидов между собой |
| Количество лейкоцитов | В 1 мл 1Х106 | Количество в сперме белых кровяных телец |
| Период разжижения | До 1 часа | Сколько требуется времени, чтобы сперма разжижилась до состояния нормы |
| Консистенция спермы (вязкость) | Диаметр капель до 20 мм | |
| Количество эритроцитов | В норме отсутствуют | Количество красных кровяных телец |
Это достаточно серьезный анализ и зачастую единственный способ, чтобы выявить проблему.
Что делать при плохой спермограмме
Отклонения от нормы могут носить критический либо некритический характер. То есть, если показатель несущественно отклоняется от нормативного диапазона, это еще не означает непременное наличие патологии. К некритичным параметрам относятся следующие:
- Кислотность;
- Вязкость;
- Превышение нормы круглых клеток;
- Длительное разжижение.
Отклонения вышеперечисленных показателей от нормы не оказывают существенного влияния на возможность оплодотворения.
Критичные для зачатия результаты:
- Лейкоспермия, пиоспермия – превышение количества лейкоцитов.
- Олигозооспермия – мало сперматозоидов. Рекомендуется заморозить часть здоровых особей для последующего оплодотворения.
- Тератозооспермия – малое количество или полное отсутствие сперматозоидов с нормальной структурой. Только особи с овальной головкой и длинным хвостом способны проникнуть в яйцеклетку.
- Азооспермия – отсутствие сперматозоидов. Причины: закупорка протоков (лечится хирургически) и проблемы с производством (корректируется гормональной стимуляцией сперматогенеза).
- Астенозооспермия – низкая подвижность сперматозоидов.
- Акиноспермия – отсутствие подвижных сперматозоидов.
- Некроспермия – отсутствие живых половых клеток.
- Криптоспермия – малое число живых сперматозоидов.
Спермограмма фиксирует текущее состояние эякулята, это еще не диагноз. При наличии воспаления назначают курс антибиотиков, при некритических отклонениях от нормы можно обойтись приемом БАДов, коррекцией образа жизни.
Самый простой метод улучшения спермограммы при условии здорового образа жизни – регулярный секс. Отсутствие эякуляций приводит к накапливанию патологических форм сперматозоидов, снижению их подвижности. Регулярное обновление снижает действие свободных радикалов, предотвращает повреждение нитей ДНК. Слишком активная половая жизнь нежелательна (уменьшается количество зрелых форм сперматозоидов, сперма становится слишком жидкой). Например, для мужчин в возрасте от 30 до 45 лет вполне достаточно 3-4 раз в неделю.
Улучшению спермограммы способствует создание оптимальных условий для работы половых желез
Нельзя перегревать область паха, носить сдавливающее белье, важно не допускать хронических воспалений органов мочеполовой системы
Важную роль играет рацион. В него нужно ввести больше белка, овощей, фруктов и зерновых. Полезны орехи, морепродукты, растительные масла, мед.