Болезнь костманна (врожденная нейтропения). другие виды нейтропений, их симптомы и лечение
Содержание:
- Клиническая картина
- А что такое агранулоцитоз, и как он связан с нейтропенией?
- Лимфоцитоз у детей
- Препараты для лечения кандидоза
- Лабораторный метод диагностики
- Мы сдали ОАК ребенку перед плановой вакцинацией, педиатр выявил нейтропению и на этом основании отложил ребенку вакцинацию. Правильно ли это?
- Классификация
- Нейтрофилы — норма
- Как определить сепсис?
- Прогноз и Профилактика
- Когда назначают анализ
- Фебрильная нейтропения у онкологических больных
- Какими симптомами проявляется снижение уровня лейкоцитов?
- Лечение синдрома Маршалла
- Соблюдайте правила личной гигиены
- Где я могу получить более подробную информацию об этой проблеме?
- ОСОБЫЕ УКАЗАНИЯ И МЕРЫ ПРЕДОСТОРОЖНОСТИ ПРИ ПРИМЕНЕНИИ
- Как поднять и уменьшить уровень нейтрофилов
Клиническая картина
Периодическая лихорадка – главный признак, по которому можно заподозрить синдром Маршалла. На фоне полного здоровья у ребенка повышается температура до 38 – 41 ºC. И держится от 2 до 7 дней, иногда до 10 дней и исчезает самостоятельно. Как правило, ребенку назначают антибиотики и жаропонижающие препараты, на фоне которых нет эффекта.
Афтозный стоматит — язвы располагаются на слизистой оболочки губ и щёк. Этот признак проявляется примерно у 40-80% пациентов.
Фарингит с экссудативным компонентом на миндалинах встречается у 65–100% пациентов.
Шейная лимфаденопатия (увеличение лимфоузлов) встречается 60–100% пациентов. Шейные лимфоузлы могут быть уплотнены, болезненны при пальпации.
Также могут встречаться и другие симптомы: боль в животе (40-65%), суставная боль (40%), рвота (18-41%) и головная боль (18-65%).
А что такое агранулоцитоз, и как он связан с нейтропенией?
Агранулоцитоз — это, если немного упростить, крайняя степень нейтропении. Дословно агранулоцитоз означает отсутствие, или чрезвычайно низкое содержание в периферической крови гранулоцитов.
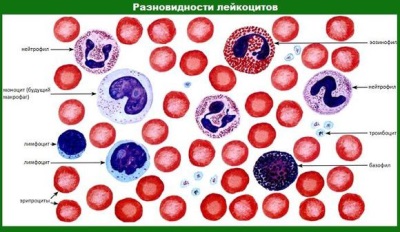
Гранулоциты — это лейкоциты, которые при окрашивании под микроскопом имеют «гранулы» или «зернистость» при их рассмотрении. Все лейкоциты делятся на гранулоциты и агранулоциты (имеющие и не имеющие «гранулы»). К гранулоцитам относятся не только нейтрофилы, но и базофилы, и эозинофилы (см «старый» бланк анализа ОАК выше).
Агранулоцитоз ставится в том случае, если общее количество гранулоцитов в крови не превышает 100 кл/мкл (по другим источникам — 500 кл/мкл). Агранулоцитоз — опасное состояние, и обязательно требует консультации гематолога.
Лимфоцитоз у детей
Особенностью детского возраста являются достаточно значительные изменения в формуле крови. Выделяют два так называемых перекреста, когда происходят резкие изменения соотношения клеток крови. Первый происходит в возрасте около недели после рождения, когда количество лимфоцитов начинает превышать количество остальных клеток крови. Второй перекрест происходит в 5-6 лет, когда количество лейкоцитов начинает преобладать над лимфоцитами.
Эти явления носят физиологический характер и являются проявлениями нормального развития иммунной, кроветворной систем. Но встречаются и патологические лимфоцитозы, которые свидетельствуют о развитии разнообразных болезней (в основном инфекционной природы).
Основной причиной повышения лимфоцитов в детском организме выше нормы являются инфекционные болезни, вызываемые различными вирусами. Чаще всего это заболевания, характерные для детского возраста – корь, краснуха, простудные инфекции. Может расти уровень лимфоцитов и по другим причинам:
- Аллергические реакции.
- Авитаминоз, систематическое недоедание.
- Бронхиальная астма.
- Отравления химическими веществами.
Несмотря на то, что повышение лимфоцитов в детском организме далеко не всегда сопровождается характерными симптомами, существует ряд признаков свидетельствующих об этом. К ним относятся:
- Повышение температуры тела.
- Сыпь.
- Увеличение миндалин и других региональных лимфоузлов.
- Нарушения пищеварения.
- Симптомы общего недомогания – слабость, быстрая утомляемость.
При проявлении таких симптомов нужно обратиться к педиатру и пройти рекомендуемые обследования. После постановки диагноза врач назначит соответствующее лечение, которое устранит причину активизации иммунной системы.
Нужно учитывать, что нормальный уровень лимфоцитов восстанавливается с запозданием. Даже после полного восстановления после инфекции либо других заболеваний пройдет от нескольких недель до 1-2 месяцев до нормализации уровня белых кровяных клеток. Это физиологический процесс, который не требует дополнительного лечения и не должен вызывать беспокойства.
Препараты для лечения кандидоза
-
Лекарства Азолы – это семейство притивогрибковых препаратов, название которых заканчивается суфиксом«-азол». Они блокируют производство эргостерина, важнейшего материала клеточной стенки дрожжевых грибков, что приводит к гибели грибков.К счастью эргостерин не является компонентом клеточной стенки клеток человека, поэтому эти препараты не повреждают клетки человека. Примеры таких препаратов – миконазол, тиоконазол, клотримазол, флуконазол, бутоконазол.
-
Полиеновые антибиотики – включают нистатин и амфотерицин. Нистатин используется для лечения молочницы и поверхностных микозов. Амфотерицин применяют при более сложных системных кандидозах. Противогрибковыепрепараыт из группы полиенов, связываясь со стеролами в клеточной мембране грибов, нарушает ее проницаемость, что приводит к выходу основных компонентов клетки и ее гибели. Оказывают фунгистатическое действие.
а) В первые 2 недели жизни следует использовать такую же дозу мг / кг, как и у детей старшего возраста, но вводить каждые 72 часа; в возрасте 2-4 недели жизни, такую же дозу следует вводить каждые 48 часов. При отсутствии положительной реакции пациентов на лечение флуконазолом или при нечувствительности Candidaalbicans к флуконазолу назначают препарат второй линии – интраконазол.
b) У пациентов со СПИДом и нейтропениями рекомендуется мониторинг уровня крови и, при необходимости, увеличение дозы итраконазола до 200 мг bd.
Недавно разработан препарат вориконазол, который показал высокую эффективность при кандидозе. Более того, вориконазол является эффективным в отношении устойчивых к флуконазолу штаммов C. albicans, что значительно расширяет возможности лечения кандидоза.
Лабораторный метод диагностики
Врачи могут определить изменения уровня нейтрофилов по результатам анализа крови, который называется общим анализом крови с лейкоцитарной формулой, который определяет определяет группы лейкоцитов.
Врач может назначить тест, когда человек испытывает ряд симптомов, связанных с инфекцией, хроническими заболеваниями и травмами, такими как лихорадка, боль и истощение. Если первоначальный тест показывает большее или меньшее количество лейкоцитов, чем обычно, врач повторяет тест для подтверждения результатов. Если первоначальные результаты подтвердятся, врач проведет медицинский осмотр, задаст вопросы об образе жизни человека и изучит его историю болезни.
Если нет очевидных причин для изменения уровня лейкоцитов, то назначают более детальный анализ крови. Специалисты лаборатории будут искать специфические лейкоциты, такие как незрелые нейтрофилы, называемые миелобластами. Во время инфекции или хронического заболевания эти клетки выходят из костного мозга и созревают в крови вместо костного мозга. Если миелобласты или другие незрелые лейкоциты обнаруживаются в крови в высоких цифрах, врач порекомендует провести биопсию костного мозга.
Сбор костного мозга включает в себя введение длинной иглы в область таза. Процедура может быть очень болезненной, и образец берется в больнице под местным наркозом. Эксперты изучат образец костного мозга, чтобы увидеть, правильно ли развиваются нейтрофилы и другие клетки крови.
Если причина высокого или низкого уровня нейтрофилов все еще остается неопределенной, врач назначит другие анализы, чтобы попытаться точно определить причину изменений.
Мы сдали ОАК ребенку перед плановой вакцинацией, педиатр выявил нейтропению и на этом основании отложил ребенку вакцинацию. Правильно ли это?
На этот вопрос не получится ответить коротко.
Сперва отметим, что сдавать анализы перед прививками — совершенно бессмысленно и даже вредно. Как, например, вредно сдавать мочу на посев у ребенка, не имеющего симптомов. Потому что есть такая штука, как бессимптомная бактериурия, и если даже посев мочи покажет, что моча не стерильна — это не потребует лечения.
Однако выделение бактерий с мочой встревожит родителей, и у них, а иногда даже у врача, начнут «чесаться руки» дать ребенку антибиотик — что с точки зрения современной медицины совершенно бессмысленно. Поэтому в современных международных рекомендациях врачам запрещается сдавать посев мочи ребенку, не имеющему симптомов ИМВП.
Точно также и с анализами перед прививкой. Если ребенок внешне здоров, то ему незачем сдавать анализы — там не выявится ничего, что могло бы отложить иммунизацию, зато может выявиться что-то что вызовет волнение, или даже необоснованное дообследование или лечение. Поэтому сдавать анализы перед прививкой — не нужно, достаточно осмотра педиатром.
Еще один довод против сдачи анализов без показаний: анализы иногда делают неверно. И тогда они уж точно вызывают беспричинное беспокойство и необоснованное лечение.
Ну, и последнее об этом: Вам следует знать, что не существует никаких приказов, которые требовали бы сдавать какие-либо анализы, и проходить какие-либо консультации врачей (кроме педиатра) перед прививкой. Повсеместно распространенная практика «сдайте ОАК, ОАМ и консультацию невролога перед прививкой» — это или ненужная перестраховка, или местечковая необоснованная традиция, или откровенное выколачивание денег из пациента.
Теперь по сути.
С точки зрения доказательной медицины, общепризнанных современных подходов, нейтропения легкой и средней тяжести — не является поводом для откладывания иммунизации. При определенных условиях врач может отложить только введение живых вакцин, например MMR (корь + эпидпаротит + краснуха).
С точки зрения российской медицины все иначе. Бытует мнение, что нейтропения ниже 800 кл/мкл — это временное противопоказание к вакцинации. Это мнение кочует из учебника в учебник, из статьи в статью, например:
Профилактические прививки проводятся по возрасту при абсолютном числе нейтрофилов более 800 в 1 мкл ().
Вакцинация детей до года с ХДНДВ возможна при уровне нейтрофилов выше 800 клеток в 1 мкл, детей старше года — не менее 1000 клеток в 1 мкл ().
Однако, оно противоречит не только современным международным, но даже и :
5.9. Неправомерен отказ от вакцинации ребенка без соответствующей клинической картины, у которого выявлены отклонения показателей иммунного статуса, не достигающих уровней, характерных для конкретного иммунодефицитного состояния. Нерезкое снижение уровней сывороточных иммуноглобулинов, изменения в соотношении субпопуляций лимфоцитов, снижение численности Т-клеток и т.д. закономерно возникают при различных заболеваниях и состояниях, не достигая пороговых уровней и не сопровождаясь соответствующими клиническими проявлениями. Эти состояния не должны отождествляться с иммунодефицитами, их патологическое значение не доказано, они чаще всего отражают циклические колебания весьма динамичных иммунологических параметров во время болезни и реконвалесценции.
Что тут можно сказать?
Ни для кого не секрет, что российская медицина все больше отстает от медицины развитых стран. Ни для кого не секрет, что юридически врач в России почти никак не защищен от негодующего пациента. Итогом всего этого является «хронический перестраховочный подход» наших врачей.
Если врач не привьет Вашего ребенка из-за нейтропении — это ничем ему не грозит, как минимум. А как максимум — Вы даже сочтете его отличным врачом, мол — вот другие привили бы, а этот с «индивидуальным подходом», сразу видно что заботится о детях, не для галочки прививает. Если даже такой ребенок, скажем, заболеет коклюшем из-за того, что АКДС-вакцинация была отложена ради нейтропении — врачу ничего не будет. Он сошлется на «научные» статьи, где сказано про «ниже 800 — не прививать» и к нему ни один юрист не придерется.
А вот если врач привьет вашего ребенка, то при неудачном стечении обстоятельств, несмотря на вышеупомянутый приказ, он рискует остаться крайним. Поди докажи потом, что это не из-за прививки у ребенка развился агранулоцитоз, хотя на момент прививки нейтропения была вполне безобидной. Понимаете, перед каким выбором оказывается врач? Ну и что, по-Вашему, должно заставить его идти на риск?
Поэтому или ищите другого врача, который более смел, доверяет Вам и не станет откладывать вакцинацию «на всякий случай». Или смиритесь, и ждите пока нейтрофилы поднимутся выше 800 клеток.
Классификация
Прежде чем говорить о причинах лейкопении, рассмотрим основные её типы. В первую очередь нужно понимать, что белые кровяные тельца бывают разных видов, и они выполняют различные функции. В зависимости от того, каких клеток не хватает, различают нейтропению (нейтрофилы), эозинопению (эозинофилы), моноцитопению (моноциты) и лимфопению (лимфоциты). Если количество клеток уменьшено по сравнению с нормой, это абсолютная лейкопения, а если уменьшен только процент относительно других видов лейкоцитов — относительная лейкопения.
Физиологическая лейкопения встречается у 2–12% людей. Они не испытывают каких-либо симптомов, у них не нарушено кроветворение и не снижен иммунитет. Это их индивидуальная норма. Лейкопения, возникшая в результате тех или иных заболеваний, называется патологической.
Некоторые люди страдают наследственными лейкопениями. Существует также много видов приобретенных лейкопений.
Иногда в анализе обнаруживают сниженное количество белых кровяных телец, потому что значительная часть лейкоцитов переместилась в определенные сосуды. В таких случаях говорят о перераспределительных лейкопениях. Если же число лейкоцитов снизилось во всем кровяном русле — это истинная лейкопения.
Среди всех видов лейкопений чаще всего встречаются нейтропении. Нейтрофилы составляют большую часть всех лейкоцитов крови. Они играют важную роль в защите организма: выполняют функцию фагоцитов (поглощают и разрушают чужеродные частицы, в первую очередь бактерии и грибки), выделяют вещества, которые участвуют в развитии воспаления.
Нейтропения бывает трех степеней тяжести:
- Легкая: от 1000 до 1500 нейтрофилов в 1 мкл крови.
- Средней степени тяжести: от 500 до 1000 в 1 мкл.
- Тяжелая: менее 500 мкл в 1 мл.
Симптомы острой нейтропении возникают в течение нескольких часов или дней. Хроническая нейтропения продолжается от нескольких месяцев до нескольких лет.
Нейтрофилы — норма
Организм производит нейтрофилы в костном мозге, и они составляют 55-70% всех лейкоцитов в кровотоке. Нормальный общий уровень лейкоцитов в крови у взрослого человека составляет от 4500 до 11000 на миллиметр в кубе (мм3).
Когда в организме появляется инфекция или другой источник воспаления, специальные химические вещества предупреждают зрелые нейтрофилы, которые покидают костный мозг и проходят через кровоток в нужное место. В отличие от других клеток, нейтрофилы могут проходить через соединения в клетках, которые выстилают стенки кровеносных сосудов и напрямую попадают в ткани.
Существует много различных причин, почему у человека может быть высокий или низкий уровень нейтрофилов в крови.
Изменения уровня нейтрофилов часто являются признаком значительных изменений общего количества лейкоцитов. Количество и доля лейкоцитов в кровотоке меняются с возрастом и при других состояниях, таких как беременность. Хотя обычный диапазон у всех немного отличается, часто используемые диапазоны включают в себя:
- Новорожденные: от 13 000 до 38 000 мм3;
- Младенец в возрасте 2 недель: от 5000 до 20000 мм3;
- Взрослый: от 4500 до 11000 мм3;
- Беременная женщина (третий триместр): от 5 800 до 13 200 мм3;
Уровень лейкоцитов выше 11 000 мм3 известен как лейкоцитоз, то есть имеет место повышенный уровень лейкоцитов в крови. Нейтрофильный лейкоцитоз определяется, когда человек имеет более 7000 мм3 зрелых нейтрофилов в крови.
Нижний предел уровня нейтрофилов в крови человека составляет 1500 на мм3. Если у человека низкий уровень нейтрофилов, это состояние известно как нейтропения. Чем ниже уровень нейтрофилов, циркулирующих в крови, тем тяжелее нейтропения. Уровни нейтропении:
- Легкая нейтропения: от 1000 до 1500 мм3;
- Умеренная нейтропения: от 500 до 999 мм3;
- Сильная нейтропения: 200-499 мм3;
- Очень тяжелая нейтропения: ниже 200 мм3.
Если уровень нейтрофилов или лейкоцитов незначительно изменен, то не о чем беспокоиться, пока они носят временный характер. Повышенное количество лейкоцитов часто означает, что организм реагирует на инфекцию, травму или стресс. У некоторых людей уровень лейкоцитов и нейтрофилов в природе ниже, чем у других, что обусловлено рядом факторов, в том числе врожденными.
Если уровни нейтрофилов и лейкоцитов значительно изменяются без видимой причины или остаются повышенными или пониженными, врач назначит дополнительные анализы для определения причины.
Сильно высокий или низкий уровень лейкоцитов часто требует неотложной помощи и мониторинга. Люди с тяжелой нейтропенией будут иметь недостаточную защиту от инфекции. Люди с тяжелой нейтрофилией обычно имеют опасный для жизни тип инфекции или другого воспалительного заболевания, требующего лечения, такого как рак.
Как определить сепсис?
При сепсисе смертность может достигать от 10 до 40%. Зависит это от нескольких важных факторов:
- Вид возбудителя;
- Общее состояние здоровья пациента;
- Время установления диагноза и начала лечения.
Случается, что воспалительный процесс протекает в виде септического шока, при котором наблюдают нарушение кровообращения, обменных процессов в клетках, значительное падение артериального давления. При таком состоянии смертность достигает своего максимального порога.
В клинике интегративной онкологии Onco.Rehab практикуют все виды лечения сепсиса:
- Антибиотики;
- Медикаменты, способные поддержать жизненно важные функции;
- Терапия инфузионная;
- Новейшие аппараты для плазмафереза и т.д.
Клиника интегративной онкологии Onco.Rehab: наши партнеры делают все необходимое для ранней диагностики сепсиса, мы оказываем немедленную помощь, проводим мероприятия реанимационного характера.
Прогноз и Профилактика
Прогноз для жизни благоприятный. Опасным является период жизни ребенка в возрасте до 5—7 лет, когда тяжесть инф. процессов наиболее выражена.
Профилактика. При периодической нейтропении накануне ожидаемого падения количества нейтрофилов больным назначают антибиотики, действующие на стафилококки. Дети должны находиться под диспансерным наблюдением для осуществления немедленной госпитализации при возникновении инф. процессов. Рекомендуется регулярная санация полости рта.
Библиография: Воробьев А. И. Наследственные нейтропении, в кн.: Генетика в гематол., под ред. И. А. Кассирского, с. 216, М., 1967; В a r r e t t А. J. а. о. Lithium therapv in congenital neutropenia, Lancet, v. 2, p. 1357, 1977; Hammond W. P. Lithium therapy of canine cyclic hematopoie-sis, Blood, v. 55, p. 26, 1980; Kost-m a n R. Infantile genetic agranulocytosis, Acta paediat. scand., suppl. 105, p. 45, J 956; Lucker-Franklin D. a. o. Congenital neutropenia, Blood, v. 49, p. 425, 1977.
Когда назначают анализ
Бывает, что симптомы сепсиса слабо проявляются и напоминают проявления других заболеваний.
Симптомы, которые должны насторожить врача и назначить анализы:
- Повышение температуры тела;
- Учащающееся дыхание и сокращения сердечной мышцы;
- Обильная потливость;
- Признаки дисфункции различных органов.
В ситуациях тяжелых у пациента наблюдаются:
- Вялость;
- Спутанность сознания;
- Снижение артериальное давление;
- Холод в конечностях, синюшность;
- Появление пятен на коже.
Немаловажная причина назначить анализы на выявление сепсиса – ранее проведенные исследования позволяют заподозрить заражение крови.
Как правило, для исследования применяются критерии шкалы quick SOFA (qSOFA), где важно выявить 3 критерии, суммарно подтверждающих наличие сепсиса:
- Верхнее артериальное давление ниже 100 мм рт. ст.;
- Частота дыхания до 22 в минуту;
- Изменение мышления.
Для более точной постановки диагноза используют критерии шкалы SOFA, в которых учтены результаты лабораторных анализов.
Фебрильная нейтропения у онкологических больных
Лица, анамнез которых отягощен онкологией любой локализации, относятся к группе риска по заражению инфекцией. У таких больных значительно выше процент гнойно–воспалительных осложнений, чем у пациентов, не отягощенных подобной патологией. Данный риск инфицирования у таких пациентов во многом зависит от характера онкологического заболевания, его локализации, тяжести протекания, а так же некоторых факторов, предрасполагающих к этому. Исходя их этого, фебрильная нейтропения у онкологических больных встречается гораздо чаще, чем у больных с другими заболеваниями.
После проведения трансплантации костного мозга и иммуносупрессивного лечения, лица с диагнозом гемобластоз (опухоли, развивающиеся из кроветворных клеток) очень часто сталкиваются с гранулоцитопенией (уменьшение числа нейтрофилов (гранулоцитов) крови). Наблюдается и угнетение процесса захватывания специальными клетками крови и тканей (фагоцитами), а так же уничтожения возбудителей инфекционных заболеваний и отмерших клеток. Данный дисбаланс приводит к нарушению гуморальной и/или клеточной защиты. Это существенно ослабляет организм, делая его «легко доступным» для патогенных микроорганизмов.
Фебрильная нейтропения у онкологических больных с солидными опухолями встречается много реже, так как иммуносупрессии после проведения цитостатической терапии маловыражены. Гранулоцитопения при такой клинической картине проявляется непродолжительное время, вероятность инфекционного поражения незначительна, но полностью ее исключить нельзя. Больной способен инфицироваться и в результате естественной обструкции: искусственный или врожденный дефект анатомических мембран, последствия применения шунтов, катетеров, протезов, а так же при недостаточности функционирования рецепторов центральной нервной системы. Но такое поражение, как правило, не сопровождается, сколь ни будь существенной, инфекцией
Чем продолжительнее и тяжелее патология, тем выше риск инфицирования. Но на рассматриваемый показатель способны влиять и выбранные для терапии прпараты, кратность приемов при химиотерапевтическом лечении.
Определена и некоторая преимущественная локализация очагов инфекции у пациентов, страдающих на гемабластоз: около 34 % случаев инфицирования приходится на поражение кровотока; 22 % затрагивает глотку, гортань и ротовую полость. Около 13 % приходится на респираторные заболевания, преимущественно пневмонию, из них приблизительно процента — синуситы. Такой же процент (13 %) — это инфицирование мягких тканей и кожного эпидермиса. Около семи процентов – поражение органов желудочно-кишечного тракта, пять – флебиты и внутрисосудистые катетеры. Приблизительно три процента приходится на инфицирование мочевыделительной системы, все остальные случаи составляют около двух процентов. При этом в более половины случаев определить локализацию очага воспаления так и не удалось.
Какими симптомами проявляется снижение уровня лейкоцитов?
Нередко больной не испытывает каких-либо симптомов, а снижение уровня лейкоцитов у него выявляют по результатам общего анализа крови. Некоторые лишь отмечают, что чаще стали чувствовать усталость.
Главная проблема пациентов с лейкопенией — снижение защитных сил организма. У них даже легкая инфекция может быстро перейти в тяжелую форму.
Все основные симптомы лейкопении связаны с инфекционными осложнениями:
- Температура 38 градусов и выше.
- Потливость, озноб.
- Язвы во рту, зубная боль, боль в горле.
- Зуд, язвы в области ануса.
- Боли в животе.
- Жидкий стул.
- Частые мочеиспускания, сопровождающиеся болью, жжением.
- Одышка, кашель.
- Отек, покраснение, боль на коже, особенно в области ран, порезов, венозных катетеров.
- Зуд в области половых органов у женщин, выделения из влагалища необычного характера.
Лечение синдрома Маршалла
Для лечения в период обострения используют глюкокортикостероиды (преднизолон) с интервалом введения. Но фоне приема которых симптомы заболевания проходят после 1-2 инъекции.
Назначение жаропонижающих препаратов иногда приводит к снижению температуры.
Хирургическое лечение – тонзиллэктомия (удаление миндалин), назначается пациентам, которые не реагируют на терапию гормональными препаратами или у которых заболевание вызывает серьёзное ухудшение качества жизни. После тонзиллэктомии симптомы заболевания купируются, в том числе и лихорадка, кроме афтозного стоматита.
Прогноз благоприятный. С возрастом клиническая картина улучшается, периоды ремиссии становятся длиннее, а симптомы менее выраженными. У большинства пациентов проявления заболевания прекращаются к 10 годам.
Соблюдайте правила личной гигиены
При нейтропении важно соблюдать правила личной гигиены. Следуйте рекомендациям этого раздела
- Ежедневно принимайте душ или ванну. Тщательно мойте подмышки, области анального отверстия и гениталий, а также все кожные складки.
- Мойте руки с антибактериальным мылом. Такое мыло лучше убивает микроорганизмы.
- Используйте спиртосодержащий антисептик для рук (например, Purell
При использовании спиртосодержащего антисептика нанесите его на обе руки и втирайте в течение 20–30 секунд.
) после рукопожатий и контакта с маленькими детьми.
- Чистите зубы после каждого приема пищи. Пользуйтесь щеткой с самой мягкой щетиной.
Где я могу получить более подробную информацию об этой проблеме?
Выше были приведены пара ссылок на сайт emedicine.com, они дают вполне исчерпывающую информацию, достаточную даже врачу
Помимо этого Вы можете прочесть, например, эту :
Статья на английском, поэтому хочется перевести несколько наиболее интересных абзацев для людей, не владеющих английским языком перевод:
У детей с нейтропенией (прим.перев) важно соблюдать ежедневную гигиену полости рта и регулярно обращаться к стоматологу для профилактического осмотра, особенно при хронических и длительных формах нейтопении. Это позволит избежать хронических заболеваний десен или зубной инфекции.
Важен также хороший уход за кожей и быстрая антисептическая обработка поверхностных порезов, ссадин и любых повреждений кожных покровов
Вакцинация детей с нейтропениями не только возможна, но и более актуальна, нежели у обычных детей. График вакцинации никак не изменяется, если нейтропения не связана с иммунодефицитным синдромом.
Детям, которые имеют нарушенную функцию Т- или B-лимфоцитов, не следует вводить живые или ослабленные вакцины.
Посещение детского сада или школы не противопоказано большинству детей с легкой или среднетяжелой нейтропенией, хотя контакта с явно больными детьми все же следует избегать. Дети с тяжелой степенью нейтропении или тяжелыми бактериальными инфекциями в анамнезе на фоне нейтропении — нуждаются в изоляции, дабы избежать встречи с инфекционными агентами.
…Вместо постскриптума. Завершая нашу статью, еще раз подчеркнем: если у Вашего ребенка нейтропения — не впадайте в панику. У врачей есть поговорка «редкие болезни — бывают редко». Держите руку на пульсе, контролируйте ОАК через интервалы, которые посоветует врач, обсудите с врачом лекарства, которые принимает ребенок, и откажитесь от тех лекарств, которые врач сочтет подозрительными в плане причины нейтропении. Этого, скорее всего, будет вполне достаточно.
В практике педиатра дети раннего возраста с нейтропениями встречаются ежемесячно. При этом злокачественные причины нейтропений педиатры видят всего несколько штук за жизнь. Например, я видел пациента с синдромом Костманна один раз в жизни, а деток без всяких симптомов болезней, но с нейтропенией в ОАК — сотни.
ОСОБЫЕ УКАЗАНИЯ И МЕРЫ ПРЕДОСТОРОЖНОСТИ ПРИ ПРИМЕНЕНИИ
Инфанрикс Гекса ни при каких обстоятельствах нельзя вводить внутривенно или внутрикожно.
Перед вакцинацией следует изучить анамнез ребенка, обращая внимание на предшествующее введение вакцин и связанное с этим возникновение побочных реакций, а также провести осмотр. Как и при введении любых других вакцин, следует иметь наготове все необходимое для купирования возможной анафилактической реакции на Инфанрикс Гекса
Вакцинированный должен находиться под медицинским наблюдением в течение 30 минут после иммунизации. Возникновение следующих реакций после введения вакцины Инфанрикс Гекса не является противопоказанием для последующих вакцинаций, однако при этом необходимо учитывать соотношение пользы и риска:
- Температура г 40 С, возникшая в течении 48 часов;
- Коллапс или шокоподобное состояние, развившиеся в течение 48 ч после введения вакцины;
- Пронзительный крик, длящийся 3 ч и более, возникший в течение 48 ч после введения вакцины;
- Фебрильные или афебрильные судороги, возникшие в течение 3 суток после вакцинации.
Инфанрикс Гекса следует применять с осторожностью у пациентов с тромбоцитопенией или с нарушениями системы свертывания крови, поскольку у таких пациентов внутримышечная инъекция может стать причиной кровотечения.
Как при любой другой вакцинации, не у всех вакцинированных может выявляться защитная иммунная реакция.
Инфанрикс Гекса не предотвращает развития заболеваний, вызванных какими-либо другими возбудителями, за исключением Corynebactetium diphthenae, Clostridium lelani, Bordetellopertussis, вируса гепатита В. вируса полиомиелита 1,2,3 типов и Haemophilus influenzae тип b Однако ожидается профилактический эффект в отношении гепатита D. который может быть предотвращен с помощью вакцинации, т к гепатит D (вызванный вирусом гепатита дельта) не встречается в отсутствие вируса гепатита В.
Существуют ограниченные данные, основанные на вакцинации 169 недоношенных детей, свидетельствующие о том, что Инфанрикс Гекса может назначаться недоношенным детям. Однако у них может отмечаться более низкий иммунный ответ
ВИЧ-инфекция не является противопоказанием к вакцинации. Однако после вакцинации пациентов с иммунодефицитом ожидаемый иммунологический ответ также может не достигаться. Поскольку антиген капсулярного полисахарида Haemophilus influenzae b экскретируется с мочой, в течение 1 -2 недель после вакцинации при анализе мочи может регистрироваться положительный тест. В этот период необходимо проведение других тестов для подтверждения диагноза инфекции, вызываемой Hаemophilus influenzae тип b.
У детей с прогрессирующими неврологическими расстройствами, включая инфантильные спазмы, неконтролируемую эпилепсию или прогрессирующую энцефалопатию, вакцинацию против коклюша (как цельноклеточными, так и бесклеточными вакцинами) необходимо отложить до стабилизации состояния. Решение о назначении вакцины с коклюшным компонентом должно быть принято индивидуально после тщательной оценки пользы и рисков.
Необходимо учитывать потенциальный риск апноэ и необходимость мониторинга дыхательной функции в течение 72 ч при первичной вакцинации детей, родившихся преждевременно (c 28 недель гестации) и. особенно, детей с респираторным дистресс-синдромом. Ввиду необходимости вакцинации детей данной группы, первичную вакцинацию не следует откладывать или отказывать в ее проведении
Первичный курс вакцинации таким детям следует осуществлять в условиях стационара под наблюдением врача в течение 72 ч После вакцинации или иногда перед ней возможны обмороки или выраженная слабость как психологическая реакция на инъекцию Перед вакцинацией важно удостовериться, что пациент не получит повреждений в случае обморока.
Наличие фебрильных судорог в анамнезе, а также судорог в семейном анамнезе или синдрома внезапной детской смерти не является противопоказанием, но требует особого внимания. Таких вакцинируемых следует наблюдать в течение 2-3 дней, так как в этот период может возникнуть нежелательное явление.
Как поднять и уменьшить уровень нейтрофилов
Лучший способ исправить аномальные уровни нейтрофилов — это устранить причину. Антибиотики назначают при бактериальной инфекции, в то время как противогрибковые препараты борются с грибковыми инфекциями. Определенные вирусные инфекции лечат с помощью препаратов, которые замедляют вирусную активность. Поддерживающие методы лечения, такие как прием жидкости и отдых, могут быть частью плана лечения.
Людям с измененными уровнями нейтрофилов, вызванными лекарствами и процедурами, может потребоваться прекратить или скорректировать лечение. Людям с хроническими заболеваниями, которые нарушают выработку или созревание нейтрофилов, может потребоваться принимать препараты, которые позволяют организму увеличивать выработку нейтрофилов, такие как:
- колониестимулирующие факторы;
- кортикостероиды;
- анти-тимоцитарный глобулин;
- трансплантация костного мозга или стволовых клеток.
Люди с очень низким уровнем нейтрофилов зачастую нуждаются в наблюдении, антибиотикотерапии и госпитализации, чтобы снизить риск тяжелой инфекции. Этот период интенсивной терапии помогает держать людей с ослабленной иммунной системой вдали от потенциально вредных микроорганизмов, а также поддерживать организм, давая ему время производить больше белых кровяных клеток.
Одной из причин низкого уровня нейтрофилов в крови является дефицит витамина B12. Употребление в пищу продуктов, богатых B12, помогает нормализовать уровень нейтрофилов в крови. Примеры продуктов, богатых витамином B12, включают:
- яйца;
- молоко и другие молочные продукты;
- мясо;
- рыба;
- домашняя птица;
- обогащенные сухие завтраки и хлебобулочные изделия;
- обогащенные пищевые дрожжи.
Чтобы снизить риск высокого или низкого уровня нейтрофилов, людям можно порекомендовать:
- Старайтесь не переусердствовать с тренировками;
- Избегайте хронический или сильный стресс;
- При признаках инфекции, таких как лихорадка, слабость, усталость или боль, обратиться к врачу;
- Следуйте здоровой, сбалансированной диете;
- Потребляйте достаточно белка;
- Лечите хронические заболевания, такие как генетические или воспалительные заболевания.