Эко при низком амг (антимюллеровый гормон)
Содержание:
- Что ускоряет снижение овариального запаса?
- Можно ли забеременеть при низком АМГ?
- Правила подготовки и сдачи анализа на АМГ
- Антимюллеров гормон у женщин
- Основные причины изменения уровня АМГ
- Овариальный резерв и ЭКО
- Причины возникновения
- Какая должна быть у женщин норма показателя антимюллера
- Результативность криопротоколов
- Как связаны беременность и вес?
- Как проходит криопротокол
- Лабораторные исследования
- Анализы на гормоны: когда проверяют АМГ
- Так что же такое двойная стимуляция (DuoStim, Шанхайский, китайский протокол)?
- Что такое ЭКО и АМГ?
- Развитие сперматозоида
Что ускоряет снижение овариального запаса?
- операции, проведенные на яичниках;
- многократные процедуры стимуляции овуляции;
- злокачественные опухоли в яичниках;
- курение;
- алкогольная зависимость;
- плохая экология;
- наследственность (если у матери ранняя менопауза, дочь наверняка столкнется с такой же проблемой).
Снижение овариального запаса может быть замечено на УЗИ органов малого таза. Так, специалист может отметить отсутствие доминантного фолликула, а также низкое количество фолликулов в полости яичника. Разумеется, на основании единственного обследования выводы делать не стоит
Однако если тенденция повторяется на протяжении двух или трёх месяцев, нужно обратить внимание на проблему
Чтобы точно выяснить собственный запас половых клеток, нужно сдать анализ на антимюллеров гормон. Для каждой возрастной группы его показатели разные (кстати, и в каждой лаборатории обычно есть свои нормы). Однако одно можно сказать точно: если АМГ ниже единицы, у женщины есть проблемы с запасом яйцеклеток.
Стоит отметить, что на проведение процедуры ЭКО по ОМС могут рассчитывать пациентки, у которых показатель антимюллерова гормона не ниже 0,8 нг/мл. В противном случае придётся делать экстракорпоральное оплодотворение за собственные средства. В чём же сложность процедуры при низком показателе АМГ?
Можно ли помочь?
Повысить овариальный запас половых клеток невозможно, нельзя также улучшить качество оставшихся. Следовательно, шанс на спонтанную беременность крайне мал. Однако на помощь приходят вспомогательные репродуктивные технологии. В ходе протокола экстракорпорального оплодотворения в большинстве случаев возможно получить несколько яйцеклеток, пригодных для оплодотворения.
Как правило, для этого часто прибегают к длинному протоколу, поскольку он считается более щадящим. Длинный протокол начинается во второй половине менструального цикла. Женщина принимает препараты-агонисты, которые блокируют выработку собственных гормонов. Далее организм пациентки получает искусственные дозы гормонов, и весь процесс проходит в рамках, заданных репродуктологом. В таком случае врач получает практически стопроцентную возможность контролировать процессы, связанные с созреванием фолликулов.
Существует еще один тип протокола, подходящий для пациенток со сниженным овариальным запасом, — это японский. Он подразумевает мягкую стимуляцию с перерывами, направленную на получение одной или двух качественных яйцеклеток. Выращенные в лабораторных условиях эмбрионы замораживают, чтобы затем перенести в матку пациентки через пару циклов. В таком случае организм будущей мамы получает время на отдых, шансы на имплантацию повышаются.
Ещё один вариант — протокол в естественном цикле. В таком случае стимуляция не применяется вообще, поэтому женский организм не подвергается нагрузке, запас яйцеклеток истощается в режиме, предусмотренном природой. Но есть у такого протокола и минус: возможно получить лишь одну яйцеклетку, при этом не известно, какого качества она будет.
В каждом конкретном случае для пациентки подбираются основные и вспомогательные препараты, способные помочь её организму, снизить нагрузку на него. Кроме того, пациентке (вне зависимости от показателя количества яйцеклеток перед протоколом) после ЭКО рекомендовано пересдать анализ на АМГ. Это даст возможность оценить работоспособность яичников и выстроить дальнейшую стратегию поведения (если беременность не наступила).
Можно ли забеременеть при низком АМГ?
Недостаток АМГ – ниже 1 нг/мл – все равно оставляет женщине шанс забеременеть. Критически низкий показатель гормона отмечается при результатах менее 0,2 нг/мл. Шанс успешной самостоятельной беременности крайне мал. Однако даже в таких ситуациях остается возможность забеременеть самостоятельно.
При сниженном показателе АМГ от 0,9 до 0,2 нг/мл проверяется фолликулостимулирующий гормон. Если ФСГ низкий, то остается шанс естественной беременности с низким АМГ. Однако планирование нужно начинать сразу же, ведь с течением времени показатель антимюллерова гормона будет только падать.
Женщинам с низким АМГ и планами на самостоятельную беременность в клинике «Лейб Медик» предоставляется комплексная поддержка. В случае необходимости проводится поддерживающая гормональная терапия для стимуляции созревания фолликулов. Индивидуальный подход позволяет добиться положительного результата даже при незначительных уровнях АМГ.
Правила подготовки и сдачи анализа на АМГ
Анализ на определение уровня антимюллерового гормона сдается из локтевой вены, для этого необходимо не менее 5 мл крови. За 3-4 дня до исследования следует ограничить в рационе крепкий кофе и черный чай, стараться не нервничать, избегать усиленных физических перегрузок и стрессов. Существует также ряд обязательных правил, которые нужно соблюдать перед сдачей крови:
- исследование проводится строго натощак;
- в день забора крови запрещается употреблять спиртное, курить, принимать какие-либо лекарственные препараты – в том случае, когда прием таблеток жизненно важен, следует обязательно предупредить об этом врача;
- в течение 15 минут перед забором крови следует отдохнуть в коридоре.
Сдавать кровь не рекомендуется в том случае, если у женщины обострение хронического заболевания или острая вирусная инфекция. Интерпретация анализа готова через сутки.
Антимюллеров гормон у женщин
Антимюллеров гормон в организме у женщины (в норме) говорит о готовности организма зачать и родить ребенка. К тому же некоторые женские заболевания довольно тяжело обнаружить, но с помощью уровня этого гормона в крови женщины можно выявить определенные болезни. Гормон вырабатывается у мужчин и женщин, только в разных количествах. Он принимает прямое участие в развитии тканей половой системы, влияет на половое развитие. Выработка антимюллерова гормона в организме женщины начинается буквально с первых дней жизни и является показателем репродуктивной способности. До наступления менопаузы гормон оказывает активное влияние на организм женщины. Изначально неправильная выработка гормона может стать причиной бесплодия, даже длительное лечение не приведет к нужному результату. В этом случае яичники женщины не способны вырабатывать полноценную яйцеклетку.
Врач может направить женщину на анализ антимюллерова гормона, чтобы правильно поставить диагноз. Соответствие гормона норме говорит о том, что яичники женщины работают нормально. Отклонение от нормы в большую или меньшую сторону может говорить о серьезных и не очень состояниях (бесплодие, опухоли, кисты яичников, ранняя менопауза, ожирение и пр.).
[], []
Основные причины изменения уровня АМГ
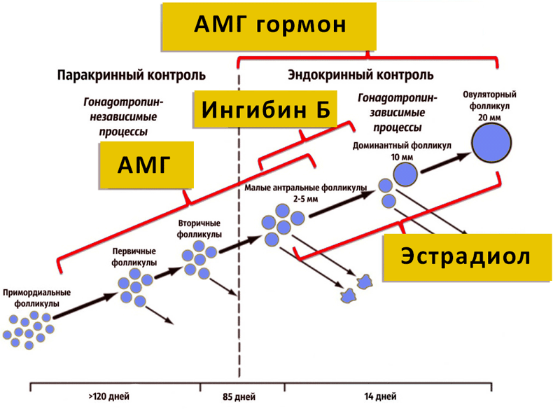
При наступлении менопаузы снижение уровня АМГ (до 0,05 гн/мл после 50 лет) считается естественным процессом из-за того, что фолликулярный запас яичников истощился. В репродуктивном возрасте это тревожный симптом. Он может указывать на задержку в развитии, наследственную патологию, наличие злокачественной опухоли в яичниках, гормональные сбои.
Внешним проявлением проблемы являются задержка или отсутствие менструации, скудные выделения при месячных, проблемы с зачатием.
При получении аномального результата следует сделать анализ повторно, соблюдая все правила подготовки к анализу. Целесообразно проверить результат в разных лабораториях.
Овариальный резерв и ЭКО
ЭКО – это процедура, которая проводится при бесплодии, не поддающемуся лечению другими методами. Чем больше возраст женщины, тем выше риск развития такого бесплодия. В настоящее время до 40% пациенток репродуктивных клиник старше 35 лет. В этой возрастной категории почти всегда отмечается в той или иной степени сниженный овариальный резерв.
Под овариальным резервом подразумевают функциональное состояние репродуктивной системы женщины, которое обеспечивает рост фолликула, его созревание, выход пригодной к оплодотворению яйцеклетки. АМГ – основной маркер овариального резерва. От него зависит:
- удастся ли получить собственные клетки в программе ЭКО;
- какая программа стимуляции будет использована;
- каким будет риск осложнений (синдрома гиперстимуляции).
Чем больше АМГ, тем лучше прогноз для реализации репродуктивной функции. Высокий уровень этого гормона говорит о том, что:
- в ходе стимуляции яйцеклетки будут получены;
- количество ооцитов окажется достаточным для получения нескольких качественных эмбрионов;
- для стимуляции можно использовать невысокие дозы гормонов.
В то же время повышается риск гиперстимуляции. Чем больше АМГ, тем тщательнее врач будет следить за ростом фолликулов, и может даже отменить протокол, если их станет слишком много. Следующий цикл в таком случае придется пропустить. Затем для стимуляции будут использованы сниженные дозы гормонов, чтобы избежать чрезмерной реакции яичников.
Чем меньше АМГ, тем сложнее получить яйцеклетки. Уменьшается не только их количество, но и качество. Приходится использовать более высокие дозы гормонов, чтобы получить хотя бы один качественный эмбрион для переноса. Тем не менее, не в каждом цикле его удается получить, поэтому лечение может затянуться. Но у таких женщин никогда не развивается синдром гиперстимуляции яичников.
Как повысить АМГ перед ЭКО?
Чем выше уровень АМГ, тем лучше прогноз. Врачи получат больше качественных яйцеклеток. У женщин с достаточным АМГ лечение с высокой вероятностью завершится успехом.
Из этого следует логичный вывод: если повысить уровень АМГ, то процедура ЭКО пройдет более результативно. Как это сделать? К сожалению, это невозможно. Более того, в повышении уровня АМГ нет никакого смысла. Этот гормон – всего лишь маркер, то есть, показатель. Подобно тому как изменение показателя градусника не поможет справиться с лихорадкой, влияние на концентрацию в крови АМГ не дает возможности увеличить овариальный резерв.
Запас яйцеклеток не подлежит увеличению. Поэтому перед ЭКО не принимаются меры по увеличению АМГ. Лучшее, что вы можете сделать, если уровень этого гормона низкий – забеременеть как можно быстрее. В противном случае через несколько лет может оказаться, что даже высокие дозы гормонов не позволяют получить зрелые яйцеклетки.
В настоящее время низкий овариальный резерв остается нерешенной проблемой репродуктологии, ограничивающей эффективность ЭКО. При полном истощении запаса яйцеклеток приходится использовать донорские ооциты. Женщина может забеременеть и родить ребенка, но он не будет нести её гены в своей ДНК. Он не унаследует черты материнской внешности, интеллекта или характера.
Причины возникновения
Привести к повышенному содержанию лейкоцитов в сперме могут:
- патологии простаты – именно предстательная железа производит секрет, обеспечивающий подвижность половых клеток, поэтому воспаления в ней провоцируют увеличение количества лейкоцитов;
- ЗППП – в эту группу входят сифилис, хламидиоз, гонорея, микоплазмоз и другие инфекционные патологии, протекающие в острой или хронической форме. Последние особенно опасны, так как долгое время болезнь никак себя не проявляет, человек ни о чем не подозревает и узнает свой диагноз только в кабинете врача;
- уретрит – лейкоциты попадают в сперму во время эякуляции;
- воспаления семенных пузырьков, семявыносящих канальцев;
- патологии яичек (водянка, неопущение яичек, воспаления) – в данном органе происходит выработка тестостерона, развитие мужских половых клеток, и нарушения в работе яичек провоцируют различные отклонения в составе спермы;
- злокачественные опухоли;
- туберкулез;
- травмы мошонки;
- системные воспаления.
Какая должна быть у женщин норма показателя антимюллера
Антимюллеров гормон (АМГ), также иногда называется ингибирующим веществом Мюллера. Проверяется этот гормон у пациенток для уточнения вероятности их беременности: чем он выше, тем больше шансов у женщины забеременеть. На 2018 год этот показатель должен быть не ниже 1,0 для получения квоты на ЭКО.
Она выдается только тем женщинам, которые имеют достаточный уровень гормона, а значит и высокие шансы на зачатие. Такие меры направлены на сохранение бюджетных средств, за счет исключения из очереди на квоту пациенток, искусственное оплодотворение которых, скорее всего, не закончится положительно.

АМГ позволяет диагностировать проблемы с репродуктивным здоровьем у женщины
Необходимо уточнить, что в некоторых регионах значение минимально возможного для ЭКО уровня АМГ может отличаться от общего по стране. Информацию о ситуации в своем регионе необходимо уточнить в центре репродуктологии своего города или в местной женской консультации.
АМГ способствует росту тканей в период эмбрионального развития и по его значению специалист способен довольно точно спрогнозировать количество яйцеклеток, которые будут способны к оплодотворению. Концентрация антимюллерова гормона зависит от количества спящих фолликулов, а по ним можно определить репродуктивный потенциал.
Его норма для пациенток репродуктивного возраста может быть от 1,0 и до 2,5 нг/мл, что говорит об овариальном резерве женщины. Случается, что значение АМГ может доходить до 15 нанограмм на миллилитр, при таких показателях в ЭКО за счет средств ОМС будет также отказано.
Результативность криопротоколов
Часто пациентки беспокоятся, что шансы на беременность с витрифицированными эмбрионами ниже, чем в свежем цикле. Оснований для тревоги нет. Целый ряд исследований, проведенных в последнее десятилетие, показал: результативность переносов в криоциклах не ниже, а почти в два раза выше, чем в свежих.
Дополнительные преимущества:
- меньшая нагрузка на организм будущей мамы,
- меньшая стоимость криопротоколов.
Беременность, наступившая в результате криопереноса, связана с меньшим риском преждевременных родов и кровотечений. Детки, появившиеся на свет после криопротоколов, ничем не отличаются от других малышей.
Почему при всех этих преимуществах криопротоколов они назначаются не всем пациенткам? Если удается получить нормальное количество клеток, эндометрий хорошо подготовлен, у будущей мамы нет отягощенного анамнеза, то прогноз хороший и без криопротокола. К тому же, пациенты скорее встретятся со своим малышом.
Но при наличии показаний криопротокол – оптимальный способ обойти имеющиеся препятствия и повысить шансы на имплантацию, благополучную беременность и рождение ребенка. Репродуктологи центра «Линии жизни» знают, когда необходим перенос в криоцикле и имеют огромный опыт его проведения.
Факторы успеха криопереносов в Центре репродукции «Линия жизни»
В целом ряде ситуаций криопереносы показали себя более эффективными, чем переносы в свежем цикле. В наших клиниках результативность криоциклов выше средних показателей по России.
- У специалистов «Линии жизни» большой практический опыт проведения криопротоколов. Они регулярно совершенствуют навыки на международных профильных конференциях и семинарах, обмениваются наработками с зарубежными коллегами.
- Заморозка и размораживание хрупких репродуктивных клеток – рутинная практика для наших эмбриологов. Центр располагает собственным современным криохранилищем.
- Диагностическая база «Линии жизни» находится на уровне лучших европейских репродуктивных клиник. Наши репродуктологи не пропускают ситуаций, в которых криопротокол обеспечит большую вероятность наступления беременности и рождения малыша.
Как связаны беременность и вес?
На первый взгляд кажется, что масса тела никак не влияет на репродуктивную функцию, но это не так. Сам по себе лишний вес не является противопоказанием к беременности, однако у таких пациенток зачатие происходит намного трудней, чем у женщин с нормальной массой тела. Дело в том, что процесс созревания яйцеклетки и обмен веществ тесно связаны между собой, и нарушения в метаболизме влекут за собой снижение качества ооцитов.
Для определения наличия и степени ожирения высчитывают индекс массы тела — соотношение роста и веса. Незначительное превышение нормальных значений не влияет на результат протокола ЭКО, но если получившиеся показатели существенно превосходят его, пациентка находится в зоне риска. По этой причине женщина должна стабилизировать вес перед тем, как вступить в программу ЭКО.
Особое внимание также следует обратить на зону талии. У некоторых женщин с нормальным индексом массы тела есть абдоминальное ожирение — жировые отложение сосредоточены в области живота
Проверить это очень просто: такой диагноз ставят, если объем талии превышает 80 см. Женщинам с подобными показателями перед прохождением протокола ЭКО следует обязательно проконсультироваться со специалистом.
Как проходит криопротокол
Через какое время после свежего цикла, в котором эмбрионы получены и заморожены, проводится криоперенос? Решение принимается врачом в зависимости от состояния репродуктивной системы пациентки и ее общего здоровья. В среднем перерыв составляет два цикла.
Если речь идет об эмбрионах, когда-то витрифицированных на будущее, то длительность перерыва зависит только от супругов. Когда они решают, что пришло время для беременности, тогда и возвращаются в нашу клинику.
Есть два основных варианта проведения криопротокола: перенос может быть осуществлен в естественном цикле (ЕЦ) или на заместительной гормональной терапии (ЗГТ). Оптимальный вариант подбирает лечащий врач-репродуктолог.
Естественный криоцикл
Криоперенос в ЕЦ проводится в условиях, близких к физиологическим. Гормоны назначаются по минимуму – только чтобы поддержать лютеиновую фазу и тем самым повысить шансы на беременность. С этой целью до переноса витрифицированных эмбрионов и после него будущая мама принимает препараты прогестерона.
С самого начала цикла врач по УЗИ следит, как созревает яйцеклетка и растет эндометрий. Когда овуляция подтверждается, специалист назначает перенос витрифицированных эмбрионов.
Для выбора криопереноса в ЕЦ есть несколько условий. Это возраст младше 35 лет, регулярность менструального цикла и отсутствие проблем с овуляцией.
Криоперенос за ЗГТ
Предполагает управление менструальным циклом будущей мамы, для этого используются гормональные средства. Данный вид криопротокола показан женщинам позднего репродуктивного возраста, пациенткам с нерегулярным циклом, сниженным фолликулярным резервом, отсутствием овуляции.
Схема криопротокола на ЗГТ
С начала цикла используются эстрогенные препараты. Они вызывают рост эндометрия, который контролируется по УЗИ. Когда слизистая оболочка матки достигает нужных параметров, эстрогены заменяются на препараты прогестерона (чтобы поддержать лютеиновую фазу), и назначается процедура переноса.
Иногда врачам не удается добиться нормального роста эндометрия в ЕЦ или на ЗГТ. Тогда в протокол включаются небольшие дозы медикаментов для стимуляции яичников.
Сама процедура переноса, независимо от схемы криопротокола, проходит так же, как в классической программе ЭКО
Лабораторные исследования
Эти методы позволяют косвенно определить, соответствует ли уровень овариального резерва норме. Проводятся лабораторные исследования половых гормонов:
- Фолликулостимулирующего (ФСГ), норма которого в первую фазу цикла составляет 1,1 – 9,2 мЕд/мл, во время овуляции — 6,2 -17,2 мЕд/мл, после выхода яйцеклетки – 1,37- 9,9 мЕд/мл. Уменьшение овариального резерва организм пытается компенсировать увеличением концентрации ФСГ, уровень которого на 1-3 день цикла повышается. Менструальная функция у женщины при этом может быть сохранена.
- Эстрадиола, увеличение концентрации которого выше 250 пг/ мл расценивается, как неблагоприятный признак, особенно в сочетании с другими гормональными изменениями.
- Ингибина, уровень которого на 2-3 день менструального периода не должен превышать 45 пг/мл, иначе женщине будет сложно забеременеть даже после гормональной стимуляции.
- Антимюллерова гормона (АМГ), вырабатываемого в фолликулах крупнее 8 мм. Уменьшение уровня гормона ниже 0,6 пг/мл говорит об истощении овариального резерва. Слишком высокая его концентрация – выше 3 пг/мл тоже нежелательна, т.к. указывает на вероятность опухоли яичника.
Анализы на гормоны: когда проверяют АМГ

Норма антимюллерова гормона для женщин — 1-2,5 нг/мл крови. При таких показателях количество здоровых яйцеклеток достаточно, и беременность может наступить. А в том случае, если диагностируется бесплодие, оно связано с другими факторами. Например, низким уровнем женских половых гормонов или высоким тестостероном. Поскольку АМГ имеет ключевое значение в диагностике репродуктивной функции у женщин, анализ на этот гормон сдается, прежде всего, в том случае, если беременность долго не наступает.
Другие случаи, в которых необходимо проверять значение ингибирующего вещества Мюллера:
- Выявление патологий полового развития у мальчиков и девочек в детском и подростковом возрасте.
- Определение начала менопаузы у женщин, в том числе и ранней.
- Неудачные попытки ЭКО. В идеале анализ на гормоны АМГ необходимо сдавать при первичной диагностике, в ходе подготовки к процедуре.
- Подтверждение диагноза крипторхизм (неопустившиеся яички), монорхизм (одно яичко), анорхизм (отсутствие яичек).
- Оценка мужской фертильности.
- Выявление некоторых болезней половых органов, в том числе рака яичников.
Так что же такое двойная стимуляция (DuoStim, Шанхайский, китайский протокол)?
Двойная стимуляция происходит в течение одного менструального цикла. То есть, начинается стимуляция гормональными препаратами стандартно, со 2-3 дня м. ц., затем проводится пункция. Отличие состоит в том, что через 1-3 дня после пункции, в этом же цикле, вновь подключаются стимулирующие гормональные препараты для дозревания «второй» волны фолликулов с последующей пункцией яйцеклеток. Все полученные при первой и второй пункции эмбрионы замораживаются, то есть в данной программе полностью исключена возможность проведения «свежего» переноса. Перенос эмбрионов осуществляется в следующем цикле или по мере готовности пациентки.
Кому показана двойная стимуляция?
Данный протокол показан пациентам с низким запасом («бедным ответом»). Он дает возможность получить за один менструальный цикл большее количество яйцеклеток. Плюс ко всему, двойная стимуляция позволяет «сэкономить» время в случае накопления эмбрионов для ПГД у женщин с низким овариальным резервом и возрастом старше 39 лет.
Хочется также отметить, что на практике при стимуляции пациенток с «бедным » запасом мы очень часто имеем дело с несинхронным, неравномерным ростом фолликулов.
Нередко возникают ситуации, когда после 6-7 дней стимуляции при росте 1-2 доминантных фолликулов запускается «вторая» волна, которая не успевает дозреть к моменту введения триггера и проведения первой пункции.
Как раз здесь, будет очень своевременно продолжить стимуляцию во второй фазе и пропунктировать дозревшие фолликулы.
Если пациентка, рассматривает для себя проведение «свежего» переноса или в предыдущих попытках не получалось криоконсервировать эмбрионы по причине низкого качества, в этом случае двойную стимуляцию лучше не проводить, а остановиться на стандартных протоколах.
Второе показание для проведения двойной стимуляции — это пациенты с онкологическими заболеваниями, с целью сохранения фертильности этим женщинам проводится стимуляция и пункция в любой день менструального цикла.
Мое профессиональное резюме:
«Новый » протокол двойной стимуляции подходит не для всех. Я полностью согласна с мнением большинства врачей, что невозможно заочно советовать тот или иной протокол. Единого стандарта нет. Есть свои тонкости в выборе препаратов для стимуляции, их сочетании, режимах введения, сроках назначения, что позволяет нам — репродуктологам на основании детального анализа выбрать индивидуально подходящий протокол для достижения нашей общей цели — рождения здорового малыша!
Хочется пожелать нам с Вами максимально эффективного и индивидуального протокола!
Что такое ЭКО и АМГ?
Для начала давайте дадим определение этим двум понятиям.
Итак, экстракорпоральное оплодотворение (ЭКО) — это вспомогательная репродуктивная манипуляция, которая осуществляется при некоторых вариантах бесплодия. В сущности — это изъятие из организма женщины яйцеклетки, и оплодотворение в искусственных условиях, после чего эмбрион развивается вне организма матери несколько недель, после чего его помещают в полость матки. Дальнейшее вынашивание беременности происходит, как и при обычной беременности. Яйцеклетка может быть использована как собственная, так и донорская. Эта манипуляция выполняется в несколько этапов, и является достаточно кропотливой.
Учеными доказано, что дети, рожденные после искусственного оплодотворения, ни в чем не отстают от своих сверстников. Данная процедура набирает всё большую популярность в мировой врачебной практике у пар с бесплодием, и при некоторых вариантах патологий является единственным возможным вариантом зачатия собственных детей.
АМГ (антимюллеров гормон) — это гормон, который секретируется в фолликулах, содержащих яйцеклетки, он отражает способность женщины к зачатию ребенка, является, так называемым индикатором “плодовитости”. Хотя никакого функционального значения он не имеет, а является лишь побочным продуктом работы женских половых гонад (яичников).
В зависимости от возраста меняется и количество АМГ в организме женщины. При рождении его содержание в крови девочки равно нулю, к пубертатному периоду созревания его количество возрастает, достигая пика к 20-30 годам, в дальнейшем его количество постепенно снижается, и к менопаузе он практически исчезает. Это позволяет провести аналогию с его количеством в крови и репродуктивными возможностями женщины.
Кстати, в организме мужчин этот гормон тоже имеет место быть, только, происходит всё наоборот, его уровень высок в эмбриональном периоде развития, а к пубертатному периоду его количество значительно снижается.
Чем же его определения так полезно в репродуктологии? Тем, что зная его содержание в крови, можно оценить овариальный резерв женщины, степень овариального старения, а также предположить ответ яичников на стимуляцию перед экстракорпоральным оплодотворением. Поскольку он вырабатывается у особей обоих полов, то может быть использован для диагностики патологий, связанных с дифференцировкой пола, разного вида дисгенезий.
Развитие сперматозоида
С этого момента деление клеток происходит по другому сценарию. На второй стадии мейоза вместе с каждым сперматоцитом II порядка делятся надвое и одинарные хромосомы. Их половинки проникают во вновь образованные клетки, и в результате формируются две взаимно сочетающиеся клетки, каждая из которых снабжена полным набором из 23 половинок одинарных хромосом.
Иногда возникает ошибка, когда яйцеклетка или сперма развивается, и у нее могут быть дополнительные или отсутствующие хромосомы. Неизвестно, почему это происходит в определенном яйце или сперме. Когда аномальное яйцо или сперма вовлечены в зачатие, не будет точно 46 хромосом, и в результате беременность будет иметь хромосомную аномалию.
По мере того, как женщина становится старше, вероятность того, что у нее может быть ненормальная беременность с увеличением или отсутствием хромосомы, увеличивается. По всей видимости, нет связи с большинством семейных историй, этнической принадлежности, диеты или образа жизни.
Эти новые клетки называются сперма тидами. Своей округлой формой они на поминают сперматоциты I и II порядка, но должны еще пройти ряд превращений, чтобы стать полноценными сперматозоидами с овальным тельцем, жгутиком и набором из 23 одинарных хромосом. Все эти изменения происходят в клетках Сертоли, или сустеноцитах, а их конечным результатом становится вытянутый в длину сперматозоид с головкой, заполненной генетическим материалом из 23 одинарных хромосом и апикальным тельцем, или акросомой.
Общим примером является синдром Дауна. В синдроме Дауна имеется дополнительная копия хромосомы № 21, создающая в общей сложности 47 хромосом. По этой причине он также известен как трисомия. Ниже показаны хромосомы человека с синдромом Дауна. Приблизительные шансы иметь живого ребенка с хромосомной аномальностью.
Возраст матери Шанс на аномалию Возраст 20 1 в 525 Возраст 25 1 в 475 Возраст 30 1 в 380 Возраст 35 1 в 180 Возраст 38 1 в 105 Возраст 40 1 в возрасте 65 Возраст 42 1 в возрасте 40 Возраст 45 1 в 20. Эти гены обычно попадают парами. Один экземпляр унаследован от нашей матери и от нашего отца. Однако некоторые мутации ответственны за причинение определенного заболевания.
Поступательное движение сперматозоида обеспечивается биением жгутика, со стоящего из цилиндрических волокон.
Готовые к оплодотворению сперматозоиды отделяются от сустеноцитов и поступают в длинную извилистую трубку — придаток яичка, расположенный в его тыльной части, где они окончательно созревают и покрываются клеточной оболочкой. Там они три-четыре недели дожидаются своего часа вместе с миллионами других сперматозоидов, а в случае не надобности всасываются обратно в организм. Весь процесс развития сперматозоида от зарождения до гибели длится около двух месяцев.
Одна хромосома из каждой из ваших 23 пар приходила от каждого из ваших родителей. Две хромосомы пары содержат одни и те же гены, но гены имеют небольшие отличия. Одна пара хромосом — половые хромосомы — уникальна. Матери всегда передают Х-хромосому своим детям. Хотя большинство взрослых клеток содержат два набора хромосом, сперма и яйцеклетки различны. Эти специальные клетки имеют только одну хромосому из каждой пары. Какая хромосома, которую они получают из каждой пары, является случайной, что делает каждую сперму или яйцеклетку уникальной.
Существует также немного смешивания, прежде чем хромосомы будут отсортированы в отдельные сперматозоиды или яйцеклетки. Когда сперма и яйцеклетка объединяются вместе при оплодотворении, они создают одну клетку с двумя полными наборами из 23 хромосом. Эта отдельная ячейка делит на создание новых клеток, снова и снова, формируя тело развивающегося ребенка. Так вы пришли к вам. Если у вас есть братья и сестры, те же события создали их. Но поскольку процессы производства яиц и сперматозоидов являются случайными, ваши братья и сестры не получали тот же набор хромосом от каждого из ваших родителей, что и вы.