Когда у малыша пройдет младенческая желтуха?
Содержание:
- Что такое патологическая желтуха новорожденных
- 4.Лечение желтухи
- Лечение желтушки
- Лейкоцитарная формула
- Симптомы и признаки
- Основные и редко встречающиеся виды заболевания
- Патогенез гемолитической болезни
- Желтуха у новорожденных: причины и последствия
- Как диагностируется и лечится желтуха новорожденных
- 2.Диагностика заболевания
- Почему появляется физиологическая желтуха
- Опасна ли желтуха новорожденных?
- Поздняя желтуха
- Ценность исследования
Что такое патологическая желтуха новорожденных
Патологическая желтуха обычно возникает в первые часы жизни ребенка (физиологическая – как минимум на вторые сутки, часто – позже) и имеет еще несколько характерных признаков. Это может быть обесцвечивание каловых масс, потемнение мочи, увеличение печени и селезенки, а также возникновение на коже кровоизлияний точечного типа.
Желтушный окрас кожных покровов ребенка как при физиологической, так и при патологической желтухе, имеет одну причину – повышенное содержание в крови не обезвреженного печенью билирубина. Но при физиологической желтушке это явление временное и не требующее лечения, при патологической необходимо врачебное вмешательство
Существует несколько основных типов патологической желтухи. Это:
-
Конъюгационная желтуха новорожденных – возникает из-за обусловленной серьезными, требующими диагностических методов исследования, проблемами работы печени – в ее неспособности связывать и преобразовывать билирубин.
-
Гемолитическая желтуха – следствие слишком интенсивного распада эритроцитов. Этот тип желтухи возникает из-за патологических изменений в структуре эритроцитов или их ферментативных систем. Изменение структур гемоглобина, несовместимость групп крови матери и малыша также могут стать причиной возникновения этого вида патологической желтухи.
-
Обтурационная (подпеченочная) желтуха возникает на фоне непроходимости желчных путей, наличия опухолей органов брюшной полости. У малютки тогда отмечается зеленовато-желтый цвет кожи, белесый кал и темная моча.
-
Паренхиматозная желтуха у новорожденных возникает при поражении печени вирусом или токсинами (гепатиты В и С, сепсис, цитомегаловирус).
4.Лечение желтухи
Терапия при желтухе всегда зависит от первопричины этого состояния. Иногда оно совсем не требует лечения (как, например, желтуха новорожденных, которая проходит в первые недели жизни). При отравлениях проводится очистка организма, и процедуры могут быть не связаны с лечением печени или желчного пузыря. Если устранены причины временного повышения концентрации билирубина в крови, иногда прибегают к лечению ультрафиолетом. Инсоляция интенсивно разрушает билирубин.
Когда выявлено, что желтуха связана с заболеваниями печени и желчевыводящих путей, к медикаментозной терапии всегда добавляется строгая диета, исключающая жирное, копчёное, жареное и грубую клетчатку.
При необходимости боль в области печени снимается обезболивающими средствами.
Если заболевание носит инфекционных характер, больному рекомендуется госпитализация. Также при острых жизнеугрожающих состояниях рекомендовано нахождение в стационаре, где есть условия для экстренной помощи в случае ухудшения. Больные с хроническими заболеваниями печени и желчных протоков также подлежат регулярной плановой госпитализации для обследования и прохождения курса поддерживающей терапии.
Выявленная механическая (обусловленная закупоркой) желтуха обследуется и в ряде случаев лечится оперативным путём.
Лечение желтушки
Чтобы не допустить подобных осложнений, в случае тяжелого и затяжного протекания желтухи, приходится проводить специфическое лечение.
Раньше детям вливали различные растворы для нормализации билирубинового уровня, но сейчас от этого отказались. Теперь проводится светолечение, во время которого кожу новорожденного освещают специальной установкой. Под воздействием света пигмент разлагается и удаляется из организма. За такими детьми наблюдают неонатологи, пока билирубин прямой не придет в норму. Чаще всего удается нормализовать билирубин за 9 и менее дней.
Замечено, что подобное состояние чаще наблюдается у детей, родившихся раньше срока, при многоплодной беременности и трудных родах. Подвержены желтушке дети от мам, страдающих хроническими заболеваниями, такими, как сахарный диабет. Вопреки распространенному поверью, повышенный при беременности билирубиновый показатель у мамы и пожелтение кожи у родившегося малыша, абсолютно не связаны.
Анализы на билирубин выявляют патологическую желтуху
Этот вид патологии новорожденных проявляется в первые дни жизни. У такого малыша могут быть: ахоличный кал, темная моча, наблюдаться кровоизлияния и яркая желтушность кожи и склер. В отличие от физиологической гипербилирубинемии, при патологическом ее протекании, норма билирубина прямого в крови заметно превышена. В данном случае необходимо всестороннее обследование и лечение.
Причины явления чаще всего бывают известны:
- Несовместимость крови мамы и малыша по группе и резус-фактору может вызывать гемолиз эритроцитов и желтушное окрашивание склер новорожденного.
- Иногда ребенок заражается вирусом гепатита или простейшими от матери и у него возникает инфекция. В этом случае проводится специфическая терапия мамы и малыша, так как норма общего билирубина у женщины тоже бывает в данном случае повышена из-за инфекции.
- Из-за врожденных аномалий печени и желчевыводящих путей может возникнуть механическая желтуха, характеризующаяся увеличением показателей прямого билирубина в 6 и более раз. Тут могут помочь только хирурги.
- Существует большая группа наследственных гиперглобулинемий (синдромы Криглера-Найяра, Дабина-Джонсона, Ротора), которые вызваны генетическими дефектами обмена веществ. В данном случае нужно приготовиться к длительной диагностике и пожизненной поддерживающей терапии.
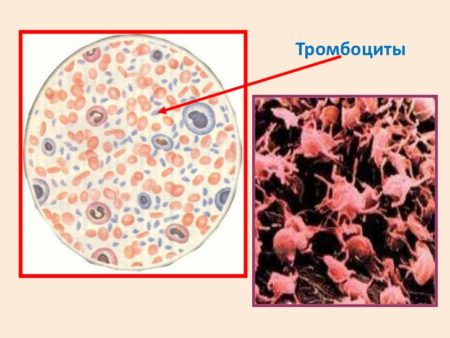
Лейкоцитарная формула
NEU — нейтрофилы
Самый большой пул лейкоцитов, составляющий от 50 до 75% всей лейкоцитарной популяции. Это основное звено клеточного иммунитета. Сами нейтрофилы делятся на палочкоядерные (юные формы) и сегментоядерные (зрелые). Повышение уровня нейтрофилов за счёт юных форм называют сдвигом лейкоцитарной формулы влево и характерно для острой бактериальной инфекции. Снижение — может быть признаком вирусной инфекции, а значительное снижение — признаком заболеваний крови.
LYM — лимфоциты
Второй после нейтрофилов пул лейкоцитов. Принято считать, что во время острой бактериальной инфекции число лимфоцитов снижается, а при вирусной инфекции и после неё – повышается.
Значительное снижение лимфоцитов может наблюдаться при ВИЧ-инфекции, при лейкозах, иммунодефицитах. Но это случается крайне редко и как правило сопровождается выраженными симптомами.
EOS — эозинофилы
Редкие представители лейкоцитов. Повышение их количества встречается при аллергических реакциях, в том числе лекарственной аллергии, также является характерным признаком глистной инвазии.
BAS — базофилы
Самая малочисленная популяция лейкоцитов. Их повышение может говорить об аллергии, паразитарном заболевании, хронических инфекциях, воспалительных и онкологических заболеваниях. Иногда временное повышение базофилов не удается объяснить.
MON — моноциты
Самые крупные представители лейкоцитов. Это макрофаги, пожирающие бактерии. Повышение значений чаще всего говорит о наличии инфекции — бактериальной, вирусной, грибковой, протозойной. А также о периоде восстановления после них и о специфических инфекциях — сифилисе, туберкулезе. Кроме того может быть признаком системных заболеваниях — ревматоидный артрит и другие.
Симптомы и признаки
Изначальным симптомом гигромы является появление в области суставов или сухожилий небольшой опухоли, которая четко видна под кожей. В большинстве случаев патология является одиночной, но иногда случается появление сразу нескольких новообразований. Какой бы ни была опухоль, она всегда имеет четкие границы. Основная часть ее плотно привязана к подлежащим тканям, тогда как прочие поверхности сохраняют подвижность и не связаны с кожей или подкожными тканями, поэтому кожа может свободно перемещаться.
При нажатии на место гигромы взрослый испытывает острый приступ боли. В спокойном состоянии симптомы зависят от локализации и размера образования, это могут быть:
- тупая боль на постоянной основе;
- боль под большой нагрузкой;
- иррадиирующая боль.
Около трети случаев патологии вообще не имеют симптомов. Если дефект локализуется под связками, то внешне он будет долго незаметен. В этом случае симптомом является неприятные болевые ощущения в момент сгибания кисти или обхвата предметов руками.
Кожные покровы могут становиться грубыми, шелушиться и краснеть или оставаться в неизменном виде. В момент активного движения опухоль обычно растет, а в состоянии покоя возвращается к своим размерам. Образование со временем увеличивается в размере иногда скоротечно. Обычно максимальный размер достигает диаметра 3 см, но бывали случаи и по 6 см.
У вас появились симптомы гигромы?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Основные и редко встречающиеся виды заболевания
Повышенный билирубин у младенцев считается нормой, но только в первые несколько суток. Постепенно показатели снижаются. Если этого не происходит, речь идет о развитии патологического процесса.
Виды желтухи у новорожденных (зависит от причин ее появления и тяжести протекания):
- физиологическая;
- гемолитическая;
- конъюгационная;
- неонатальная;
- ядерная;
- паренхиматозная;
- обтурационная;
- патологическая4
- механическая.
Классификация желтух новорожденных позволяет точно поставить диагноз и определить направление лечения. В неосложненных случаях самочувствие хорошее. В 60-70% у младенцев возникает физиологическая желтуха. Еще ее называют временной конъюгационной. Проявляется на 3-4 день (у недоношенных на 5-6 день) после рождения без признаков анемии и гемолиза. Проходит в течение 7-14 дней.
Конъюгационная желтуха развивается из-за незрелости какого-либо компонента системы метаболизма билирубина. Возникает со 2 по 10 сутки после рождения. Длится заболевание от 14 до 30 дней. Дифференциальная диагностика сложная, признаки могут быть схожими с другими видами желтухи. Рекомендуется стационарное наблюдение молодой мамы и младенца.
Гемолитическая желтуха у новорожденных возникает из-за наличия других заболеваний в анамнезе. Это могут быть: инфаркт легкого, поражения печени, септический эндокардит, опухоли злокачественного характера, малярия. Токсическое воздействие на организм также может стать причиной развития этой формы болезни. Диагностика показывает повышенный уровень стеркобилина в составе кала и наличие гипербилирубинемии.
Неонатальная желтуха новорожденных провоцируется незрелостью клеток печени, повышенной выработкой билирубина и низкой способностью сыворотки крови к его связыванию. Если тенденция убывания показателей не наблюдается, необходимо проведение диагностики для определения причин. Неонатальная желтуха характеризуется недостаточным количеством ферментов, которые нужны для нейтрализации избыточного билирубина в крови.
Тяжелой формой заболевания считается ядерная желтуха, поражающая головной мозг, несвязанный билирубином. Симптомы развиваются стремительно в течение первых двух суток после рождения. У младенца наблюдается маскообразное выражение лица, судороги, напряжение мышц шеи и головы, при прослушивании дыхание с хрипами. Такого типа желтуха у новорожденных имеет тяжелые последствия для здоровья.
Паренхиматозный тип – тяжелая форма болезни, требующая немедленной медицинской помощи. Имеет гепатитную природу происхождения. Механическая желтуха является патологическим синдромом, причиной которого могут быть нарушения метаболизма металлов, белков, анатомические дефекты и нарушения проходимости желчных путей. Проявляется с первых дней жизни. Выздоровление возможно ко второму полугодию при условии неосложненной формы заболевания.
Обтурационная (подпеченочная) форма заболевания развивается на фоне непроходимости желчных путей. Возможны опухоли брюшной полости в анамнезе. У младенцев цвет кожи имеет зеленовато-жетый оттенок, каловые массы – белесые, моча – темная. Патологическая желтуха в неонатальном периоде развивается стремительно – в первые сутки после рождения. Диагностируется увеличение селезенки и печени, возникновение самопроизвольных синяков по телу. Может наблюдаться усиленный гемолиз, если в анамнезе зафиксирована несовместимость по резус-фактору между матерью и младенцем.
Патогенез гемолитической болезни
Развитие гемолитической болезни возможно лишь при контакте крови матери и плода. Во время беременности благодаря плаценте эритроциты плода попадают в организм матери в незначительном количестве, недостаточном для выработки антител. В момент родоразрешения, вследствие абортов, выкидышей или осложнённых беременностей эритроциты проникают в кровоток матери в большом количестве, что вызывает выработку антител класса М (IgM). Эти антитела образуются почти сразу после контакта с резус-положительной кровью плода. Они обеспечивают временный иммунитет от любых чужеродных веществ, однако IgM не способны проникать через плаценту к ребёнку.
Антитела класса М затем трансформируются в антитела класса G (IgG). Они вырабатываются через 3 месяца после контакта с резус-положительными эритроцитами, обеспечивают длительный иммунитет в течение нескольких лет и способны пройти через плаценту в кровь плода. Этим объясняется тот факт, что при первой беременности эти иммунные частицы для плода не опасны, ведь при нормально протекающей беременности кровь ребёнка смешивается с кровью матери лишь на последних месяцах беременности или после родов, когда IgG ещё не выработались.
При первой беременности происходит лишь узнавание эритроцитов плода, т. е. первичный иммунный ответ, который ещё называют «раздражением» иммунной системы матери. Также для этого процесса используется термин «сенсибилизация», а применимо к резус-конфликту — «резус-сенсибилизация». Первичный иммунный ответ не опасен для плода.
Как правило, конфликт по резус-фактору развивается при повторной беременности. Это связано с тем, что к моменту следующего зачатия в организме матери уже присутствуют антитела класса G, поэтому они начинают атаковать эритроциты плода уже на ранних сроках. В связи с этим вероятность развития данного заболевания, как и тяжесть, растёт с каждой последующей беременностью. Болезнь встречается у 63 % детей от женщин с сенсибилизацией.
Важно понимать, что в случае аборта при первой беременности, независимо от способа его проведения, вероятность возникновения сенсибилизации (выработки антител) у женщин с отрицательным резус-фактором значительно увеличивается. Вместе с тем увеличивается и риск бесплодия
Материнские антитела разрушают эритроциты плода в печени и селезёнке, что нарушает работу этих органов. При большом количестве антител поражение красных клеток крови происходит внутри сосудов. В ответ на гибель эритроцитов печень, селезёнка и костный мозг начинают вырабатывать ретикулоциты (клетки-предшественники эритроцитов), что приводит к их увеличению. Это объясняет развитие симптома анемии и гепатоспленомегалии (увеличения печени и селезёнки) .
Продуктом распада эритроцитов является непрямой билирубин — желчный пигмент. Билирубин является токсичным ферментом, который повреждает ткани головного мозга, печени, лёгких, почек и т. д. Критическое повышение уровня непрямого билирубина приводит к необратимому повреждению структур головного мозга — билирубиновой энцефалопатии (ядерной желтухе).
Факторами развития ядерной желтухи являются недоношенность, инфекции, гипоксия (недостаток кислорода у плода), метаболические нарушения (сниженный или повышенный уровень глюкозы в крови), кровоизлияния, приём некоторых лекарственных препаратов (сульфаниламиды, салицилаты, фуросемид, диазепам и т. д.) и употребление алкоголя .
Желтуха у новорожденных: причины и последствия
Если вы столкнулись с тем, что у ребенка развивается не физиологическая неонатальная желтуха и она держится более 10-ти дней, стоит проконсультироваться с доктором, так как последствия желтухи у новорожденных могут быть очень серьезными. Прежде чем успокоить родителей, доктор должен исключить причины проявления:
- ядерной желтухи. Развивается, если норма билирубина более 400 мкмоль/л. Желчный пигмент поражает центральную нервную систему, нанося ей тяжелую необратимую травму;
- холестаза. Данный синдром возникает, если малыш родился с непроходимостью желчного протока. При такой ситуации требуется немедленное хирургическое вмешательство;
- заболеваний печени.
Как диагностируется и лечится желтуха новорожденных
Для определения уровня билирубина не обязательно делать анализ крови, первое исследование – это билитест – транскутанное (чрескожное) определения уровня билирубина. Это безболезненно и дает достоверный результат. Билитест повторяется для определения динамики желтухи – повышения или понижения уровня билирубина.
И только в случае, если нужно исключить патологический вариант желтухи, следует сдавать кровь для определения билирубина, печеночных ферментов и других показателей, которые могут указать на причину возникновения желтухи.
Основной метод лечения физиологической желтухи новорожденных – это фототерапия. Специальным аппаратом кожа голенького малыша освещается синим светом, это не ультрафиолет, это свет определенной волны, под воздействием которого происходит преобразование токсичного желчного пигмента. Такое лечение безболезненное, не имеет побочных эффектов и дает быструю позитивную динамику.
Также очень важно прикладывать ребенка к груди почаще: как только малыш начинает интенсивно набирать вес, уровень билирубина снижается. Тактика лечения при патологической желтухе индивидуальна и зависит от причины этого состояния
Крайне важно при подозрении на патологическую желтуху осматривать ребенка с желтухой в динамике для своевременной диагностики и определения дальнейшей тактики.В большинстве случаев желтуха новорожденных не требует лечения и проходит самостоятельно. Однако очень важно иметь связь с лечащим педиатром и до достижения ребенком возраста 1 месяц осматривать малыша не реже одного раза в неделю. В дальнейшем осмотр можно делать один раз в месяц, – подчеркивает Крепак Мария Сергеевна, заведующая отделением педиатрии ISIDA Левобережная, врач-педиатр
Тактика лечения при патологической желтухе индивидуальна и зависит от причины этого состояния
Крайне важно при подозрении на патологическую желтуху осматривать ребенка с желтухой в динамике для своевременной диагностики и определения дальнейшей тактики.В большинстве случаев желтуха новорожденных не требует лечения и проходит самостоятельно. Однако очень важно иметь связь с лечащим педиатром и до достижения ребенком возраста 1 месяц осматривать малыша не реже одного раза в неделю
В дальнейшем осмотр можно делать один раз в месяц, – подчеркивает Крепак Мария Сергеевна, заведующая отделением педиатрии ISIDA Левобережная, врач-педиатр.
В клинике ISIDA разработаны программы комплексного педиатрического наблюдения за здоровьем малыша. Ознакомьтесь с ними на нашей странице «Комплексные программы».
Находитесь в поисках клиники, которой можно доверить здоровье своего ребенка? Доверьтесь специалистам клиники ISIDA. Возникли вопросы? Мы с радостью ответим на них, если Вы позвоните в клинику ISIDA по телефонам 0800 60 80 80, +38 (044) 455 88 11. Или задайте нам свой вопрос и мы обязательно на него ответим.
2.Диагностика заболевания
Выявить желтуху, как симптом, не сложно — достаточно одного взгляда. Гораздо труднее и важнее определить её причины и понять, какой вид желтухи имеет место и какое заболеваний стало проявляется такой клинической картиной.
Обследование, прежде всего, включает общий и биохимический анализы крови. Тщательно обследуется печень, её функции, состояние желчного пузыри и функционирование путей и механизмов желчевыведения. Иногда требуется биопсия печени.
Важным дополнением к лабораторной диагностике может стать беседа с пациентом, изучение анамнеза и выявление факторов, которые могли спровоцировать желтуху:
- контакты с инфекционными больными;
- переливания крови;
- длительный приём лекарств;
- операции;
- возможное попадание в организм ядов;
- пищевые отравления.
Почему появляется физиологическая желтуха
Желтушную окрашенность кожи малыша дает билирубин – продукт распада гемоглобина, который содержится в эритроцитах. В норме у человека ежедневно погибает около 1% всех эритроцитов, а освободившийся билирубин тут же обезвреживается специальными печеночными ферментами и выводится наружу системой выделения.
У новорожденных обычно очень высокий уровень гемоглобина, который постепенно снижается. То есть процесс гибели эритроцитов и освобождения билирубина у новорожденного гораздо интенсивнее, чем у взрослого человека. А функции печени еще не до конца отлажены, и специальных печеночных ферментов для обезвреживания билирубина просто не хватает. Поэтому билирубин проникает в клетки кожи и окрашивает ее в желтые тона.
При этом заметного ухудшения самочувствия, изменений в размерах внутренних органов, как это бывает при патологической желтухе, а также цвета кала и мочи, не наблюдается.
Второй причиной возникновения у новорожденного желтухи является потеря жидкости ребенком в первые дни после рождения и маленький объем молозива.
Физиологическая желтуха новорожденных длится около трех недель. В течение этого времени печень малыша налаживает свои функции и приобретает способность справляться с задачей нейтрализации билирубина, которого, кстати, с течением времени освобождается все меньше.
Иногда течение желтухи новорожденных более длительное, но это не всегда говорит о патологии – иногда это связано с грудным вскармливанием. В этом случае желтушка также считается физиологическим процессом и проходит самостоятельно. Но затяжное течение желтухи обязательно требует осмотра педиатра, а иногда и дополнительных исследований.
Опасна ли желтуха новорожденных?
Желтушка новорожденных распространена среди здоровых новорожденных, и в большинстве случаев является физиологической. У взрослых и небольшой части новорожденных желтуха является патологической, то есть означает наличие расстройства, ее вызывающего. Некоторые из наиболее распространенных причин желтухи новорожденных включают:
Физиологические:
- Физиологическая гипербилирубинемия.
- Желтуха грудного вскармливания.
- Желтуха грудного молока.
Патологические:
- Гипербилирубинемия вследствие гемолитической болезни.
- Дисфункция печени (например, вызванная парентеральным питанием, вызывающим холестаз, неонатальным сепсисом, неонатальным гепатитом).
Физиологическая гипербилирубинемия встречается практически у всех новорожденных. Более короткая продолжительность жизни эритроцитов у новорожденных увеличивает выработку билирубина, а низкий уровень бактериальной микрофлоры в кишечнике (которая превращает билирубин в нерастворимую форму),
в сочетании с повышенным гидролизом конъюгированного билирубина усиливают энтерогепатическое кровообращение, в результате чего печень не сможет справиться с избытком поступающего билирубина. В результате уровень билирубина может возрасти до 308 мкмоль / л к 3-4 дням жизни (к 7-му дню у младенцев-азиатов), а затем снизиться.
Желтуха при грудном вскармливании развивается у одной шестой грудных детей в течение первой недели жизни. Грудное вскармливание увеличивает циркуляцию билирубина из кишечника в печень у некоторых детей, которые потребляют недостаточно молока и у которых обезвоживание и недостаточность калорийности питания.
Желтуха от грудного молока отличается от желтухи при кормлении грудью. Она развивается после первых 5-7 дней жизни и достигает пика примерно через 2 недели. Считается, что она вызывается повышенной концентрацией бета-глюкуронидазы в материнском грудном молоке, что вызывает увеличение превращения нерастворимого билирубина обратно в растворимую (неконъюгированную) форму и его обратное всасывание в толстом кишечнике.
Остались вопросы?
Получите онлайн-консультацию у ведущих педиатров Санкт-Петербурга!
На ваши вопросы ответит профессиональный и опытный детский врач.
Медицинская помощь для ребенка не выходя из дома в удобное время.
Консультация по Skype длится 45 минут.
Поздняя желтуха
Если в течение 2-3 недель билирубин у новорожденного не достиг нормальных значений, то это значит, что произошло нарушение в системе распада и выведения билирубина. Для уточнения причины необходимо обратиться за консультацией к врачу. В больнице с помощью специальных биохимических тестов определят уровень и соотношение фракций билирубина в крови. Основные причины поздней желтухи:
- Гемолитическая анемия. Распад эритроцитов происходит по причине нелеченого резус-конфликта или наследственной патологии, обуславливающей несостоятельность красного ростка крови. В таких ситуациях уровень билирубина будет повышен постоянно.
- Печеночная недостаточность. Печень несет основную функцию по переработке и выделению билирубина. Если у ребенка имеется врожденный гепатит или порок развития, то билирубин не сможет метаболизироваться и будет откладываться в окружающих тканях.
- После того как билирубин преобразуется в печени ему необходимо попасть в кишечник через желчевыводящие пути. Если у ребенка нарушается проходимость данных протоков, то желчь будет накапливаться в желчном пузыре, а оттуда попадать в кровь и в периферические ткани.
После лабораторных и инструментальных тестов определяется причина гипербилирубинемии и назначается соответствующее лечение.
Ценность исследования
Основные показатели, на которые врач обращает внимание при расшифровке общего анализа крови — это гемоглобин и эритроциты, СОЭ, лейкоциты и лейкоцитарная формула. Остальные скорее являются вспомогательными
Чаще всего общий анализ крови назначают, чтобы понять, есть ли в организме воспаление и признаки инфекции, и если да, то какого происхождения — вирусного, бактериального или другого.
Также общий анализ крови может помочь установить анемию — малокровие. И если в крови есть ее признаки — назначают дополнительные анализы, чтобы установить причины.
Еще общий анализ крови назначают, если есть подозрение на онкологический процесс, когда есть ряд настораживающих симптомов и нужны зацепки. В этом случае кровь может косвенно подсказать, в каком направлении двигаться дальше.
Другие показания обычно встречаются реже.