Причины опухания яичек у мужчин
Содержание:
- Ход операции
- Лечение паховой грыжи
- Каким должен быть онкологический центр
- Предоперационный период
- Какие дополнительные исследования могут потребоваться?
- Как можно предотвратить паховые грыжи?
- Типы хирургических вмешательств
- Какие формы мегауретера встречаются?
- Приобретенное гидроцеле
- Наиболее распространенные урологические патологии
- Как выполняется операция при гидронефрозе?
- Результаты
- Пупочная грыжа: лечим или ждем? Причины возникновения грыж
- Профилактика паховой грыжи
- Причины
- Виды грыж живота
- Что происходит при ущемлении паховой грыжи?
- Что вызывает паховые грыжи?
Ход операции
Хирургическое вмешательство выполняется под общей или местной анестезией. Выбор зависит от возраста пациента и характера патологии. Вмешательство состоит из следующих этапов:
-
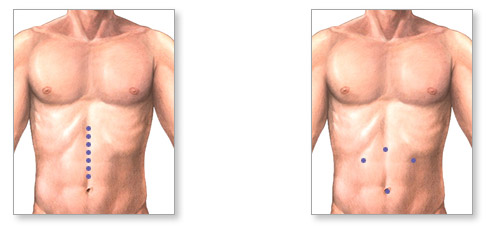
хирургический разрез на коже мошонки (варьируется от 3 до 7 см);
-
послойное рассечение оболочек яичек;
-
выделение тестикула вместе с оболочкой;
-
откачивание жидкости;
-
ревизия оболочек и пальпаторный осмотр, возвращение их в место локализации;
-
ревизия семейного канатика;
-
установка дренажа и сшивания тканей;
-
наложение повязки на операционную зону.
Операция Бергмана при водянке яичка отличается от метода Винкельмана характером манипуляций с оболочками. В первом случае оболочки тестикул иссекают, а во втором – выворачивают.
Средняя продолжительность операции – около 30-60 минут. Если в ее ходе обнаруживаются паховая грыжа или сообщающаяся водянка, врач принимает решение об изменении хода вмешательства.
Сшивание тканей происходит по задней поверхности яичка, после операции накладывается 2-3 шва на коже, визуально они будут практически незаметны. При успешном восстановлении швы снимаются через несколько дней, возможно использование рассасывающегося шовного материала.
Лечение паховой грыжи
Любая паховая грыжа подлежит оперативному лечению. Никакие другие методы — прием медикаментов, ношение бандажей, следование советам целителей, гадалок и прочих адептов нетрадиционной медицины, ее не устранят.
Если имеется паховая грыжа — ее необходимо оперировать в плановом порядке в хирургическом отделении. Если вдруг произошло ущемление паховой грыжи, то порядок операции изменяется на экстренный. В идеале, операция должна быть проведена в течение двух часов с момента ущемления. Так что лучше отбросить страхи в сторону и решать проблему как можно раньше.
Теперь рассмотрим виды применяемых для лечения паховой грыжи операций. Отбросив в сторону исторические аспекты и десятки предложенных ранее авторских методик, которые уже применяются, можно сказать: осталось фактически 3-4 способа пластики пахового канала. Есть открытый способ и лапароскопический.
Открытый, или наружный способ грыжесечения — это когда под общим или спинномозговым (но не местным, это тоже уже ушло в прошлое!) обезболиванием производится разрез длиной 6-8 см в паховой области, вскрывается паховый канал. Потом устраняется грыжа — путем выделения, вскрытия и иссечения грыжевого мешка, возвращения грыжевого содержимого (кишка, сальник или мочевой пузырь) на свое место в брюшную полость. Далее следует самая важная часть операции — укрепление, или пластика пахового канала. Вся вариабельность авторских предложений заключалась именно в этом этапе. Сейчас практически всегда используется способ Лихтенштейна, связанный с вшиванием в заднюю стенку пахового канала полипропиленового сетчатого имплантата.
Полипропилен — это практически тот же материал, из которого делают рыболовную леску, только тоньше, пластичнее и соответствующим образом стерилизованный. Он очень прочный, не рассасывается, и его разрыв практически исключен. Размер сетки подбирается индивидуально. Прикрепление сетки производится отдельными швами к прочным сухожильным структурам паховой области. Продолжительность операции в среднем от 30 минут до 2 часов. Метод надежный: 95-98% вероятность отсутствия рецидива. Из нюансов — возможность местных раневых осложнений (образование скоплений жидкости около сетки, возможность нагноения раны, болевой синдром после операции, иногда — стойкий длительный болевой синдром, связанный с повреждением нервных стволов, проходящих в зоне операции).
Лапароскопический способ грыжесечения. Полное название — трансперитонеальная предбрюшинная лапароскопическая герниопластика (ТАРР в англоязычной аббревиатуре) и тотальная экстраперитонеальная паховая герниопластика (ТЕР). Предпочтителен открытому методу. Самый современный, продвинутый и надежный метод избавления от паховой грыжи. Впервые апробирован в 1991 г. в Европе, в широком клиническом применении в российской медицине сравнительно недавно — в течение 10 лет. Выполняется не в каждой клинике (необходимо наличие дорогостоящей лапароскопической стойки и инструментария) и не каждым специалистом (необходимы определенный уровень подготовки и опыта). Проводится под общим наркозом, как и любая лапароскопическая операция. Выполняется три разреза-прокола брюшной стенки длиной по 1-1,5 см. В брюшную полость вводится углекислый газ (это безопасно!), с дальнейшим введением через специальные полые трубки (троакары) видеокамеры и специальных длинных инструментов. В ходе операции изнутри, со стороны брюшной полости, происходит устранение грыжи. Затем изнутри же устанавливается сетчатый имплантат (есть вариации, но в целом соответствует тому, что устанавливается при открытом способе). Анатомический слой установки сетки — предбрюшинный — отличается от открытого способа. Размер устанавливаемой при лапароскопии сетки больше, чем при открытом способе Лихтенштейна — в среднем 15х10 см
И, что очень важно, зона анатомического перекрытия сетки тоже больше и охватывает места потенциального выхода 3 грыж — косой паховой, прямой паховой и бедренной с соответствующей стороны. Сетка крепится специальными скобами к сухожильным структурам паховой области и изнутри закрывается брюшинной оболочкой во избежание образования спаек
Надежность метода очень высока: вероятность образования рецидива 1-5 %. Преимуществами лапароскопической методики, помимо высокой надежности, также являются: высокий косметический эффект (маленькие разрезы заживают с образованием практически незаметных рубчиков), низкая частота раневых осложнений, меньший уровень болевых ощущений, быстрая — в течение одних суток — активизация пациента, меньший срок пребывания в больнице.
Каким должен быть онкологический центр
В онкологическом центре обязаны трудиться только опытные врачи. Но одного практического опыта мало. Онкологи, как никакие другие специалисты, свою ежедневную лечебно-диагностическую деятельность основывают на клинических исследованиях. Без знания научной литературы и постоянного обучения на конференциях и симпозиумах, курсах повышения квалификации и на рабочем месте в зарубежных клиниках невозможно работать в онкоцентре.
Без математического учёта результатов хирургического и лучевого лечения тысяч больных и анализа эффективности миллионов курсов химиотерапии невозможно подобрать оптимальное лечение для отдельного онкологического пациента.
Современный онкологический центр не может существовать без статистики и математического расчёта, без анализа сделанного, и врачи его просто обязаны писать научные статьи.
Для верности клинического выбора необходимы сложные диагностические исследования, выполняемые исключительно на современном высокоточном оборудовании, как правило, чрезвычайно дорогом и сложном в эксплуатации.
Предоперационный период
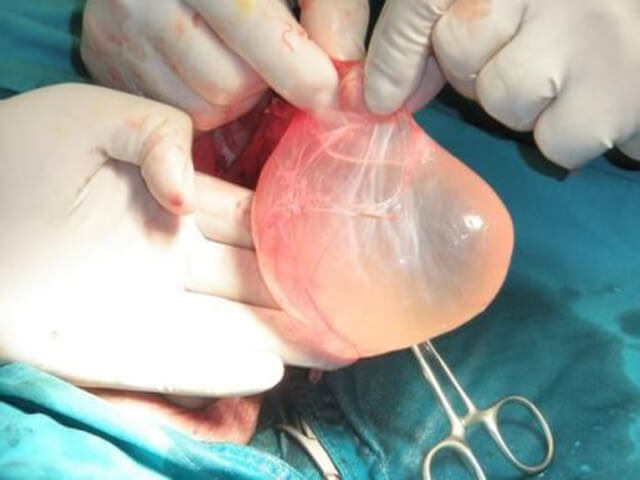
Гидроцеле протекает бессимптомно, пациенты обращаются за медицинской помощью уже при выраженной асимметрии мошонки. При пальпации фиксируется уплотнение. Для диагностики заболевания используют диафаноскопию. Кроме этого, врач назначает анализ крови, мочи, бактериальный мазок из уретры. Перед операцией необходимо исключить паховую грыжу и опухоль тестикула.
Операция Винкельмана-Бергмана показана при образованиях небольших размеров (до 150-200 мл). В ходе подготовки к операции пациенту потребуется:
-
сдать биохимический анализ крови;
-
проверить фактор свертываемости;
-
проверить уровень сахара в крови.
Какие дополнительные исследования могут потребоваться?
Уродинамическое функциональное исследование накопительной и эвакуаторной функций мочевого пузыря очень часто бывает полезно для выбора обоснованной тактики и адекватной терапии мегауретера. Проводится путем измерения давления в мочевом пузыре при введении в него жидкости через уретральный катетер. Повышенное давление в мочевом пузыре может поддерживать расширение мочеточника или вызывать его дальнейшее прогрессирование.
Ошибки при выполнении различных исследований не являются редкостью, затрудняя верную интерпретацию результатов, а иногда и провоцируя хирурга на выполнение неоправданных вмешательств или излишне длительное наблюдение. Поэтому проверка сомнительных исследований требуется довольно часто.
Как можно предотвратить паховые грыжи?
Люди не могут предотвратить слабость в брюшной стенке, которая вызывает косые паховые грыжи. Тем не менее, люди могут предотвратить прямые паховые грыжи, поддерживая здоровый вес и не куря.
Люди могут предотвратить ухудшение паховых грыж или предотвратить повторение паховых грыж после операции
- избегая поднятия тяжестей
- используя ноги, а не спину, при подъеме предметов
- предотвращая запоры и напряжения при дефекации
- поддерживая здоровый вес
- не курить
Диета и питание
Исследователи не обнаружили, что еда, диета и питание играют роль в возникновении паховых грыж. Человек с паховой грыжей может предотвратить симптомы, употребляя пищу с высоким содержанием клетчатки. Свежие фрукты, овощи и цельное зерно с высоким содержанием клетчатки и могут помочь предотвратить запор и напряжение, которые вызывают некоторые из болезненных симптомов грыжи.
Хирург предоставит инструкции по питанию, диете и питанию после операции по поводу паховой грыжи. Большинство людей пьют жидкости и едят легкую диету в день операции, а затем возобновляют свое обычное питание на следующий день.
Типы хирургических вмешательств
Раньше герниопластику всегда проводили открытым способом через разрез. Во время такой операции хирург рассекает ткани, выделяет грыжевой мешок, вскрывает его, осматривает содержимое и погружает в брюшную полость. Далее грыжевой мешок иссекают и накладывают швы. При необходимости брюшную стенку укрепляют сетчатым имплантатом.
В современных клиниках проводят лапароскопические операции. Вместо разреза на брюшной стенке делают несколько небольших проколов и вводят через них специальные инструменты. Лапароскопическая герниопластика имеет ряд преимуществ перед классической:
- минимальная травматизация тканей;
- более низкий риск рецидива, потому что нет большого разреза и рубца;
- сетчатый имплантат устанавливают не снаружи, а со стороны брюшной полости, это более надежно;
- более низкий риск осложнений;
- короткий восстановительный период;
- отличный косметический эффект: после операции на коже остаются едва заметные рубцы.
При натяжной герниопластике грыжевые ворота закрывают с помощью собственных тканей пациента. Хирург просто сшивает ткани, поэтому они находятся в натянутом состоянии, отсюда и название метода. Такой вид операции допустим при небольших грыжах.
При ненатяжной герниопластике для укрепления брюшной стенки используют сетчатые имплантаты из гипоаллергенных биосовместимых материалов. Они позволяют эффективно устранять даже большие грыжи и избегать рецидивов. За счет сетчатой структуры имплантата, ткани прорастают через него, и он надежно фиксируется. При этом пациент впоследствии не испытывает никакого дискомфорта.
В настоящее время именно ненатяжная герниопластика лапароскопическим доступом является золотым стандартом в лечении наружных грыж брюшной стенки. Она рекомендована экспертами Европейского общества герниологов (European Hernia Society, EHS-GREPA).
Запишитесь на прием к хирургу в клинике Медицина 24/7, и он определит оптимальный вид хирургического вмешательства в вашем случае. В нашей клинике применяются наиболее современные модели сетчатых имплантатов от ведущих производителей.
Какие формы мегауретера встречаются?
Обследование на рефлюкс и нарушение проходимости мочеточника (обструкцию) позволяет отнести мегауретер к одному из четырех основных вариантов:
- Рефлюксирующий мегауретер — расширение мочеточника вызывает пузырно-мочеточниковый рефлюкс
- Обструктивный мегауретер – выраженное сужение в нижнем отделе мочеточника вызывает его расширение, и нарушение оттока мочи.
- Рефлюксирующий и обструктивный мегауретер – при наличии одовременно сужения мочеточника и пузырно-мочеточникового рефлюкса
- Нерефлюксирующий необструктивный мегауретер – расширение мочеточников без явного нарушения проходимости мочеточника и пузырно-мочеточникового рефлюкса
Приобретенное гидроцеле
Форм водянки яичка бывает несколько: односторонняя и двухсторонняя, острая или хроническая. Для определения вида заболевания необходимо пройти диагностику. Диагностирование необходимо провести в случаях появления таких симптомов как:
- явное увеличение объема одного или двух яичек
- изменение формы яичек – «грушеобразная» или в форме «песочных часов»
- отсутствие прощупывания яичка в толще жидкости
При острой форме гидроцеле могут наблюдаться болевые ощущения и значительное повышение температуры тела.
- Хирург с опытом более 7 000 операций
- Высокая точность при хирургическом вмешательстве
- 100% без боли — инновационная анестезия
- Малоинвазивный метод
К группе риска относятся мужчины, страдающие сердечной недостаточностью, спортсменов, испытывающих силовые нагрузки и участвующих в контактных единоборствах, мужчин, перенесших хирургические операции в области малого таза – варикоцеле, паховая грыжа и другие.
В целях профилактики и своевременного обращения в клинику по поводу гидроцеле, мы рекомендуем регулярно во время утренних гигиенических процедур ощупывать яички с целью определения внешних изменений.
В медицинской практике часто встречаются левостороннее и правостороннее гидроцеле – заболевание развивается на левом или правом органе. По статистике левостороннее гидроцеле возникает реже, чем правостороннее, имеет гладкую поверхность и плотную консистенцию. Правостороннее имеет форму перевернутой «груши» и большой размер.
Двусторонний гидроцеле. Появление такой патологии встречается достаточно редко и развивается в разной степени на обоих яичках. Симптомы и причины возникновения заболевания в обоих случаях одни и те же, но могут развиваться не одновременно. В случае появления признаков гидроцеле на одном яичке, необходимо внимательно следить за состоянием другого.
Наиболее распространенные урологические патологии
Патологии мочеполовой системы диагностируют у каждого третьего ребенка в мире. Детские урологи чаще всего занимаются лечением врожденных патологий мочевыделительной системы и наружных половых органов. Большинство врожденных заболеваний поддается хирургической коррекции, и чем раньше была проведена операция, тем более успешной она будет.
Причиной развития различных осложнений урологических патологий у детей чаще всего является несвоевременное обращение к специалисту, поэтому родители должны внимательно следить за состоянием ребенка и при малейших нарушениях обращаться за квалифицированной помощью.
Неправильная гигиена полового члена мальчика может привести к баланопоститу – воспалению крайней плоти, которая возникает при скоплении под крайней плотью остатков мочи и смегмы. Симптомы болезни – покраснение, припухлость, возможны гнойные выделения из полового члена.
Другой распространенной патологией является водянка яичка или гидроцеле (скопление жидкости в оболочке органа). Она может возникнуть вследствие сдавливания яичек в процессе родов (водянка новорожденных) и пройти самостоятельно в течение месяца. Если этого не происходит, и мошонка продолжает периодически увеличивается в размерах, то необходима хирургическая операция.
Варикоцеле – это варикозное расширение вен яичка и семенного канатика. Возникает данная патология у мальчиков в возрасте 12–14 лет и бывает следствием гормональной перестройки организма.
У здорового доношенного мальчика яички опускаются в мошонку сразу после рождения, если этого не происходит, то речь идет о патологии и довольно распространенном заболевании среди младенцев мужского пола – крипторхизме (неопущении яичек в мошонку). Если спустя первый год жизни яички не опустились в мошонку, их возвращают на место хирургическим путем.
Воспалительное заболевание головки полового члена или баланит возникает при нарушении правил гигиены, ношении тесного и неудобного белья, которое сдавливает и натирает головку полового члена, иногда причиной становится инфекция.
Патологическое сужение крайней плоти, при котором головка полностью не открывается или ее открытие сопровождается сильной болью, называется фимозом. Осложнением заболевания является парафимоз, при котором крайняя плоть ущемляет головку. Заболевание сопровождается режущей болью, посинением и отеком головки. В этом случае показана срочная операция.
Любая урологическая патология при ранней диагностике хорошо поддается лечению и не вызывает серьезных нарушений в состоянии здоровья мальчика. Не менее важна профилактика заболеваний мочеполовой системы – правильная гигиена, регулярная двигательная активность, качественное лечение инфекционных и воспалительных заболеваний, ношение свободной одежды.
С любыми патологиями урологического профиля у детей обращайтесь к специалистам медицинских центров «Гайде». Наши врачи урологи проведут прием максимально тактично и аккуратно, чтобы у ребенка не осталось неприятный впечатлений.
Для качественного обследования детей используется новейшее лабораторное, эндоскопическое, уродинамическое, ультразвуковое, функциональное и рентгеновское оборудование. Специалисты клиники имеют огромный опыт лечения пороков развития и заболеваний мочевыводящей системы, с использованием современных консервативных и хирургических методов. Записаться на консультацию можно по телефонам на сайте.
Как выполняется операция при гидронефрозе?
Операция при гидронефрозе заключается в иссечении узкого участка мочеточника и формировании нового широкого соединения (анастомоза, соустья) между мочеточником и лоханкой почки. Называется операция – пиелопластика.
Наиболее распространенная методика операции — пиелопластика по Хайнсу-Андерсену. Суженное место мочеточника обычно расположено непосредственно около почечной лоханки. После отсечения мочеточника, его ближайший к почке участок рассекается продольно, после чего края разреза мочеточника сшиваются с краями симметричного (конгруэнтного) продольного разреза на лоханке. Обычно после операции оставляют трубочку, проведенную через место соединения мочеточника и лоханки, чтобы обеспечить равномерный просвет соустья и избежать его слипания и деформации. Второй конец трубочки может быть выведен в мочевой пузырь (стент внутреннего дренирования ) или через ткань почки (катетер-болванка).
Результаты
Билатеральная герниопластика с использованием лапароскопической техники была выполнена у всех 159 больных. При этом в зависимости от степени разрушения пахового канала и размера грыжевого выпячивания мы использовали различные методики лапароскопической техники. Так у 132 больных с обычными размерами паховых грыж с обеих сторон был использован только лапароскопический доступ (ЛГП). В 19 случаях, когда имело место сочетание большой паховой грыжи с контрлатеральной грыжей обычных размеров, мы выполняли комбинированную лапароскопическую герниопластику (КЛГП) с одной и лапароскопическую герниопластику с другой стороны соответственно.Таблица 4. Характер оперативных вмешательств у больных с двусторонними грыжами паховой локализации
| Характер герниопластик | Время операции | Интраоперационные осложнения | Послеоперационный койко-день |
| ЛГП+ЛГП | 45 +/- 16 мин | нет | 1,5 +/- 0,7 |
| КЛГП+ЛГП | 68 +/- 17 мин | нет | 2,0 +/- 1,5 |
| КЛГП+КЛГП | 87 +/- 19 мин | нет | 2,4 +/- 1,3 |
| Рис.7. Сетчатый трансплантант «Vipro – II» подготовлен для пластики вентальной грыжи. Симультанный этап операции |
| Рис.8. Схема комбинаций сочетанных заболеваний и доступы при различных симультанных операциях |
| Рис.9. Сетчатый трансплантат укрывает грыжевой дефект |
| Характер осложнения | Характер симультанной операции | |||
| 2-х ЛГП (двусторонняя прямая ПГ) | КЛГП + ЛГП | 2-х КЛГП | 2-х КЛГП + иссечение кожно-жирового лоскута | |
| Ложная киста канатика | 7 | 3 | ||
| Нагноение ран | 1 | |||
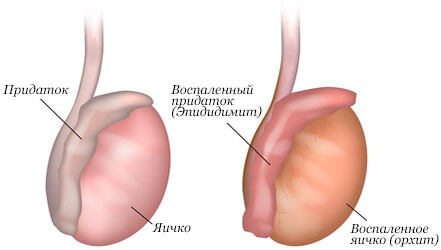
| Орхоэпидидимит | 1 | |||
| Гематома по ходу канатика | 1 | |||
| Кровотечение в рану | 1 | |||
| Всего | 14 (8,8%) |
| свежая гематома | гематома в стадии организации |
| Рис.10. Картина УЗИ у больного с гематомами паховых каналов |
| Болевой синдром | Характер симультанной операции | ||
| 2-х ЛГП | КЛГП + ЛГП | 2-х КЛГП | |
| Парастезии | 1 | ||
| Болевой синдром | 1 | 4 | |
| Всего | 6 |
Пупочная грыжа: лечим или ждем? Причины возникновения грыж
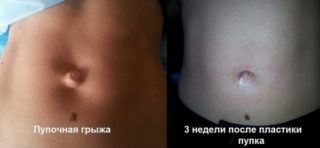
Пупочная грыжа у младенцев – довольно частый диагноз, который ставят детям на первом году жизни. Вообще, любая грыжа – выход каких-либо органов через ослабленные слои апоневроза, разошедшиеся мышцы или другие образования туда, где их быть не должно. В пупочную грыжу обычно выпадают петли кишечника ребенка.
Анатомически предрасполагающим моментом к образованию именно такой локализации грыжи служит тот факт, что в передней брюшной стенке ребенка изначально существует слабое место – пупочное кольцо. Через него проходят сосуды для сообщения кровеносной системы матери и плода. Обычно пупочное кольцо небольшое, как раз по размерам сосудов. Но бывает, вследствие каких-то нарушений созревания коллагеновой ткани брюшной стенки это кольцо становится больше, чем надо.
После рождения ребенка и заживания ранки на месте пуповины пупочное кольцо постепенно зарастает рубцовой тканью. Но если оно большое, то при повышении внутрибрюшного давления – при крике, натуживании – как раз и образуется грыжевое выпячивание, его часто заметно на глаз.
Профилактика пупочной грыжи
Профилактикой возникновения пупочных грыж является, в первую очередь, предупреждение чрезмерного натуживания ребенка и вздутия живота, причиной которого обычно являются повышенное газообразование, запоры.
Для предотвращения чрезмерного вздутия кишечника у ребенка и развития запоров наиболее благоприятным для детей раннего возраста является кормление грудным молоком, однако при этом мама должна соблюдать диету. Мы можем посоветовать мамам временно исключить из своего рациона следующие продукты: цельное молоко, белокочанную капусту, бобовые, орехи, сладости, копчености, колбасы. Предпочтительно употребление кисломолочных продуктов, отрубей, цельнозерновых каш, свежих овощей, фруктов. Во время кормления грудью для профилактики запоров полезны чернослив и курага (не более 3-5 ягод в день).
Если малыш по каким-либо причинам находится на искусственном вскармливании, чтобы исключить запоры, вздутие живота, колики, аллергическую реакцию, смесь должен подобрать педиатр.
Лечение
Каким же образом лечится пупочная грыжа у младенцев?
Обычно первым методом, применяемым хирургом, становится простое перетягивание места выхождения грыжи пластырем после ее вправления на место. Такой пластырь надо держать десять дней. Если несколько «сеансов» пластыревого лечения не помогают, больше пробовать не стоит. Применяются также массаж и лечебная физкультура, которую должен делать опытный, профессиональный массажист.
Важно выкладывать ребенка на живот, как только он научится держать головку, причем лежать надо на твердом покрытии. При этом не только вправляются органы на место, но и нормализуется стул ребенка, что в дальнейшем исключит натуживания при запорах
Все меры консервативного лечения направлены на то, чтобы кольцо в апоневрозе, через которое и выходят органы, зарубцевалось, для этого пупочная грыжа у младенцев максимально должна находиться во вправленном состоянии. Если к году пупочная грыжа у младенцев не исчезает, скорее всего, ее придется оперировать. Сделать это могут и раньше, если грыжевое кольцо очень большое, грыжа часто выпадает и мешает развитию ребенка, беспокоит его.
Кроме того, всегда существует опасность ущемления грыжи – когда ее невозможно вправить – а это всегда показание к срочной операции в любом возрасте.
Основные признаки ущемления грыжи, кроме ее невправляемости – сильная боль в области пупка, которую, кстати, маленький ребенок правильно показать не может и скорее всего, покажет просто на живот. Может быть повышение температуры.
В основном же оперируют детей в возрасте 3-5 лет, операция недолгая, проводится из небольшого разреза под пупком, шрам обычно незаметен. Но сделать ее обязательно надо, так как во взрослом состоянии, если грыжа не прооперирована в детстве, она доставляет массу неприятностей, операция переносится тяжело и возможны осложнения.
Профилактика паховой грыжи
Профилактика приобретенных и послеоперационных паховых грыж
| Что нужно делать? | Чего нужно избегать? |
|
|
Причины
Гидроцефалия встречается в любом возрасте, но чаще всего в раннем детском, вследствие различных причин: опухолей, воспаления, черепно-мозговой травмы, врожденных аномалий.
Гидроцефалия у новорожденного может быть обусловлена родовой
черепно-мозговой травмой, перенесёнными матерью во время беременности инфекционными заболеваниями (цитомегаловирусная инфекция), приводящими к нарушению работы желудочковой системы головного мозга плода. Это, в свою очередь, приводит к затруднению циркуляции ликвора и/или его избыточной продукции. Помимо врождённой гидроцефалии, может развиться (чаще всего в первые месяцы жизни новорожденного) и приобретённая гидроцефалия после перенесённых менингитов, менингоэнцефалитов, травм головы, интоксикаций и т. д.
Нарушение циркуляции цереброспинальной жидкости ведёт к повышению внутричерепного давления и так называемому гипертензионно-гидроцефальному синдрому. В результате оказываемого давления на участки мозга начинает снижаться зрение, возникают судороги, сдавливание ствола головного мозга проявляется глазодвигательными расстройствами (косоглазие, парез взора вверх (симптом «заходящего солнца»)), слабость в верхних и нижних конечностях. Это может привести к смерти, грубым неврологическим расстройствам, снижению интеллектуальных способностей.
Классификация
Формы гидроцефалии разделяют на: открытую (сообщающуюся) и закрытую (окклюзионную), наружную и внутреннюю; по течению острую и хроническую, компенсированную и декомпенсированную. Открытая форма характерна расширением всех желудочковых систем мозга и отсутствием препятствия для тока цереброспинальной жидкости во всей ликворной системе. При закрытой форме — нарушение ликворотока внутри желудочковой системы может быть связано с аномалиями её развития, спаечными процессами, новообразованиями. Нарушение коммуникации цереброспинальной жидкости возможно на разных уровнях: уровне отверстия Монро, III желудочка, водопровода мозга, отверстий Лушки и Мажанди, большого затылочного отверстия. При наружной форме жидкость скапливается в субарахноидальном пространстве, при внутренней — в желудочках мозга. Открытая форма гидроцефалии может быть наружной и внутренней, а окклюзионная форма обычно является внутренней. При открытой наружной форме переполняются и расширяются субарахноидные пространства. При открытой внутренней форме резкая дилатация желудочковой системы и истончение вещества мозга.
Виды грыж живота
В зависимости от места расположения, различают:
Паховые грыжи
Паховая грыжа является наиболее часто встречающимся видом грыж живота. Она представляет собой патологическое выпячивание кишечника или большого сальника в полость пахового канала. У мужчин паховая грыжа встречается в 5 раз чаще, чем у женщин, что объясняется особенностями анатомического строения паховой области у обоих полов. У мужчин в паховом канале находится семенной канатик, у женщин – круглая связка матки.
Паховая грыжа, если она не ущемлена, как правило, не вызывает болезненных ощущений. Единственным признаком такой грыжи является выпячивание внизу живота. Если покашлять, приложив руки к грыже, можно почувствовать как отдаются толчки.
Бедренные грыжи
Бедренная грыжа представляет собой выпячивание внутренних органов через бедренный канал. В норме бедренного канала не существует, существует лишь бедренное кольцо, заполненное жировой клетчаткой, достаточно рыхлой, чтобы это место было уязвимо для выпячивания грыжевого мешка. Поскольку у женщин таз, как правило, больше, бедренные грыжи у них встречаются в 4 раза чаще, чем у мужчин.
Бедренная грыжа проходит в своем развитии несколько стадий – начальную, канальную (когда выпячивание уже привело к созданию бедренного канала, но грыжа еще не вышла под кожу и не стала заметной), полная. На первых двух стадиях симптомом образования грыжи является боль в области паха и верхней части бедра, усиливающаяся при кашле, натуживании и долгой ходьбе. На последней стадии в области бедренно-пахового сгиба возникает характерное вздутие размером с грецкий орех или больше.
Пупочные грыжи
Пупок – это место отпадения пуповины, связывающей ребенка с организмом матери. Мышцы вокруг пупка образуют пупочное кольцо, которое должно достаточно быстро сжаться. Однако пупочное кольцо остается «слабым» анатомическим образованием и через него может произойти выпячивание внутренних органов – кишечника или большого сальника.
У новорожденных слабость мышц брюшной стенки достаточно часто приводит к образованию пупочной грыжи (выявляется у 20% младенцев). Иногда такая грыжа заметна только при вертикальном положении малыша или когда он тужится или кричит. В большинстве случаев пупочная грыжа у новорожденных проходит сама – по мере укреплении мышц брюшной стенки. Однако наблюдение у хирурга обязательно. Грыжа не должна увеличиваться, ущемляться. Может быть назначен массаж.
В некоторых случаях возникает пупочная грыжа и взрослых. Причины: слабость брюшной стенки, повышенное внутрибрюшное давление. Провоцирующими факторами являются беременность, ожирение, хронические запоры и т.п. Выглядит такая грыжа как шарик в области пупка. Иногда она проявляется лишь при натуживании или кашле. При большом размере грыжи возможны болевые ощущения, усиливающиеся после еды или во время физической нагрузки.
Грыжи белой линии живота
Белая линия живота – это пластина, образованная переплетенными сухожилиями и разделяющая прямые мышцы живота. Белой она называется по цвету ткани (в ней мало кровеносных сосудов). Проходит белая линия по середине живота – от грудной клетки (мечевидного отростка грудины) через пупок до лобка. В норме ее ширина составляет не более 3-х см. Но она может увеличиваться, если прямые мышцы начнут расходиться (например, под воздействием высокого внутрибрюшного давления). Подобное состояние называется диастазом прямых мышц живота. В этом случае по белой линии возможно образование грыж – выше пупка (надпупочная грыжа), в области пупочного кольца (околопупочная) или ниже пупка (подпупочная).
Что происходит при ущемлении паховой грыжи?
Зачастую в грыжевой мешок попадает петля кишки, которая может ущемляться в паховом канале. В этом случае в кишечной петле нарушается венозный отток, возникает отек, который затрудняет артериальное кровообращение (странгуляция), что в конечном счете приводит к омертвению (некрозу) кишечной стенки, перфорации и перитониту.
У девочек грыжевым содержимым при ущемлении часто оказывается яичник с маточной трубой, что может вести к омертвению части или всего яичника или некрозу маточной трубы. При этом вправление часто бывает безуспешным и требуется экстренная операция.
Ущемленная паховая грыжа относится к экстренным хирургическим заболеваниям. Если ущемленная грыжа оперируется в ранние сроки, то излечение бывает полным. Запоздалое лечение ущемленное паховой грыжи может приводить к тяжелым осложнениям и даже к летальному исходу.
Что вызывает паховые грыжи?
Причина паховых грыж зависит от типа паховой грыжи.
Косые паховые грыжи. Дефект в брюшной стенке, который присутствует при рождении, вызывает косую паховую грыжу.
Во время развития плода в утробе матери образуется слизистая оболочка брюшной полости, которая распространяется в паховый канал. У мужчин семенной канатик и яички спускаются изнутри брюшной полости и через брюшную оболочку к мошонке через паховый канал. Затем слизистая оболочка живота обычно закрывается от входа в паховый канал за несколько недель до или после рождения. У женщин яичники не выпадают изнутри брюшной полости, а слизистая оболочка брюшной полости обычно закрывается за пару месяцев до рождения.
Иногда слизистая оболочка живота не закрывается должным образом, оставляя отверстие в брюшной стенке в верхней части пахового канала. Через это отверстие жир или часть тонкой кишки могут попасть в паховый канал, вызывая грыжу. У женщин яичники также могут скользить в паховый канал и вызывать грыжу.
Косые грыжи являются наиболее распространенным типом паховой грыжи. Косые паховые грыжи могут появляться у 2-3% детей мужского пола; однако они гораздо реже встречаются у девочек, встречаясь менее чем у 1 процента.
Прямые паховые грыжи. Прямые паховые грыжи обычно встречаются только у взрослых мужчин, поскольку старение и стресс или напряжение ослабляют мышцы живота вокруг пахового канала. Предыдущая операция на нижней части живота также может ослабить мышцы живота.
У женщин этот тип паховой грыжи бывает редко. У женщин широкая связка матки выступает в качестве дополнительного барьера за мышечным слоем в нижней части брюшной стенки. Широкая связка матки представляет собой лист ткани, поддерживающий матку и другие репродуктивные органы.