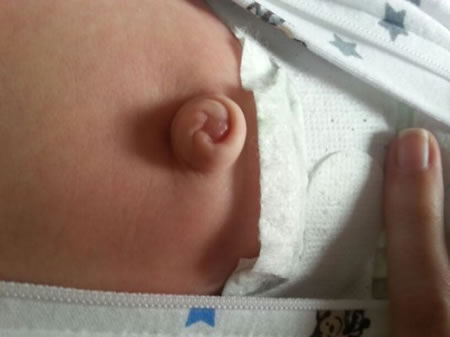
Гипертрофия малых половых губ — симптомы и лечение
Содержание:
- Послеоперационные осложнения
- Лечение
- Формы вагинита
- Обои рабочего стола SsangYong Musso
- Баланопостит
- Морфологическая классификация
- Противопоказания
- Подготовительный этап
- Проведение разделения
- Послеоперационные осложнения
- Многопрофильный медицинский центр MedClub (МедКлуб) на Черняховского
- А могут ли синехии повторно образоваться?
- Профилактика
- Лечение внутриматочных синехий
- К каким докторам следует обращаться если у Вас Внутриматочные синехии (сращения):
- Возможные осложнения
- Хирургическое лечение
- Профилактические мероприятия
Послеоперационные осложнения
Нередко после хирургического вмешательства у пациента случаются осложнения и рецидивы. Причины могут быть разные:
- нарушение правил гигиены внешних половых органов;
- занесение инфекции;
- послеоперационные травмы;
- нарушение техники проведения операции.
Послеоперационные травмы могут привести к баланопоститу и гнойному пиелонефриту. В таких случаях технику проведения предоперационных подготовок и медикаментозного лечения повторяют, после чего снова происходит оперативное вмешательство.
После таких множественных рецидивов нередко приходится прибегать к циркумцизии – операции по удалению крайней плоти. К такому методу обращаются в случае постоянного скопления смегмы в препуциальных мешках, которая провоцирует частый рецидив баланопостита и других воспалительных заболеваний.
Ещё одно из показаний для циркумцизии – сужение крайней плоти после операции по разделению синехий и развитие фимоза на этом фоне. После разрывов синехий или в результате травм образуется рубцовая ткань, которая не обладает способностями эластической ткани, не имеет её гибкости и не растягивается.
Одним из самых опасных осложнений является парафимоз, при котором происходит ущемление головки полового члена, и прекращается кровоснабжение в пенис. В таком случае пациенту нужна экстренная хирургическая операция по продольному иссечению складок кожи, прикрывающих конец полового члена, и последующей циркумцизии.
Лечение
Если ребенок ни на что не жалуется, если его не беспокоит боль, зуд, нет проблем с мочеиспусканием, о лечении можно особо не задумываться, говорит Евгений Комаровский. Степень сращения нужно время от времени контролировать, посещая гинеколога. «Бросаться» на операции нет необходимости, ведь к началу полового созревания, после 7 лет, у девочки начнут вырабатываться женские половые гормоны (эстрогены), и под их воздействием половые губы станут более эластичными, и проблема со сращением решится сама собой. Такой исход бывает примерно у 80% девочек.
Стандартная лечебная схема выглядит так:
- первые 2 недели «Овестин» наносят дважды в день;
- следующие 2 недели мазь втирают 1 раз в день, для второй обработки используют обычный детский крем;
- в дальнейшем «Овестин» отменяют, оставляют только детский крем или другой нейтральный крем, при условии, что синехии разделились.
Втирать препарат следует строго определенным способом: только пальцем, а не ватой или палочками, и только на область сращения, избегая попадания на соседние зоны. Наносить мазь нужно с небольшим давлением, но при этом следить, чтобы ребенку не было больно
Давление имеет не менее важное значение, чем сам «Овестин»
Подобных действий при использовании мазей и кремов с эстрогеном обычно не наблюдается, лишь у небольшого количества маленьких пациенток могут наблюдаться небольшая отечность половых губ. При дальнейшем использовании она исчезает.
Безотлагательно лечить следует такие синехии, которые сопровождаются проблемами с мочеиспусканием, нездоровыми выделениями из влагалища, болями. Родители должны хорошо запомнить, что даже в таких ситуациях никто не заставляет их сразу вести ребенка к хирургу. Сначала необходима терапия с применением специальных эстрогеносодержащих мазей, и только если она окажется неэффективна, ребенку будет показано механическое разделение сращенных половых губ.
После правильно проведенной процедуры доктор Комаровский рекомендует обязательно пройти курс применения мази с эстрогенами, чтобы избежать повторного сращения. По медицинской статистике, вероятность рецидива после операции по разделению половых губ составляет около 30%.
Формы вагинита
Заболевание различают по комплексу признаков.
По своей продолжительности вагинит может быть:
- Острый. Длится 1,5–2 месяца.
- Подострый. Это переходная фаза от острой к хронической форме. Характеризуется отеком стенок влагалища, обильными выделениями из половых путей. Меняется цикл и характер менструаций (они могут стать более болезненными). После половых контактов на белье заметны кровянистые выделения. Продолжительность фазы — от 2 до 6 месяцев.
- Хронический. Воспаление возобновляется после непродолжительной ремиссии, потом клинические признаки вновь исчезают. Единственным симптомом можно считать зуд, который усиливается перед менструациями, после половых контактов, занятиях спортом или физических усилиях. Вагинит считается хроническим, если его не удается излечить на протяжении более полугода.
В зависимости от причины, вызвавшей воспаление, вагинит бывет:
- Бактериальный (неспецифический). Его возбудители – условно-патогенные стрептококки, стафилококки, бациллы.
- Трихомонадный. Возникает при заражении возбудителем трихомониаза.
- Микоплазменный. Развивается при атаке внутриклеточного паразита микоплазмы. Эта инфекция передается половым путем.
- Дрожжевой. Причина его возникновения – размножение грибка кандиды, возбудителя молочницы.
- Атрофический. Появляется в период снижения в крови женщины уровня эстрогена. Например, с приходом менопаузы, при нарушении функции яичников или если они удалены.
- Вагинит беременных. Во время вынашивания плода иммунитет женщины ослаблен, ведь ее организм подвергается серьезным нагрузкам. Возникновению вагинита способствует и изменение гормонального фона в организме будущей матери. Поэтому лактобактерии во влагалище ослабевают, а условно-патогенные — успешно развиваются.
- Аллергический. Его провоцируют попавшие на слизистую оболочку влагалища аллергены. В качестве раздражителей могут выступать: смазка презервативов, отдушки в средствах интимной гигиены, местные контрацептивы, вагинальные кольца, тампоны и гигиенические прокладки с ароматизатором, вагинальные свечи. В этом случае вагинит – это реакция на аллергены клеток иммунитета.
По характеру воспаления вагинит бывает:
- Серозный — его развитие сопровождают прозрачные, жидкие выделения;
- Слизистый — из влагалища появляются густые и вязкие выделения. Они непрозрачные, имеют мутновато-серый оттенок;
- Гнойный — Влагалище выделяет мутное слизеобразное содержимое, которое имеет желтый, желто-зеленый цвет. Отделяемое обладает неприятным запахом.
Вагинит может развиться не только у взрослых, но у детей и подростков. Это опасно, ведь ребенок не может понять, что с ним происходит, а иногда просто стесняется пожаловаться на боль и жжение в интимном месте. При отсутствии лечения болезнь переходит в хроническую стадию. У девочек слизистая оболочка влагалища очень тонкая, поэтому при воспалении на ней образуются рубцы, полипы и даже синехии (срастание половых губ). При малейших подозрениях на кольпит у девочки срочно обратитесь к гинекологу.
Обои рабочего стола SsangYong Musso
Баланопостит
Баланопостит у мужчин – это два заболевания, которые, как правило, сопровождают друг друга. Баланит (или баланопостит головки) проявляется воспалением головки полового члена. Поститом называется воспаление внутреннего листка крайней плоти.
Баланопостит характеризуется воспалением и различными высыпаниями на всем половом органе мужчины.
Согласно медицинской статистике, дети болеют баланопоститом чаще, чем взрослые. Только баланопостит у мужчин чаще вызывается несоблюдением правил гигиены, а у детей это обусловленно фимозом. Заболевание может быть вызвано различными инфекциями, в том числе половыми (ИППП).
Как и любая болезнь, баланопостит имеет острую и хроническую форму. Если нет соответствующего лечения баланопостита, то баланопостит из острой формы, может перейти в хронический баланопостит.
Острый баланопостит
Баланопостит в острой форме бывает следующих разновидностей:
- простой (катаральный баланопостит). Появляется зуд на коже, жжение, отек тканей, гиперемия. Кожа становится сморщенной, обесцвечивается и набухает, на ней возникают эрозии разного размера, иногда они сливаются между собой. Образуются язвы с гнойными выделениями;
- эрозивный баланопостит. На пораженном участке появляются крупные эрозии ярко-красного цвета, область паховых лимфоузлов крайне болезненна, у больного может начаться лихорадка;
- гангренозный баланопостит. Язвы становятся глубокими и покрываются гнойным налетом грязно-желтого цвета, возникает отек головки полового члена и всей крайней плоти, фимоз. В тяжелых случаях может развиться гангрена полового члена.
После излечивания простой и эрозивной формы рубцов не остается. После гнойничково-язвенного и гангренозного баланопостита возникают глубокие рубцы, может появиться деформация полового члена.
Хронический баланопостит
Баланопостит члена в хронической форме характеризуется болью, гиперемией и отечностью, беловатыми отложениями в области крайней плоти, трудностью при обнажении головки, выделениями с гноем при мочеиспускании и болью при интимных контактах. Хроническое течение баланопостита проявляется при вирусных, венерических и грибковых заболеваниях.
Заболевание продолжается месяцами, периоды обострения чередуются с периодами улучшения. Хронический баланопостит может спровоцировать развитие уретрита, простатита, пиелонефрита и бесплодия.
Довольно часто у мужчин встречается кандидозный баланопостит, связанный с попаданием в организм дрожжеподобного грибка Кандида.
Заболевание характеризуется следующими симптомами:
- покраснение, раздражение и отечность;
- появление красных пятен разных размеров;
- возникновение на головке полового члена постоянных творожистых выделений белого цвета;
- возникновение зуда, жжения, неприятного запаха.
Баланопостит у женщин не встречается. Грибки Кандида, которые провоцируют у мужчин баланопостит, у женщин вызывают кандидозный вульвовагинит.
1
Диагностика баланопостита
2
Диагностика баланопостита
3
Диагностика баланопостита
Причины баланопостита
Причин для развития баланопостита может быть несколько:
- слабый иммунитет, который является «виновником» появления в организме различной патогенной микрофлоры;
- механическое или химическое повреждение кожи;
- плохая гигиена;
- заболевания, передающиеся половым путем: гонорея, сифилис, вирусный герпес, микоплазм, трихомониаз;
- интим с женщиной, имеющий дисбактериоз влагалища;
- сахарный диабет (в результате неправильного обмена веществ тоже может появиться инфекция).
Симптомы баланопостита
Симптомы заболевания могут быть следующие:
- болезненные ощущения в области полового члена, сопровождается зудом, резью, преждевременной эякуляцией и снижением продолжительности полового акта;
- появление красных пятен, трещинок и язв на головке члена и крайней плоти;
- обильные выделения с головки полового члена, выделения могут полностью промочить нижнее белье, поэтому проводить гигиенические процедуры необходимо несколько раз в день.
Лечение баланопостита
Многих мужчин волнует вопрос: как лечить баланопостит?
Лечение баланопостита комплексное, оно включает в себя соблюдение гигиены, обработку больного органа антисептическим раствором фурацилина.
Препараты для лечения баланопостита используются по назначению врача, это могут быть антибиотики или противовирусные препараты.
Морфологическая классификация
Физиологический фимоз является нормой у мальчиков до 3-4 лет. Недоразвитие и плотное прилегание препуция у детей до 12 месяцев считается естественным, проходящим по мере гормональных изменений, анатомического развития. Крайний срок начала подвижности эпителиального кольца 5-6 лет. Если эластичность не меняется, требуется медицинское вмешательство. Предшествующий период ожидания относительный, подходит для бессимптомного течения. Наличие признаков воспаления или затрудненного мочеиспускания является прямым показанием к началу терапии, а иногда и оперативной тактики.
Гипертрофический фимоз проявляется утолщением фимозной зоны. Ее выступающая часть напоминает хоботок, ее невозможно оттянуть вниз, развести в стороны. Прослеживается связь с эндокринными отклонениями, если не провести коррекцию, разовьется гипогонадизм.
Гипогонадизм ― это серьезное повреждение эндокринной системы. Он начинается с угнетения гормонов, продуцируемых яичками, потом поражаются вышестоящие структуры: гипофиз, гипоталамус. Заканчивается подавлением детородной функции.
Атрофический фимоз выглядит плотно прилегающей истонченной препуцией, потерявшей эластичность. Встречается такая разновидность не только у пожилых людей, но и у малышей. Атрофию провоцирует хроническое воспаление из-за пренебрежения гигиеной ребенка, неосторожным откатыванием при подмывании.
Противопоказания
При появлении первых симптомов фимоза или синехий врачи рекомендуют обратиться в клинику для диагностики стадии заболевания и определения процессов, которые развиваются в организме. Противопоказано проводить операцию при физиологическом протекании фимоза, когда ребёнок не испытывает болей при мочеиспускании, а головка члена большей частью обнажается с целью проведения поверхностной гигиены.
Противопоказаниями для разделения синехий крайней плоти полового члена являются:
- инфекционные заболевания;
- воспалительные очаги в организме, в том числе и острое воспаление в области головки;
- обострение хронических заболеваний;
- гнойные воспаления или баланопостит;
- сужение крайней плоти, при котором затруднено обнажение головки даже при отсутствии спаек;
- грубые рубцовые спайки.
При воспалительных процессах и обострении хронических заболеваний назначается антибактериальная терапия. Сначала необходимо потушить очаг воспаления, а потом уже приступать к хирургической операции.
Подготовительный этап
Перед операцией проводят все необходимые процедуры для того, чтобы процесс разделения спаек прошел наименее болезненно
Важно предупредить возможные осложнения в послеоперационный период. Врачам необходимо сделать следующую подготовку, состоящую из:
- физиотерапевтических процедур;
- гигиены половых органов;
- закладывания смягчающих тёплых мазей.
Проведение разделения
Разделение синехий – относительно несложная операция, не требующая особой подготовки и высокотехнологичных медицинских инструментов. Изначально проводится премедикация пациента с помощью местной анестезии и обезболивания нервных окончаний головки и крайней плоти. Половые органы содержат большое количество нервных окончаний и являются одними из самых чувствительных в организме.
Далее под действием анестетиков медики проводят аккуратное разделение спаек. Чаще всего применяется небольшой зонд. Если же спайки хорошо сцеплены, врач прибегает к помощи скальпеля. Скальпелем аккуратно срезаются спаечные перегородки. После удаления синехий на рану накладывается противовоспалительная мазь или присыпка.
Цена такой операции будет небольшой из-за простоты и лёгкости её проведения.
Послеоперационные осложнения
Нередко после хирургического вмешательства у пациента случаются осложнения и рецидивы. Причины могут быть разные:
- нарушение правил гигиены внешних половых органов;
- занесение инфекции;
- послеоперационные травмы;
- нарушение техники проведения операции.
Послеоперационные травмы могут привести к баланопоститу и гнойному пиелонефриту. В таких случаях технику проведения предоперационных подготовок и медикаментозного лечения повторяют, после чего снова происходит оперативное вмешательство.
После таких множественных рецидивов нередко приходится прибегать к циркумцизии – операции по удалению крайней плоти. К такому методу обращаются в случае постоянного скопления смегмы в препуциальных мешках, которая провоцирует частый рецидив баланопостита и других воспалительных заболеваний.
Ещё одно из показаний для циркумцизии – сужение крайней плоти после операции по разделению синехий и развитие фимоза на этом фоне. После разрывов синехий или в результате травм образуется рубцовая ткань, которая не обладает способностями эластической ткани, не имеет её гибкости и не растягивается.
Одним из самых опасных осложнений является парафимоз, при котором происходит ущемление головки полового члена, и прекращается кровоснабжение в пенис. В таком случае пациенту нужна экстренная хирургическая операция по продольному иссечению складок кожи, прикрывающих конец полового члена, и последующей циркумцизии.
Циркумцизия или обрезание служит хорошим средством для предупреждения постоянных рецидивов, препятствует фимозу и парафимозу, исключает баланопостит, так как смегма больше не будет собираться в препуциальных мешках. Она также уменьшает риск возникновения других мочеполовых заболеваний: цистит, пиелонефрит и прочих. Эта процедура лёгкая в исполнении, не требующая постоянного пребывания в клинике и тоже недорогая в цене.
Многопрофильный медицинский центр MedClub (МедКлуб) на Черняховского
Клиника широкого профиля «MedClub» — клиника широкого профиля, которая специализируется на консультациях специалистов и выполнении операций. Операционные клиники оснащены современным оборудованием. Клиника имеет круглосуточный стационар, где пациент может получить необходимую медицинскую помощь после хирургического лечения. Комфортные одноместные и двухместные палаты оборудованы кондиционером, холодильником, телевизором, wi-fi. Все палаты оснащены туалетной комнатой и душем. 3х-разовое сбалансированное питание контролируется лечащим врачом и диетологом. В центре ведут прием: ортопеды, проктологи, гинекологи, флебологи, ЛОРы, врачи ультразвуковой диагностики, гастроэнтерологи-эндоскописты, неврологи.
А могут ли синехии повторно образоваться?
Этот вопрос правомочен. Дело в том, что истинная и единственная причина возникновения синехий у девочек грудного и раннего возраста точно не определена. Среди различных причин выделяют возникновение воспаления слизистой половых органов. А любое воспаление — это наличие раневой воспалительной поверхности и образование рубцов при соприкосновении этих воспаленных поверхностей. Отсутствие зрелого гормонального фона и биоценоза также может быть причиной сращения тканей. Наличие пищевой аллергии или аллергии на средства по уходу за ребенком также может быть пусковым механизмом развития синехий. Ведь любая аллергия — это воспаление.
Поэтому синехии могут образовываться повторно. Но чтобы вовремя их обнаружить и не допустить ухудшения ситуации, надо выполнять простые вещи. Регулярно посещать педиатра и детского гинеколога с обязательным осмотром мочеполовых органов ребенка. Правильно использовать подгузники и соблюдать гигиену с использованием неагрессивных и мягких нейтральных средств. Соблюдать гипоаллергенную диету. Ежедневно осматривать ребенка. Сдавать анализ мочи. И конечно же, не запускать ситуацию, если синехии уже появились.
Профилактика
Чтобы уменьшить риск развития патологии, существует несколько простых правил:
- Использование грамотных методов контрацепции для предупреждения абортов
- Внутриматочные манипуляции лучше проводить в клиниках, где имеется современное оборудование и квалифицированные специалисты
- Своевременное лечение инфекций мочеполовых путей
Следует учитывать, что у некоторых пациентов после проведенного лечения существует риск развития рецидива, особенно при плотных распространенных сращениях, а также при поражении туберкулезного характера. Поэтому огромную роль играет профилактика внутриматочных синехий после операции. Для этих целей в полость матки помещаются специальные приспособления: ВМК (внутриматочная контрацепция), катетер Фоли. Кроме того, проводится гормонотерапия для восстановления эндометрия.
Также следует помнить о существующем риске у женщин с осложненным течением послеродового периода или после перенесенного аборта. При подозрении на остатки плаценты, при нарушении менструального цикла и др. следует немедленно провести гистероскопию, целью которой является уточнение точной локализации очага патологии и его удаление без травмирования нормального эндометрия.
Лечение внутриматочных синехий
Сегодня единственным правильным решением по лечению синехий полости матки является рассечение синехий под тщательным контролем гистероскопа, который не травмирует остатки эндометрия, что является важным для нормализации менструального цикла и поддержания репродуктивной функции женщины. Объем операций по разделению синехий и ее результативность зависит от вида синехий и степени обтурации синехиями полости матки.
Внутриматочные синехии, которые локализуются в центральной части матки, можно рассечь только тупым способом, используя корпус гистероскопа. Также для разделения синехий используют специальные эндоскопические ножницы и щипцы. При этом для полного рассечения синехий полости матки применяют гистерорезектоскоп с электродом («электронож»).
С целью профилактики перфорации матки рассечение синехий выполняют под постоянным и тщательным контролем ультразвуковой аппаратуры. Такое разделение синехий возможно только при частичной обтурации полости матки. В то время как при полной или существенной окклюзии синехиями полости матки контроль над ходом операции выполняется через лапароскопический доступ при помощи специальной аппаратуры.
Несмотря на большую эффективность гистероскопического лечения, возможен рецидив патологического процесса. Чаще внутриматочные синехии могут рецидивировать при уплотненных спайках, а также туберкулеза матки. После разделения синехий каждой пациентке в индивидуальном порядке врач назначает гормональную терапию (оральные контрацептивы в больших дозировках). Данная терапия назначается на 3-6 месяцев для восстановления нормальной менструальной функции.
К каким докторам следует обращаться если у Вас Внутриматочные синехии (сращения):
Гинеколог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Внутриматочных синехий (сращений), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Возможные осложнения
Хирургическое лечение фимоза редко сопровождается осложнениями
Необходимо обратить внимание, если после снятия бандажа и швов сохраняется отечность. Покраснение полового члена, повышение температуры тела и боль говорят о присоединении инфекции
При появлении гнойного налета нужно обрабатывать рану при помощи специальных антибактериальных средств, принимать антибиотики.
Редкое последствие фимоза — развитие кровотечения. Его может провоцировать неосторожный сексуальный акт или раннее удаление повязки. При появлении признаков кровотечения нужно обратиться к врачу.
Операция по удалению фимоза взрослым в Москве проводится в нашей клинике опытными врачами-урологами. Хирурги принимают пациентов с любой стадией заболевания. Запишитесь на прием по телефону или через форму обратной связи на сайте. Администратор подберет наиболее удобное для вас время визита.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
Клиника ABC 15 000 руб.
Курская 19 000 руб.
Баррикадная 19 100 руб.
Полянка 19 500 руб.
Нагорная 13 000 руб.
Университет 16 865 руб.
Парк культуры 20 000 руб.
Кропоткинская 22 000 руб.
Сокольники 17 500 руб.
Варшавская 16 000 руб.
Шаболовская 17 500 руб.
Краснопресненская 18 900 руб.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Хирургическое лечение
Единственный эффективный метод лечения – рассечение внутриматочных синехий. Операция проводится под контролем гистероскопа: это трубка с источником света, камерой и хирургическим инструментом, позволяющая вывести изображение полости матки на экран. Предпочтительно использовать механическое разделение синехий, но также для проведения вмешательства может потребоваться гистерорезектоскоп – «электронож». Операция безопасная, здоровые ткани почти не повреждаются, поэтому восстановительный период после нее короткий.
Для профилактики перфорации органа рассечение внутриматочных синехий проводят под контролем ультразвукового оборудования. А чтобы не допустить рецидива, после вмешательства назначают курс гормональной терапии или вводится ВМК на 1-2 мес. Прогноз обычно благоприятный, но он зависит от степени поражения. Чем легче степень, тем проще операция и ниже риск возникновения осложнений. После рассечения синехий 2 и 3 степени через 2-3 мес желательно выполнение контрольной гистероскопии. Планировать беременность можно после восстановления менструальной функции (как правило через 3-4 мес). Но даже при удачной терапии женщины, которые имеют сращения матки в анамнезе, требуют особого внимания от акушеров-гинекологов во время беременности.
| Услуги | Цены |
|---|---|
| Гистерорезектоскопия (в том числе разделение внутриматочных синехий, удаление миоматозных узлов/полипов) (комплекс) | 45 000 руб. |
Клиника репродуктивного здоровья REMEDI предлагает первоклассный сервис. Мы диагностируем и лечим гинекологические болезни, проводим операции любой сложности.
Наши врачи акушеры-гинекологи:
Якунина Наталья Александровна Справцева Алла Игоревна Антипова Нина Владимировна Селихова Мария Викторовна
Профилактические мероприятия
Профилактика синехий у девочек включает следующие мероприятия:
Адекватный уход. После дефекации ребенка подмывают с нейтральным средством, а в остальное время — чистой теплой водой. Влагу с половых органов убирают мягким чистым полотенцем без трения.
Регулярные воздушные ванны
Важно обеспечить частый контакт интимных областей с воздухом. Достаточно позволять малышке гулять голышом после каждого подмывания.
Своевременная реакция на воспаление
При выявлении опрелостей, шелушения, сыпи или покраснения слизистой половых органов, следует обратиться к врачу.
Устранение аллергенов. При повышенной чувствительности к пищевым или химическим аллергенам, следует полностью исключить контакт с ними.
Синехии могут сформироваться как за несколько месяцев, так и за несколько дней
Чтобы вовремя выявить проблему, необходимо ежедневно обращать внимание на состояние половых органов ребенка