Как решить проблему малярных мешков под глазами?
Содержание:
- Лечение
- Диагностика НЛН
- Наши врачи
- Эффективное лечение лицевой невропатии
- Что делать, если глаз продуло?
- Головная боль и отек век при конъюнктивите
- Как формируются малярные мешки?
- Что такое отек век и почему он возникает?
- Питание при дряблой коже
- Как избавиться от темных кругов под глазами в домашних условиях
- Симптомы
- Реабилитация и рекомендации по уходу за кожей после процедуры
- Какие бывают кисты яичников?
- Что собой представляют малярные мешки?
Лечение
Терапия назначается только после прохождения обследования и установления окончательного диагноза. Если боль в копчике вызвана патологией органов брюшной полости или малого таза, то акцент делается на лечении этих заболеваний. Если причиной болевых ощущений является непосредственно сам копчик, то врач может сделать следующие назначения.
Нестероидные противовоспалительные средства
Эти препараты применяют для снятия воспаления и болевых ощущений при остеохондрозе, последствиях травмы или ишиасе. НПВС устраняют симптомы, но не причину заболевания.
К препаратам этой группы относятся:
- Нимесулид.
- Ортофен.
- Индометацин.
- Ибупрофен.
В связи с тем, что препараты имеют множество побочных эффектов, принимать их длительно не рекомендуется.
Местное лечение
Мази и гели с противовоспалительным и отвлекающим эффектом наиболее часто применяются при хронических патологических состояниях. Они помогают избавиться от боли небольшой интенсивности, не неся общей лекарственной нагрузки на организм. Категорически запрещено применение разогревающих мазей при наличии воспалительного процесса.
Физиотерапия
Применяются такие методы, как:
- Фонофорез с лекарственными препаратами.
- Магнитотерапия.
- Лазеротерапия.
- Озокерит.
- Иглорефлексотерапия.
- Массаж.
Лечебная физкультура
Подбор упражнений осуществляется индивидуально в зависимости от тяжести заболевания и общего состояния пациента. Целью гимнастики является укрепление мышц спины, брюшного пресса и тазового дна. В комплекс ЛФК (лечебной физкультуры) для копчика часто входят упражнения, выполняемые при помощи мяча.
Хирургическое лечение
Оперативное вмешательство выполняется только по строгим показаниям. Основанием для операции служат:
- Свищи и абсцессы
- Тяжелые травмы таза с повреждением костей и внутренних органов.
- Опухоли.
Диагностика НЛН
КТ головного мозга
Стоимость: 6 000 руб.
Подробнее
При подозрении на лицевую невропатию необходимо как можно быстрее обратиться к врачу-неврологу. Схожую с НЛН симптоматику имеют и другие заболевания. Чтобы не ошибиться, невролог назначает стандартные обследования.
- Лабораторные анализы Кровь, моча, глюкоза крови, серологические реакции (антиген-антитело) при подозрении на инфекцию
- Рентгенография органов грудной клетки Выявляет туберкулез, опухолевый процесс, рубцы и уплотнения
- и головного мозга МРТ выявляет возможные патологические процессы в основании головного мозга, КТ – для исследования височной кости
- Электронейромиография Выясняет скорость проведения нервного импульса в мышцах, выявляет соединительнотканное перерождение нервного волокна
- Консультация терапевта, , энодокринолога, инфекциониста При наличии сопутствующих заболеваний
Когда диагностика закончена, никаких сомнений не остается.
Электронейромиография (ЭНМГ) — обязательно проводят как можно раньше, чтобы определить тяжесть заболевания и прогноз.
Этот метод устанавливает, какая часть нерва больше повреждена – миелиновая оболочка или центральный аксон. Повреждение миелиновой оболочки прогностически более благоприятно, потому что она в большинстве случаев восстанавливается. Аксональные повреждения намного серьезнее.
Наши врачи
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Эффективное лечение лицевой невропатии
Если нет сопутствующих тяжелых заболеваний, то лечение проводится амбулаторно. Занимается лечением врач-невропатолог, который в зависимости от конкретного случая может назначить кортикостероиды, противовоспалительные, противоотечные, противовирусные и другие препараты. Цель медикаментозного лечения – максимально улучшить кровоток, нормализовать отток венозной крови и лимфы в тканях вокруг пораженного нерва.
Чтобы не высохла роговица глаза, пока веки не смыкаются, назначаются увлажняющие капли, повязка на ночь, темные очки для ношения днем.
Днем выполняют тейпинг (подтягивание) кожи и лицевых мышц лейкопластырем со здоровой стороны на больную. Это делают перед едой, речью, питьем, другими активными мимическими действиями. Начинают с нескольких минут и доводят до 2-3-х часов, чтобы облегчить пережевывание пищи, улучшить речь.
Дважды в день нужно проводить гимнастику для здоровых мимических мышц. Это смех, активное мимическое выражение эмоций (печаль, удивление), а также произнесение букв с участием мышц рта – «п», «б», «м», «в», «ф», «у», «о».
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
- С 5-6 дня начинают применять физиотерапевтические методы лечения. Назначают УВЧ длительностью 10 процедур, применяют ультразвуковой фонофорез с гидрокортизоном, тренталом, прозерином, эуфиллином.
- При необходимости назначают электронейростимуляцию – достаточно эффективный метод, чтобы улучшить проводимость нервного волокна и вернуть утраченную двигательную функцию.
- Хороший эффект даёт иглоукалывание.
- При неблагоприятном течении, приводящем к развитию контрактуры, назначают препараты, которые расслабляют мышцы и снимают спазм – мидокалм, сирдалуд.
- Через неделю от начала болезни можно начинать массаж. Массируют воротниковую зону и здоровые мышцы лица, движения мягкие и щадящие.
Прогноз в целом благоприятный, статистика такова: 70% заболевших выздоравливают полностью, у 10% имеются остаточные малозаметные контрактуры, у 20% остаются парезы.
Неврологи ЦЭЛТ, а при необходимости и другие специалисты нашей клиники помогут вам даже в самом сложном случае невропатии лицевого нерва. Все застарелые заболевания будут качественно пролечены. Совместно с косметологами разработаны методики улучшения симметрии лица в случаях необратимого повреждения лицевого нерва. Все это поможет достичь приемлемого уровня здоровья.
- Невралгия тройничного нерва
- Эпилепсия
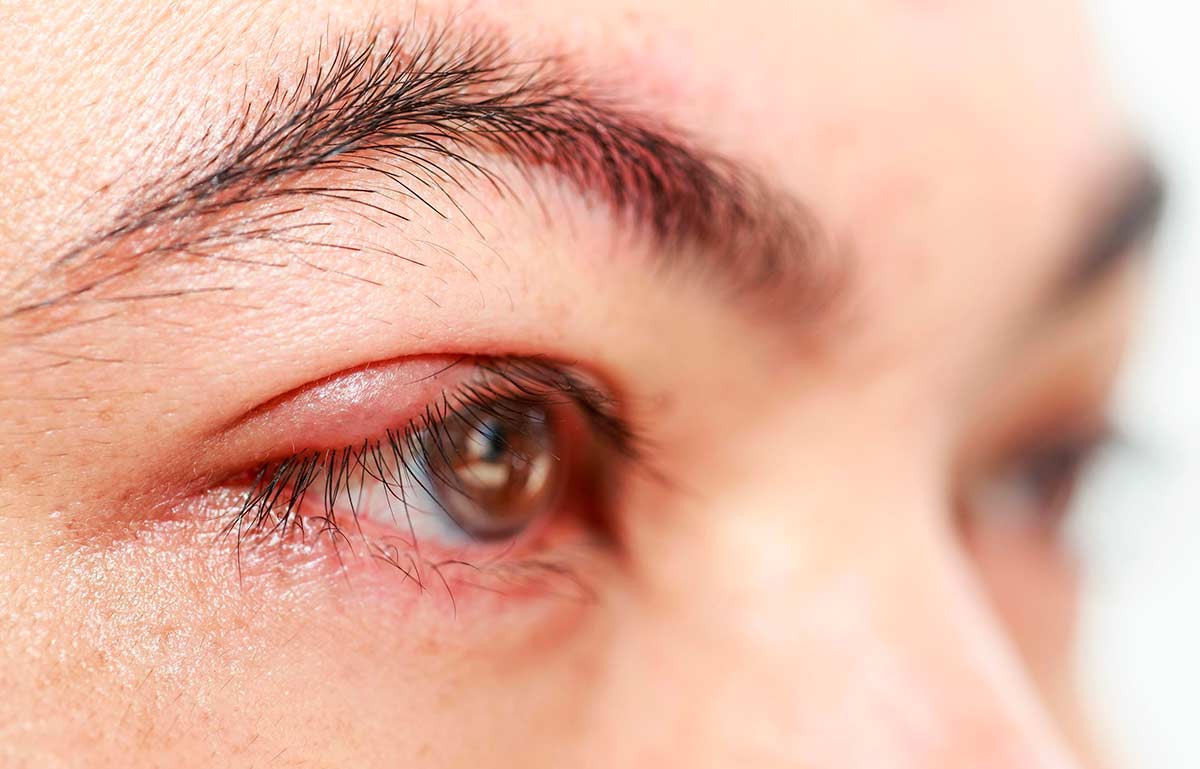
Что делать, если глаз продуло?
Многие люди считают, что если опухло веко, к окулисту можно не обращаться. По их мнению, опухлость века не представляет угрозы для органов зрения и является банальным воспалением под воздействием физических факторов. На самом деле это состояние требует лечения и обязательной консультации врача. Обследование необходимо для того, чтобы точно определить причину отека. Терапию окулист подбирает с учетом того, что привело к формированию припухлости в области век, какой из участков глаза был поражен. Лечение обязательно включает прием лекарственных препаратов, использование капель, гелей, мазей.
Обычно воспаление проходит в течение 7-10 дней. Иногда бывает так, что опухлость вновь возникает после окончания терапии. В таких случаях врачи говорят о рецидивирующей форме и рекомендуют пациентам получить дополнительную консультацию терапевта и иммунолога.
Если веко опухло под воздействием ветра, окулист должен установить, какая патология сопутствует данному состоянию. Это могут быть такие офтальмологические заболевания, как:
- гордеолум;
- конъюнктивит;
- дакриоцистит;
- блефарит;
- кератит.
В большинстве случаев эти патологии возникают, если не лечить опухлость. Следствием отсутствия терапии часто становится присоединение инфекции к воспалительному процессу на веке. Если глаза надуло ветром, это часто приводит к конъюнктивиту. Для данного заболевания характерно возникновение воспаления в слизистой оболочке глазного яблока. Конъюнктивит обычно развивается на фоне простудных заболеваний, например: отека носовых пазух. То есть поражаются не только веки, но и другие органы.
Часто возникновение отека на веке приводит к гордеолуму. Это же заболевание обычно называют ячменем. Такой диагноз окулист ставит при воспалении луковицы ресниц, сальных протоков на верхнем или нижнем веках. Заболевание обычно развивается в течение двух недель после того, как глаз продуло. Первый симптом ячменя — образование плотного комка на веке. Кожа вокруг него краснеет, часто в центре припухлости скапливается гной. Прикосновения к пораженному участку сопровождаются болевыми ощущениями.
Если продуло ветром глаза, может возникнуть дакриоцистит. Эта болезнь менее распространена, чем конъюнктивит или гордеолум. Чаще она развивается у грудничков и женщин. При дакриоцистите происходит воспаление слезного канала, который обеспечивает отток слезной жидкости. Основная причина развития этого заболевания — отек глазных тканей, расположенных вблизи носослезного канала. Патология обычно возникает из-за резких перепадов температуры, когда продувает глаза ветром.
Головная боль и отек век при конъюнктивите
Конъюнктивит — это воспалительное заболевание глаз, при котором происходит поражение соединительной оболочки. Природа его может быть инфекционной, вирусной, грибковой, хламидийной, аллергической. Воспаление конъюнктивы, вызванное микозами или хламидиями, обычно протекает в подострой или хронической форме. Симптомы его умеренные. Головными болями обычно такие болезни не сопровождаются. Голова болит только при повышенной зрительной нагрузке, которую на время лечения необходимо ограничить.
Аллергический конъюнктивит развивается остро, но для него характерны сильный зуд, слезотечение, выраженное покраснение слизистой глаза, отечность. Также могут беспокоить кашель и насморк. Головная боль не является типичным признаком аллергической реакции. Этот симптом нередко дает о себе знать при инфекционном конъюнктивите.
Зачастую воспаление соединительной оболочки глаза возникает из-за бактерий — стафилококков, стрептококков, пневмококков и пр. Для всех видов бактериальных конъюнктивитов характерен такой признак, как выделение гнойного экссудата. Также патология проявляется в следующих симптомах:
- отек век;
- сильный зуд и жжение в глазах;
- гиперемия конъюнктивы;
- выделение слизи;
- образование пленок на слизистой.
Могут быть и другие признаки, которые зависят от вида бактериального конъюнктивита и формы его протекания. При таких инфекциях больных могут беспокоить:
- озноб;
- головная боль;
- общая слабость и недомогание;
- насморк.
У пациента, особенно если это ребенок, может повыситься температура тела до 38°С.
Головная боль и отек век наблюдаются также при вирусном конъюнктивите. Это офтальмологическое заболевание развивается на фоне ОРВИ, гриппа, кори и других вирусных инфекций. Чаще всего выявляется воспаление аденовирусной этиологии. Сначала у больного появляются симптомы ОРВИ — кашель, насморк, головная боль, повышение температуры тела. При попадании вирусов на конъюнктиву возникает конъюнктивит. Как правило, его признаки начинают беспокоить через 7-10 дней. Для вирусного воспаления слизистой глаза характерны:
- умеренный зуд и жжение;
- отек века;
- легкое покраснение конъюнктивы.
При пленочном конъюнктивите на соединительной оболочке появляются сероватые пленки, при фолликулярном на веках образуются уплотнения с лимфой и кровью. Чем в более сложной форме протекает заболевание, тем более выраженными являются его симптомы. Головная боль и отек век — это не самое худшее, что может быть при некоторых разновидностях конъюнктивита, которые способны вызвать и сильное ухудшение зрения.
Любую разновидность конъюнктивита нужно начинать лечить при появлении первых его симптомов. При этом самолечением заниматься опасно. Есть риск, что заболевание станет хроническим. Кроме того, воспаление может распространиться на роговицу. Отек верхнего века, зуд, жжение, слезотечение — типичные признаки воспалительного заболевания глаз, при которых следует обязательно показаться окулисту.
Как формируются малярные мешки?
Здесь гораздо больше места для дискуссий.
Обратимся к истории.
Малярная эдема – это подушка треугольной формы, сформированная из плотного подкожного жира.
Это состояние с анатомической точки зрения было подробно проанализировано в работе Pessa, Garza 1997. Используя краситель и гистологическое исследование, авторы установили, что эдема – это лицевое образование нижнего века и скулы, которое они назвали малярным септумом. Он начинается от орбитального края надкостницы в области arcus marginalis superiorly, углубляется в кожу скулы на 2,5–3 см книзу латеральной глазной щели (lateral canthus). Септум разделяет суборбикулярный жир на супериорный и инфериорный компоненты.
Инфериорный компонент сливается со скуловым жиром, в то время как супериорный относится к малярным выпуклостям.
По мнению авторов, малярный септум является относительно непроницаемым барьером, который позволяет отеку ткани и гемоглобину аккумулироваться супериорально, и таким образом определяет нижнюю границу анатомических образований, таких как скуловой отек, скуловой бугор, фестон и периорбитальный экхимоз. Обычно эдема формируется в носогубно-скуловой области. Жир прикрепляется к коже и поддерживается несколькими фиброзными перегородками, которые располагаются в поверхностной мышечно-апоневротической системе (SMAS) и далее проходят в дерму. Потеря эластичности кожи и ослабление этих перегородок, а также потеря объема в области медиального скулового жира приводят к опусканию кожи вниз и вперед и сползанию жировой подушки в носогубную область.
В результате происходит углубление носогубных складок, проваливание щек и потеря выраженности скуловых возвышений. Нижнее веко удлиняется, растягивая мышцу orbicularis oculi, происходит формирование слезной борозды и V-образных деформаций вдоль верхней челюсти и скуловой кости. Отдельные жировые карманы становятся различимы как четко оформленные образования, отсутствующие на молодом лице.
Именно коррекция этой области, как никакая другая, способна вернуть лицу молодой вид.
Итак, мы знаем о малярном септуме то, что мы о нем плохо знаем. Великие умы спорят, а нам – практикующим специалистам – остается вопрос «Что делать?» Не найдя ответа, я решила спросить врачей своей клиники. Мнения сильно разделились.
Задачей этой статьи не является научить вас как? Основная цель – задать вопросы практикующим специалистам и высветить максимально опасные методики. Пойдем от простого к сложному.
Что такое отек век и почему он возникает?
Патологическое состояние, при котором происходит скопление избыточного количества жидкости в подкожно-жировой клетчатке, называют отеком глазных век.
Из-за этого в области вокруг глаз возникает припухлость, кожа краснеет, кажется воспаленной.
В этой статье
У многих людей появляются болевые ощущения, они испытывают жжение в области пораженных участков эпидермиса. При тяжелых формах этого состояния происходит воспаление лимфатических узлов. Это приводит к нарушению оттока лимфы, которая отвечает за очищение организма от токсинов и патогенных микроорганизмов.
Отек век — патология очень распространенная. Связано это с тем, что область вокруг век имеет довольно рыхлую структуру подкожно-жирового слоя и большое количество кровеносных сосудов. Из-за этого она склонна к возникновению отечности. Это состояние встречается в любом возрасте. Особенно часто отек век развивается у людей старше 30 лет. Дети реже подвержены этому состоянию. Причин, по которым отекают веки, достаточно много. Вот некоторые из них:
- инфекционные и воспалительные заболевания: тонзиллит, синусит, флегмона, эндофтальмит, дерматит, халязион;
- сердечно-сосудистые болезни: инфаркт, артериальная гипертензия, аритмия, стенокардия, эндокардит;
- хронические патологии: вегетососудистая дистония, анемия, гипотиреоз, подкожная эмфизема, асцит;
- нехватка белков в организме, которая приводит к астении, нарушению сна, частым стрессам;
- вредные привычки: злоупотребление алкогольными напитками, курение;
- неврологические нарушения: сотрясение мозга, шейный остеохондроз, мигрень, рассеянный склероз;
- гормональные сбои и эндокринные заболевания: менопауза, ожирение, сахарный диабет;
- воздействие аллергенов на организм: употребление цитрусовых, морепродуктов, шоколада; вдыхание химических веществ (краски, лаков, бытовой химии);
- прием лекарственных препаратов, которые содержат салицилаты и сульфаниламиды;
- переизбыток соли в организме, связанный с частым употреблением копченой, маринованной пищи, соевых продуктов, фаст-фуда.
Отекать может только одно веко. В большинстве случаев — верхнее. Воспаление может быть единичным или рецидивирующим. Клиническая симптоматика не всегда ярко выражена. Иногда бывает так, что признаки отека появляются только в утренние часы, после чего проходят. Болевые ощущения при невоспалительной форме возникают редко. Основной симптом такого состояния — бледность кожных покровов. При отеках, которые сопровождаются воспалительным процессом, характерными признаками являются покраснение век, повышение температуры, болевые ощущения.
Питание при дряблой коже
Не знаете, как избавиться от печального вида дряблой кожи? Дайте ей то, в чем она нуждается! Поскольку главной причиной ослабления тургора кожи является обезвоживание тканей организма, необходимо следить за поступлением в организм достаточного количества жидкости.
Но не только вода способствует поддержанию достаточной увлажненности кожи. Питание при дряблой коже должно быть рациональным, богатым ненасыщенными жирными кислотами и витаминами, так необходимыми для здоровья и красоты кожи. Полиненасыщенные кислоты препятствуют потере влаги кожей и ее пересушиванию. Они поступают в организм вместе с растительными маслами. Многие продукты содержат вещества, оказывающие оздоровительное действие при дряблой коже. Например, бананы, плоды бобовых культур, зеленые овощи, а также хлеб из муки грубого помола убирают сухость и шелушение, а морская капуста, подобно гиалуроновой кислоте, способна сохранять влагу не только в поверхностных слоях кожи, но и глубоко внутри, при этом еще участвуя в процессе образования коллагена и эластина.
Нет необходимости исключать из своего рациона белковые продукты. Диетическое мясо (курятина, мясо индюка,телятина), нежирные сорта рыбы и яйца, отваренные либо приготовленные на пару или гриле, никак не повредят красоте кожи, а вот жареные продукты и пищу, приготовленную с добавлением животного жира (сливочное масло, смалец), лучше не употреблять или сократить их прием до минимума.
Как уже упоминалось, дряблая кожа может быть следствием быстрого похудания. Чтобы избежать этого, худейте с умом. Замените сахар на фруктозу, уменьшите количество соли в пище, животные жиры замените растительными, не переедайте, больше двигайтесь – и процесс снижения веса будет проходить естественным темпом без вреда для кожи.
Появление морщин на увядающей коже можно предотвратить, употребляя в пищу продукты, богатые микроэлементами и витаминами. Особенно полезными для кожи считаются витамины С (участвует в синтезе коллагена) и Е (способствует обновлению клеток кожи). К продуктам, богатым этими витаминами можно отнести: плоды шиповника, различные виды капусты, перец, зеленые листовые овощи, плоды и листья смородины, многие виды цитрусовых. А также орехи, яичный желток, зерно пшеницы, молочные продукты, растительные масла, печень, семечки подсолнечника и тыквы. Незаменимыми помощниками в борьбе с увяданием кожи остаются также витамины А и В1.
Как избавиться от темных кругов под глазами в домашних условиях
И все-таки, можно ли насовсем избавиться от темных кругов? Навсегда избавиться от темных кругов и мешков под глазами, если они уже есть, довольно сложно. Конечно, если речь не идет о молодых людях до 25 лет. Им порой достаточно поменять образ жизни на более здоровый, чтобы увидеть, как уже через пару недель отечность сходит на нет, кожа под глазами светлеет и становится более упругой и сияющей.
Другое дело – более старшая возрастная группа. После 40 лет все процессы в организме замедляются, регенерация клеток проходит не так быстро, как хотелось бы, постепенно становится очевидным запрограммированное природой обвисание мягких тканей лица, кожа верхнего века становится тяжелей. Помогут не только правильное питание, здоровый сон, образ жизни и грамотный питьевой режим, а еще и косметические средства и даже помощь профессионалов – косметологов, специалистов эстетической медицины. Не стоит пренебрегать и маскировкой. К вашим услугам:
-
1
консилер;
-
2
тонирующие средства.
Плохая новость: синеву, обусловленную генетическими особенностями, ни окончательно убрать, ни предупредить не получится. Хорошая новость: у нас есть несколько рекомендаций, которые вам помогут.
Общие рекомендации
Можно ли избавиться от темных кругов под глазами в домашних условиях? Полностью — нет, но кое-что предпринять реально.
Экспресс-методы против темных кругов, мешков и морщин под глазами
Грамотно подходите к подбору косметики. В списке ингредиентов крема для век ищите:
-
кофеин;
-
эсцин;
-
декстран;
-
экстракты с дренажным эффектом, например, водорослей или конского каштана.
Все эти компоненты разгоняют кровоток, улучшая выведение темной венозной крови из капилляров. Средства с витаминами С и А помогут осветлить пигментацию желтого типа, а правильное увлажнение и стимуляция синтеза природных белков (коллаген и эластин) необходимо каждому типу кожи.
Защищайте кожу от солнца. УФ-лучи не только способствуют появлению нежелательной пигментации в области вокруг глаз, но также высвобождают свободные радикалы, что приводит к разрушению молекул коллагена и эластина в клетках кожи.
Чтобы поберечь кожу и не дать ее состоянию ухудшиться, не забывайте про солнцезащитные очки и кремы с SPF.
Салонные процедуры
Поскольку темные круги под глазами — одна из самых распространенных проблем, косметологические кабинеты предлагают широкий спектр услуг, способствующих ее решению.
-
Липофилинг — заполнение пустот вокруг глаз собственным жиром. Сначала у пациента методом липоаспирации забирают жир, чаще из области бедер и коленей, затем его очищают, подготавливают к трансплантации и вводят в проблемные зоны при помощи игл. Этот метод подходит для тех, чья проблема — тонкая кожа под глазами. Но стоит учесть, что жир со временем склонен к рассасыванию.
-
Дермотония — массаж при помощи вакуума. Такая процедура имеет дренирующее действие и способна уменьшить отечность век, а также ускорить синтез коллагена и эластина, из-за нехватки которых могут появиться возрастные темные круги вокруг глаз.
-
Мезотерапия — для нее используют индивидуально подобранные коктейли на основе гиалуроновой кислоты, витаминов, аминокислот, которые вводятся под кожу при помощи инъекций. Так они работают гораздо эффективнее, чем в креме. У этой процедуры достаточно хорошая переносимость и короткий период реабилитации.
Косметические средства
Как уменьшить круги под глазами — вопрос, который задают косметологам многие женщины. Первое, что моментально приходит в голову – косметические средства. Ищите в составе такие вещества, как кофеин, экстракты петрушки, конского каштана, микроводорослей, эсцин, витамины А и С.
Домашние рецепты
Если мешки и темные круги под глазами – постоянная проблема, советуем всегда иметь под рукой средства, которые можно самостоятельно приготовить дома. Они в некоторой мере способствуют удалению темных кругов под глазами.
Лед
Заморозьте в контейнере для льда воду, можно с ромашкой или петрушкой, и утром, если чувствуете, что это необходимо, делайте компрессы, прикладывая ледяные кубики к коже век.
Отвары
Хорошо осветляют кожу отвары из петрушки. Заварите корень петрушки, дайте настояться, заморозьте отвар. Прикладывайте к векам в виде компрессов по утрам.
Холод
Держите средства для области глаз в холодильнике (если это не противоречит информации по хранению на упаковке). Холод хорошо действует на сосуды и прогоняет отечность.
Массаж
Иногда избавиться от морщинок, отечности и темных кругов под глазами помогает массаж. Мы уже подробно писали на эту тему, можно почитать здесь.
А еще предлагаем посмотреть небольшой видеоурок.
Симптомы
Главный признак – пятно с неровными границами, которое не болит, не зудит, не возвышается над кожей и не шелушится. На ощупь нет никакой разницы между здоровой кожей и пятном. Цвет пятна – все оттенки коричневого, от светло-песочного до бурого, иногда с зеленоватым оттенком. Размеры разные – от 1 см до целых областей лица.
Характерное местоположение на лице – лоб, переносица, область вокруг глаз, верхняя губа. Нетронутыми остаются веки и подбородок. Пятна, как правило, бывают изолированными и располагаются поодиночке, но у некоторых пациентов они сливаются, образуя сплошную зону пигмента. Форма пятен неровная, иногда причудливая, симметрии нет.
Симптомы хлоазмы здоровью никак не угрожают, но являются косметическим дефектом. Люди, имеющие на лице пигментные пятна, часто испытывают глубокий психологический дискомфорт.
У девушек бывают особые формы, которые носят название периоральный дерматоз. Пятна располагаются симметрично по окружности рта. Эти образования отличаются особой стойкостью и хроническим течением. У многих со временем пигментация распространяется на носогубные складки.
Иногда неровные пятна появляются на бедрах по внутренней поверхности, посредине живота, на груди. Пигментации могут подвергаться рубцы после заживления ран, особенно грубые.
У людей азиатской расы образуются пятна бронзового цвета.
В период активного солнца – весной и летом – пятна видны сильнее, зимой они несколько блекнут, но никогда не исчезают совсем. Однажды образовавшееся пятно держится годами, иногда до конца жизни. Самостоятельно хлоазма может пройти после родов, но это бывает не всегда. С возрастом количество и цвет пигментных пятен усиливается.
В ЦЭЛТ вы можете получить консультацию специалиста-дерматолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Реабилитация и рекомендации по уходу за кожей после процедуры
После сеанса кожа век стягивается, нарастает отек, появляется шелушение, возможно легкое покалывание. Жжение и покраснение распространяется до висков и скул. Это нормальная реакция, которая проходит самостоятельно спустя 2-3 суток. Жжение проходит через несколько часов.
Рекомендации по уходу
В день процедуры умываться не нужно. Несколько раз в день следует обрабатывать ткани антисептиком, наносить средства с декспантенолом для ускорения регенерации и быстрого заживления травмированных участков. После обработки ощущение стянутости проходит.
Перед каждым выходом на улицу следует наносить солнцезащитный крем с фактором защиты SPF 50, а глаза защищать темными очками.
Первые дни не стоит использовать контактные линзы. Их нужно заменить очками.
Что нельзя делать после лазерного омоложения глаз
Лазер повышает чувствительность кожи, поэтому в течение месяца действуют следующие ограничения:
- запрещено любое тепловое воздействие – нахождение под прямым солнцем, посещение бани, бассейна;
- нельзя скрабировать и тереть лицо;
- стоит воздержаться от пилинга;
- запрещено трогать веки руками;
- нельзя наносить спиртосодержащие и кислотосодержащие средства, ретинол на лицо;
- нельзя сдирать шелушащиеся корочки во избежание занесения инфекции.
В течение недели запрещен активный спорт, т.к. он усиливает кровообращение.
Какие бывают кисты яичников?
Все кисты яичников делят на две большие группы: функциональные, которые встречаются в большинстве случаев, и патологические, с которыми врачам приходится сталкиваться намного реже.
Функциональные кисты — это результат нарушений во время менструального цикла. Обычно они не вызывают осложнений и исчезают самостоятельно. Они бывают трех типов:
- Фолликулярные. К середине менструального цикла в яичниках женщины созревает один фолликул — пузырек с яйцеклеткой. В норме он должен вскрыться и выпустить ооцит. Если этого не происходит, и фолликул продолжает расти, он превращается в кисту.
- Кисты желтого тела. После того как фолликул выпускает яйцеклетку, он превращается в особую железу — желтое тело. Оно вырабатывает гормоны эстрогены и прогестерон. Если беременность не наступает, желтое тело атрофируется. А если в нем накапливается жидкость, оно превращается в кисту.
- Тека-лютеиновые кисты нередко развиваются как побочный эффект лечения бесплодия гормональными препаратами.
Патологические кисты яичников не связаны с менструальным циклом. Они всегда характеризуются появлением «неправильных» клеток, которых не должно быть в норме. Наиболее распространенные разновидности патологических кист:
- Эндометриоидные. Это одна из форм эндометриоза — состояния, при котором ткань эндометрия (слизистой оболочки матки) попадает в нехарактерные места и там растет. В яичниках она может образовывать полости с жидкостью. Нередко они представляют собой «шоколадные» кисты, заполненные темной кровью.
- Дермоидные кисты, или тератомы — особая разновидность доброкачественных опухолей из эмбриональных клеток. Внутри них могут находиться разные ткани, например, кожа, волосы, ногти. Дермоидные кисты озлокачествляются очень редко.
- Цистаденомы — доброкачественные новообразования из эпителиальных клеток. Обычно они заполнены содержимым слизистого или водянистого характера.
Что собой представляют малярные мешки?
Эта косметологическая проблема во многом связана с наследственностью и особенностями строения кожных покровов, потому она может проявляться уже в детстве. Но чаще всего усугубляется именно в период возрастных изменений организма, когда кожа теряет эластичность.
Малярные скуловые мешки — четко очерченные складки кожи, заполненные жировой тканью.
Малярный мешок имеет четкую нижнюю границу, состоящую из полукруглой соединительной ткани-перемычки. Перемычка отделяет дефект от щеки и удерживает жировую ткань от сползания.
До тех пор пока в скулах и щеках достаточно объема, борозда выделяется незначительно, но постепенно под собственной тяжестью тонус кожи теряется, и ткань начинает нависать над связкой.
С точки зрения косметологии пациентов беспокоят две стороны проблемы:
- борозда, углубляющаяся все глубже и глубже;
- количество жира, которое, находясь в статическом состоянии, начинает отекать, синеть, воспаляться.
Причины образования малярных мешков на скулах редко связаны с клинической картиной каких-либо заболеваний, поэтому устраняются амбулаторно в специализированных салонах или клиниках. Однако процесс образования дефекта — многокомпонентный, поэтому требует комплексного решения.
Удаление малярных мешков в «Новоклиник»
Избавиться от малярных мешков можно несколькими способами, при помощи:
- термолифтинга;
- блефаропластики;
- лимфодренажного массажа.
Термолифтинг — лазерное влияние на скопление жировой ткани, в результате чего она уплотняется, теряет рыхлость и меньше впитывает воду, а окружающая ее кожа подтягивается и визуально скрывает дефект.
Пожалуй, самым действенным и радикальным способом избавиться от малярных мешков является блефаропластика. Эта операция представляет собой пластику нижних век, при которой жировые отложения в так называемом «мешке» удаляются с помощью небольшого разреза. После полного заживления хирургическое вмешательство абсолютно незаметно.
Лимфодренажный массаж, ручной или аппаратный, проводится по путям оттока лимфы. Импульсы, подаваемые в лимфатические узлы лица и шеи, расслабляют мышцы, заставляют их активно сокращаться, приводят к естественному разглаживанию кожи после удаления жировых клеток.
Рекомендуемые процедуры
Термолифтинг
Лимфодренажный массаж
Блефаропластика
Косметологические процедуры противопоказаны во время беременности и в период лактации.
Если малярные мешки стали появляться недавно, то устранить их можно термалифтингом. Очевидные малярные мешки можно удалить только с помощью блефаропластики.