Рак десны: стадии и симптомы
Содержание:
- Лечение
- Рак десны: стадии и симптомы
- Заболевания десен
- Причины возникновения кисты
- Виды лейкоплакии полости рта
- Симптомы ГЭРБ
- Суть метода лечения лазером
- Гингивит и лимфоузлы
- Симптомы и признаки
- Имплантация на 4 имплантах: технология проведения
- Что такое рак ротовой полости?
- Обзор
- Как лечится киста зуба?
- Стадии кариеса
- Воспаление с выделением гноя при пародонтите
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков со стационарных телефонов по Украине)
- или +38 044 520 94 00 – ежедневно с 08:00 до 20:00.
При лечении больных раком полости рта и ротоглотки в LISOD используют хирургический, лучевой и лекарственный методы. В зависимости от стадии опухоли применяют один или несколько методов терапии.
Хирургическое лечение
Для хирургического лечения опухолей полости рта и ротоглотки могут быть проведены различные операции с учетом уточнения местоположения опухоли и стадии процесса, а также необходимости выполнения реконструктивных вмешательств с целью восстановления утраченных функций. У больных с подвижной опухолью в полости рта выполняется удаление опухоли без иссечения костной ткани. В случае ограниченной подвижности опухоли и отсутствии изменений в кости (на рентгеновских снимках) производится удаление опухоли вместе с частью челюсти. Явное поражение челюсти, видимое на рентгенограммах, требует более широкого иссечения костной ткани. Злокачественные опухоли полости рта часто распространяются в лимфатические узлы шеи. В этих случаях показана операция удаления их и подозрительных лимфатических узлов. Объем операции зависит от степени распространения опухоли и может быть значительным – вплоть до удаления мышц, нервов и сосудов.
Лучевая терапия
Лучевая терапия может быть основным методом лечения у больных с небольшими опухолями полости рта и ротоглотки. У пациентов с опухолями значительных размеров лучевой метод используют наряду с операцией для уничтожения оставшихся опухолевых клеток. Лучевую терапию также применяют для облегчения боли, прекращения кровотечения, устранения затрудненного глотания.
Химиотерапия
Под химиотерапией подразумевается применение противоопухолевых препаратов. Метод используется перед операцией или лучевой терапией для сокращения размеров опухоли. В ряде случаев химиотерапию применяют в сочетании с облучением или операцией. Препараты химиотерапии для лечения рака полости рта используют как в отдельности, так и в комбинации для усиления противоопухолевого эффекта.Необходимо знать, что после проведенного лечения по поводу рака полости рта у больного могут возникнуть проблемы с речью и глотанием. Специалисты (логопед, диетолог) проконсультируют и назначат соответствующие процедуры для устранения проблемы. У больных, перенесших лечение по поводу злокачественных опухолей полости рта, имеется повышенный риск развития рецидива или новой опухоли. Рецидивы обычно возникают в течение первых 2 лет после окончания лечения, поэтому пациенты должны находиться под тщательным врачебным наблюдением и проходить обследование. У 30-40% пациентов, получавших лучевую терапию, могут быть низкие уровни гормонов щитовидной железы. Таким пациентам показана консультация эндокринолога и назначение соответствующей терапии. Доказано, что у больных, перенесших лечение по поводу рака полости рта, имеется повышенный риск развития рецидива или новой опухоли, если они курят или злоупотребляют алкогольными напитками. Поэтому настоятельно рекомендуем избавиться от этих привычек.
Рак десны: стадии и симптомы
Одним из самых редких, но опасных стоматологических заболеваний является рак десны. О возникновении недуга говорят, когда ткани десны поражаются злокачественными клетками. Обнаружить наличие рака не всегда возможно по причине его скудной симптоматики, которая обычно напоминает другие заболевания, например, болезни десен. Для постановки точного диагноза и ранней диагностики следует придерживаться главного правила – посещать стоматологический кабинет не реже 2-х раз в год.
Поскольку развитие рака десны – это медленный процесс, любые изменения, которые происходят в ротовой полости, могут сигнализировать об опасности. Если запустить болезнь, есть риск поражения не только всей полости рта, но и других частей организма. Болезнь может распространиться на жизненно важные органы, переносясь по кровеносным сосудам, и даже стать причиной смерти человека.
От этого недуга не застрахован никто. Но (согласно статистическим данным) раку десен в большей степени подвержены:
- представители сильной половины человечества старше 40 лет (сталкиваются с заболеванием в 5 раз чаще, чем женщины);
- курильщики;
- любители спиртного;
- люди, плохо ухаживающие за ротовой полостью;
- работники вредных производств;
- люди, имеющие плохую наследственность;
- люди, имеющие стоматологические заболевания (неправильный прикус, кариес).
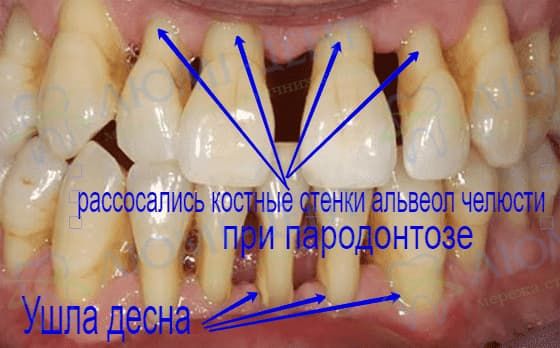
Заболевания десен
Острые воспаления десен лечатся достаточно легко, но хронический пародонтит или пародонтоз вылечить почти невозможно. От этих заболеваний страдают не только десны, но и костная ткань.
Поставить обычный съемный протез из акрила при воспалении вряд ли получится — он будет провоцировать обострение и вызовет еще более быструю убыль кости. Бюгельные конструкции тоже ставить рекомендуется не всегда.
Мосты в целом разрешены, однако на запущенных стадиях болезни начинают сильно расшатываться все зубы, и иногда мост просто не на что закрепить. При сильной расшатанности зубы просто удаляют, и пациент остается с полностью беззубой челюстью.
Лучший вариант протезирования при пародонтите и пародонтозе — протезы на имплантах. Может понадобиться подсадить костную ткань, то такой протез не натирает десны и не требует наличия прочных опорных зубов.
Протезирование на имплантах
Если из-за болезни выпали уже все зубы, то можно поставить протез по технологии All-on-6, то есть на шесть имплантов.
Причины возникновения кисты
Врачи делят причины кист на несколько групп, и самая большая из них относится к осложнениям распространенных стоматологических заболеваний:
Другие факторы появления кист зуба связаны с травмами и внешним вмешательством:
- Чрезмерная жевательная нагрузка – излишняя любовь к орехам и другим твердым продуктам, которые нельзя раскусывать зубами.
- Неудовлетворительная гигиена полости рта – она служит фоном для размножения болезнетворных бактерий.
Если киста под зубомзатронула тройничный нерв, то у пациента с большой вероятностью начнутся проблемы со зрением – начиная со спазмов, заканчивая серьезными патологиями. Ткани нерва проходят рядом с органами зрения, и ни в коем случае нельзя игнорировать лечение даже на ранних стадиях.
Виды лейкоплакии полости рта
Плоская лейкоплакия – наиболее часто встречающийся вид данного заболевания. Обычно не вызывает болезненных ощущений в полости рта и обнаруживается при осмотре полости рта. В некоторых случаях возможны жалобы пациентов на чувство сухости и ощущение стянутости во рту. При визуальном осмотре, на слизистой оболочке полости рта выделяется пятно (или несколько пятен) с четко выраженными краями, представляющее собой помутнение эпителия. Цвет пятен – белый или серовато-белый. При поражении спинки языка может наблюдаться изменение его рельефа, поверхность языка приобретает бугристые очертания (на фоне снижения тургора). Плоская лейкоплакия может существовать на протяжении всей жизни, не прогрессируя и не доставляя никакого дискомфорта пациенту.
Веррукозная лейкоплакия берет свое начало из плоской лейкоплакии. При усилении действия местных раздражителей, процесс ороговения ускоряется. Участок слизистой, пораженный лейкоплакией, выделяется по цвету и уровню, значительно выступая над окружающими тканями.
Пациенты могут указывать на дискомфорт в области рта, участки лейкоплакии выделяются как белые плотные бляшки, имеющие неровную поверхность, или как бородавчатые разрастания белого цвета. Этот вид лейкоплакии с большей степенью вероятности может вызвать злокачественное перерождение пораженных участков слизистой оболочки.
Эрозивная лейкоплакия возникает на фоне веррукозной или плоской лейкоплакии под воздействием травмирующих полость рта факторов. Эрозии часто образуются и в углах рта, и на боковых поверхностях языка. Пациенты испытывают болезненные ощущения в полости рта, особенно во время приема пищи. Данный вид лейкоплакии характеризуется наиболее высоким риском образования злокачественных новообразований.
Лейкоплакия Таппейнера характеризуется образованием белого налета на слизистой оболочек рта с вкраплением красных точек – устьев протоков на слюнных железах. Вероятность злокачественного перерождения никотиновой лейкоплакии является достаточно низкой, ее исчезновению способствует полный отказ от курения.
Симптомы ГЭРБ
Кислота из желудка может попадать в дыхательные пути (обычно это происходит в положении лёжа) и вызывать першение в горле, охриплость голоса, сухость во рту, кашель. ГЭРБ может стимулировать развитие бронхиальной астмы, хронического обструктивного бронхита, аспирационной пневмонии.
Постоянное присутствие кислого содержимого в пищеводе приводит к рубцовым изменениям слизистой нижней части пищевода, в результате чего просвет пищевода сужается (это осложнение ГЭРБ называется пептической стриктурой пищевода). В этом случае могут наблюдаться боль при глотании и дисфагия (затруднённость глотания).
Но в первую очередь, ГЭРБ характеризуется симптомами, которые проявляются обычно через час-полтора после еды. Это:
Изжога
Изжога – основной симптом ГЭРБ. Наличие регулярно возникающей после еды изжоги является основанием диагностики заболевания.
Отрыжка
При ГЭРБ типично возникновение отрыжки после еды.
Кислый или горький привкус во рту
Кислый привкус во рту означает, что кислота из желудка, поднялась по пищеводу и раздражает вкусовые рецепторы. Привкус во рту может быть горьким, если в пищевод попала желчь, которая в норме не должна подниматься выше двенадцатиперстной кишки.
Боль в груди
Может ощущаться жжение за грудиной (по ходу пищевода)
Часто жалоба формулироваться как боль в груди, поэтому важно убедиться, что болевые ощущения вызываются именно раздражением слизистой пищевода, а не проблемами с сердцем. В случае ГЭРБ боль обычно связана с приёмом пищи, начинается в подложечной области и только потом поднимается выше
Боль может иррадиировать в шею, плечи, межлопаточную область, нижнюю челюсть.
Суть метода лечения лазером
В отличие от ручного инструмента и классических методик перед лазерным лучом ставятся следующие задачи:
- Удаление болезнетворного налета из пародонтальных карманов.
- Иссечение отмерших тканей.
- Антибактериальная обработка.
- Остановка кровотечения.
В зависимости от степени поражения, используется несколько видов стоматологического лазера:
- Эрбиевое излучение – самый популярный аппарат, который по своей сути заменяет бормашину. Он необходим для препарирования твердых тканей, удаления больших отложений зубного камня.
- Углекислотное СО2 излучение – так называемый газовый лазер. Без него не обойтись при обработке мягких тканей и при серьезном воспалении, когда другие приборы могут повредить здоровые участки.
- Диодное излучение – единственный тип аппарата, который используется, как в отбеливании эмали, так и «запечатывании» обработанного зубного канала.
Эрбиевый лазер
При необходимости стоматолог может комбинировать разные приборы. Это неизбежно в запущенных стадиях пародонтита. Также большую роль играет физиология челюсти – анатомические особенности часто усложняют лечение.
Гингивит и лимфоузлы
Гингивит — это воспалительное заболевание десен, возникающее вследствие образования налета на зубах и распространения микробов. Зачастую он развивается у людей, которые плохо следят за гигиеной ротовой полости. Типичные симптомы гингивита — зуд и кровоточивость десен, отечность, болезненные ощущения, особенно при контактировании мягких тканей с твердыми предметами, например, зубной щеткой.
Данная патология может протекать в различных формах. Если воспалился лимфоузел, возможно, речь идет о язвенно-некротическом гингивите. Другими его признаками являются:
- сильная боль;
- обильное выделение слюны;
- образование язв;
- повышение температуры тела;
- потеря аппетита;
- головные боли.
Одно из осложнений гингивита, если оставить его без лечения, — периодонтит.
Симптомы и признаки
Изначальным симптомом гигромы является появление в области суставов или сухожилий небольшой опухоли, которая четко видна под кожей. В большинстве случаев патология является одиночной, но иногда случается появление сразу нескольких новообразований. Какой бы ни была опухоль, она всегда имеет четкие границы. Основная часть ее плотно привязана к подлежащим тканям, тогда как прочие поверхности сохраняют подвижность и не связаны с кожей или подкожными тканями, поэтому кожа может свободно перемещаться.
При нажатии на место гигромы взрослый испытывает острый приступ боли. В спокойном состоянии симптомы зависят от локализации и размера образования, это могут быть:
- тупая боль на постоянной основе;
- боль под большой нагрузкой;
- иррадиирующая боль.
Около трети случаев патологии вообще не имеют симптомов. Если дефект локализуется под связками, то внешне он будет долго незаметен. В этом случае симптомом является неприятные болевые ощущения в момент сгибания кисти или обхвата предметов руками.
Кожные покровы могут становиться грубыми, шелушиться и краснеть или оставаться в неизменном виде. В момент активного движения опухоль обычно растет, а в состоянии покоя возвращается к своим размерам. Образование со временем увеличивается в размере иногда скоротечно. Обычно максимальный размер достигает диаметра 3 см, но бывали случаи и по 6 см.
У вас появились симптомы гигромы?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Имплантация на 4 имплантах: технология проведения
Главная особенность этой технологии: установка двух имплантов в переднем отделе челюсти прямо, а двух других по бокам под углом 30 или 45 градусов. За счет такого разного положения имплантов удается сделать протез изначально стабильным, а установка под наклоном позволяет поставить имплант большого размера даже при недостатке костной ткани. Если кости мало и в передней части челюсти, то под прямым углом устанавливают не обычные, а скуловые импланты, которые ввинчиваются прямо в скуловую кость, не подверженную атрофии.
Имплантация All-on-4
Подготовка к процедуре
Технологию All-on-four часто называют зубами за один день. Действительно, установка имплантов и протезирование делается всего за одно посещение, но вот подготовка может занять более долгое время.
Первым делом делаются анализы, обычно достаточно общего анализа крови. На его основе выявляется наличие противопоказаний: диабета, несвертываемости, заболеваний иммунитета. Если противопоказания отсутствуют, пациенту делают компьютерную томографию. Результат КТ загружается в специальную компьютерную программу, которая определяет место установки имплантов. Обычно используется программа NobelGuide).
Также в ходе подготовки полость рта подготавливается к протезированию. Для этого удаляются оставшиеся в челюсти зубы, проводится лечение десен.
В самом конце подготовки составляется план лечения, озвучивается конечная стоимость. Все это согласуется с клиентом, и на определенный день ему назначается операция.
Имплантация
Сама операция проходит по следующей схеме:
- Пациенту делают обезболивание. Современные анестетики мощные и безопасные, не вызывают аллергии и позволяют полностью избежать боли во время операции.
- На челюсть накладывается хирургический шаблон. Это специальная конструкция из пластика с отверстиями, изготовленная на основе данных КТ. С ее помощью хирург ввинчивает импланты в нужные места под точно определенным углом.
- Через отверстия шаблона в челюсть вживляют четыре импланта. Они устанавливаются без разрезов и сверления, так как имеют специальную резьбу и легко ввинчиваются в кость. Это безболезненно для пациента, накладывать швы после операции не нужно.
- Пациенту остается отдыхать после операции на один-два часа. За это время техник изготавливает временный протез из акриловой пластмассы, который сразу же фиксируется на челюсти.
Имплантация All-on-4
После окончания процедуры вы спокойно едете домой. В течение десяти дней нужно будет еще 1-2 раза приехать в стоматологию для осмотра и контроля состояния полости рта. Почти сразу можно жевать пишу – это даже полезно, так как ускорит приживление.
В редких случаях временный протез устанавливается не сразу, а через 2-3 дня после имплантации. Это зависит от состояния десен и челюсти пациента, и обычно обговаривается еще на стадии планирования процедуры.
Временный протез вы будете носить примерно полгода, пока полностью не приживутся импланты. Носить легкую пластмассовую конструкцию нужно потому, что сразу после операции ставить на имплантаты тяжелый протез нельзя – они не приживутся. А вот через 6 месяцев временный протез можно снять (это не обязательно) и установить на него несъемный мост из металлокерамики или диоксида циркония.
Интересный факт 3 года может стоять временный протез до замены
Что такое рак ротовой полости?
Рак полости рта – это атипичное разрастание клеток в тканях ротовой полости. Такие процессы могут затрагивать губы, язык, ротоглотку.
Существует два вида ракового поражения ротовой полости: рак, развивающийся непосредственно во рту, на слизистой оболочке щек, неба, языка, десен и губ (называемый раком полости рта и губ), и рак, развивающийся в глубине ротовой полости в области миндалин, именуемый раком ротоглотки.
Каковы факторы риска развития рака ротовой полости?
Табакокурение в любом виде, жевание табака и систематическое употребление алкоголя – вот наиболее значимые факторы риска развития рака ротовой полости.
Раннее диагностированный рак ротовой полости, наследственная предрасположенность (наличие онкологического заболевания ротовой полости в роду) и возраст старше 40 лет также сильно увеличивают риск развития рака ротовой полости.
Носительство Вируса Папилломы Человека, (вируса, вызывающего рак шейки матки у женщин) известного как ВПЧ (HPV) 16 является серьезным фактором риска развития онкологического поражения ротовой полости, также как и носительство Вируса простого герпеса (HSV-1).
Еще одним фактором риска является кандидоз, а также солнечный свет (ультрафиолет).
25% пациентов имеющих рак ротовой полости не имели ни одного фактора риска развития онкологического заболевания.
Каков коэффициент выживаемости от рака ротовой полости?
Коэффициент выживаемости от рака полости рта удручающий, если он выявлен на запущенных стадиях. Ежегодно от рака ротовой полости умирает около 13000 человек в России, и лишь малая часть больных проживает пятилетний период.
Какие виды лечения рака ротовой полости существуют?
Раннее выявление рака ротовой полости может в значительной степени влиять на выбор того или иного метода лечения.
Лечение рака ротовой полости на ранней стадии обычно заключается в хирургическом удалении пораженных тканей. Если участок, пораженный опухолью уже велик, то хирургическим путем могут быть удалены большая доля языка, нижней челюсти или глотки.
Когда рак дает метастазы или распространяется на прочие органы пациента, лечащий врач может назначить проведение курса химиотерапии или облучения в дополнение к хирургической резекции пораженных тканей.
Как можно снизить риск развития рака ротовой полости?
Пожалуй, единственный эффективный способ снижение риска развития ракового поражениям ротовой полости – это избавиться от факторов риска: не курить, употреблять алкоголь в умеренных количествах.
Если пациент старше 40 лет, при этом курит и систематически употребляет алкоголь, то стоматолог обязан проводить визуальный осмотр ротовой полости такого пациента с применением дополнительного метода скрининга ViziLite Plus (ВизиЛайт Плюс) для более точного выявления возможных потенциально предраковых поражений слизистой оболочки рта и губ.
Если у пациента присутствуют несколько факторов риска, то необходима серьезная консультация у стоматолога на предмет возможного развития рака ротовой полости.
Обзор
Посинение кожи или губ обычно указывает на низкий уровень кислорода в крови или нарушение кровообращения.
При нехватке кислорода кровь темнеет, из-за чего кожа приобретает синий оттенок. Научное название этого явления — цианоз. У людей с темной кожей цианоз заметнее проявляется на губах, деснах и вокруг глаз.
Если синева наблюдается на коже пальцев, кончике носа, губах, ушах или синеет носогубный треугольник — область между носом и верхней губой и подбородок, говорят об акроцианозе — посинении наиболее удаленных от сердца частей тела. Такое бывает чаще при нарушении кровообращения. Если вся кожа приобретает синий оттенок, речь идет об общем (диффузном) цианозе, что чаще случается при недостатке кислорода: удушье или плохой работе легких.
В редких случаях возможно посинение кожи на отдельном участке, например, на одном пальце. Причиной такого изменения может быть тромбоз (закупорка) кровеносного сосуда или его резкое сужение, что бывает, например, при синдроме Рейно.
Цианоз у взрослых — всегда является поводом для обращения к врачу. Если у взрослого человека быстро становятся синими губы, нарастает кожный цианоз или синеет носогубный треугольник, внезапно проявилось затруднение дыхания, боль в груди, слабость, общее недомогание или другие тревожные симптомы, следует вызвать скорую помощь, позвонив со стационарного телефона 03, с мобильного 112 или 911.
Медленно развивающийся цианоз обычно указывает на хроническое заболевание сердца или легких — в этом случае нужно как можно скорее обратиться к врачу самостоятельно, а при плохом самочувствии — вызывать врача на дом. Так, например, постепенное посинение пальцев рук или ног, кистей и стоп тоже свидетельствует о нарушении кровообращения, что бывает при многих хронических заболеваниях сердца и легких.
Цианоз у детей — всегда говорит об опасном состоянии. У младенцев чаще синеет носогубный треугольник. Если кожа ребенка приобретает синий оттенок, следует вызвать скорую помощь или самостоятельно обратиться в приемное отделение ближайшей больницы. Об опасности свидетельствуют также следующие симптомы:
Как лечится киста зуба?
Существует несколько видов терапии, они отличаются эффективностью, процентом рецидива, их нередко комбинируют, но при правильном лечении успех всегда около 95%.
Лечение кисты медикаментами
В том случае, если новообразование меньше 1 см в диаметре, достаточно двухнедельного комплексного курса, куда входят:
Антибиотики – амоксициллин, азитромицин, ципрофлоксацин и т.п.
Амоксициллин
Иммуномодуляторы – арбидол, циклоферон, дибазон и т.д.
Арбидол
Антигистаминные препараты – акривастин, кетотифен, мизоластин и т.п.
Акривастин
Также в зависимости от индивидуальных особенностей, могут назначаться противогрибковые средства и поливитаминные комплексы для общеукрепляющего эффекта. Средний курс лечения длится от двух недель, каждые 3-4 дня нужно будет наблюдаться в кабинете стоматолога, чтобы корректировать дозировку и принимать более серьезные меры, если необходимо.
Консервативное лечение кисты зуба
Процедура проходит под местной анестезией в несколько шагов:
- Бормашиной вскрывается коронка зуба. При необходимости используются боры разной толщины для расширения корневых каналов.
- Из открытой полости выкачивается кистозная жидкость, все окружающие ткани обрабатываются антисептическим раствором.
- Корневые каналы прочищаются и дезинфицируются.
- Ставится временная пломба минимум на 72 часа, чтобы начался процесс регенерации тканей.
- Если жидкость образуется снова, повторяется полная очистка и антисептическая обработка.
- Как только пораженная область начинает восстанавливаться, ставится постоянная пломба.
Консервативная терапия подходит только для небольших кист диаметром от 5 до 8 мм. Если капсула начинает расти дальше – поможет только полное удаление.
Хирургическое удаление кисты зуба
Современные стоматологии предлагают три вида операции:
- Цистэктомия – сложное вмешательство, при котором киста удаляется вместе с частью корня зуба, каналы предварительно прочищаются и дезинфицируются. Врач делает несколько лоскутных надрезов с вестибулярной стороны десны, а после успешной ампутации накладывает рассасывающиеся швы.
- Гемисекция – ампутация не только кистозных тканей, но и части зуба, включая половину коронки. Это необходимо, когда диаметр пузыря превышает 2 см, и есть риск обширного инфицирования здоровых тканей. Пострадавший зуб после этого восстанавливается коронкой или мостовидным протезом.
, с «живой» пульпой любая радикальная мера окажется слишком болезненной процедурой.
Как только операция проведена, пациент отправляется на реабилитацию, она длится от 2-3 дней до недели
Крайне важно указанное врачом время ни в коем случае не прогревать обработанный участок и пить аспирин. Это вызовет обратную реакцию с серьезными осложнениями
Стадии кариеса
Выделяют 4 стадии кариозного поражения, каждая из которых отличается количеством и интенсивностью симптомов. Первая (начальная) называется стадией мелового (или белого) пятна, при которой на зубной поверхности образуется участок деминерализации. Внешне он выглядит как белое пятнышко, лишенное блеска. Под микроскопом можно заметить, что в этой области эмаль шероховатая, рыхлая и пористая. Однако кариозной полости еще нет, поэтому есть возможность вылечить зуб без пломбирования. Человека не беспокоят никакие симптомы. Выявить кариес на начальном этапе можно только в ходе осмотра.
На второй (поверхностной) стадии кариозный процесс проникает в глубокие слои эмали, но остается в ее пределах, не распространяясь на дентин. Белое пятно темнеет и становится коричневатым. Патологию уже можно заметить самостоятельно, если она развивается на внешней стороне зуба или фиссурах. Появляются жалобы: повышается чувствительность зуба к сладкому, иногда — горячему и холодному, беспокоит дискомфорт при пережевывании пищи. Однако он исчезает, как только устраняется раздражающий фактор.
Третья (средняя) стадия кариеса характеризуется проникновением кариозного процесса в дентин. Образуется полость коричневого или темно-желтого цвета, которую легко заметить невооруженным глазом. Дискомфорт во время еды беспокоит почти постоянно, особенно при взаимодействии больного зуба с кислой или сладкой пищей. Также повышается чувствительность зубных тканей к перепадам температур. В патологический процесс еще не вовлечена пульпа, но данную стадию кариеса уже можно считать сложной. На этом этапе не удастся избежать препарирования и пломбирования. Появляется риск развития осложнений, возможно воспаление лимфатических узлов.
Четвертая (глубокая) стадия кариеса считается запущенной формой болезни, при которой кариозная полость охватывает почти половину зуба. Обычно она выглядит как черная дыра с острыми краями. Боль возникает не только во время еды, при чистке зубов или перепадах температур, но и в состоянии покоя. Вероятность того, что кариес распространится на нервные ткани и спровоцирует пульпит, достаточно высокая. Более того, зуб может расколоться на несколько частей, в результате чего придется его удалить. Такое происходит в тех случаях, когда отсутствует лечение заболевания.
Вылечить кариес и сохранить зуб можно на любом этапе. Но его утрата является не единственным осложнением кариозного процесса. Есть риск развития других патологий, которые не относятся к стоматологическим.
Воспаление с выделением гноя при пародонтите
Когда при воспалении около верхушки зубного корня нагноение на десне развивается на несколько близлежащих зубов, процесс сопровождается сильной болезненностью и отечностью. Как бы там ни было, при пародонтите симптоматика отличается значительной слабостью.
При пародонтите между поверхностью зубного корня и десной появляются глубокие карманы пародонта, в которых находятся зубные отложения из-под десны, являющиеся причиной гнойного воспаления десен. Десна обычно слегка припухает, ее край, прилежащий к шейкам зубов, отекает и немного кровоточит при чистке зубов, а из борозды в месте соединения зуба и десны может выделяться гнойная жидкость, причем как при надавливании на десну, так и случайным образом.
Бывает, что пародонтальный карман достаточно глубок, поэтому отток гноя из него может нарушиться. Это иногда приводит к формированию в десне парадонтального абсцесса. Как следствие, на десне у пародонтального кармана появляется припухлость, похожая на гнойник у десны при периодонтите, когда у верхушки корня больного зуба возникает гранулема или киста.