Резус-конфликт
Содержание:
- Механизм возникновения резус-конфликта
- Последствия
- Что такое резус-антитела и как они влияют на плод?
- Гидронефроз: симптомы
- Причины гипоплазии зубов
- Резус-конфликт. Профилактика резус-конфликта
- Методы определения
- Патологическая анатомия
- Конфликтная беременность: в чем основа проблемы
- Можно ли вылечить несовместимость?
- Всегда ли будет реакции со стороны крови матери?
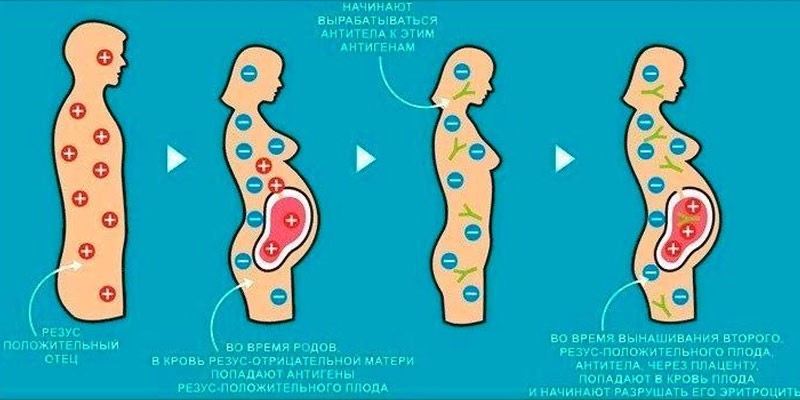
Механизм возникновения резус-конфликта
В случае резус-конфликта при контакте эритроциты плода и женщины слипаются, что и приводит к осложнениям. Стоит отметить, что резус-положительная кровь переносит это легче. По этой причине у женщины с Rh+ при беременности плодом с Rh– резус-конфликт не возникает. Кровь матери не реагирует на резус ребенка, поэтому защитные антитела не образуются.
Опасное состояние – отрицательный резус-фактор у женщины при беременности резус-положительным плодом. Это наблюдается, когда малыш унаследовал Rh от отца с Rh+.
В таком случае происходят следующие процессы:
- Встреча крови матери и плода происходит в пространстве между плацентой и маткой.
- Там осуществляется обмен: к малышу поступают питательные вещества и кислород, к матери – продукты его жизнедеятельности.
- На фоне этого часть положительных эритроцитов плода попадают в кровь беременной, а ее отрицательные красные клетки – в кровь ребенка.
- Тем же образом к малышу проникают и антитела, которые вырабатываются в ответ на генетически чужой материал – эритроциты плода.
Вне зависимости от того, какой раз женщина беременна, попадание положительных эритроцитов плода в кровь матери с отрицательным резусом происходит еще в нескольких ситуациях. Основные случаи:
- Беременность, которая сопровождается гестозом, угрозой выкидыша или тяжелыми болезнями женщины.
- Преждевременная отслойка плаценты или ее ручное отделение.
- Родоразрешение путем кесарева сечения.
- Кордоцентез, биопсия хориона, амниоцентез – исследования, которые проводятся в процессе беременности.
- Переливание матери резус-положительно крови.
- Выкидыш, искусственный аборт или операция при внематочной беременности.
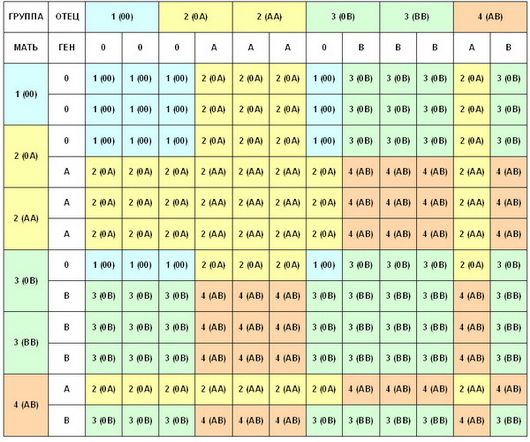
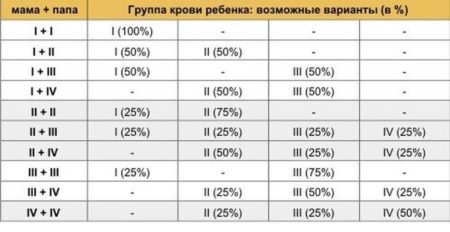
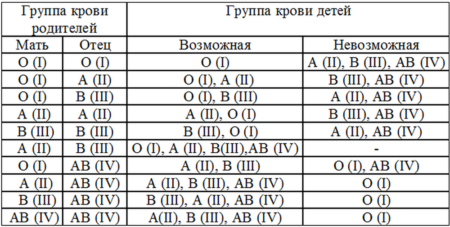
Как определить резус-фактор у ребенка
Семьям с отрицательным резусом беспокоиться не стоит, хотя такое встречается редко. Всего 3% мужчин имеют Rh-. По законам генетики наследование происходит от отца или матери. Принципы передачи Rh:
|
Rh матери |
Rh отца |
Rh ребенка |
Риск конфликта |
|
– |
– |
«–» |
Отсутствует |
|
+ |
– |
«+» – 50%; «–» – 50%. |
Отсутствует |
|
– |
+ |
«+» – 50%; «–» – 50%. |
50% |
|
+ |
+ |
«+» – 75%; «-» – 25%. |
Отсутствует |
Последствия
Во время первой беременности вероятность резус-конфликта практически исключена. Это объясняется тем, что вырабатываемые иммуноглобулины IgM имеют большие размеры, из-за чего не могут проникнуть через плаценту и попасть в кровь плода.
При последующих беременностях количество таких антител увеличивается. Кроме того, уменьшается их размер, из-за чего вероятность резус-конфликта повышается. Если плод не погиб на 20–30 неделе, то после рождения развиваются следующие осложнения:
- гемолитическая болезнь новорожденных;
- вялость мышц;
- срыгивание;
- трудности при кормлении;
- детский церебральный паралич;
- увеличение живота;
- бледность или желтушность кожи, каймы губ, конъюнктивы глаз;
- постоянный пронзительный плач, беспокойство;
- опистотонус – выгибание дугой со спазмами мышц рук.
Что такое резус-антитела и как они влияют на плод?
Резус-антитела – это соединения белковой структуры, которые вырабатываются в материнском организме в ответ на попадание в него резус-положительных эритроцитов плода (иммунная система будущей мамы воспринимает эти эритроциты как чужеродные). При обнаружении в кровотоке матери резус-антител акушер ставит диагноз: резус-сенсибилизация. Это происходит при искусственном или самопроизвольном прерывании маточной или внематочной беременности. Резус-антитела могут появиться также после первых родов, если рожденный ребенок резус-положителен (во время родов кровь ребенка попадает в кровоток матери, вызывая соответствующую реакцию). Сенсибилизация организма резус-отрицательной женщины возможна также при переливаниях резус-несовместимой крови (даже если такие переливания проводились в раннем детстве).
Процесс иммунизации беременной женщины начинается с момента образования резус-антигенов в эритроцитах плода. Поскольку антигены системы резус содержатся в крови плода с 7-8 недели беременности, то в некоторых случаях возможна ранняя сенсибилизация организма матери. Однако в подавляющем большинстве случаев первая беременность у резус-отрицательной женщины (при отсутствии в прошлом сенсибилизации организма) протекает без осложнений. Риск развития резус-сенсибилизации возрастает при последующих беременностях, особенно в случае прерывания первой беременности, кровотечений во время первой беременности, при ручном отделении плаценты, а также если роды проводятся путем кесарева сечения или сопровождаются значительной кровопотерей. Это объясняется тем, что при перечисленных осложнениях велика вероятность попадания большого количества резус-положительных эритроцитов в материнский кровоток и как следствие – образования большого количества резус-антител. Кроме того, при первой беременности иммунная система будущей матери встречается с резус-положительными эритроцитами плода впервые. Поэтому антител вырабатывается не так много: примерно столько, сколько нужно для уничтожения поступающих в кровь матери эритроцитов плода. Кроме того, эти антитела относятся к иммуноглобулинам класса М, имеющим большие размеры и плохо проникающим через плаценту к плоду. Зато после родов в организме женщины остаются «клетки памяти», которые при последующих беременностях сумеют «организовать» быструю и мощную выработку антител против резус-фактора. Это будут уже антитела иного типа – иммуноглобулины класса G, которые имеют меньшие размеры, чем иммуноглобулины М, а следовательно, легче проникают через плаценту и являются более агрессивными. Поэтому реакция женской иммунной системы на резус-антиген плода при второй и третьей беременности гораздо оперативнее и жестче, чем при первой. Соответственно, выше и риск поражения плода.
По данным медицинской литературы, после первой беременности иммунизация возникает у 10% женщин. Если женщина с резус-отрицательной кровью избежала резус-иммунизации после первой беременности, то при следующей беременности резус-положительным плодом вероятность иммунизации вновь составляет 10%.
Здоровью будущей мамы резус-сенсибилизация не вредит, но она может представлять опасность для ребенка. Попадая в кровоток плода, резус-антитела разрушают его эритроциты, вызывая анемию (снижение гемоглобина), интоксикацию, нарушение функций жизненно важных органов и систем. Такое состояние называется гемолитической болезнью (гемолиз – разрушение эритроцитов).
Распад эритроцитов приводит к повреждению почек и головного мозга плода. Поскольку эритроциты непрерывно уничтожаются, его печень и селезенка стараются ускорить выработку новых эритроцитов, при этом увеличиваясь в размерах. В конце концов не справляются и они. Наступает сильное кислородное голодание, и запускается новый виток тяжелых нарушений в организме ребенка. В самых тяжелых случаях это заканчивается его внутриутробной гибелью на различных сроках беременности, в более легких резус-конфликт проявляется после рождения желтухой или анемией новорожденного. Чаще всего гемолитическая болезнь быстро развивается у ребенка именно после рождения, чему способствует поступление большого количества антител в кровь младенца при нарушении целостности сосудов плаценты.
Лечение гемолитической болезни сложное, комплексное, иногда малышу требуется заменное переливание крови. Врачи вводят ему резус-отрицательную кровь его группы и проводят реанимационные мероприятия. Эту операцию необходимо осуществить в течение 36 часов после появления ребенка на свет.
Гидронефроз: симптомы
Для гидронефроза может быть характерно незаметное его течение. Заболевание не обладает какими-либо особыми симптомами. Симптомы, проявляющиеся на ранней стадии патологии, обуславливаются причинами, которые и вызывают развитие болезни. Из стабильных симптомов при данном заболевании можно отметить ноющую боль, которая локализуется в поясничной области. Причем она может возникать абсолютно в любое время. Если у больного гидронефроз левой почки, то боль локализуется с левой стороны, а если гидронефроз правой почки, то боль, соответственно — с правой стороны. Болевые приступы очень часто сопровождаются тошнотой, рвотой, повышением артериального давления, вздутием живота. Некоторые случаи отмечаются повышением температуры. Если таковая имеется, то это говорит о проникновении инфекции. В качестве обособленного симптома можно отметить наличие крови в моче. У порядка 20% пациентов отмечается макрогематурия либо микрогематурия. Данные симптомы могут быть проявлены тогда, когда гидронефроз обусловлен наличием мочекаменной болезни.Конечная стадия гидронефроза может отмечаться сопутствующей почечной недостаточностью. Характерны такие симптомы, как появление отеков, уменьшение количества мочи, появление анемии и артериальной гипертензии.При проявлении первых симптомов гидронефроза очень важным является немедленное обращение к специалисту для прохождения обследования.
Гидронефроз почки у новорожденного: диагностика
Детский гидронефроз, как правило, диагностируется еще на момент нахождения в утробе матери. Обнаружить данную патологию можно уже на 20 неделе беременности. Как показывает статистика, врожденный гидронефроз отмечается у 1% новорожденных. Если у плода обнаружены незначительные отклонения, то в процессе формирования показано динамическое за ним наблюдение. Если же патология является ярко выраженной, то встает вопрос о прерывании беременности либо о применении определенного лечения. Диагноз гидронефроз почки у плода ставится на основании проведенных анализов, в ходе которых обнаруживается факт увеличения почечных лоханок в диаметре. Каковы причины возникновения данной патологии? Это могут быть:
Очень часто данное заболевание у новорожденных можно диагностировать только по одному признаку — кровь в моче. В таком случае у больных деток надувается животик. Они постоянно капризничают и чувствуют беспокойство. Однако окончательный диагноз ставится только после проведения комплексного обследования.
Гидронефроз: лечение
Диагноз гидронефроз — это далеко не приговор. Следует учитывать, что проведение правильного лечения способствует восстановлению работы почек и компенсированию их состояния. Однако каждый случай сугубо индивидуален: характер лечения болезни зависит от предпосылок ее появления, степени проявления и темпов, при которых она развивается. Лечение назначает только врач — о лечении в домашних условиях не может быть и речи. Больному может быть назначено консервативное либо хирургическое лечение. Консервативное чаще всего назначается, когда болезнь развивается на ранних стадиях. При данном виде лечения применяются:
Если в процессе развития гидронефроза появляется инфекция, то специалисты назначают прием антибактериальных препаратов. Как правило, консервативное лечение является предшественником хирургического лечения. Хирургическое лечение предполагает проведение органосохраняющей операции. Проводится она для того, чтобы восстановить нормальную работу почек. В ходе проведения операции происходит восстановление проходимости мочевых путей, а если стадия заболевания последняя, то происходит пластика лоханки, а также восстановления ее нормальных размеров.Проведение операции при диагнозе гидронефроз правой почки обладает риском повреждения поджелудочной железы.Удаление почки может быть назначено только в очень запущенных случаях, когда ее функции уже не подлежат восстановлению.
Профилактика гидронефроза
Профилактика гидронефроза предполагает осуществление следующих действий:
Выполнение вышеуказанных профилактических действий позволит избежать появление гидронефроза, а также ускорить выздоровление.
Запись на прием Стоимость услуг
Причины гипоплазии зубов
Важнейшей причиной развития гипоплазии зубов является нарушение белкового и минерального обмена в детском организме (в том числе и во внутриутробном периоде). Нарушения подобного рода могут возникать под действием следующих факторов:
- резус-конфликт плода и матери;
- осложненное протекание беременности, частые токсикозы;
- отсутствие сбалансированного питания у будущей матери;
- развитие инфекционных заболеваний при вынашивании плода;
- преждевременные роды;
- получение ребенком родовых травм;
- дистрофия;
- рахит;
- нарушение обменных процессов;
- сбои в работе ЖКТ.
Стоит отметить, что уровень заболеваемости гипоплазией в современном мире постоянно растет. Подобная тенденция обуславливается постепенным увеличением числа вредных факторов, воздействующих на зачатки зубов в период формирования плода.
Резус-конфликт. Профилактика резус-конфликта
Клиники и лаборатории ЦИР
30.03.201910:53
Игорь Иванович Гузов, акушер-гинеколог, к.м.н., основатель Центра иммунологии и репродукции.
Был ещё вопрос, который касался резус-фактора. И он звучал следующим образом: у беременной женщины не контролировали (или контролировали, но не делали профилактику) резус-конфликта. И в 28 недель обнаружили антирезусные антитела в очень низком титре, по-моему 1:2. То есть это достаточно низкий титр антител, который, скорее всего, не создаст проблем для ребенка. Но я бы, если такая ситуация возникла, первое, что сделал бы — это повторно проверил бы анализ.
Потому что, если бы титр был 1:16 или 1:32, это говорило бы о том, что это все-таки достаточно высокий показатель. А если вот такая следовая реакция, возможно, что там есть ошибка, и еще не поздно сделать профилактику.
Если вам не кололи профилактический антирезусный гамма-глобулин, и появились эти антитела, тогда их нужно просто отслеживать в динамике. И одновременно в динамике отслеживать состояние малыша, для того чтобы не пропустить состояние, создающее проблемы ребенку.
Скорее всего, эта беременность пройдет достаточно хорошо, может быть будет небольшая желтушка, но опять-таки здесь просто нужно медицински наблюдать ребенка. Потому что лечения, кроме каких-то очень сложных манипуляций, практически не существует. Я не беру там обменные, заменные внутриутробные переливания крови, такие бывают иногда. Основная проблема, конечно, будет касаться последующих беременностей, если такая ситуация возникнет. Поэтому, конечно, ситуация с резус-конфликтом без профилактики, без диагностики — это очень плохо, к сожалению, мы сталкиваемся с этим не только в других городах, но и в столице нашей родины — Москве.
Я хотел бы сказать, что если у вас отрицательный резус-фактор — обязательно сдавайте во время беременности антитела к резус-фактору примерно раз в месяц и не игнорируйте те правила, которые существуют в современной медицине — это профилактический укол противорезусного иммуноглобулина в 28 недель беременности. Если это игнорируется, то у части пациенток возникает резус-конфликт уже во время беременности. В подавляющем большинстве случав он не успевает развиться в какой-то широкий и тяжелый конфликт, поэтому ребенок рождается хорошим. Но дальше уже возникает вопрос о том, что будет во время следующих беременностей.
Поэтому здесь уже нужно проводить обследование обоих родителей, понимать: не является ли муж носителем скрытого отрицательного резус-фактора. Потому что, если у него есть в генах отрицательный резус-фактор, тогда ситуация по крайней мере раскладывается 50/50. То есть в 50 % случаев у ребенка будет отрицательный резус-фактор и никакого конфликта не будет, в 50 % случаев будет потенциальный резус-конфликт. Если у мужа нет гена отрицательного резус-фактора, тогда все 100% детей будут резус-положительными. Конечно, здесь нужно всё это оценивать серьезно, в данном случае я надеюсь, что может быть была какая-то ошибка анализа, но в любом случае нужен контроль в динамике. Если титр антител не будет расти, то это очень маленький титр антител. Если не будет конфликта, тогда я бы провел профилактику. Если все-таки будет конфликтная ситуация, то здесь нужна, конечно, консультация специалиста.
Ведение беременности является одним из основных направлений работы ЦИР. За развитием вашего малыша на протяжении всей беременности будет следить команда врачей-профессионалов. Для определения индивидуальной программы обследования и профилактики невынашивания беременности требуется консультация врача акушера-гинеколога.
Методы определения
Р.-ф. определяют методом гемагглютинации при помощи тестовых сывороток анти-резус, приготавливаемых из крови резус-отрицательных лиц, сенсибилизированных к Р.-ф. многократным переливанием крови или при беременности, а также из крови лиц, подвергнутых искусственной иммунизации. Различают две основные группы методов. К первой группе относят метод агглютинации в солевой среде, при к-ром используют сыворотки, содержащие полные резус-антитела. При определении Р.-ф. этим методом эритроциты в виде 2% взвеси в изотоническом р-ре хлорида натрия соединяют в маленьких пробирках (высотой 2—2,5 см с внутренним диам. 0,5—0,6 см) с разведенной пополам сывороткой анти-резус. Пробирки помещают на 1 час в термостат при t° 37°, после чего рассматривают в проходящем свете при помощи лупы и по форме осадка эритроцитов (агглютинации эритроцитов) на дне пробирки учитывают результат. При положительном результате — осадок с неровными краями, в виде отдельных нитей или зернистости. При отрицательном результате — осадок располагается равномерным слоем и имеет вид правильно очерченного круга. Указанный метод имеет ограниченное применение, поскольку сыворотки с полными антителами анти-резус встречаются редко.
Ко второй группе относят методы, основанные на использовании сывороток анти-резус с неполными антителами, к-рые в пробирках или на плоскости агглютинируют эритроциты после обработки их протеолитическими ферментами (трипсином, папаином, протелином, фицином, бромелином) или после добавления веществ, способствующих агглютинации эритроцитов (альбумина, желатина, полиглюкина, поливинил-пирролидола).
Среди методов определения Р.-ф. широкое распространение получил метод Фиска — Мак-Ги. Его проводят в центрифужных пробирках, в к-рые помещают по 0,1 мл осадка эритроцитов, сыворотки анти-резус и 10% желатины. Пробирки инкубируют на водяной бане при t 46—48°, после чего добавляют 8—-10 мл изотонического р-ра хлорида натрия. Пробирки 2—3 раза переворачивают и учитывают результат по наличию агглютинатов, видимых невооруженным глазом.
Применяют также метод определения Р.-ф. на чашках Петри. При этом используют 5—10% взвесь эритроцитов в аутологичной сыворотке. Эритроциты и сыворотку анти-резус наносят на чашку Петри, к-рую помещают на 10 мин. на водяную баню при t° 46—48°, после чего учитывают результат исследования. Получили распространение также экспресс-методы определения антигенов Р.-ф. Эти методы основаны на применении сыворотки анти-резус после добавления к ней определенного количества 20—30% р-ра альбумина человека или 30—33% р-ра полиглюкина. Исследования проводят на белой фарфоровой пластинке или в пробирке.
Основные шесть антигенов Р.-ф. могут встречаться в комбинации CDE — 15,85% , CDe — 53,2%, cDE — 14,58%, ede — 12,36%. Среди перечисленных антигенов Р.-ф. не все имеют одинаковое значение. Наиболее важными из них являются три антигена Р.-ф.: Rh0(D), rh'(C), rh»(E), обладающие наибольшей иммуногенной активностью. У резус-отрицательных лиц в результате переливания крови или повторной беременности могут появиться аллоиммунные резус-антитела. По данным Даймонда (L. К. Diamond, 1947), на одну трансфузию 400 мл резус-положи-тельной крови 50% реципиентов с резус-отрицательной кровью отвечают образованием антител анти-резус. При переливании резус-положительной крови лицам с антителами анти-резус возникают тяжелые осложнения, обусловленные бурным разрушением перелитых эритроцитов и развитием гемотрансфузионного осложнения. Антиген Rh0(D) обладает более выраженным иммунизаторным свойством, чем две другие его разновидности. С ним связано большинство посттрансфузионных осложнений, обусловленных резус-несовместимостью. В повседневной практике переливания крови ограничиваются определением у реципиента только антигена Rh0(D). Это связано с тем, что два других антигена — rh'(C) и rh»(E) присутствуют в эритроцитах в отдельности очень редко. Антиген rh'(C) встречается в 1,36% случаев, rh»(E) — в 0,26%. В тех случаях, когда резус-принадлежность крови реципиента установить не удается, ему переливают резус-отрицательную кровь. Иммуногенность резус-положительной крови была показана в отношении лиц, положительных по фактору Du, а также в отношении больного с резус-отрицательной кровью, к-рому переливали Неположительную кровь. Наличие Du-антигена позволяет отнести реципиента к резус-отрицательному типу. Донора носителя Du считают резус-положительным.
Патологическая анатомия
Патологоанатомические изменения при внутриутробной смерти плода при сроке беременности V—VII мес. (ранняя фетопатия) скудные. Изучение их затрудняется из-за аутолиза и мацерации.
Рис. 21. Эритробластоз печени. Обилие эритробластов и нормобластов (темные клетки) в синусоидах печени при отечной форме гемолитической болезни новорожденных (окраска гематоксилин-эозином; х 400).
Рис. 22. Накопление гемосидерина (синего цвета) в макрофагах красной пульпы селезенки при желтушной форме гемолитической болезни новорожденных (окраска по Перльсу; х 400).
Рис. 23. Острое набухание, ишемические изменения нейронов (указано стрелками) в аммоновом роге головного мозга при желтушной форме гемолитической болезни новорожденных (окраска по Нисслю; х 400).
Отечная форма Г. б. н. характеризуется общими значительными отеками, кожа плода бледная, полупрозрачная, блестящая, частично мацерированная, с петехиальными кровоизлияниями. В полостях тела — транссудат, количество к-рого достигает 30% веса тела плода (800 мл). Сердце, печень и селезенка значительно увеличены. Почки плотны и полнокровны, сохраняют выраженную эмбриональную дольчатость. Мягкая мозговая оболочка и ткань мозга отечны и полнокровны. Вил очковая железа атрофична. Имеются признаки недоношенности: задержка формирования ядер окостенения и др. При микроскопическом исследовании определяется значительный эритробластоз в печени (цветн. рис. 21), селезенке, лимф, узлах, почках. В костном мозге — преобладание ядросодержащих клеток эритроцитарного ряда. Отмечается умеренный гемосидероз органов. В сердце находят гиперплазию мышечных волокон. В печени, надпочечниках, головном мозге отмечаются кровоизлияния, дистрофические и некробиотические изменения, плазматическое пропитывание и фибриноидные изменения мелких сосудов. Изменения головного мозга характерны для состояния хронической гипоксии. Даже у доношенных плодов имеются признаки тканевой незрелости. Плацента отечна, с признаками преждевременной инволюции.
При анемической форме Г. б. н. выражены общая бледность покровов и малокровие внутренних органов. В печени и селезенке находят умеренный эритробластоз. Дистрофические и некробиотические изменения в органах незначительные. Изменения головного мозга выражены менее резко, чем при отечной форме. Смерть может наступить в период новорожденности от интеркуррентного заболевания.
Жeлтушная форма Г. б. н. характеризуется желтушностью покровов. В желтый цвет прокра-щены также подкожный жировой слой и интима крупных сосудов. Количество непрямого билирубина в сыворотке крови может достигать 20—40 мг% . В брюшной и плевральной полостях, в полости перикарда— небольшое количество прозрачной жидкости желтого цвета. Ядра головного мозга — гиппокамп, область дна ромбовидной ямки, нижние оливы, ядро подбугорья, бледное ядро, зубчатое ядро мозжечка — интенсивно прокрашиваются билирубином в охряно-желтый цвет (так наз. ядерная желтуха). Печень и селезенка увеличены. Последняя плотная, коричнево-красная на разрезе. В почках развиваются билирубиновые инфаркты (см.). В миокарде выявляются дистрофия и вакуолизация мышечных волокон. При микроскопическом исследовании обнаруживают дистрофические и некротические изменения (острое набухание, ишемические изменения) ганглиозных клеток головного мозга (цветн. рис. 23). Тяжесть поражения мозга усугубляется гипоксией из-за повреждений мелких сосудов. В печени и селезенке резко выражен гемосидероз (цветн. рис. 22), но эритробластоз менее значительный, чем при отечной форме. В печени, кроме того, обнаруживают желчные стазы, тромбы, иногда с образованием желчных камней.
Конфликтная беременность: в чем основа проблемы
Развитие резус-конфликта — опасное для гестации специфическое патологическое состояние, вызванное реакциями иммунной системы матери против антигенов плода на протяжении беременности. В ситуациях, когда кроха получает в наследство резус-фактор от отца, который положителен, при этом у мамочки кровь имеет отрицательный резус-белок, женская иммунная система распознает эритроциты плода как чужеродные и агрессивные для своего организма, в силу чего, активно производит относительно них антитела. Чем больше срок беременности, тем выше концентрация антител против плодовых белков на эритроцитах в крови матери и тем выше угроза для благополучия плода. В некоторых случаях провокация резус-конфликта требует от врачей немедленного вмешательства с целью спасения жизни крохи. Длительное время, пока не имелось реальных и действенных средств против антител матери, такая беременность завершалась неблагоприятно. Но сегодня помочь женщинам, вынашивающим беременность на фоне разных резусов с плодом, помогают особые препараты — в том числе вакцина БэйРоу-Ди. Каким же образом она действует, чем может помочь?
Можно ли вылечить несовместимость?
К сожалению, лечение несовместимости невозможно, но, тем не менее, даже при таком диагнозе есть шанс выносить и родить здорового ребенка.
Наиболее важным является профилактика серологического конфликта и его ранняя диагностика. Будущая мама должна быть под пристальным наблюдением врача, чтобы каждые несколько недель проходить анализы крови, проверять уровень антител и внутриутробное развитие плода с помощью УЗИ.
Большинство гинекологов при выявлении данного явления назначают применении анти-D-иммуноглобулина, который вводится инъекционно между 28 и 32 неделями беременности, что увеличивает вероятность избежать последствий конфликта. Повторная доза вводится за 72 часа до рождения ребенка. По истечении этого времени вакцина с анти-D иммуноглобулином больше не будет выполнять свою задачу. Введение иммуноглобулина во время первой беременности часто спасает жизнь второго ребенка. Вакцина также вводится после выкидыша, аборта, амниоцентеза, кесарева сечения или кровотечения во время родовой деятельности.
Всегда ли будет реакции со стороны крови матери?
Врачи говорят, что первая гестация при подобной проблеме обычно протекает благоприятно в силу того, что кровь матери содержит еще относительно незначительное количество антител. Но конфликт возможен на фоне различных патологий и аномалий в течении гестации, осложнениях. Иммунная система будет тем активнее, чем чаще и длительнее кровь плода контактирует с материнским организмом (в норме они отделены плацентой как фильтром). Но риски гораздо выше, если это не первая беременность и ранее имели место выкидыши или аборты (а также первые роды), во время которых иммунную систему сенсибилизировал контакт с кровью плода.
Поэтому, чем выше доза крови, контактирующей с маминым организмом, тем активнее начинают формироваться антитела к белку-резусу. Беременность при высоком уровне антител к резус-фактору приведет к тому, что разовьется резус-конфликт (гемолиз эритроцитов — массивное их разрушение внутри сосудистого русла плода). Обычно это повторные гестации после абортов, выкидышей или первых родов. Чтобы предотвратить формирование резус-конфликта в последующем, дав возможность женщине рожать не одного, а двух и более детей, врачи придумали средство, которое нейтрализует опасные антитела — особую вакцину.