Микроскопическое исследование мазка со слизистой оболочки носа
Содержание:
Причины
Синусит может быть острым и хроническим. В случае острого процесса основная его причина – вирусная инфекция. Повреждение клеток слизистой носа вирусами ведет к ее отеку и прекращению нормального воздухообмена носовой полости и придаточных пазух. Происходит снижение давления в пазухах ниже атмосферного, что усиливает образование слизи. Возникает застой содержимого пазухи, в котором легко размножается бактериальная флора. В итоге возникает гнойное воспаление.
Обычно лечение пазух носа приводит к выздоровлению. Однако есть факторы, способствующие хронизации воспалительного процесса:
- анатомические изменения – искривление носовой перегородки, гипертрофия носовых раковин, которые меняют направление воздушных потоков в полости носа и затрудняют аэрацию околоносовых пазух;
- заболевания зубов верхней челюсти, которые могут вызвать попадание инфекции в гайморову пазуху после удаления зуба, через кровеносные сосуды или даже в результате попадания в пазуху пломбировочного материала;
- длительно текущие заболевания полости рта и носоглотки – риниты, тонзиллиты, являющиеся постоянным источником болезнетворных микроорганизмов.
Показания к проведению онкоцитологии шейки матки
Поскольку это скрининговое исследование, мазок на онкоцитологию проводится всем женщинам репродуктивного возраста минимум 1 раз в 3 года. При наличии гинекологической патологии или отягощённой онкологической наследственности обследование проводится чаще (конкретные сроки устанавливает врач). Онкоцитологию рекомендуется сдавать в следующих случаях:
- на этапе подготовки к беременности;
- при обнаружении во время гинекологического обследования подозрительных участков на шеечной части матки (гиперемированные, кровоточащие и т.д.);
- при наличии генитальных бородавок, ВПЧ-инфекции, воспалительных процессов и других фоновых и предраковых заболеваний;
- для контроля во время и после проведения специфического лечения болезней шейки матки;
- для уточнения диагноза (при повышении уровня онкологических маркеров, при обнаружении патологических изменений в ходе ультразвукового исследования и т.д.);
- если у женщины имеется высокий риск развития рака шейки матки (у кровных родственниц были злокачественные опухоли репродуктивной системы, есть хроническая ВПЧ-инфекция, ВИЧ, регулярное воздействие на организм канцерогенных факторов);
- при наличии жалоб (нетипичные для возраста выделения из половых путей, контактные кровотечения, тянущие боли внизу живота и т.д.);
- если женщина рожала несколько раз подряд, были ранние (до 18 лет) или осложнённые роды;
- во время наступления климактерического периода, особенно при приёме МГТ (менопаузальная гормональная терапия);
- при частой смене сексуальных партнёров;
- перед установкой ВМС (внутриматочная спираль).
Мазок на онкоцитологию регулярно проводится женщинам с предраковыми заболеваниями (полипы, лейкоплакия, эритроплакия, дисплазия).
Как диагностируют заболевание
Визуальные методы диагностики кандидоза. При осмотре выявляются воспаление участков кожи, ограниченное бордюром отслаивающегося, мацерированного эпидермиса, белесоватый налет на слизистых оболочках.
Лабораторная диагностика. Вопреки распространенному мнению, главным методом диагностики кандидоза до сих пор является микроскопия мазка с пораженных участков слизистой. ПЦР (ДНК — диагностика), популярная в последнее время, как правило, плохо подходит для диагностики кандидоза.
Лабораторная диагностика заболевания включает в себя:
- микроскопию мазка выделений
- культуральную диагностику (посев)
- иммуно-ферментный анализ (ИФА)
- полимеразная цепная реакция (ПЦР).
Причины
Кандидоз (молочница) поражает не только наружные, но и внутренние органы. Причиной заболевания являются дрожжеподобные грибы, которые обитают в организме каждого человека.
- Спровоцировать интенсивное размножение грибка может множество факторов. Например, переохлаждение, болезнь, стресс, изменение гормонального фона (во время беременности или приеме гормональных препаратов).
- При приеме антибиотиков наряду с патогенными бактериями погибает и полезная микрофлора кишечника и влагалища, которая контролирует рост и развитие грибов Candida. Наличие хронического заболевания, снижающего активность иммунитета (ВИЧ, венерические заболевания, инфекции) очень часто вызывает кандидоз.
- Кандидозом могут сопровождаться эндокринные заболевания (диабет, ожирение, нарушение функций щитовидной железы).
- Наконец, причинами кандидоза могут стать жаркий климат или ношение неудобного тесного или синтетического белья.
Источником инфицирования кандидозом, как правило, является собственная флора организма (аутоинфекция), однако может произойти заражение извне. Вызывая болезнь, грибок не меняет своих свойств – свои свойства меняет организм (снижается местная защита). Прикрепляясь к клеткам эпителия, патогенный грибок начинает паразитировать в них, проникая вглубь тканей.
В борьбе организма с кандидозом часто возникает динамическое равновесие, когда грибок стремится проникнуть глубже в ткани, но не может, а организм пытается его отторгнуть и также не может. В таком случае процесс может длиться годами, смещение равновесия в ту или иную сторону приведет либо к выздоровлению, либо к обострению процесса.
Кандидозы встречаются в нескольких формах в зависимости некоторых особенностей.
- Носительство.Человек является носителем заболевания. Симптомы кандидоза отсутствуют, лечить нет нужды.
- Острая.Сопровождается зудом, высыпаниями, выделениями. Лечить необходимо комплексно и качественно. Чаще всего инфицированию подвержены дети младшего возраста.
- Хроническая.Характерно затихание и проявление симптомов, возможны рецидивы. Развивается в случае, если неправильно лечить антибиотиками длительное время, применять гормональные контрацептивы.
Эта болезнь имеет несколько разновидностей, поскольку не имеет точной локализации в организме:
- Урогенитальный кандидоз
- женский.
- мужской.
- Кандидозы ротовой полости
- Молочница губ
- Молочница языка
- Стоматит, а также орофарингеальный кандидоз – молочница слизистой оболочки рта, миндалин, десен.
- Кожные и ногтевые кандидозы
- На складках кожи (подмышки, область между ягодицами, паховые складки).
- Кандидоз открытых (или гладких) частей кожи. Встречается редко.
- Кандидоз на ладонях.
- Кандидоз на ногтевых пластинах.
- Кандидоз стоп.
- Кандидозы внутренних органов
- ЖКТ (желудка, пищевода, кишечника, заднего прохода).
- Легких и бронхов.
- Сердца.
- Мозговой оболочки.
- Глаз и ушей.
- Кандидозы новорожденных детей (например, псевдомембранозный)
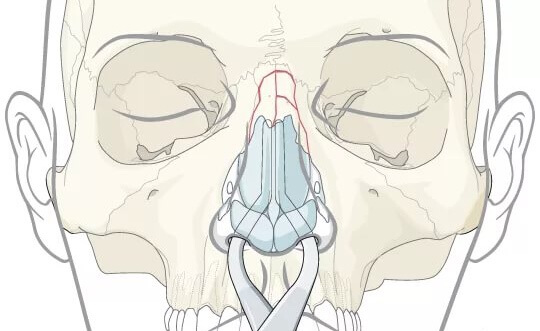
Септальные шины
В последнее время септальные шины или внутриносовые сплинты — это неотъемлемая часть операций на носовой перегородке. При септопластике, риносептоспластике и закрытии перфораций перегородки носа, завершающий этап операции — это установка септальных шин по обе стороны от перегородки носа.
Причиной излюбленности сплинтов у хирургов является ряд преимуществ, которые улучшают результат операции, снижают риски послеоперационных осложнений и ускоряют выздоровление пациента.
Преимущества септальных шин отражены в таблице
| Традиционный метод септопластики | Септопластика с использованием септальных шин | |
|---|---|---|
| Отделяемое в носу | После операции слизистое отделяемое в носу и остатки крови засыхают. Образуются корки в носовой полости, которые прилипают к слизистой перегородки носа и с трудом удаляются. Также они ухудшают дыхание и вызывают сильный дискомфорт у пациента в послеоперационном периоде | Септальные шины покрывают всю слизистую перегородки носаи не дают возможности образовываться коркам на слизистой перегородки носа. А благодаря тому, что они сделаны из силикона, все патологическое содержимое в носу не находит сцепления и легко смывается при носовом душе. |
| Отек слизистой | После операции слизистая оболочка носа из-за хирургического воздействия начинает отекать и закрывать носовые ходы. Из-за этого пациент не может дышать носом, приходиться дышать ртом, так развивается сухость во рту и т.д. | Силиконовые сплинты не дают слизистой полости носа отекать и смыкаться, так как они очень гибкие и достаточно эластичные. А благодаря специальным каналам у пациента не возникает проблем с дыханием после операции. |
| Спайки в носу | Нередко при повторном визите к врачу, пациенту сообщают об образовании спаек в носу (синехии). Причина спаек в носу в том, что слизистая перегородки носа из-за отека начинает соприкасаться со слизистой боковой (противоположной) стенки носа, в результате чего они слипаются, а пациенту это грозит дополнительной операцией. | Будучи барьером между слизистыми, сплинты помогают избежать данного осложнения. |
| Повторное смещение перегородки после операции | Высокий риск смещения. | Сплинты как гипс, наложенный на переломанную конечность, держат перегородку носа строго по средней линии и дают ей дополнительную опору. Тем самым,сплинты помогают избежать такого осложнения как вторично смещенная перегородка носа. |
| Носовое кровотечение | Частые носовые кровотечения. | Плотно удерживая перегородку носа по средней линии, сплинты сдавливают сосуды и кровь ненакапливается между листками слизистой перегородки носа. Таким образом, частые осложнения, как носовое кровотечение или гематома перегородки носа, с установленными сплинтами, не возникают. |
| Тампонирование | Обязательное тампонирование. Тампоны в носу создают дополнительный дискомфорт. | Удается избежать тампонирования полости носа. За счет этого реабилитационный период для больного протекает легче. Но все же следует помнить, что проводить тампонацию полости носа или нет, решает только хирург в зависимости от обстоятельств после установки сплинтов. |
Виды риносинусита
- Острый (длительность болезни менее 12 недель и полное исчезновение симптомов после выздоровления).
- Рецидивирующий (от 1 до 4 эпизодов острого риносинусита в год, периоды между обострениями (когда симптомы заболевания отсутствуют и лечение не проводится) длятся не менее 8 недель).
- Хронический (наличие симптомов в течение более чем 12 недель).
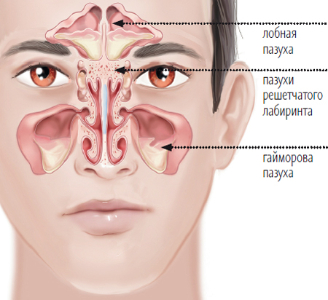
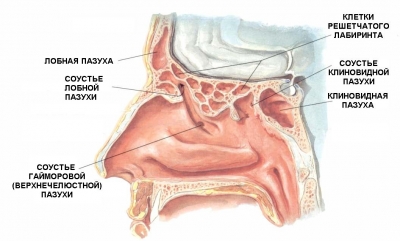
Локализация
- верхнечелюстная пазуха (гайморит),
- клиновидная пазуха (сфеноидит),
- лобная пазуха (фронтит),
- в ячейках решетчатой кости (этмоидит).
В зависимости от этиологических факторов острые и рецидивирующие риносинуситы разделяют на:
- вирусные,
- бактериальные,
- грибковые.
Хронические разделяют на:
- бактериальные,
- грибковые,
- смешанные.
С учетом особенностей патогенеза:
- внутрибольничный,
- одонтогенный,
- полипозный,
- развившийся на фоне иммунодефицитных состояний риносинусита,
- острая (молниеносная) форма микоза околоносовых пазух.
Хронические грибковые риносинуситы подразделяют на:
- аллергический (эозинофильный) грибковый синусит,
- грибковый шар,
- поверхностный синоназальный микоз,
- хроническую инвазивную форму микоза.
Симптомы кандидоза
Заболевание распространено повсеместно. Возбудители кандидоза обнаружены в воздухе, почве, на овощах, фруктах, продуктах кондитерского производства. Дрожжеподобные грибы встречаются как сапрофиты на здоровой коже и слизистых оболочках.
Проявления кандидоза, а следовательно симптомы и признаки зависят от локализации очага заболевания.
Кандидоз слизистой оболочки рта (оральный кандидоз, детская молочница) чаще всего встречается у детей, как правило, они заражаются от матери через родовые пути. Симптомы:
- слизистая щек, зева, язык и дёсны становятся красными,
- появляется отечность,
- затем на слизистой оболочке полости рта возникают очаги белого творожистого налета.
При кандидозе кожи и ее придатков чаще всего очаги располагаются в крупных складках:
- пахово-бедренных,
- межъягодичных,
- подмышечных впадинах,
- под молочными железами.
Может поражаться кожа в межпальцевых складках, чаще у детей и взрослых, страдающих тяжелыми заболеваниями – на коже ладоней, стоп, гладкой коже туловища и конечностей. Очаги в крупных складках выглядят как мелкие 1-2 мм пузырьки, которые вскоре вскрываются с образованием эрозий. Эрозии увеличиваются в размерах, сливаются, образуя большие участки повреждения.
Очаги кандидоза имеют неправильную форму, темно-красную окраску, вокруг очага – полоска отслаивающегося эпидермиса. Вне складок очаги имеют вид красных пятен с шелушением в центре, изредка вокруг очага могут появляться мелкие пузырьки.
Кандидоз влагалища (кандидамикоз, молочница) — это инфекционное заболевание слизистой влагалища, которое нередко распространяется на шею матки и вульву. Практически каждая женщина сталкивалась с таким заболеванием, а некоторые признаки кандидоза беспокоят постоянно. Чаще всего встречается у женщин репродуктивного возраста, но может возникать у девочек
Кандидоз кишечника (дисбактериоз) часто сопровождает вагинальный кандидоз или развивается изолированно. Обычно кандидоз кишечника появляется после приема антибиотиков или перенесенных кишечных инфекций. Грибы рода Candida поселяются в тонком кишечнике. Симптомы характерные для этого вида кандидоза: в стуле больного, страдающего кандидозом кишечника, часто обнаруживаются белые творожистые хлопья.
Кандидоз пищевода – заболевание, которое среди всех имеющихся в области гастроэнтерологии очень трудно определить. Для недуга характерно несоответствие степени тяжести болезни, уровня поражения и состояния самого пациента.
Диагностика
Чтобы провести полноценное лечение пазух носа, необходимо обратиться к ЛОР-врачу для диагностики заболевания. Врач оценивает жалобы пациента, учитывает факторы риска (переохлаждение, болезни зубов, сопутствующую ЛОР-патологию), проводит осмотр полости носа. Затем назначаются дополнительные диагностические исследования:
- видеоэндоскопия полости носа для осмотра ее стенок и выходных отверстий пазух;
- рентгенография для обнаружения жидкости или отека в гайморовой или лобной пазухах;
- компьютерная томография придаточных пазух – самый точный диагностический тест, дающий информацию о состоянии всех придаточных пазух;
- в качестве скринингового исследования для быстрого определения пораженной пазухи возможно использование УЗИ.
При неэффективности лечения воспаления пазух носа необходимо микробиологическое исследование содержимого, которое можно получить с помощью пункции.
В чем преимущества лазерной вазотомии перед классической?
При классическом способе проведения вазотомии с помощью хирургических инструментов разрушаются сосудистые сплетения. Иссечение скальпелем проводится между надкостницей и слизистой. Чтобы минимизировать травмирование мягких тканей, все чаще используют лазерную вазотомию.
Лазерная вазотомия носовых раковин считается самым безопасным методом лечения нижних носовых раковин, потому что в процессе лазер коагулирует кровеносные сосуды, снижая кровотечение. Также во время операции не происходит разрыв крупных сосудов, не повреждается внешний слой слизистой оболочки носа, минимизируя риск появления синдрома пустого носа и атрофического ринита. В большинстве случаев после процедуры тампоны не устанавливаются в носовые ходы.
Использование лазерного метода минимизирует вероятность занесения инфекции, так как в процессе проведения операции не предполагается прямой контакт скальпеля с эпителием, а лазер является стерильным хирургическим инструментом. Это позволяет пациенту быстро прийти в себя, обычно дыхание восстанавливается на 3 день после операции.
Метод сочетает в себе низкую травматичность и высокую эффективность, потому что показывает положительный функциональный результат лечения. Основываясь на результатах операций проведённых в нашей клинике, излечение наступает в 98% случаев.
Аллергический ринит
Является одним из наиболее распространенных и представляет собой аллергическую реакцию, выражающуюся в значительном отеке слизистой оболочки носа, особенно в области носовых раковин.
В этиологии большую роль играют аллергены ингаляционного типа — пыльца растений (см. Поллиноз), домашняя, библиотечная, производственная пыль, проникающие в организм непосредственно через слизистую оболочку носа. Нередко заболевание развивается при попадании аллергена через жел.-киш. тракт или кожу. Определенное значение в возникновении аллергического Р. имеет бактериальная аллергия, в основном к стрептококку, стафилококку и вирусам (см. Аллергены).
Частое развитие аллергического процесса именно в полости носа объясняется физиол. условиями, способствующими длительному контакту аллергена с тканями, высокой проницаемостью слизистой оболочки, замедленным током крови в пещеристых венозных сплетениях носовых раковин, задержкой частиц различных веществ на их поверхности.
Для аллергического Р. характерно цикличное течение с обострениями в виде приступов. Типичными симптомами являются многократное чиханье, обильные жидкие выделения из носа, парестезии (зуд) в этой области и затрудненное носовое дыхание.
Риноскопически в период приступа отмечают двустороннее сужение носовых ходов за счет увеличения объема нижних и средних носовых раковин. Слизистая оболочка имеет бледную или бледно-голубую окраску с характерной белесоватой или цианотичной пятнистостью. Носовые ходы обычно заполнены водянистыми или слизистой консистенции выделениями. При присоединении вторичной инфекции выделения принимают гнойный характер. В период между приступами риноскопическая картина может быть нормальной, однако при длительном течении заболевания слизистая оболочка остается отечной, а количество слизи в носовых ходах — повышенным.
В диагностике, помимо типичных риноскопических изменений, важную роль играют аллергологический анамнез, кожные пробы (см.), эозинофилия крови, определение содержания эозинофилов в секрете полости носа (достигает 80—100%). Местные проявления аллергических реакций выявляют с помощью провокационной пробы (см. Аллергические диагностические пробы, Провокационные пробы).
В лечении используют общие принципы терапии аллергических заболеваний (см. Гипосенсибилизация). Местно наиболее распространены внутриносовые новокаиновые блокады (см.), прижигание слизистой оболочки, криовоздействие (см. Криохирургия)>, склерозирующая терапия, физиотерапевтическое лечение — ионофорез с хлористым кальцием, гидрокортизоном (см. Электрофорез). Сосудосуживающие средства (эфедрин, санорин, нафтизин и др.) при аллергическом Р. противопоказаны, т. к. приводят к стойким вазомоторным нарушениям. Иногда прибегают к оперативному удалению шипов перегородки носа, гипертрофированных участков носовых раковин.
Прогноз при своевременном и рациональном лечении хороший.
Профилактика та же, что и при других аллергических болезнях (СМ.).
Библиография: Болезни уха, горла и носа, под ред. С. М. Компаяейца, т. 2, ч. i, с. 303, Киев, 1941; Дайняк Л. Б. Вазомоторный ринит, М., 1966; Исхаки Ю. Б. и Кальштейн Л. И. Детская оториноларингология, Душанбе, 1977; Лихачев А. Г. Справочник по оториноларингологии. М., 1981; Многотомное руководство по оториноларингологии, под ред. А. Г. Лихачева, т. 3—4, М., 1963; Пальчун В. Т. и Преображенский Н. А. Болезни уха, горла, носа, М., 1980; Преображенский Б. С. и др. Аллергические заболевания верхних дыхательных путей, М., 1969, библиогр.; Ундриц В. Ф. и д р. Болезни уха, носа и горла, с. 238, Л., 1960; Bhargava К. В., А Ь-hyankar U. S. a. Shah Т. М. Treatment of allergic and vasomotor rhinitis bv the local application of silver nitrate, J. Laryng., v. 94, p. 1025, 1980, bibliogr.; Principato J. J. Chronic vasomotor rhinitis, cryogenic and other surgical modes of treatment, Laryngoscope (St Louis), v. 89, p. 619, 1979.
Консервативная терапия при хроническом насморке
Традиционно консервативное лечение хронического насморка включает:
- Прекращение контакта с раздражающими факторами, аллергенами. Промывание носа изотоническими солевыми растворами для “очищения” слизистой оболочки.
- Назначение местных препаратов с противовоспалительным действием. В некоторых случаях по назначению врача используются местные гормональные препараты в виде спрея.
- При инфекционной природе ринита – применение противомикробных средств.
- При атрофических формах болезни – применение местных средств, увлажняющих, защищающих и смягчающих слизистую оболочку.
- Физиотерапия, бальнеологическое лечение, иглорефлексотерапия.
К сожалению, консервативных мер нередко оказывается недостаточно для излечения затяжного насморка. С их помощью можно улучшить состояние слизистой оболочки носа, смягчить симптомы, а иногда и добиться ремиссии. Но устранить структурные изменения в полости носа им не под силу. Поэтому при многих формах хронического ринита базовый метод лечения – малоинвазивные ЛОР-операции.