Руководство по сдаче анализа суточной мочи
Содержание:
- Химические свойства
- Сколько мочи нужно для общего анализа
- Процедура сбора мочи для общего анализа
- В какую тару собирать?
- Подготовка к сдаче общего анализа мочи
- Подготовка к анализу 17-КС
- Общий анализ мочи
- Какой объем необходим для суточного анализа?
- Результаты
- Подготовка, сбор и транспортировка мочи для бактериологического исследования
- Подготовка к исследованию
- Подготовка к анализу
- Почему врач назначает ОАМ
- Спермограмма — диагностика патологий спермы
- Анализ на С-реактивный белок
Химические свойства
Белок. В норме его в моче быть не должно, или там очень мало — меньше 0,002 г/л. Иногда у здоровых людей он все-таки появляется — например, если они поели мяса, или испытали накануне серьезную физическую нагрузку или эмоциональный стресс — но если человек перестает есть мясо, отдыхает и успокаивается, выделение белка прекращается. Если он продолжает выделяться вместе с мочой (это устанавливают, повторяя анализ снова и снова), дело может быть в воспалении почек или мочевыводящих путей.
Глюкоза. У здоровых небеременных людей глюкозы в моче быть не должно. Как мы уже писали, «сахар» попадает в мочу при нарушениях обмена глюкозы — например, при диабете II типа.
Кетоновые тела. Эти вещества накапливаются в организме, если телу не хватает углеводов, и для получения энергии оно вынуждено разрушать запасы жира. Поскольку питаться ими для нас не нормально, кетоновых тел в моче здоровых небеременных людей быть не должно. Как правило, кетоновые тела появляются в моче у голодающих людей или из-за тяжелых физических нагрузок, но чаще всего — на фоне неконтролируемого диабета 1 типа.
Билирубин. У здоровых небеременных людей билирубина в моче быть не должно. Как мы уже писали, билирубин попадает в мочу, если печень не справляется с его утилизацией. Такое бывает при гепатитах и при нарушении оттока желчи — это может случиться, если желчевыводящие пути, например, перекроет желчный камень.
Уробилиноген. Это бесцветный продукт «обезвреживания» вредного билирубина печенью и кишечными бактериями. До 10 мг/л уробилиногена выводится вместе с мочой. Если уровень этого вещества высокий, велика вероятность, что у человека проблемы с печенью — от вирусного гепатита до печеночной недостаточности. Но не исключено, что дело в ускоренном распаде гемоглобина — такое бывает, например, при гемолитической анемии и некоторых других заболеваниях.
Нитриты. Вместе с мочой организм избавляется от соединений азота — нитратов, так что они всегда в ней есть у здоровых людей. Но если в мочевыводящих путях поселяются болезнетворные бактерии — например, кишечные палочки, энтеробактерии или клебсиеллы — в моче появляются нитриты. Дело в том, что эти бактерии питаются нитратами и превращают их в нитриты, так что присутствие этих веществ в моче всегда недобрый знак. При этом отсутствие нитритов не означает отсутствие инфекции. Некоторые стафилококки и стрептококки к нитратам равнодушны, так что их приходится выявлять, просматривая мочу под микроскопом.
Сколько мочи нужно для общего анализа
Клиническиий (общий) анализ мочи врачи назначают намного чаще других. Его сдают при диспансеризации, а также с целью первичной диагностики заболеваний почек, патологических процессов в других органах мочевыделительной системы.
Количество мочи для общего анализа определяется возрастом пациента. Взрослому требуется сдать не менее 50 мл, но больше 100 мл тоже нет смысла наливать в баночку. Средний объем – 80 мл.
Но если дошкольника нетрудно попросить пописать в баночку, то с грудным младенцем дело обстоит сложнее. Почки ребенка выделяют мало урины. Поэтому сделать анализ мочи ребенка первого месяца жизни лаборант согласится, если ему предоставят даже 10 мл биоматериала. У деток постарше проведение общего анализа мочи возможно, если предоставлено 50 мл жидкости.
Для сбора лучше всего приобрести в аптеке стерильный контейнер. Его можно заменить стеклянной тарой с плотно закрывающейся крышкой. Предварительно баночку необходимо вымыть и простерилизовать при высокой температуре.
Для исследования материал собирают утром, сразу после поднятия с постели. Перед этим необходимо ополоснуть половые органы, тщательно смыть остатки мыла, высушить мягким полотенцем. После этого подготовленную емкость заполняют мочой.
https://youtube.com/watch?v=dMEvfFNEvwQ
Процедура сбора мочи для общего анализа
Сколько мочи нужно для анализа, зависит от разновидности исследования. К примеру, для пробы по Зимницкому отбирается по 10 мл биожидкости из каждого наполненного контейнера. ОАМ является более простым исследованием. Для проведения экспертизы лаборанту требуется от 50 до 60 мл мочи, собранной однократно.
Аптечные контейнеры могут вмещать различный объем биожидкости (от 30 до 250 миллилитров мочи), следовательно, нужен стандартный контейнер емкостью 100 мл. Перед сбором урины необходимо провести процедуру гигиены наружных половых органов (без парфюмированных средств), промокнуть промежность салфеткой или полотенцем.
Собирать общий анализ мочи следует в утренние часы, обязательно до приема пищи. Наибольшей информативностью обладает средняя порция урины. Правила сбора мочи на общий анализ включают четыре пункта:
- помочиться в унитаз (около 1/3 биожидкости, скопившейся за ночь в мочевом пузыре);
- наполнить контейнер;
- оставшиеся мл мочи нужно испустить снова в унитаз;
- герметично закрыть емкость.
Во время процедуры лучше будет не допускать непосредственного контакта мочеиспускательного канала и промежности с контейнером. Женщине рекомендуется по возможности отложить исследование, если назначение выпало на первую неделю фолликулярной фазы менструального цикла.
При необходимости срочного получения результатов, во время сбора урины, влагалище следует перекрыть гигиеническим тампоном и споджиком. Для сбора урины у грудничков надо воспользоваться специальным педиатрическим мочеприемником.
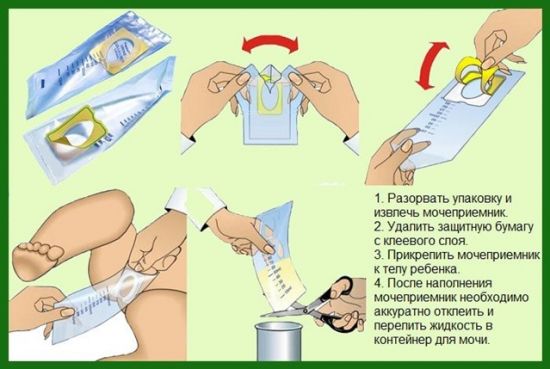 Мочеприемник сопровождается подробной инструкцией по его использованию
Мочеприемник сопровождается подробной инструкцией по его использованию
Моча ребенка, собранная из подгузника, для микроскопии не подходит, поскольку содержит микробы из внешней среды и частички гигиенического материала. Педиатрический мочеприемник крепится между ножками ребенка посредством специальных липучек.
После мочеиспускания биологическая жидкость перемещается в стерильный контейнер. При несоблюдении алгоритма сбора урины и правил предварительной подготовки возможно получение ложноположительных результатов, на основе которых будет назначена неправильная схема лечения.
Для тяжелых больных предусмотрено взятие мочи специальным катетером. Процедура катетеризации выполняется в условиях стационара, опытным медицинским работником. Анализ мочи катетером берут при невозможности самостоятельного опорожнения мочевого пузыря и перед хирургическими вмешательствами трансуретального характера.
В какую тару собирать?
Перед взятием мочи ребенка обязательно подмывают. Иначе собранный материал будет иметь примеси эпителиальных клеток, что повлияет на результат исследования
При проведении гигиенических процедур важно контролировать, чтобы ребенок не помочился. На случай, если малыш начнет писать раньше, чем это планирует мама, следует иметь под рукой заготовленный стерильный контейнер
Подготовка к сбору мочи для общего анализа предполагает использование пластиковой, стеклянной посуду, предназначенной для транспортировки. Не рекомендуется применять тару из-под детского питания или другой еды. Некачественно промытая посуда, отсутствие стерильности обязательно ухудшит результат исследования.
Хранение собранного материала недопустимо. Если малыш помочился, необходимо незамедлительно транспортировать полученное количество (даже если это 8-10 грамм) в лабораторию. Если мама собрала биологическую жидкость для исследования, но не имеет возможности сразу отвести ее на анализ, хранить емкость можно в холодильнике с плотно закрытой крышкой. Какое время будет годна данная моча – зависит от условий последующей транспортировки. Если в дальнейшем удастся довести контейнер быстро при низких температурах окружающей среды, то можно хранить мочу в холодильнике от 1 до 3 часов.
Мочеприемник
Сбор мочи для анализа у грудничка – процесс непростой. Каждый родитель хоть раз, но сталкивается с этой проблемой. Для облегчения сложной задачи педиатры рекомендуют использовать мочеприемники. Устройство представляет собой небольшой пакетик из гипоаллергенного материала. В продаже можно встретить мочеприемники для мальчиков и девочек, повторяющие анатомическое строение наружных половых органов ребенка. Также можно приобрести универсальное устройство.
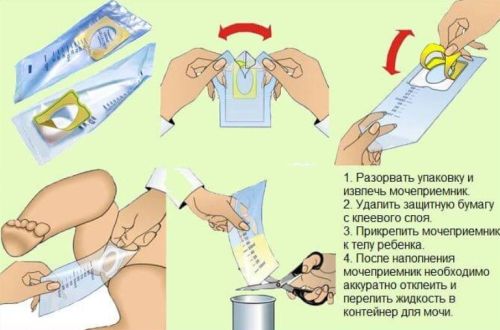
Мочеприемник наклеивается на предварительно вымытые наружные половые органы маленького пациента. Желательно сверху закрепить устройство подгузником, трусиками или штанишками. Груднички особенно активны и могут в процессе движения сорвать контейнер, причинив себе дискомфорт и расплескав драгоценную жидкость.
Как только ребенок помочился, следует снять устройство и вылить из него жидкость в контейнер. Надо отметить, что повторное использование той же системы повышает вероятность плохого результата. Поэтому даже при суточном сборе мочи необходимо каждый раз использовать новое приспособление.
Баночки
Для сбора жидкости у грудничка можно применять баночки – специальные стерильные контейнеры, которые продаются в аптеке. Они имеют широкое горлышко и крышку
Важно поймать момент, когда ребенок начнет писать. Следует помнить, что разовое выделение мочи у грудничка невелико
Поэтому не надо ждать долго, стараясь поймать среднюю порцию. Как только начнется процесс выделения жидкости, необходимо поднести емкость.
Горшки, целлофановые пакеты и клеенки
Родители по совету предыдущего поколения используют различные ухищрения, чтобы собрать как можно больше мочи у грудничка для исследования. Высаживая ребенка на горшок или подкладывая под него пакет, мамы совершают большую ошибку.
Анализ мочи – важный показатель в развитии ребенка. С его помощью врач способен определить наличие воспалительных процессов и разнообразных инфекций в организме малыша. Своевременная сдача урины способна уберечь от тяжелых заболеваний. Для того чтобы результат был максимально точным, необходимо знать, сколько нужно собрать мочи для анализа для грудничка. От того, насколько правильно была проведена процедура по сбору материала, зависит вердикт доктора.
Подготовка к сдаче общего анализа мочи
Для этого вида исследования желательно сдавать образец мочи, взятый сразу после сна – утренний. Кроме этого правила, следует учесть и другие моменты, которые позволят исключить стороннее влияние и ложноположительную трактовку анализа:
- В день, предшествующий сдаче анализа, не употребляйте свеклу, ежевику, морковь и другие продукты, имеющие сильную пигментацию. Это может несколько окрасить мочу;
- По возможности откажитесь от мочегонных препаратов и антисептиков – противовоспалительных средств;
- Максимально ограничьте, а лучше откажитесь совсем от крепкого чая, кофе, острой, копченой и очень соленой пищи;
- Если вы привыкли к утренним тренировкам, перенесите их, поскольку физические нагрузки могут несколько исказить результаты анализа;
- Не пейте минеральную воду, особенно щелочную – она сильно изменяет уровень рН в моче.

Подготовка к анализу 17-КС
17-кетостероиды — продукты метаболизма половых гормонов, которые выделяются с мочой и отражают уровень выработки андрогенов в организме. Анализ применяется в диагностике гормональных нарушений и опухолей желез внутренней секреции. Для исследования собирают суточную мочу по общим правилам. Специальной подготовки к анализу не требуется. До сбора мочи по возможности за 2-3 дня отменить прием лекарственных препаратов, за сутки не употреблять в пищу продукты, которые могут ее окрасить (например, свекла, морковь и т. п.). Рекомендовано соблюдать физический и психоэмоциональный покой. Все перечисленное справедливо и для исследования мочи на другие гормоны.
Общий анализ мочи
Наиболее распространенный вид исследования, который может выявить различные заболевания как мочеполовой системы так и эндокринной — общий.
Сбор урины проводят в специальный стерильный контейнер. Собирать необходимо утреннюю мочу, среднюю порцию. Перед мочеиспусканием нельзя ничего пить и есть. После сбора урину как можно быстрее направить на исследование.
Врачи не рекомендуют проводить диагностику самостоятельно, а тем более заниматься самолечением, это чревато негативными последствиями.
Необходимая порция урины зависит от:
- Вида исследования, для которого собирается биологический материал.
- Возраста человека.
- Личных особенностей организма.
Для взрослых необходимое количество урины для анализа составляет 70-120 мл. Идеальный вариант — ⅔ контейнера — 80 мл. Это не означает, что используется вся урина из контейнера. Для проведения диагностики требуется всего 5 мл жидкости. При возникновении сомнений в точности результатов берется дополнительное количество и вновь диагностируется. Для детей этот объем ниже.
Новорожденные выделяют малое количество урины. Рождение — стресс для ребенка. Организм новорожденного учится жить в новом мире и подстраивается под него. Для проведения анализа необходимо всего 10 миллилитров урины. Малый объем несколько затрудняет исследование, но проводится.
Организм ребенка до года быстро растет и развивается. Изменения затрагивают и физиологические процессы. Спустя некоторое время количество выделяемой мочи мочи значительно увеличивается. Для достоверного анализа ребенка требуется от 20 до 50 мл мочи. При возникновении трудностей со сбором можно ограничиться и 10 мл.
После года ребенок уже в состоянии выделять до 100 мл урины. Ребенок учиться терпеть, тем самым отодвигая процесс мочеиспускания. Врачи рекомендуют сдавать на анализ 50-70 мл урины.
Какой объем необходим для суточного анализа?
Суточный объем мочи показывает, насколько правильно работают почки и имеются ли отклонения в виде патологий. Мочу собирают в стеклянную трехлитровую чистую банку, которую хранят в прохладном месте. Суточный замер начинается не с первой утренней порции мочи, а со второй. Заканчивается исследование утренней порцией мочи.
Весь объем урины хорошо перемешивается, после чего для анализа отливают 150-200 мл.
На контейнере указывают тип анализа, а также дату ее сбора с точным объемом за сутки. Не нужно приносить в лабораторию целую банку, достаточно обычного пластикового стерильного контейнера с 200 мл мочи.
Результаты
Результаты теста позволят определить уровень глюкозы, кетонов и белка в моче.
Глюкоза
Врач может предложить скорректировать лечение в зависимости от результатов.
Если в анализе мочи определяют глюкозу, врач обычно проводит анализ крови на глюкозу и уровень гликированного гемоглобина (HbA1c), чтобы определить, есть ли у человека диабет. В спорных случаях может потребоваться проведение теста на толерантность к глюкозе (GTT), чтобы выявить более ранние нарушения углеводного обмена и заняться профилактикой сахарного диабета.
Если у человека высокий уровень глюкозы в моче, это может быть связано с диабетом. Если это так, у них также будет высокий уровень глюкозы в крови (гипергликемия).
В краткосрочной перспективе неконтролируемый высокий уровень сахара в крови может привести к таким симптомам, как жажда, учащенное мочеиспускание и повышенный риск развития ДКА. В долгосрочной перспективе это может привести к развитию микро- и макрососудистых осложнений сахарного диабета — поражению почек, глаз, развитию сердечно-сосудистых заболеваний — инфаркт миокарда, инсульт.
Если у человека диагностирован диабет 1 типа, ему потребуется инсулин для контроля уровня сахара в крови. Диабет 1 типа обычно развивается в детстве или юности, но может произойти в любое время. Это может также появиться быстро, через несколько недель.
Диабет 2 типа обычно появляется в более позднем возрасте и развивается годами. Диагноз преддиабета позволит человеку внести изменения в образ жизни, которые могут замедлить или обратить вспять прогрессирование состояния.
ADA рекомендует проводить скрининг на диабет 2 типа в возрасте от 45 лет или ранее, если у человека есть факторы риска, такие как ожирение.
Кетоны
Человек с сахарным диабетом, который обнаруживает кетоны в своей моче, должен обратиться к врачу, чтобы предотвратить усугубление проблемы.
Если уровень кетонов высок, им может потребоваться лечение в больнице с использованием препаратов инсулина, введения электролитов и жидкости.
Некоторые низкоуглеводные диеты могут привести к расщеплению жира и образованию кетонов для топлива. Низкоуглеводная диета сама по себе не вызывает кетоацидоз и отличается от ДКА.
Тем не менее, человек с диабетом должен обсудить свой план питания с врачом и проконсультироваться о любых изменениях питания, которые он желает внести.
Белки
Белок в моче может быть признаком заболевания почек.
Человек с диабетом должен поговорить со своим врачом, если он заметит следующие симптомы:
- отек из-за задержки жидкости
- проблемы со сном
- низкий аппетит
- слабость
- сложность фокусировки
Люди с заболеванием почек часто не замечают никаких симптомов до более поздних стадий, когда почки перестают работать эффективно. Это может привести к серьезным осложнениям.
Врач может предложить регулярный скрининг белка в моче, поскольку это может помочь выявить проблемы с почками на ранних стадиях, в то время как еще есть время для принятия профилактических мер.
Люди имеют более высокий риск заболевания почек, если у них:
- определенные генетические факторы
- постоянный высокий уровень сахара в крови
- высокое кровяное давление
Решение проблемы высокого уровня глюкозы и артериального давления может снизить риск.
Подготовка, сбор и транспортировка мочи для бактериологического исследования
Желательно сбор биоматериала проводить до применения антибактериальной, противогрибковой или иммунобиологической терапии. В случае назначения лечения, рекомендуется окончить курс, а затем проводить анализ через 10-14 дней.
- Мочу собирают СТРОГО в стерильную посуду, соблюдая правила гигиены
- После тщательного туалета наружных половых органов, не касаясь стерильным контейнером тела, собрать среднюю порцию утренней мочи (выпустить немного мочи, приостановить мочеиспускание и затем собрать в контейнер 3-5 мл).
- Закрытый крышкой контейнер с биоматериалом доставляют в лабораторию. При невозможности быстрой транспортировки допустимо хранение биоматериала при температуре (+4…+8°C) не более 24 часов.
Подготовка к исследованию
На цвет, состав и объем урины могут влиять продукты питания, напитки, некоторые лекарства. Поэтому за день до сбора мочи необходимо отказаться:
- От продуктов, способных изменить цвет мочи – свеклы, лаврового листа, шпината, моркови, копченой и маринованной пищи);
- От некоторых антибиотиков, слабительных, витаминов, релаксантов, способных воздействовать на цвет мочи – если вы принимаете какие-то лекарства, нужно заранее проконсультироваться с врачом по поводу того, влияют ли они на цвет мочи: если влияют, то можно ли их отменить и каким образом.
Справка! Если принимаемые пациентом лекарства нельзя отменить, то врач учтет этот фактор при расшифровке результатов анализа.
Также накануне исследования исключаются:
- Тепловое воздействие на организм (баня, горячие ванны);
- Сильные физические нагрузки;
- Кофе (способствует повышенному образованию мочи);
- Диуретики;
- Половые контакты.
Важно! Общий анализ мочи не сдают во время месячных, при повышенной температуре тела и высоком артериальном давлении. Если пациент проходил цистоскопию, ОАМ можно сдавать не ранее чем через несколько дней после этой процедуры
Для сбора мочи понадобятся стерильные контейнеры разных размеров (большой и маленький). Их можно купить в аптеке или клинике.
Подготовка к анализу
За день до сбора мочи следует избегать тяжелых физических нагрузок, употреблять большое количество белка, принимать горячую ванну, исключить стрессовые ситуации, потому что эти факторы могут вызвать протеинурию и повышенные уровни мочевой кислоты.
Аналогичные эффекты вызывает лихорадка или повышенная температура. Нецелесообразно употреблять алкоголь, потому что он повышает концентрацию мочевины.
Врачи не рекомендуют собирать урину для анализа во время менструации. Безопасный период составляет 3 дня до и 3 дня после начала месячных – в таком случае можно быть уверенным, что образец не будет содержать менструальную кровь. Также следует избегать сексуальных отношений за день до сбора, чтобы в образец не попала сперма.
Некоторые лекарства иногда влияют на исход исследований. Например,
- каннабиноиды (увеличивают количество мочевины и сокращают концентрацию мочевой кислоты);
- анестетики: лидокаин, барбитураты;
- анальгетики: диклофенак;
- психотропные вещества: гидроксизин;
- антибактериальные: эритромицин, нитрофурантоин, сульфаниламиды;
- гормональные: прогестерон, лютеин;
- антигистаминные: клемастин, диазолин;
- активные биологические добавки, витамин С.
Почему врач назначает ОАМ
Моча (урина) – это биологическая жидкость, которая выделяется почками. Вместе с уриной из человеческого организма выводится множество продуктов метаболизма, токсинов, шлаков, гормонов, продуктов распада, поэтому по ее составу можно судить о состоянии внутренних органов.
Урина содержит в себе много компонентов – кетоновые тела, аминокислоты, белок, креатинин, мочевину, мочевую кислоту, эритроциты, фосфаты, лейкоциты, сульфаты, хлориды и иные вещества. Результаты исследования показывают любые отклонения от нормальных показателей и указывают на проблемы с метаболизмом, мочеполовой, иммунной, эндокринной, сердечно-сосудистой системой. Нередко врачи назначают общий анализ мочи при подозрении на дефицит инсулина, поскольку исследование очень достоверное и предоставляет врачу много полезных данных о состоянии здоровья больного.
Спермограмма — диагностика патологий спермы
Основным методом определения способности семенной жидкости к оплодотворению является спермограмма. Это исследование качественных и количественных характеристик спермы под микроскопом. Оно обязательно проводится, когда пара обращается за помощью к репродуктологу.
Именно спермограмма позволяет выявить патологические состояния спермы, если они есть у мужчины. О нарушениях можно говорить, когда какая-то характеристика отклоняется от нормы.
Основные показатели спермограммы. Нормы по ВОЗ:
- Объем эякулята — 1,5 мл
- Количество сперматозоидов — от 39 млн
- Концентрация сперматозоидов— от 15 млн в 1 мл
- Подвижных спермиев— от 40%
- Сперматозоидов с прогрессивным движением — от 32%
- Жизнеспособность — от 58%
- Морфология, кол-во нормальных форм — от 4%
Если все показатели спермограммы в норме, в заключении говорится о нормоспермии. Если есть отклонения, прогноз специалиста зависит от их выраженности. При незначительно выраженном нарушении остается вероятность физиологического зачатия. Значительное угнетение той или иной характеристики позволяет предположить, что именно оно привело к бесплодию.
Важная информация
Одной спермограммы недостаточно для постановки диагноза. Исследование должны быть проведено как минимум дважды, с определенным временным интервалом. Пациенту необходимо ответственно подойти к сдаче спермы на анализ. Иначе велика вероятность недостоверного результата.
Правила подготовки к сдаче спермы
- Вылечить воспалительные заболевания.
- За 7 дней до сдачи отказаться от алкоголя и приема лекарств.
- Неделю перед процедурой не посещать сауну и баню, не принимать горячие ванны.
- Как минимум 3-4 дня перед процедурой (но не больше 6 дней) воздерживаться от половой жизни.
- Курящим мужчинам отказаться от вредной привычки хотя на несколько часов до сдачи спермы.
Для достоверного результата многое требуется и от лаборатории, в которой исследуется эякулят. Специалист, делающий анализ, должен располагать точным микроскопом последнего поколения, современными материалами. Большое значение имеет его опыт в исследовании спермы.
Чтобы уточнить диагноз, назначаются дополнительные обследования: УЗИ, анализ крови на гормоны и др.
Виды нарушений сперматогенеза
Ухудшение каждого важного показателя считается отдельной патологией спермы. Приведем распространенные нарушения, которые часто приводят к мужскому бесплодию
- Азооспермия. Отсутствие в эякуляте половых клеток, одна из самых тяжелых патологий спермы. Может быть секреторной (когда в яичках не происходит образования сперматозоидов) и обструктивной (когда спермии не попадают в эякулят из-за наличия препятствия в семявыводящих протоках). Полная информация об азооспермии, ее причинах, последствиях и способах лечения представлена здесь
- Астенозооспермия. Снижение показателей подвижности и скорости движения половых клеток. В зависимости от выраженности проблемы определяется степень азооспермии – 1, 2 или 3.
- Олигозооспермия. Концентрация сперматозоидов (количество в 1 миллилитре эякулята) ниже нормативного значения. Принято различать несколько степеней олигозооспермии.
- Тератозооспермия. Плохая морфология, количество сперматозоидов патологических форм в эякуляте выше нормативного значения. Спермограмма может показать, что у пациента имеется не одно изолированное нарушение сперматогенеза, а сочетание двух или даже трех. В таком случае название патологии складывается из нескольких:
- Астенотератозооспермия. Низкий показатель подвижности сперматозоидов сочетается с плохой морфологией.
- Олигоастенотератозооспермия. Низкая концентрация сперматозоидов в сочетании с нарушением их подвижности и плохой морфологией.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.