Для успешного зачатия нужно знать сколько живет яйцеклетка после овуляции
Содержание:
- Полезная информация
- Как определить отсутствие овуляции?
- Зачем стимулировать овуляцию?
- Стимуляция овуляции — суть метода
- В нашей клинике в Москве мы применяем следующие протоколы стимуляции овуляции
- Стоимость стимуляции овуляции перед ЭКО
- Можно ли родить после 40 с ЭКО?
- Виды нарушений менструального цикла
- Сколько живет яйцеклетка после овуляции в организме?
- Как уточнить, сколько времени живет яйцеклетка после овуляции
- Когда производить зачатие
- Поздняя и двойная овуляция
- Почему тесты на беременность «не срабатывают»?
- Осложнения при ЭКО
- Причины и факторы риска
- Что делать женщине, которая не знает дату последней менструации?
- Нормы женского цикла
- Как происходит заморозка яйцеклеток?
- Когда может произойти зачатие?
Полезная информация
Как определить отсутствие овуляции?
О методах определения наличия овуляции мы подробно писали здесь:
Если коротко, то заподозрить отсутствие овуляции можно по результатам измерения базальной температуры в период планирования беременности (например, не изменяется в цикле), по нарушению регулярности цикла, по изменению характера менструаций (скудные или наоборот, обильные). Если есть проблемы с зачатием, и при этом к вам относится что-то из вышеперечисленного, рекомендуем обратиться к врачу-репродуктологу, чтобы разобраться в причинах происходящего.
Зачем стимулировать овуляцию?
Надо понимать, что стимул создается искусственно. Стимуляция не устраняет причины, которые привели к отсутствию овуляции, но позволяет получить яйцеклетки, которые можно использовать для ЭКО.
Стимуляция овуляции может быть рекомендована не только при отсутствии овуляции. Есть и другие показания, связанные с необходимостью повысить вероятность наступления беременности.
Когда может быть рекомендована стимуляция овуляции:
- ановуляция, редкие овуляторные циклы — для получения зрелых яйцеклеток с последующим использованием в протоколе ЭКО и ИКСИ;
- трубный фактор бесплодия (после лапароскопии и восстановления проходимости маточных труб);
- перед искусственной инсеминацией (при нерегулярной или недостаточной овуляции).
Стимуляция овуляции не проводится, если
- есть воспалительные заболевания матки, яичников;
- есть нарушение проходимости маточных труб;
- женщине больше 40 лет.
Стимуляция овуляции — суть метода
Цель: образование зрелой яйцеклетки, способной к оплодотворению, и обеспечение ее выхода из фолликула.
p>Стимуляция овуляции представляет собой прием гормональных препаратов, вид, дозировка и схема приема которых (протокол) подбираются индивидуально для каждой женщины. Эффективность стимулирования оценивается по результатам ультразвукового контроля созревания фолликулов (фолликулометрия).
Перед началом гормональной терапии разрабатывается индивидуальный протокол с учетом всех факторов, способных повлиять на результат: возраста женщины, состояния здоровья (оценить которое предстоит при тщательном обследовании), наличия сопутствующих заболеваний, а также оценивая риски развития синдрома гиперстимуляции яичников.
В нашей клинике в Москве мы применяем следующие протоколы стимуляции овуляции
- стимуляция роста 1–2 фолликулов с применением таблетированных препаратов, блокирующих действие эстрогенов (женских гормонов) — клостилбегита, летрозола и их аналогов либо малых доз фолликулостимулирующего гормона (пурегон, менопур и т. д.).
- Для стимуляции множественного роста фолликулов (в программе ЭКО) используются протоколы с высокими дозами фолликулостимулирующего гормона под прикрытием агонистов или антагонистов релизинг- гормона (диферелина, цетротида).
- Возможны варианты такой стимуляции — длинный и короткий протокол. Первый начинается с 21 дня предыдущего цикла с блокировки активности яичников агонистами релизинг-гормона (диферелин), а потом только проводится стимуляция. Второй начинается со 2–3 дня цикла сразу со стимуляции яичников.
Однако надо учитывать, что метод может применяться не у каждой женщины, поскольку стимулирование имеет противопоказания; существуют также индивидуальные риски. И если такой хорошо зарекомендовавший себя метод, как стимуляция овуляции, не привел к желаемому результату, не стоит отчаиваться, ведь в нашем распоряжении — все возможности современных вспомогательных репродуктивных технологий. Пойдем дальше вместе!
Стоимость стимуляции овуляции перед ЭКО
| Название | Цена |
| Стимуляция суперовуляции | 22000 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Работаем круглосуточно 24/7
Для Вашего удобства мы работаем 24 часа 7 дней в неделю
Индивидуальный подход ко всем пациентам
Мы учитываем особенности каждого пациента и каждой супружеской пары.
Западные стандарты лечения
Все решения находятся в рамках протоколов доказательной медицины.
Сотрудничество с ведущими клиниками
Наши врачи плотно сотрудничают с коллегами из Европы, США и Израиля.
Можно ли родить после 40 с ЭКО?
Мировая статистика показывает, что с первой попытки экстракорпорального оплодотворения беременеет примерно 40% женщин в возрасте до 35 лет, между 35 и 40 годами этот показатель падает до 20-30%, а после 40 лет удачное ЭКО наступало лишь в 5-12% случаев. Имеется достаточно много случаев успешного зачатия, вынашивания ребенка и рождения с использованием ЭКО женщинами старше 50 лет. Однако, в подавляющем большинстве случаев их оплодотворение проводилось с применением донорских яйцеклеток.
Влияние возраста на фертильность женщин складывается из следующих факторов:
- Истощение овариального резерва. У каждой женщины имеется ограниченный ресурс половых клеток в яичниках, из которых созревают фертильные яйцеклетки. Этот резерв постепенно истощается за счет ежемесячной овуляции, которая происходит даже в том случае, если она не вступает в половой контакт. На овариальный ресурс также влияет образ жизни, который ведет женщина, ее подверженность различным стрессовым факторам и т. д.
- Гормональные изменения. С возрастом также изменяется функционирование женской эндокринной системы – в том числе желез, вырабатывающих половые гормоны. Из-за этого постепенно угасает функция яичников, матка со временем становится менее приспособленной к имплантации и вынашиванию ребенка. Даже при успешном зачатии и имплантации эмбриона уменьшается вероятность успешного протекания беременности – она часто заканчивается самопроизвольным абортом или замиранием.
- Накопление генетических ошибок. Со временем в половых клетках накапливаются хромосомные ошибки. Как следствие – яйцеклетки у женщин старше 40 лет либо становятся непригодными для оплодотворения, либо повышают вероятность проявления у плода генетических аномалий.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Из-за этих естественных ограничений, свойственных женской физиологии, во многих странах применение ЭКО после 40 лет запрещено законодательно. В России такого запрета нет – фактически, пройти экстракорпоральное оплодотворение может женщина любого возраста. Однако врач сам вправе решить, имеет ли смысл использовать эту дорогостоящую технологию в каждом конкретном случае, оценив реальные шансы пациентки на успешное зачатие и вынашивание ребенка.
Сокращение фертильности может наблюдаться не только с возрастом. У многих молодых женщин проблемы с половой функцией наблюдаются и в возрасте до 35 лет. Однако в этом случае стоит говорить о влиянии каки-либо заболеваний или внешних негативных факторов (стресса, плохого питания и т. д.). В то же время угасание репродуктивной способности после 35 лет является физиологической нормой.
Виды нарушений менструального цикла
Все виды нарушений менструального цикла зависят от увеличения или уменьшения объема выделяемой крови, изменений в регулярности цикла и чувства болезненности при менструации.
Поэтому можно выделить следующие виды нарушений:
- гипоменструальный синдром — уменьшение менструаций в силу внешних причин;
- олигоменорея — короткое время (2 дня) проявления месячных;
- аменорея — период, когда месячный цикл отсутствует в течение полугода;
- опсоменорея — нарушение, при котором промежуток между циклами больше 5-8 недель;
- гипоменорея — малый объем крови во время месячных;
- спаниоменорея — менструации проходят всего 2-4 раза в год.
Следующее отклонение — это меноррагия, которое проявляется обильными выделениями. Встречаются ее разные формы:
- гиперменорея — большой объем кровопотери в рамках одной менструации;
- пройоменорея — «месячные» проходят часто, примерно через каждые 2 недели;
- полименоррея — длительное и обильное количество выделений во время месячных.
Среди других видов отклонений встречаются:
- метроррагия — кровотечения, проходящие вне цикла и без отторжения эндометрия;
- альгодисменорея — менструации, сопровождающиеся болью;
- межменструальные кровотечения — кровопотери вне цикла;
- кровотечения в менопаузе — потеря крови у возрастных женщин спустя год или больше после климакса.
1
МРТ головного мозга
2
Лабораторная диагностика
3
УЗИ органов малого таза
Сколько живет яйцеклетка после овуляции в организме?
Жизнеспособность яйцеклетки после овуляции зависит от индивидуальных особенностей организма. Сколько часов живет яйцеклетка после овуляции? В среднем она варьируется от 12 до 48 часов. У некоторых женщин половая клетка может жить 2-3 часа, у других – около 3 суток. В некоторых случаях за один менструальный цикл созревает сразу две или три ооцита. Они выходят из фолликула с разницей в 12-24 часов. Именно в этот период женщина становится готовой к зачатию. На этой почве появляется характерная симптоматика:
- Обильные слизистые выделения;
- Шейка матки становится мягкой, зев открывается;
- Усиление сексуальной активности;
- Тяжесть в области придатков;
- Повышение чувствительности груди.
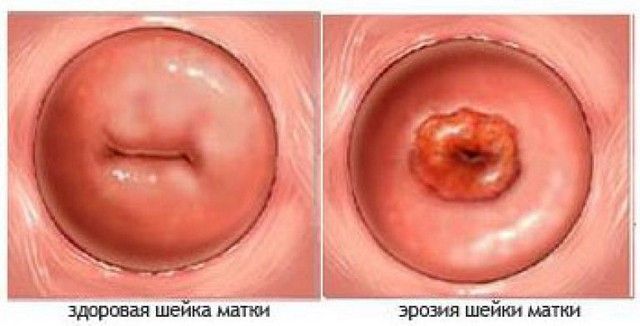
 Шейка матки
Шейка матки
Как уточнить, сколько времени живет яйцеклетка после овуляции
Знание точного срока жизни яйцеклетки очень помогло бы супругам, планирующим беременность. Но, к сожалению, в настоящее время нет доступных методик, позволяющих достоверно и при этом безопасно отследить ее положение и функциональную активность.
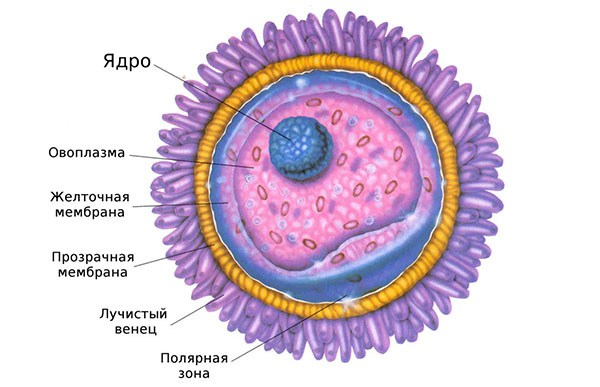
Строение зрелой яйцеклетки
Хотя яйцеклетка и является крупнейшей клеткой человеческого тела, ее размеры недостаточны для достоверной прижизненной визуализации после выхода за пределы яичника. К тому же использующиеся для диагностики овуляции методики не позволяют определить, жив ооцит или уже погиб. Ведь яйцеклетка не совершает активных передвижений. Так что различить пассивный транспорт погибшей клетки и перемещение еще живого ооцита невозможно.
Когда производить зачатие
Ввиду того, сколько часов живет яйцеклетка после овуляции (минимум двенадцать часов), возникает вопрос: когда же осуществлять половой акт с целью зачатия? Дело в том, что в отличие от яйцеклетки, мужские половые клетки – сперматозоиды, живут значительно дольше, примерно трое суток, и это именно после попадания в половые пути женщины. Отсюда можно сделать вывод о том, что время зачатия может быть запланировано за день-два до предполагаемой овуляции, учитывая то, сколько живет созревшая яйцеклетка после овуляции, и то, что сперматозоидам нужно пройти путь от влагалища до маточной трубы для встречи с яйцеклеткой и слияния гамет. Но, также, половой акт возможно осуществить и в день овуляции, но ни как не под «закат» предполагаемой длительности существования яйцеклетки, иначе, она успеет погибнуть еще до встречи со сперматозоидом.
Для того, чтобы правильно подойти к вопросу планирования семьи и не пропустить ту возможность долгожданного зачатия, женщине необходимо следить за своим менструальным циклом, и ежемесячно быть готовой к предстоящей овуляции посредством ее расчета. А рассчитать овуляцию можно посредством онлайн калькулятора, или же проведения рутинных ежедневных экспресс-тестов в домашних условиях, или проводить измерения базальной температуры. Также возможно обратиться к своему врачу, который полностью расскажет обо всех аспектах правильного планирования беременности, сколько живет яйцеклетка после овуляции ответ гинеколога всегда будет наиболее точным. А также, когда приступать к зачатию, и как рассчитать овуляцию, чтоб не пропустить тот самый заветный день.
Поздняя и двойная овуляция
Некоторые женщины утверждают, что им удалось зачать малыша через три дня и даже неделю после овуляции. На самом деле это объясняется поздним разрывом фолликула (это может случиться даже при идеальном цикле): и если бы не возникла беременность, то месячные обязательно бы пришли с задержкой.
Овуляция далеко не у всех наступает на 14-й день цикла, и не всегда она приходится на один и тот же по счёту день, может прийти раньше или позже
Другая причина — двойная овуляция (редкое явление, возникающее из-за стресса, нерегулярной половой жизни, при стимуляции), когда после выхода первого фолликула с яйцеклеткой вышел второй.
После приёма ОК или при стимуляции в один цикл овуляций может произойти несколько
Чаще всего разница во времени между овуляциями составляет около суток. И если зачатие наступило во время второй овуляции, женщина может ошибочно считать, что забеременела через три дня после единственной овуляции.
Женщина может почувствовать первую овуляцию (например, болезненные ощущения в области яичника), а на повторную просто не обратить внимания
Если сроки зачатия до овуляции зависят в основном от жизнеспособности мужской спермы, то фертильный период после выхода созревшей яйцеклетки зависит уже от женщины. Её зрелая половая клетка живёт, по мнению большинства докторов, до двух суток. Однако есть и другие мнения, а также при планировании ребенка стоит знать, что овуляция в текущем цикле может быть поздней или неоднократной.
Почему тесты на беременность «не срабатывают»?
Современные женщины уже привыкли к тому, что в шаговой доступности, в любое время суток, в любой аптеке, можно приобрести тест на определение беременности. Вера тестам практически безукоризненная. Однако, не всегда тесты способны «выдать» положительный результат, не смотря на то, что уже имеется маленький срок беременности.
Подобные «погрешности» могут быть связаны с качеством купленного теста. Принцип действия тестов на определение беременности построен на «улавливании» гормона в моче женщины. Возможно, некоторые фирмы-производители, попросту, экономят на реактивах и выпускают, тем самым, не качественные тесты. Для большей точности результата стоит приобретать три теста разных фирм и разной ценовой категории. Если у вас есть подозрение на маленький срок беременности, проверяя свои подозрения тремя тестами сразу, увеличит процент вероятности полученных данных.
Еще одной причиной, при которой тест на беременность может дать отрицательный результат, служит время проведение теста. Наибольшее содержание гормона, когда еще маленький срок беременности, обнаруживается в утренней моче, чем чаще было мочеиспусканий, тем меньше процент гормона остается. Поэтому, проведение теста на беременность в вечерние часы может дать отрицательный результат, а проведенный повторный тест в утреннее время даст две розовые полоски.
Нельзя исключать и такой вариант, как отсутствие беременности. Имея задержку месячных, чуть более привычного времени, каждая женщина начинает подозревать свой организм в том, что случилось неладное. Первое, что приходит на ум, сделать тест на беременность. Отрицательный результат может либо успокоить, либо вызвать новое подозрение. В этом случае лучше обратиться к врачу и сдать анализ крови на хорионический гонадотропин.
Осложнения при ЭКО
Необходимо также учитывать тот факт, что сама процедура ЭКО может нанести вред организму женщины. Как правило, наибольшую опасность представляет воздействие гормональных препаратов, назначаемых для ускорения роста и созревания фолликулов. При их передозировке, на фоне возможных эндокринных нарушений может возникнуть синдром гиперстимуляции яичников (СГЯ), который проявляется следующими симптомами:
- Болезненными ощущениями, тяжестью, вздутием в животе;
- Отеком нижних конечностей, наружных половых органов или всего тела;
- Общим ухудшением самочувствия пациентки (головокружением, слабостью, головной болью);
- Повышением температуры, снижением кровяного давления, нарушением сердечного ритма, одышкой;
- Тошнотой, рвотой, диареей и т. д.
Эти симптомы могут проявляться в различной степени в зависимости от тяжести СГЯ. Например, в легкой форме синдрома наблюдается только отек нижних конечностей, в средней и тяжелой – всего тела. Чтобы исключить любые негативные последствия, врач перед стимуляцией яичника назначает комплекс диагностических процедур, призванный выявить особенности гормонального фона, возможные сопутствующие заболевания (например, эндокринной системы) и т. д. В случае, если синдром гиперстимуляции все же наступил, специалист может скорректировать или полностью отменить курс гормональной терапии, применить дополнительные меры (плазмаферез, пункцию брюшной полости и т. д.).
К другим осложнениям, связанным непосредственно с самой процедурой экстракорпорального оплодотворения, относятся:
- Кровотечения — при выполнении трансвагинальной пункции яичников возможна перфорация органов малого таза и кишечника, повреждение сосудов;
- Инфекции – в некоторых случаях при пункции фолликулов в малом тазе возможно развитие инфекционных процессов, рецидив воспалений, которыми женщина страдала ранее;
- Многоплодная беременность – при ЭКО вероятность развития этого осложнения, связанного с переносом сразу нескольких эмбрионов, выше в сравнении с общепопуляционной статистикой;
- Внематочная беременность – частота этой патологии при ЭКО составляет примерно 5%, что связано с тем, что бесплодные женщины часто имеют аномалии в строении репродуктивных органов.
Любое из этих осложнений, независимо от вызвавшей их причины, является достаточным основанием для прерывания процедуры ЭКО.
Некоторые патологии, возникающие при экстракорпоральном оплодотворении, напрямую не связаны с этой процедурой, но могут развиться на ее фоне. Прием гормональных препаратов способен привести к эндокринным нарушениям, спровоцировать аутоиммунные заболевания, обострить хроническое протекание воспалительных процессов и т. д.
Причины и факторы риска
Единственной причиной развития острого лейкоза является злокачественное изменение гена стволовой клетки костного мозга, запускающей кроветворный процесс. Бесконтрольное размножение мутировавших опухолевых клеток приводит к нарушению кроветворения и постепенному вытеснению здоровых клеток злокачественными. Среди факторов, оказывающих негативное влияние на костный мозг и кроветворную систему, наиболее значительными являются:
- высокие дозы радиоактивного излучения;
- некоторые виды химических соединений;
- Т-лимфотропные вирусы;
- курение табака, другие загрязнения воздуха;
- унаследованная предрасположенность к онкопатологиям;
- иммунодефицитные состояния.
Перечисленные факторы характеризуются недостаточной активностью иммунной системы, которая не успевает распознать и уничтожить злокачественные клетки сразу после их появления.
Что делать женщине, которая не знает дату последней менструации?
Для самостоятельного определения даты рождения ребенка в этом случае гестационный круг окажется малоэффективным. Обычно врачи назначают сдачу анализа крови на ХГЧ. Хорионический гонадотропин — гормон, который выделяется в организме женщины после имплантации зародыша в матке на 4 акушерской неделе. Именно с этого момента можно получить максимально достоверные результаты.
При использовании стрип-теста в домашних условиях вторая полоска может быть полупрозрачной. Это свидетельствует либо о негодности теста, либо о незначительном количестве гормона ХГЧ в организме. Для получения достоверных результатов нужно повторить попытку через неделю, если не начнется менструация. Слабо выраженная вторая полоска может проявиться у женщин, принимающих гормональные препараты, вне зависимости от беременности.
Домашний тест показывает только наличие беременности. По результатом биохимического анализа крови определяется ее продолжительность. Не стоит откладывать проверку. Анализ на ХГЧ наиболее достоверен в первые 12 недель. Постепенно уровень гормона снижается, и на более поздних сроках определить время зачатия трудно.
Когда становится известна неделя беременности, можно использовать гестационный круг для вычисления даты родов и определения размеров плода. Для этого достаточно установить стрелку «сегодня» на отметку, соответствующую текущему сроку.
Например, идет 9 неделя. На данном этапе развития эмбрион достиг 23 мм и весит 2 г. Предполагаемая дата родов — 9 сентября. Зеленая стрелка указывает на примерную дату начала последней менструации.
Нормы женского цикла
Женский организм имеет определенный иссякаемый запас яйцеклеток. В норме в первую фазу менструального цикла начинают расти фолликулы, к середине менструального цикла один из них становится лидирующим или доминантным (из него при овуляции выходит яйцеклетка). На месте лопнувшего фолликула образуется желтое тело, которое вырабатывает гормон прогестерон, необходимый для поддержания беременности в случае ее наступления, а если этого не произошло, начинается менструация.
Период от овуляции до менструации является второй фазой, и в норме его длительность составляет 14 дней. Первая же фаза может варьироваться по длительности.
Чтобы знать, как считать менструальный цикл, воспользуйтесь простым правилом — считайте дни от начала одной менструации до первого дня включительно следующей. Этот промежуток составляет от 21 до 33 дней (плюс-минус 3 дня), но чаще всего 28 дней.
Средняя длительность менструаций составляет от 3-х до 8 дней (среднее значение 5 дней).
Потеря крови при менструации в норме составляет от 40 до 80 мл.
Все, что выходит за эти параметры, является нарушением менструального цикла.
Необходимо понимать, что болезненные и обильные менструации — повод обратиться к врачу. Поскольку боли различной интенсивности и слабость из-за избыточной потери крови с последующим падением уровня гемоглобина и железа (постгеморрагическая анемия) могут значительно снижать качество жизни женщины.
1
Кольпоскопия
2
Лечение нарушений менструального цикла
3
Лечение нарушений менструального цикла
Внимание! Не откладывайте поход к врачу! Нарушения менструального цикла говорят о наличии патологических процессов в женском организме и могут привести к бесплодию
Как происходит заморозка яйцеклеток?
Простой жизненный опыт подсказывает нам, что для сохранения тканей и клеток достаточно поместить их в среду с низкой температурой. Так можно сохранить, например, мясо в холодильнике, по тому же принципу некоторые животные возвращаются к жизни после зимовки в состоянии анабиоза. Однако, у этого метода есть несколько недостатков:
- При недостаточно низких температурах живые ткани и клетки сохраняются в течение ограниченного времени;
- При температуре ниже нуля ткани и клетки сохраняются неограниченно долго, однако образующиеся в них микрокристаллы льда разрушают клеточную структуру, вызывая их гибель.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Долгое время эти два недостатка ограничивали применение криоконсервации в медицине вообще и в репродуктологии в частности. Частично обойти их позволяло медленное замораживание биоматериала – постепенное понижение температуры снижало риск образования микрокристаллов льда. Однако, даже в этом случае сохранялось всего 50% из всех замороженных яйцеклеток.
Положение изменилось с появлением криопротекторов – веществ, которые при замерзании образуют аморфную (стекловидную) структуру без микрокристаллов. Именно они позволили вывести замораживание яйцеклеток на новый уровень, обеспечив эффективность и безопасность этой технологии.
В современном виде процесс криоконсервации ооцитов выглядит следующим образом:
- извлеченные из организма женщины яйцеклетки отправляются на предварительное исследование, в ходе которого из них отбираются наиболее жизнеспособные;
- прошедшие отбор ооциты помещаются в тонкостенные стеклянные пробирки и заполняются криопротектором, который постепенно вытесняет из них воду;
- подготовленные таким образом клетки в пробирках помещаются в сосуд Дьюара с жидким азотом, температура которого достигает -196°С, где замораживаются до нужного состояния в течение 2 часов.
Эта технология называется витрификацией или стеклованием (от латинского vitro – «стекло»). При сверхбыстрой заморозке в жидком азоте криопротектор, заполняющий клетку, переходит в твердое аморфное состояние. В таком виде биоматериал может храниться в течение десятилетий без ущерба его фертильности, хотя репродуктологи рекомендуют все же использовать его в течение 5-7 лет с момента заморозки.
Когда может произойти зачатие?
Наиболее благоприятным временем для зачатия считают первые 24 часа после овуляции, когда яйцеклетка пребывает непосредственно в маточных трубах и пассивно продвигается по направлению к матке. Но благодаря высокой продолжительности жизни сперматозоидов значительно расширяется тот период, когда незащищенный половой акт может привести к беременности. Таким периодом считают время с 11 по 18 день месячного цикла (при его продолжительности 28 дней и относительной регулярности).
В напряженных условиях современной жизни у некоторых женщин за один цикл овуляция может происходить дважды или отсутствовать. При колеблющейся продолжительности месячного цикла (от 23 до 35 дней) время выхода яйцеклетки из фолликула трудно установить с точностью. Для этого, кроме календарного метода, используют несколько подходов:
- ежедневно определяют базальную температуру тела (во время овуляции она повышается на 0,5-1 градус);
- проводят тест на овуляцию (выполняется аналогично тесту на беременность );
- отслеживают уровень гормонов в крови;
- наблюдают за характером выделений из влагалища;
- проводят ультразвуковое исследование яичников.
Обычно для успешного зачатия врачи рекомендуют иметь незащищенный секс на протяжении всего менструального цикла через день. В таком случае у 50 % женщин оплодотворение происходит во время ближайшей овуляции.
https://youtube.com/watch?v=ztLZX4vwWWo
Знание о времени наступления овуляции можно использовать не только для планирования беременности, но и для контрацепции. Избегание незащищенных половых контактов в благоприятный для зачатия момент позволяет предотвратить оплодотворение. Но такой подход малоэффективен. Овуляция может сдвигаться во времени на несколько дней в ту или иную сторону, а при нерегулярном месячном цикле точное время ее наступления определить сложно. У некоторых мужчин сперматозоиды способны сохранять жизнеспособность в половых путях женщины несколько дольше — до 1 недели. В редких случаях зачатие ребенка происходит на третий день после овуляции, поскольку яйцеклетка дольше сохранила способность к оплодотворению.