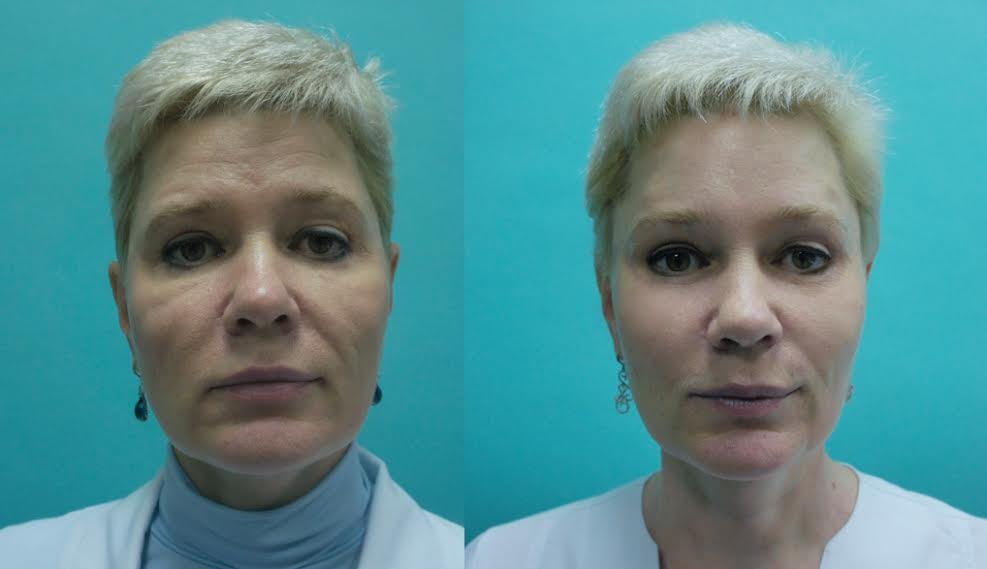
Как избавиться от прыщей на лице
Содержание:
- Стрептодермия у детей
- Профилактика стрептодермии
- Чем опасна стрептодермия
- Осложнение стрептодермии
- Стрептодермия у взрослых
- Диагностика стрептодермии
- Кожные заболевания похожие на стрептодермию
- ФАКТОРЫ РИСКА
- КОГДА ОБРАЩАТЬСЯ К ВРАЧУ?
- Какой врач лечит стрептодермию
- Фототерапия и лазеры при лечении акне
- Необходимые анализы
- МИФЫ О ПРЫЩАХ
- Ключевые факторы образования прыщей –
- ФАКТОРЫ, ВЛИЯЮЩИЕ НА УГРЕВУЮ СЫПЬ
- Что эффективнее борется с прыщами?
- Правильное питание
- Что делать, если лечение от подростковых прыщей не помогает?
- О заболеваниях
- Откуда образуется сыпь
Стрептодермия у детей
Дети чаще взрослых болеют стрептодермией. По статистике каждый десятый ребенок страдает хотя бы раз в жизни этим видом кожного заболевания. Их кожа нежная и плохо защищена, так как иммунитет еще не окреп.
Особенности протекания болезни у детей:
- обычно бывает по типу папуло-эрозивных стрептодермий (чаще у грудничков), не редко в виде стрептококковых импетиго;
- часто болезнь протекает с повышенной температурой тела до 38-39 градусов;
- происходит общая интоксикация организма;
- увеличиваются лимфатические узлы;
- высыпания локализуются на ягодицах, бедрах, промежности, мошонке.
Папуло-эрозивная стрептодермия выглядит в виде синюшно-красноватых пузырьков. Вокруг папул кожа воспаленная и красная. Затем образуются сухие и мокнущие корочки.
Стрептококковое импетиго очень заразное заболевание. Если заболел один ребенок в группе детского сада, обычно потом болеют дети, бывшие в контакте. Гнойнички высыпают на крыльях носа, вокруг рта и на коже лица. Они могут осложняться воспалением лимфатических узлов. Глубоких рубцов после гнойных высыпаний и язвочек не образуется.
Выявляют болезнь у детей путем микроскопии мазков с пораженных участков кожи, а также с помощью бактериологического анализа. Только после получения результатов анализов назначают лечение. Препараты детям выбирают более щадящие и в допустимых дозах. Врач учитывает общее состояние ребенка, индивидуальные особенности организма, так что схема лечения может отличаться от той, что содержится в инструкции к препарату.
Общие пожелания таковы:
- При стрептодермии купать детей запрещается, так как вода способствует распространению инфекции.
- Требуется объяснять ребенку, что расчесывать ранки нельзя. Надо следить за тем, чтобы ногти всегда были подстрижены, а ручки чистые.
- Нательное белье необходимо только из натуральных тканей, менять каждый день.
- Во время лечения исключается сладкое и мучное.
Не стоит допускать ребенка к другим детям, пока он не выздоровеет. И выполнять все предписания, назначенные доктором.
Профилактика стрептодермии
Болезнь может поразить человека в любом возрасте. Нет стопроцентной защиты. Однако, если придерживаться мер профилактики, риск заражения значительно снижается.
Меры таковы:
- соблюдение санитарно-гигиенических правил и норм;
- здоровый образ жизни без вредных привычек, с полноценным сном и правильным режимом отдыха;
- полноценное, сбалансированное питание;
- своевременное лечение зубов и других стоматологических патологий.
Ежедневно необходимо умываться теплой водой, принимать душ. Мыло рекомендуется дегтярное, резорциновое или серное. Следить за чистотой рук и ногтей, менять своевременно нательное белье.
Следует заниматься физкультурой, чаще бывать на свежем воздухе и всячески повышать иммунитет. Если произошло повреждение кожи – царапины, ссадины, сразу же стоит обработать их зеленкой, йодом, перекисью водорода.
Важно также не допускать хронических заболеваний, а если они есть, контролировать состояние здоровья, предупреждая обострения.
Ответы на часто задаваемые вопросы к дерматологу:
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
- С какими симптомами необходимо обратиться к дерматологу?
- Какое оборудование есть в вашей клинике для диагностики кожных заболеваний?
- Как вызвать дерматолога на дом?
- Какие кожные заболевания заразны?
- Помощь дерматолога в клинике
- Помощь дерматолога на дому
- Как записаться к дерматологу?
Чем опасна стрептодермия
Стрептодермия особенно опасна ослабленным людям, тем, кто страдает иммунодефицитом, а также склонным к аллергическим проявлениям. Если человек аллергик, не правильно лечился или обратился за помощью не своевременно, то есть высокий риск осложнений.
К ним относится:
- поражение внутренних органов стафилококками, чаще страдают сердце (миокардит, ревматизм), почки (нефрит) и печень;
- сепсис или заражение крови, если инфекция попадет в кровяное русло;
- лимфодемия;
- глубокие, долго не заживающие язвы;
- поражение плода во время родов, если на теле матери имеются высыпания и язвы;
- внутриутробное заражение ребенка при генерализованной инфекции;
- очень высокая температура (у грудничков);
- дисбактериоз кишечника – при попадании стафилококка в желудочно-кишечный тракт;
- обширные и глубокие опухоли в виде абсцессов.
- тромбофлебиты и т.д.
Еще одним моментом является поражение кожи с образованием рубцов после язв. Этот косметологический дефект остается навсегда и требует дополнительных процедур по выравниванию кожного покрова.
Осложнение стрептодермии
Осложнения стрепдодермии очень опасны, а также нарушают внешний вид кожи. Наиболее частые последствия болезни:
- у детей грудного возраста высокая температура, нарушение микрофлоры кишечника;
- общее заражение крови, особенно при глубоких видах заболевания;
- тромбофлебиты;
- скарлатина;
- фурункулы и флегмоны;
- каплевидный псориаз;
- ревматизм;
- гломерулонефрит;
- обширные абсцессы;
- поражение стафилококком внутренних органов;
- микробная экзема;
- косметические дефекты в виде рубцов.
Осложнением можно считать и хроническую форму заболевания, которая трудно поддается лечению. При снижении иммунитета вновь и вновь поражаются кожные участки, появляются язвы на теле. Они могут держаться месяц даже при медикаментозном лечении.
Стрептодермия у взрослых
У взрослых людей стрептодермия выражается чаще в виде таких заболеваниях кожи:
- рожистое воспаление;
- поверхностная панариция;
- целлюлит;
- заед;
- эктима.
Рожистое воспаление может располагаться на ноге или на лице, реже на туловище. Чаще всего провоцируют болезнь сахарный диабет, тромбофлебит, грибковые заболевания.
Целлюлитная стрептодермия – это вовсе не косметологическая проблема, которую называют тем же словом «целлюлит». Это тяжелое поражение в глубоком кожном покрове и подкожно-жировой клетчатке. Чаще бывает на лице или на ногах.
Подвержены люди с иммунодефицитом, циррозом печени, онкологией, сахарных диабетом и почечной недостаточностью. Целлюлит может осложниться общим заражением крови, абсцессом, тромбофлебитом, лимфангиитом, остеомиелитом и т.д.
При панариции сначала идет покраснение ногтевого валика. Далее, когда болезнь прогрессирует, то появляется нагноение с серозным содержимым. Ноготь окружен болезненным воспалением по типу подковы.
Эктима или язвенная стрептодермия чаще поражает людей с ослабленным иммунитетом – хронически больных людей, страдающих иммунодефицитом, алкоголизмом и т.д. Как правило очаги поражения возникают на ногах. Появляются гнойные язвы, которые через несколько дней покрываются коркой. Если задеть язву, то она может кровоточить. Язва долго не проходит. Лечить приходится примерно месяц. После исчезновения язвы на ее месте образуется грубый рубец.
Диагностика стрептодермии
При кожных заболеваниях надо обращаться за медицинской помощью. Врач направит на анализы и сможет подтвердить диагноз. От этого зависит схема лечения и ее эффективность. Методы диагностики таковы:
- Анамнез. Вначале дерматолог задает вопросы, когда началось заболевание. Он спросит также о вредных привычках, хронических заболеваниях, о социально-бытовых условиях и так далее.
- Врач осматривает пораженные участки, оценивает локализацию, вид высыпаний, степень распространённости.
- Бактериологическое исследование. На бактериологический посев берется содержимое папул, язвочек. Во время этого теста специалист также определяет чувствительность бактерии к тем или иным антибиотикам. Это помогает сделать правильный выбор препарата для лечения.
Дополнительные анализы делают при необходимости. Это может быть общий и биохимический анализ крови, кровь на гормоны щитовидной железы, кровь на сифилис и ВИЧ. Общий анализ мочи и анализ кала на яйца глистов.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Кожные заболевания похожие на стрептодермию
Диагноз стрептодермии устанавливается не только по внешним проявлениям болезни, а на основе анализов. Есть другие кожные патологии, по внешним признакам очень схожие. Схема лечения для них совершенно иная:
- Атопический (аллергический) дерматит. Высыпания похожи на стрептодермию. Однако кожа зудит не только в области высыпаний. Признаки интоксикации отсутствуют. В анамнезе будет выявлена аллергия. Появляется болезнь при контакте с аллергеном.
- Экзема. Также появляются участки кожи с покраснением или посинением. Место поражения зудит. Больной ощущает постоянный сильный зуд. Появляется при контакте с аллергеном или является осложнением при хронической стрептодермии.
- Опоясывающий лишай или герпес. Это вирусное заболевание, вызываемое вирусом герпеса. Высыпания в области живота, пояса, далее распространяется по всему телу. Начинается с высокой температуры, головной боли, слабости. Гнойнички имеют внутри прозрачную жидкость, они группируются, создавая островки. Опоясывающий лишай вызывает очень болезненное состояния, даже иногда требуется обезболивание сильнодействующими препаратами.
- Ветрянка. Это вирусное заболевание. Начало быстрое, высыпания возникают на разных участках тела и быстро распространяются повсюду. Гнойнички содержат внутри прозрачное содержимое. Болезнь протекает с общей интоксикацией организма, лихорадкой и повышенной температурой тела. Если появляется гной и желтая корочка, значит, присоединилась бактериальная инфекция.
- Стафилококковая пиодермия. Она разрушает сальные железы и может перерасти в фурункулез. Наиболее подвержены лобок, волосистая часть головы, конечности, подбородок.
- Отрубевидный лишай. Он характеризуется наличием розовых, красных или коричневых пятен. Иногда они бывают белого цвета. Кожа в месте поражения шелушится. Если капнуть йод на пятно, то оно окрасится в более интенсивный цвет. Обычно таким образом распознают именно этот вид лишая.
Если и другие кожные заболевания, которых насчитывается десятки. Требуется тщательное исследование, чтобы установить вирусную, грибковую, бактериальную сущность болезни.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология — наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
ФАКТОРЫ РИСКА
Возраст. Люди всех возрастов могут быть подвержены угревой сыпи, но наиболее часто она встречается в подростковом возрасте.
Гормональные изменения. Такие изменения характерны для подростков обоего пола и взрослых женщин, а также людей, принимающих некоторые лекарства (в том числе содержащие кортикостероиды, андрогены или литий).
Семейная история. Генетика играет определенную роль в образовании акне. Если у обоих родителей были прыщи, то, вероятнее всего, они появятся и у детей.
Жирные или маслянистые вещества. Угри могут появляться в месте контакта кожи с лосьонами или кремами на масляной основе, а также с тавотом (густой жирной смазкой, применяемой в слесарных мастерских) или с жировыми аэрозолями (на кухне, где жарят на масле).
Механическое воздействие на кожу. Может быть вызвано такими предметами, как мобильные телефоны, шлемы, плотные воротники, шарфы или балаклавы, рюкзаки.
Стресс. Сам стресс не вызывает акне, но, может ухудшить течение угревой болезни.
КОГДА ОБРАЩАТЬСЯ К ВРАЧУ?
Если средства по уходу за кожей не помогают, угревая сыпь не исчезает, а наоборот, приобретает признаки затяжного или тяжелого течения, обращайтесь к врачу дерматологу. Он подберёт адекватную терапию.
Многие женщины в течение десятилетий страдают от угрей, регулярно появляющихся за неделю до менструации. Этот тип акне, как правило, самопроизвольно исчезает после начала приёма гормональных контрацептивов.
У пожилых людей внезапное начало тяжелого акне может сигнализировать о появлении иного серьёзного заболевания, требующего квалифицированной медицинской помощи.
Дерматологи Клиники доктора Филатова предупреждают, что некоторые популярные лосьоны для очистки кожи от угрей могут стать причиной серьезной воспалительно-аллергической реакции кожи, требующей неотложной медицинской помощи. Такая помощь понадобится, если после использования этих средств вы почувствовали:
- слабость
- затрудненное дыхание
- отек глаз, лица, губ или языка
- стеснение или першение в горле, зуд в ушах
Какой врач лечит стрептодермию
Стрептодермию лечит врач-дерматолог. Дерматологом является узкий специалист профильного образования, который выявляет и лечит кожные заболевания. В нашей клинике прием ведет врач-дерматолог с большим стажем работы, прошедший дополнительные курсы повышения квалификации по современным методикам лечения.
Он специализируется на приеме взрослых и детей. Все услуги сертифицированы.
Во время приема врач собирает анамнез – информацию о характере течения болезни, о хронических заболеваниях, аллергических реакциях и так далее. Далее он осматривает пораженные участки, делает выводы и направляет на дальнейшие лабораторные исследования.
По результатам анализов доктор ставить окончательный диагноз и назначает лечение.
Он также рекомендует определенную диету, объясняет необходимый режим труда и отдыха.
Если следовать рекомендациям врача и вовремя обращаться за лечением, то потребуется 7-10 дней, чтобы полностью выздороветь.
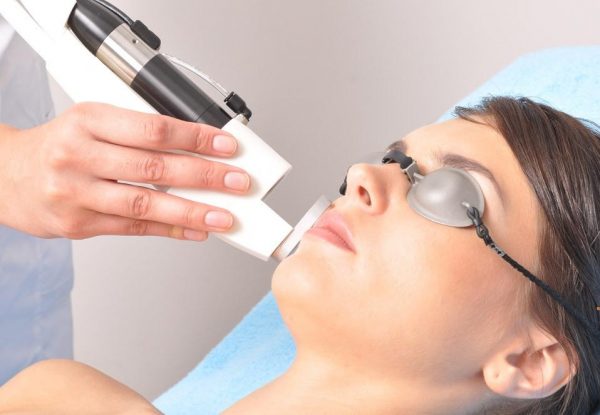
Фототерапия и лазеры при лечении акне
Фототерапия и лазеры для лечения акне эксплуатируют – либо эндогенные порфирины, содержащиеся в P.acnes, либо на кожу перед процедурой дополнительно наносят источники экзогенных порфиринов. Порфирины имеют свойство поглощать свет в синих областях спектра (длина волны 415 нм), что приводит к образованию нестабильного кислорода и как следствие – к разрушению патогенных бактерий P.acnes. FDA рекомендует аппараты Lumenis (например, модуль IPL аппарата M-22), которые используют высокоинтенсивный свет синей части спектра – для лечения папуло-пустулезной формы акне, т.е. прыщей.
Свет красной части спектра также может быть полезен, т.к. в сравнении с синим светом – он обладает более сильным противовоспалительным действием (хотя и в меньшей степени воздействует на порфирины). Поэтому комбинация света синего и красного частей спектра – будет еще полезнее. Процедуры на лице проводятся 2 раза в неделю по 15 минут. По данным учебника по дерматологии «Fitzpatrick’s Dermatology» – после 4 недельного курса терапии у 80% пациентов количество прыщей снизилось на 60%. Но при отсутствии поддерживающих процедур их количество возвращается к исходному – в течение 3-6 месяцев.
Фотодинамическая терапия имеет еще большую эффективность при лечении прыщей. Она заключается в нанесении на кожу экзогенных порфиринов за 1 час до процедуры (аминолевулиновой кислоты/ АЛК), после чего происходит воздействие источника света большой мощности. В качестве последнего могут выступать – импульсные лазеры на красителе, интенсивный импульсный свет или широкополосный источник света красной части спектра. АЛК метаболизируется в сальных железах и волосяном фолликуле до порфиринов, которые при воздействии света приводят к выделению нестабильного кислорода, повреждающего сальные железы. Несколько процедур фотодинамической терапии могут дать улучшение до 5 месяцев.
Импульсный КТР-лазер (длина волны 532 нм) – также приводит к уменьшению количества прыщей примерно на 40%. Использование этого лазера 2 раза в неделю в течение 2 недель, т.е. всего необходимо 4 процедуры). Кроме того, некоторые из неабляционных инфракрасных лазеров с длинной волны 1450 нм и 1320 нм – также могут быть полезны для лечения прыщей, т.к. они вызывают термическое повреждение сальных желез. Однако, любой из этих лазеров требует курса из нескольких процедур (при этом улучшение сохраняется примерно до 6 месяцев).
Одним из новейших устройств для лечения акне является аппарат Isolaz (компании Solta Medical). Насадка аппарата выполнена в виде фото-пневматического устройства, которое создает отрицательное давление, высасывающее жировой секрет из устьев волосяных фолликулов. Сразу после этого включается широкополосный импульсный свет (длина волн от 400 до 1200 нм), который воздействует на порфирины P.acnes, уничтожая эти бактерии, а также оказывает противовоспалительное действие.
Что дают фототерапия и лазеры?
Регулярное применение курсами позволяет не только улучшить течение акне, уменьшив этим количество воспалительных элементов. Применение фототерапия (IPL) и лазеров курсами – часто позволяет избежать необходимости применения пероральных средств (антибиотиков, изотретиноина), а также связанных с ними многочисленных побочных эффектов. Но стоимость такого лечения высока. Надеемся, что наша статья на тему: Как убрать прыщи на лице – оказалась вам полезной!
1. Учебник по дерматологии «Fitzpatrick’s Dermatology» (8 издание),2. «Современные методы лечения и реабилитации больных с вульгарными угрями» (Баринова), 3. «Акне с позиции доказательной медицины» (Анисимова), 4. «Клеточные механизмы барьерно-защитных функций кожи и их нарушения при кожных заболеваниях» (Меделец).
Необходимые анализы
Обследования, которые должен пройти пациент, назначаются врачом-дерматологом. Только он сможет точно оценить состояние кожи пациента и назначить определенное количество обследований. Многое в этом случае зависит от степени запущенности болезни, возраста и пола пациента, а также от наличия возможных противопоказаний.
Вот так выглядит общий набор обследований:
- клинический анализ крови и определение уровня сахара;
- анализ мочи;
- посев на флору, с которым также определяется и чувствительность к отдельным видам антибиотиков;
- взятие соскоба на демодекоз;
- обязательная консультация у гинеколога или уролога-андролога, эндокринолога, гастроэнтеролога и психолога при необходимости.
Врач может назначить проведение УЗИ разных органов и забор крови на биохимический анализ
Также стоит обратить внимание, что девушкам для более точного определения проблем с кожей следует сдать анализы на половые гормоны на пятый-седьмой день менструального цикла, а затем повторить процедуру на 21-23-й день
Если врач грамотно контролировал состояние пациента на протяжении всей терапии, то эффект от лечения останется навсегда. Однако бывают и тяжелые случаи, когда людям приходится обращаться к врачам за повторной помощью. Здесь помогают новые курсы терапии и дополнительные обследования.
pixabay.com  / 
МИФЫ О ПРЫЩАХ
Факторы, которые мало влияют на акне:
Жирная пища. Потребление жирной пищи практически не влияет на акне. А вот работа на кухне с посудой для жарки — может, потому что масляная аэрозоль в воздухе прилипает к коже и блокирует волосяные фолликулы, что раздражает кожу и способствует появлению прыщей.
Гигиена. Угревая сыпь не связана с грязной кожей. И даже наоборот, слишком жесткая очистка кожи едким мылом или активными химическими веществами раздражает эпидермис и может усугубить акне.
Косметика. Косметика не обязательно ухудшает акне, особенно если вы используете безмасляный макияж, который не забивает поры. Такая косметика также не мешает эффективности препаратов от угревой сыпи
Ключевые факторы образования прыщей –
Наверное, вы уже поняли, что гиперпродукция секрета сальных желез является одной из главных причин того – почему появляются прыщи на лице. Но этот фактор далеко не единственный
Сюда же необходимо отнести и процесс фолликулярного гиперкератоза, и кроме того немаловажно значение имеют бактерии Propionibacterium acne (P.acne), которые обитают как на поверхности кожи, так и в дальнейшем и в протоках сальных желез
Гиперпродукция секрета сальных желез – к ней приводит повышенная выработка андрогенов, а также повышенная чувствительность рецепторов сальных желез к андрогенам
Выше мы уже описали этот процесс, но как оказалось – важно тут не только то, что происходит увеличение продукции секрета сальных желез. Очень важным моментом является изменение химического состава секрета сальных желез (себума)
В частности на фоне увеличения секреции происходит уменьшение содержания в себуме линолевой кислоты.Функция последней заключается в регуляции процессов дифференцировки и слущивания фолликулярных и эпидермальных кератиноцитов. Из эпидермальных кератиноцитов состоит роговой слой эпидермиса кожи, а фолликулярные кератиноциты выстилают просвет волосяного фолликула. Уменьшение содержания линолевой кислоты в себуме вызывает фолликулярный гиперкератоз, являющийся одним из самых важных факторов развития угрей и прыщей (о фолликулярном гиперкератозе мы расскажем ниже).
Одновременно с уменьшением концентрации линолевой кислоты – в себуме увеличивается содержание ненасыщенных жирных кислот (с 5 до 20%). Такие кислоты комедогенны и также способствуют развитию фолликулярного гиперкератоза и началу воспаления. И последнее – увеличении секреции себума также приводит и к тому, что фолликулярные кератиноциты начинают высвобождать медиатор воспаления под названием ИЛ-1α (интерлейкин-1α). Этот медиатор также способствует фолликулярному гиперкератозу и развитию воспаления.
Фолликулярный гиперкератоз – просвет волосяного фолликула покрыт слоями фолликулярных кератиноцитов разной степени дифференцировки. При обновлении их клеточных слоев происходит постоянный процесс слущивания их поверхностного слоя. Низкая концентрация линолевой кислоты в себуме приводит – 1) к гиперпролиферации фолликулярных кератиноцитов, т.е. к резкому увеличению количества их слоев и их толщины, 2) к нарушению слущивания кератиноцитов в просвет волосяного фолликула.Фолликулярный гиперкератоз вместе с увеличением выработки себума и приводят к образованию в просвете фолликулов жировых пробок (комедонов), обструкции фолликулов и началу воспалительного процесса. Причем, на первом этапе воспаление не связано с резким ростом численности бактерии P.acne в просвете фолликула и его повреждением, а связано – с выработкой интерлейкин-1α фолликулярными кератиноцитами, а также с увеличением концентрации свободных жирных кислот.
Наличие и активность бактерии «P.acnes» – бактерия Propionibacterium acnes (и в меньшей мере Staphylococcus epidermidis) – являются главными микроорганизмами, которые участвуют в формировании прыщей. Эти бактерии являются представителями нормальной условно-патогенной флоры кожи, которая в том числе присутствует на коже и у людей без симптомов акне. Долгое время значение этих бактерий недооценивалось, например, считалось, что они ответственны только за развитие локального воспаления в волосяном фолликуле. Однако, эта бактерия влияет и на образование самих комедонов (угрей).В частности увеличение содержания в себуме свободных ненасыщенных жирных кислот – происходит в именно благодаря ферментам (липазам) этих бактерий. Эти ферменты расщепляют ди- и три-глицериды, содержащиеся в секрете сальных желез, до свободных жирных кислот. А как мы уже говорили выше – свободные жирные кислоты комедогенны, способствуют фолликулярному гиперкератозу и развитию воспаления. Кроме того, перечисленные бактерии выделяет энзимы, которые в дальнейшем приводят к разрыву стенок волосяного фолликула – в результате чего всё содержимое фолликула изливается в окружающие ткани, что приводит уже к выраженной локальной воспалительной реакции.
Какие факторы могут усугубить появление прыщей –
- использование комедогенной косметики,
- недостаточное очищение кожи от водо- и жиро-растворимых загрязнений,
- медицинские препараты (преднизолон, стероидные гормоны, препараты с литием, противосудорожные средства, йодиды и бромиды),
- активное потоотделение.
ФАКТОРЫ, ВЛИЯЮЩИЕ НА УГРЕВУЮ СЫПЬ
Гормоны. Андрогены (мужские половые гормоны), уровень которых увеличивается как у мальчиков, так и у девочек во время полового созревания, заставляют сальные железы производить больше жирового секрета. Гормональные изменения, связанные с беременностью и использованием оральных контрацептивов, также могут оказывать влияние на выработку кожного сала. При этом низкое количество андрогенов, циркулирующих в крови женщины, также может способствовать образованию акне. Кроме того, изменения гормонального фона могут быть связаны с такими опасными заболеваниями, как поликистоз яичников, врождённая гиперплазия надпочечников и др. Поэтому, одним из обязательных диагностических приёмов является лабораторное изучение гормонального фона пациента с угревой сыпью.
Лекарства. Например, содержащие кортикостероиды, тестостерон или литий.
Диета. Исследования показывают, что некоторые продукты, в том числе обезжиренное молоко и богатые углеводами продукты — такие как хлеб, рогалики и чипсы — могут усиливать акне. Сюда же относится и многими любимый шоколад.
Стресс. Стресс может усиливать угревую сыпь и ухудшать общее состояние кожи.
Что эффективнее борется с прыщами?
Как нам рассказала доктор, на данный момент лечение прыщей ретиноидами (синтетическими производными витамина А) можно назвать самым лучшим вариантом благодаря своей эффективности. Остальные лекарственные препараты служат лишь дополнением к основной терапии или их применяют в том случае, когда у пациента выявляется непереносимость ретиноидов.
Доктор обратила внимание, что для лечения подходит не любой витамин А. Для борьбы с акне нужны определенные группы
Но как же они все-таки работают?
Как оказалось, эти вещества способны хорошо отшелушивать эпидермис. Благодаря этому существующие комедоны быстро устраняются, а новые уже не образуются. Исчезают закупорки сальных желез. Как вы понимаете, кожа начинает лучше воспринимать лекарственные препараты: они беспрепятственно проникают в самые глубокие слои эпидермиса и способствует уменьшению воспалительных процессов.
Но это еще не все: по словам врача, ретиноиды не только могут отшелушивать кожу и очищать ее, но и запускают активные восстановительные процессы, которые помогают выровнять рельеф и избавиться от пятен.
pixabay.com  / 
Правильное питание
Кожа во многом отображает наш образ жизни. При злоупотреблении жареной и жирной пищей токсины, попадающие в кровь, негативно влияют на состоянии тканей. Врачи рекомендуют придерживаться здорового питания, употреблять достаточное количество белков, сложных углеводов и клетчатки. Последняя обеспечивает нормальную работу ЖКТ, препятствует образованию запоров, что также положительно сказывается на здоровье кожи.
По возможности нужно отказаться от копченостей, майонеза, шоколада, полуфабрикатов. Негативно на внешнем виде отражаются и обилие мучных продуктов, и чрезмерное употребление сахара. Часто ограничения в сладком дают быстрый и видимый результат.
Что делать, если лечение от подростковых прыщей не помогает?
Иногда люди совсем отчаиваются, поскольку ни терапия, ни какие-то народные методы не дают результата в борьбе с высыпаниями на коже. По словам доктора, лечение угрей — кропотливый и длительный процесс. Если терапия подобрана верно, то эффект наступает уже через один-два месяца
Здесь важно наблюдаться у одного врача, посещать консультации и процедуры в назначенные сроки и, конечно, соблюдать все рекомендации
Формула эффективного лечения: профессиональный врач + дисциплинированный пациент = отличный результат.
Как отметила специалист, лечение угревой болезни должно быть комплексное. Его необходимо корректировать в процессе в зависимости от клинических проявлений, сопутствующих заболеваний и переносимости препаратов и их эффективности
Она обратила внимание, что лечение у косметолога — это тупиковый путь
«Идеальный вариант когда вы поддерживаете связь и всегда можете обратиться с вопросом. Эта болезнь без преувеличений оставляет неизгладимый след на коже и в душе у человека. Поэтому угревую болезнь нужно лечить у врачей-дерматологов», — указала она.
Поэтому при лечении акне нужно соблюдать рекомендации доктора, вести правильный образ жизни и, конечно, настроиться исключительно на положительный лад. Тогда все точно получится.
О заболеваниях
Сыпь на ягодицах может появиться, когда человек подхватывает менингококковую инфекцию. Иногда такая инфекция может проявляться в виде красных папул и уже после становится геморрагической – в виде подкожных излияний. Непосредственное начало такие высыпания берут на нижних конечностях и затем поднимаются выше. Обычно во время подобной сыпи поднимается также температура, человек чувствовать даже тошноту и рвоту.
Нельзя не упомянуть об аллергических заболеваниях, которые сопровождаются сыпью на ягодицах. К примеру, у детей случается атопический дерматит, имеющий врожденный характер. Возникшие пятна с папулами нередко впоследствии соединяются вместе и на их месте появляются пузырьки, которые лопаются и формируют сухую корочку.
Достаточно часто встречаемым видом высыпания в области ягодиц может оказаться крапивница. Она может появляться в виде красно-розовых пятен, могущих оперативно распространяться и даже сливаться друг с другом. Начинаться такие высыпания могут внезапно, но и исчезать могут также оперативно.
Не следует игнорировать появление высыпаний – сразу же принимайте определенные контрмеры, связанные, прежде всего, с обнаружением причины возникновения сыпи и — уже затем – устранением данной причины. Самостоятельное лечение может ничем хорошим не закончиться, а потому лучше сразу обратиться к опытному профессионалу.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Откуда образуется сыпь
Если говорить о причинах сыпи на коже подростка, которому еще не исполнилось одного года, то они связаны с:
- Потницей;
- Аллергическими реакциями;
- Опрелостями.
Еще подросток нередко может страдать от потницы. Она представлена россыпью небольших волдырей, имеющих красный цвет и локализирующихся внутри кожных складок.
Могут также возникать опрелости, связанные с чувствительностью кожи у подростка. Это влажная и уже отекшая кожа, которая расположена в разных складках. Иногда они появляются, как результат грибковой инфекции и выглядят в виде шелушащейся кожи, имеющей белые отложения. При возникновении в зоне ягодиц, опрелости иногда становятся ягодичной эритемой в виде скопления небольших эрозий с узелками.
Немаловажной причиной возникновения сыпи у подростка может стать аллергия, связанная с принимаемой пищей или лекарственными препаратами. Тогда страдает кожа лица: например, молочный струп, как аллергия на материнское молоко вызывает покраснение и шершавость кожи
Еще может пострадать кожа на голове под волосами – появятся чешуйки, начнет шелушиться. Наконец, даже участки кожи в области спины, а также груди могут пострадать из-за крапивницы, выраженной зудящими розовыми волдырями.
Главное – вовремя обнаружить высыпание и не проигнорировать ее, определив причину и начав правильное лечение.