Беременность и рубец на матке
Содержание:
- Когда делают 3 скрининг при беременности
- Как лечат аффективные расстройства
- Симптомы и признаки
- Описание проблемы
- Диагностика и лечение тахикардии
- Когда делать плановое кесарево сечению собаке и кошеке?
- Физическая терапия
- Почему возникает
- На ранних сроках
- Синусовый ритм сердца и синусовая тахикардия
- Как принимать валерьянку при беременности?
- Чем опасна тахикардия во время вынашивания ребенка?
- Прогноз и возможные осложнения
- Почему тахикардия опасна для здоровья
Когда делают 3 скрининг при беременности
Обследование входит в перечень обязательных медицинских процедур, которые должна пройти будущая мама после 28 недель беременности. На каком сроке какие процедуры будут проводиться, расскажет врач, так как с приближением родов используются разные методы диагностики.
Посещать врача нужно каждые две недели. На каждом приеме специалист будет оценивать развитие младенца и здоровье женщины. Врач измеряет:
• окружность животика;
• высоту дна матки;
• ощупывает живот для определения тонуса матки;
• контролирует биение сердца младенца с помощью специальной трубки — стетоскопа.
Данные записывают в карточку беременной и сравнивают на каждом приеме. Фиксация и оценка результатов позволяет врачу контролировать здоровое течение беременности, а если какие-то показатели кажутся подозрительными, назначить дополнительное обследование.
С 36 недели посещать гинеколога нужно каждую неделю. Протокол обследования при физиологичном течении беременности не меняется
А наблюдения врача приобретают исключительную важность. Ведь с каждым днем малыш растет, что отражается на самочувствии будущей мамы
В третьем триместре вес плода еженедельно увеличивается на 200-300 граммов. Матка давит на внутренние органы женщины, потому регулярные позывы к мочеиспусканию, тяжесть в ногах и отеки, боль в спине — частые спутники беременных в этот период
При этом важно не допустить развития патологий: предлежания плаценты, преэклампсии. Или выявить их раннем этапе, чтобы снизить риск опасных последствий для мамы и малыша.
pixabay.com  / Profile
Как лечат аффективные расстройства
Выявлением и лечением аффективных расстройств занимается врач психиатр или психотерапевт, но большинство таких расстройств, с успехом, лечится в домашних условиях.
В тяжелых случаях, при развитии аффективного психоза (грубые нарушения поведения со снижением критического отношения к себе) требуется госпитализация.
Залогом успешного лечения является качественная диагностика заболевшего. Помимо осмотра врачом используются психометрические исследования (патопсихологическое, нейропсихологическое исследование), анализы крови и мочи, аппаратные исследования (электроэнцефалография, томография).
Основа лечения аффективной патологии традиционно является фармакотерапия (нейрометаболическая терапия, нормотимики, антидепрессанты, нейролептики и др.).
В последнее время накоплен положительный опыт в применении физиотерапии (магнитостимуляция), психотерапевтических методик (когнитивная терапия, БОС-тренинги, групповые занятия), диетотерапии, светолечения, депривации сна, применяемых самостоятельно или в сочетании с лекарственной терапией.
При резистентности (устойчивости) к традиционным методам лечения применяются специальные антирезистентные методики, шоковые методы лечения (инсулиновая терапия, электросудорожная терапия)
Симптомы и признаки
Главный признак тахикардии – это учащенный пульс. Сейчас его всегда можно измерить самостоятельно при помощи фитнес-браслета или обычного электронного тонометра. Это наиболее точный и достоверный признак повышения частоты сердечных сокращений.
Кроме того, у женщины появляются субъективные симптомы:
- Ощущение сердцебиения;
- Одышка;
- Слабость;
- Головокружение;
- Тошнота и др.
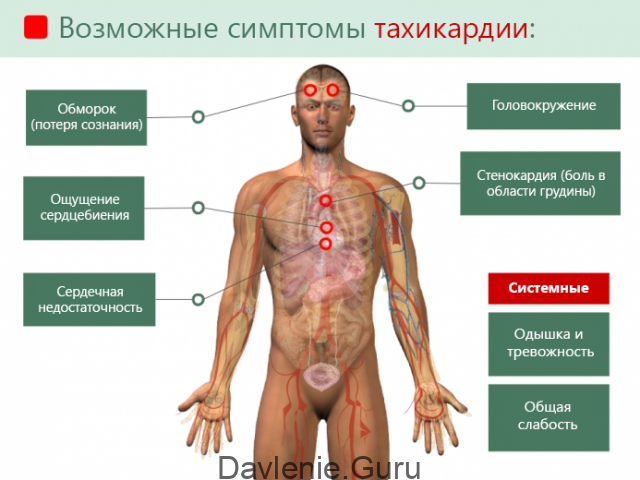
Они могут встречаться как все вместе, так и по отдельности. Наиболее характерными из них являются сердцебиение и одышка.
При патологической тахикардии они появляются внезапно, без каких-либо видимых причин, и могут продолжаться от нескольких минут до нескольких часов и даже дней. При возникновении таких приступов, а также при длительно не проходящей постоянной тахикардии следует как можно быстрее показаться врачу.
Описание проблемы
Тахикардия — это следствие, симптом, сопровождающий множество болезней, сама по себе она не является отдельно классифицированным заболеванием. В частности, в период беременности тахикардия может возникать по причине чрезмерных нагрузок на сердце, которым подвергается женский организм в это время, или может быть обусловлена более высоким содержанием гормонов.
Также факторами, могущими спровоцировать учащенное сердцебиение, могут быть лишний вес, обычные спутники беременности — анемия или гипотония. Само собой, влияние оказывает алкоголь, курение и употребление кофеин содержащих продуктов, употребление сужающих сосуды медицинских препаратов.
При тахикардии частота биений сердца превышает 90 ударов в минуту. При беременности, как правило, это явление характерно после 11 недели и пика достигает после шести месяцев. Причин, способствующих возникновению тахикардии у беременных множество. Это возросшая нагрузка, естественные изменения в пищеварении и обмене веществ, стресс, волнение, общее физическое и эмоциональное напряжение, аллергия.
Однако, не стоит воспринимать тахикардию как явление, характерное именно для беременности, как естественное. Да, оно естественное, но в период повышенных нагрузок, когда организм постоянно находится в состоянии стресса, вполне могут проявиться болезни, о которых до беременности женщина даже и не думала. Поэтому при частых приступах необходимо немедленно проконсультироваться с врачом, для того, чтобы выявить возможные болезни и своевременно принять соответствующие профилактические меры или начать лечение.
Диагностика и лечение тахикардии
Вы испытываете учащенное сердцебиение, что делать в этой ситуации? Ответ прост – обратиться к кардиологу. Первым делом врач проведет точную диагностику. Начинается она с подробного опроса пациента
Врачу важно услышать обо всех имеющихся жалобах, а также о хронических заболеваниях, наследственности и пр. Главный метод обследования – ЭКГ. В настоящее время имеется современная аппаратура для получения ЭКГ-данных
С помощью неё максимально точно определяется любая аритмия сердца. Правильный анализ ЭКГ имеет особое значение, поэтому расшифровку полученных данных проводит опытный кардиолог. В ряде случаев для уточнения диагноза требуются другие методы обследования пациента: эхокардиограмма, Холтеровское мониторирование ЭКГ и пр. Нельзя забывать о дополнительных методах исследования: анализы крови, УЗИ щитовидной железы и т.д.
В Клинике ЭКСПЕРТ возможен весь необходимый комплекс диагностических мероприятий. Имеется современная аппаратура для ЭКГ, поэтому кардиолог всегда поставит быстро и точно диагноз.
Когда делать плановое кесарево сечению собаке и кошеке?
Точный и правильный подбор времени проведения кесарева сечения у собаки или кошки – залог благополучного исхода операции для самки и для детенышей. Так например плацента уже за 2 дня до предполагаемых родов перестает давать достаточное количество питательных веществ плодам и задержка в проведении кесарева сечения может привести к смерти плодов.
В норме беременность у собак и кошек может длиться от 57 до 72 дней и считать ее началом первую вязку неправильно. Правильно у животных, используемых в воспроизведении, измерять уровень прогестерона и лютеинизирующего гормона в течение всего цикла и беременности. Так началом можно считать преовуляционный всплеск лютеинизирующего гормона, а поднятие прогестерона до 1,5нг/мл и более чем в 2 раза относительно периода перед вязкой в 90% случаев говорит о начале родов в течение 2х дней. А непосредственно перед родами уровень прогестерона резко падает. Плановое кесарево сечение можно проводить через 63 дня после всплеска лютеинизирующего гормона. На практике применим подход с измерением температуры тела самки, так за сутки до родов ректальная температура снижается ниже 37,8 грЦ.
УЗИ для определения времени родов может применяться, но обычно используется для контроля состояния плодов: их развития и жизнеспособности. По УЗИ количество плодов определяется весьма не точно.
Рентген используется во время беременности у животных и не вредит ни самке, ни плодам. По окостенению скелета плодов можно говорить о периоде беременности. Так лопатка, бедренная и плечевая кости начинают визуализироваться на рентгеновских снимках между 46 и 51 днем; ребра и таз между 53 и 59 днями; дистальные конечности и хвостовые позвонки с 55 до 64 дня. По рентгену можно точно сказать количество плодов и их размер относительно тазового канала, чтобы прогнозировать, смогут ли они выйти естественным путем или придется выполнять кесарево сечение.
Когда надо проводить экстренное кесарево сечение собаке или кошке?
Наиболее часто затрудненные роды встречаются у английских бульдогов, бостон терьеров, мопсов, французских бульдогов, боксеров, ши-тцу, йоркширских терьеров и лабрадоров. Наиболее часто встречается первичная слабость матки и неправильное положение плода.
К материнским факторам, вызывающим затрудненные роды относятся:
- сужение таза вследствие ранее перенесенных переломов;
- новообразования и стриктуры влагалища или матки;
- стресс во время родов.
Слабая родовая деятельность или хаотичные сокращения мускулатуры могут быть наследственными и приводить к смерти плодов из-за отслоения плаценты.
Причины слабой родовой деятельности:
- слишком большие плоды или слишком маленькие;
- гипокальциемия – пониженный ионизированный кальций крови;
- перекрут матки;
- низкая концентрация окситоцина.
Вторично родовая деятельность снижается, когда силы организма иссекают, важную роль в этом процессе играет снижение концентрации кальция в крови
Поэтому важно измерять ионизированный кальций в крови
Неправильное предлежание плода. В случае затрудненных и длительных родов необходимо определить положение плода при помощи рентгена или УЗИ. Нормальным считается положением передними лапами и головой вперед, также задними ногами вперед. Патологическим считается если конечности плода загибаются, если в тело матки входит одновременно 2 плода или один, но в боковом положении.
КОГДА ЖЕ НУЖНО ДЕЛАТЬ СРОЧНОЕ КЕСАРЕВО СЕЧЕНИЕ?
- неправильное положение плода;
- 72 дня со времени вязки;
- родовая деятельность идет, а плод не появляется в течение часа;
- зеленые или черные истечения предшествуют появлению щенка или котенка;
- если рождается мертвый щенок или котенок;
- если родовой деятельности нет, а плоды еще в матке остались;
- если родовая деятельность идет, а самка уже угнетается, обезвоживается, выглядит очень усталой.
Кесарево сечение нужно выполнять чем раньше — тем лучше, так как угнетение самки и безрезультативная родовая деятельность угнетают щенков и могут убить их. Так контроль по УЗИ частоты сердечных сокращений (ЧСС) плодов дает четкое понимание об их состоянии. Так нормальное ЧСС плода около 180 уд/мин, если оно снижается в пределах от 150 до 170 уд мин — это говорит об угнетении плода, если ЧСС снижается ниже 150 уд/мин – щенок или котенок сильно угнетены.
Физическая терапия
В рамках терапии ДЛС
возможно использоваться следующие устройства:
Костыли с опорой под локоть.
Устройства поддержки таза:Пояснично-тазовый бандаж (бандаж должен быть расположен строго краниально по отношению к большому вертелу бедренной кости
В исследовании не рекомендуется использовать пояснично-тазовый бандаж в качестве монотерапии, поскольку стабильность поясничной области должна быть достигнута за счет правильного двигательного контроля и координации).
Рецептурные обезболивающие (прием НПВС во время беременности – с осторожностью). В очень тяжелых случаях – инвалидная коляска .
Планирование родов
- Женщинам с ДЛС следует рожать в вертикальном положении со слегка разведенными ногами.
- Величина промежутка между лобковыми костями никогда не должна превышать максимальную, поэтому пациенткам советуют носить специальные ленты на обеих ногах.
- Во время родов не следует упираться ногами в бедра акушерки, ставить подставки для ног, а также использовать хирургические щипцы, поскольку они могут еще больше растянуть связки.
- Во время схваток и родов ноги должны быть минимально разведены.
Профилактика
- Информирование пациентки:
- о ее болезни, а также о связи заболевания с требуемой и допустимой нагрузкой;
- о необходимости отдыха;
- для снижения страха;
- для мотивации пациентки к активному включению в лечебный процесс;
- советы для повседневной жизни (выполнять домашние дела по возможности сидя, спать с подушкой между ног, держать ноги согнутыми, чтобы встать/слезть с кровати).
- Поддержка спины:
- Пациентке следует избегать виды деятельности, создающие чрезмерную нагрузку на таз (приседания, интенсивные тренировки, длительное положение стоя, подъем и ношение тяжестей, перешагивания через вещи, скручивающие движения, уборка с использованием пылесоса и упражнения на растяжку).
- Пояснично-тазовый бандаж в сочетании с информированием более эффективен, нежели выполнение упражнений в сочетании с информированием или только информирование. Женщинам следует снимать бандаж только во время сна.
Аэробные упражнения
- Энергичная ходьба средней интенсивности, которая определяется как 64 — 76% от максимальной частоты сердечных сокращений, либо 3 раза в неделю по 25 минут.
- Упражнения на растяжку следующих мышц: хамстринги, внутренняя и боковая поверхность бедра, квадрицепс и мышцы спины. Выполнять следуем 3 раза в неделю по 2 раза в день. Длительность каждого упражнения – от 10 до 20 секунд.
Укрепляющие упражнения
Пациентки выполняли следующие упражнения: наклон туловища вперед, «кошка», диагональные скручивания, сгибание верхней части тела, подъем ног из коленно-локтевого положения (с параллельным выполнением упражнений Кегеля и контролем наклона таза).
Выполняются упражнения 3 раза в неделю (2 подхода по 3-5 повторений на каждую сторону).
Длительность каждого упражнения – от 3 до 10 секунд.
Упражнения для мышц малого таза . (Упражнения при нестабильности поясничного отдела позвоночника)
На ранних сроках беременности: для снижения риска развития дисфункции лонного сочленения:
Упражнения для глубоких мышц живота: для увеличения стабильности кора и предотвращения развития болей в области таза или спины у женщин во время беременности
Начинать следует с небольшого числа повторений, плавно увеличивая время мышечного сокращения
Особое внимание следует уделить поперечной мышце живота – важной мышце, при сокращении которой происходит синергическая активация тазовой диафрагмы
Упражнения на стабилизацию
- Упражнения помогают лучше включать мышцы тазовой области, благодаря чему улучшается двигательный контроль и стабильность данного региона.
- Прежде всего: сокращение поперечной мышцы живота.
- Специальная тренировка глубоких мышц: к примеру, сокращение поперечной мышцы живота с одновременной активацией многораздельных мышц поясницы в пояснично-крестцовой области.
- Тренировка поверхностных глобальных мышц.
- Упражнения, способствующие улучшению кровоснабжения мышц-ротаторов бедра.
- Много повторений с небольшими усилиями и ограниченной амплитудой движения.
- Положение — лежа на боку с подушкой между ног, либо сидя без опоры для ног.
Другие методы лечения
- Иглоукалывание.
- Чрескожная электронейростимуляция.
- Прикладывание холода.
- Использование тепла.
- Массаж.
Эффективность перечисленных методов пока не доказана. Определенную пользу может принести обращение к хиропрактику, а также беседа с практикующим специалистом в области реабилитации.
Почему возникает
Почему возникает тахикардия синусового характера у будущей матери и что делать? Факторы, которые могут спровоцировать возникновение подобных проблем:
- Изменения организма и всех его систем;
- Учащенное функционирование всех органов;
- Сдавливание организма в некоторых местах, которое усиливается при росте плода;
- Перемена гормонального фона беременной.
Важный симптом, который требует внимания со стороны женщины, — это синусовая тахикардия при беременности. Ведь учащенное сердцебиение в том случае. Когда женщина находится в абсолютном покое, говорит о дисфункции синусового отдела, основным предназначением которого является образование проводящих импульсов. Как итог, беременная испытывает чрезмерно частое биение сердца (более 90 ударов в мин.) на фоне нормально температуры.
На ранних сроках
Тахикардия на ранних сроках практически не несет угроз, если она связана с перестройкой организма. Особенно если приступы не систематичны, не наносят урон самочувствию и настроению. Но существуют серьезные причины разной природы, к ним относят:
- внематочная беременность;
- лишний вес;
- гипертония, миокардиты;
- воспалительные процессы с температурой;
- хронические проблемы легких или почек;
- заболевания щитовидной железы;
- аллергии;
- гормональный всплеск;
- токсикоз, который требует стационарного наблюдения;
- прием медикаментов без рецепта врача;
- дефицит витаминов;
- курение, алкоголь, кофеин.
Известны случаи, когда обычный Нафтизин для детей дает весомый сбой в работе сердца.
Синусовый ритм сердца и синусовая тахикардия
В норме сердечный ритм задаётся из синусового узла, поэтому синусовый ритм сердца – это норма. Синусовая тахикардия – это учащенный ритм сердца (более 90 ударов в минуту), задаваемый, как и положено, из синусового узла. Синусовая тахикардия у детей устанавливается по другим показателям сердечного ритма – согласно возрастной нормы, так как нормальная частота сердечных сокращений у детей выше, чем у взрослых.
Сердцебиение — ощущение учащенного или усиленного биения сердца. Часто сочетается с тахикардией. Сердцебиение – субъективный симптом. Одни люди периодически ощущают даже нормальные сокращения сердца, в то время как другие могут не чувствовать серьезные нарушения ритма. Поэтому само ощущение сердцебиения не является признаком сердечного заболевания.
Усиление и учащение сердечных сокращений является нормальной реакцией организма на физическую нагрузку, стресс, что ощущается, как сердцебиение и тахикардия. Как правило, это синусовая тахикардия, возникающая вследствие сложных механизмов регуляции сердечно-сосудистой системы и, прежде всего, усиления симпатического влияния на водитель сердечного ритма – синусовый узел. Учащенный синусовый ритм сердца позволяет снабжать ткани кислородом и питательными веществами более активно, так как при физической нагрузке потребности в энергии значительно возрастают. Синусовая тахикардия сердца после отдыха проходит сама по себе и не вызывает неприятных ощущений.
Только в сочетании с другими симптомами сердцебиение может свидетельствовать об отклонениях от нормы. Симптомы, сопровождающие сердцебиение, зависят от заболевания, проявлением которого они являются.
Как принимать валерьянку при беременности?
Сразу отметим, что спиртовая настойка валерианы противопоказана будущим мамам, ее применяют только в самых крайних случаях, когда состояние женщины оценивается как стрессовое: настойка принимается однократно, не более 20 капель на половину стакана очищенной воды.
Отвар корневища. Для того, чтобы приготовить отвар, нужно взять 20 граммов сухих измельченных корней (около 3-х столовых ложек), залить одним стаканом кипятка и нагревать до кипения на медленном огне. Лучше, если отвар будет медленно закипать в течение 15 минут на водяной бане. Средство настаивается в течение часа, за это время оно остывает. Отвар процеживается и доливается охлажденной кипяченной водой до объема 200 миллилитров. Беременным показано выпивать не более 6 столовых ложек — по 2 трижды в стуки перед едой. Начальная дозировка должна быть такой: по одной столовой ложке три раза за полчаса до приема пищи, через 2-3 дня дозу можно увеличить. Однако, если первоначальный объем отвара приносит облегчение, успокаивает и нормализует сон, необходимости его добавлять нет. Длительно употребления отвара регулирует врач, но считается, что курс не должен превышать 30 дней.
Как принимать валерьянку при беременности в таблетках. Так же, как и в случае с применением отвара, максимальное число – это 6, то есть не более шести таблеток в сутки. Как правило, в первую неделю назначается по 1-й таблетке трижды в день за 30-40 минут до каждого приема пищи. Дозу можно увеличить до 2-х таблеток за один прием, в случаях, когда тревожное, нервное состояние беременной того требует.
Удивительно, но мало кто вспоминает от том, что валерьяна содержит большое количество эфирных масел, которые великолепно действуют как ароматерапия и в виде наружного средства. Настой для лечебных ванн готовится просто: 3 столовые ложки корня кипятят 10 минут в 2-х стаканах воды, процеживают и добавляют в воду для купания
Обратите внимание, что длительность процедуры не должна превышать 20 минут, а температура воды не должна быть выше 37,5-38 градусов. В качестве концентрата можно применить и настойку валерьянки на спирту (спирт быстро испарится), на стандартный объем воды добавляют 30 капель средства
Чем опасна тахикардия во время вынашивания ребенка?
Тахикардия при беременности на ранних сроках обнаруживается примерно у 16 % абсолютно здоровых женщин. Обычно это касается лиц, ведущих активный образ жизни. Виною всему физические перенапряжения, волнения, стрессы на работе. Оптимальное решение и лечение по совместительству – покой и релаксация, выход в декретный отпуск.
Факторы риска для малыша и матери налицо, если сердечный ритм нестабилен с первых недель беременности. Кроме того, если женщина наблюдает приступы с тошнотой, рвотой, болью в груди, головокружением. Срочная госпитализация требуется, когда у сердца не стабильный ритм. Также требуется госпитализация, если наблюдается пропуск ударов (признак параксизмальной тахикардии).
У беременных с сердечно-сосудистой недостаточностью нередко рождаются слабые дети с аналогичными проблемами. К примеру, тахикардия у ребенка излечима. Состояние приходит в норму приблизительно в течение года. Но встречаются патологии тяжелой формы, как порок сердца, который не всегда поддается лечению
Вот почему здоровье матери немаловажно для развития плода
Беременность – индикатор уязвимых мест женского организма. Сердечное недомогание на любом сроке вынашивания иногда становится первым симптомом текущей хронической болезни или предрасположенности к заболеваниям сосудов
На этом этапе важно поддержать организм, не дать тахикардии прогрессировать
Тахикардия при беременности на поздних сроках беременности, в третьем триместре, развивается почти всегда. Это обусловлено изменениями в организме женщины. Сердечно-сосудистая система подвергается большой нагрузке из-за роста плода, увеличения объема крови и давления на внутренние органы.
Бить тревогу стоит, если:
- сердечная мышца сжимается чаще 100 раз в минуту;
- ощущается нарастающий дискомфорт в груди.
Чем опасно заболевание:
- развитие плода слабого плода с патологиями сердца;
- истощение сердечной мышцы у матери с перерождением заболевания в хронические проблемы;
- преждевременные роды.
90% случаев тахикардия во время беременности не приносит вреда матери и ребенку.
Прогноз и возможные осложнения
В каждой ситуации прогноз при тахикардии индивидуален. Он зависит от:
- Причины тахикардии;
- Состояния здоровья матери;
- Состояния плода;
- Своевременности и полноценности диагностики;
- Возможности использования тех или иных методов лечения и др.
К счастью, в большинстве случаев ничего страшного нет, беременность удается сохранить, а состояние женщины и ребенка стабилизировать.
Однако возможно развитие серьезных осложнений. Со стороны будущей мамы это, прежде всего, сердечная недостаточность со всеми вытекающими последствиями, а со стороны плода – внутриутробная гипоксия.
Почему тахикардия опасна для здоровья
Приступы тахикардии чаще всего носят периодический характер. Они могут возникать кратковременно и с относительно небольшим увеличением частоты сердечных сокращений, а сильное сердцебиение влияет на трудоспособность. Во всех случаях требуется срочное обследование пациента! Главную опасность представляют еще не выявленные кардиологические заболевания, которые могут проявлять себя учащенным сердцебиением
Большое внимание требуется людям с уже диагностированными серьезными проблемами. Это может быть ишемическая болезнь сердца, хроническая сердечная недостаточность
В тяжелых случаях тахикардия провоцирует еще более опасные нарушения ритма и более серьезные осложнения (сердечная астма, отек легких). Появляющиеся нарушения гемодинамики в целом являются неблагоприятным фактором для состояния внутренних органов.
При приступе тахикардии необходимо немедленно вызвать врача (в случае любого ухудшения самочувствия: потеря или спутанность сознания, сильные боли в области сердца и пр.). Во время приступа человеку необходимо обеспечить покой.











