Вальгусная стопа у ребенка: как исправить?
Содержание:
- Гимнастика при плосковальгусной стопе у детей
- Короткоо болезни
- Диагностика плоско-вальгусной деформации
- Методы лечения косточки большого пальца ноги
- Причины вальгуса
- Лечение артроза большого пальца стопы
- 7 неэффективных народных методов для лечения дома
- Вальгусная и плосковальгусная деформация стоп у детей
- Другие спортивные нагрузки
Гимнастика при плосковальгусной стопе у детей
Все представленные ниже упражнения служат примером и могут изменяться в зависимости от тяжести заболевания по усмотрению врача-ортопеда. На начальном этапе лечения за основу необходимо взять базовый комплекс, когда мышцы будут разработаны – перейти к выполнению усложненных упражнений.
Базовые
В стандартный набор ЛФК (лечебной физкультуры) для лечения вальгусного плоскостопия входят такие упражнения для деток:
- Хождение по ортопедическому коврику. Приобрести его можно в любой аптеке или специализированном магазине. При ходьбе стоит объяснять, что массу тела нужно плавно переносить с носка на пятку и обратно. Выполнять занятия нужно два раза в день.
- «Велосипед». Положите малыша на спину, согните ноги в коленях, ладони уприте в пол. Поднимите ножки и имитируйте ими езду на велосипеде. Выполнять занятие нужно утром и вечером по 2-3 минуты.
- «Гусеница». Посадите ребенка на стул. Попросите сгибать и разгибать пальцы ног, повторяя движения гусеницы. Выполняйте «гусеницу» 2-3 минуты.
Усложненный комплекс
Усовершенствованная гимнастика при вальгусной деформации стопы у детей помогает закрепить достигнутые результаты от базового комплекса. Основные упражнения:
- Уложите ребенка на спину так, чтобы ладони упирались в пол. Между стоп положите небольшой мячик. Попросите малыша поднимать его и подкидывать вам, задействовать для этого только ноги. Сделайте 10–15 повторов.
- Положите на пол кусочек ткани или носовой платок. Попросите смять ее, используя только пальцы стоп.
- Положите на ковер широкую палочку. Попросите ребенка встать на нее и сделать 10–15 приседаний.
Гимнастика для малышей
Лечебная физкультура для малышей с вальгусной деформацией ступни содержит следующий комплекс упражнений:
- Хождение взад-вперед. Возьмите малыша за руку, попросите встать на носочки и пройти несколько шагов. Обратный путь проделайте, сделав упор на пятку.
- Положите на пол круглую палочку. Поддерживая кроху под мышки, походите по ней, взад-вперед 2-3 минуты.
- Положите малыша на спину так, чтобы его ножки упирались в вас. Придерживая за руки, помогите ему подняться. Сделайте 10–15 повторов.
Короткоо болезни
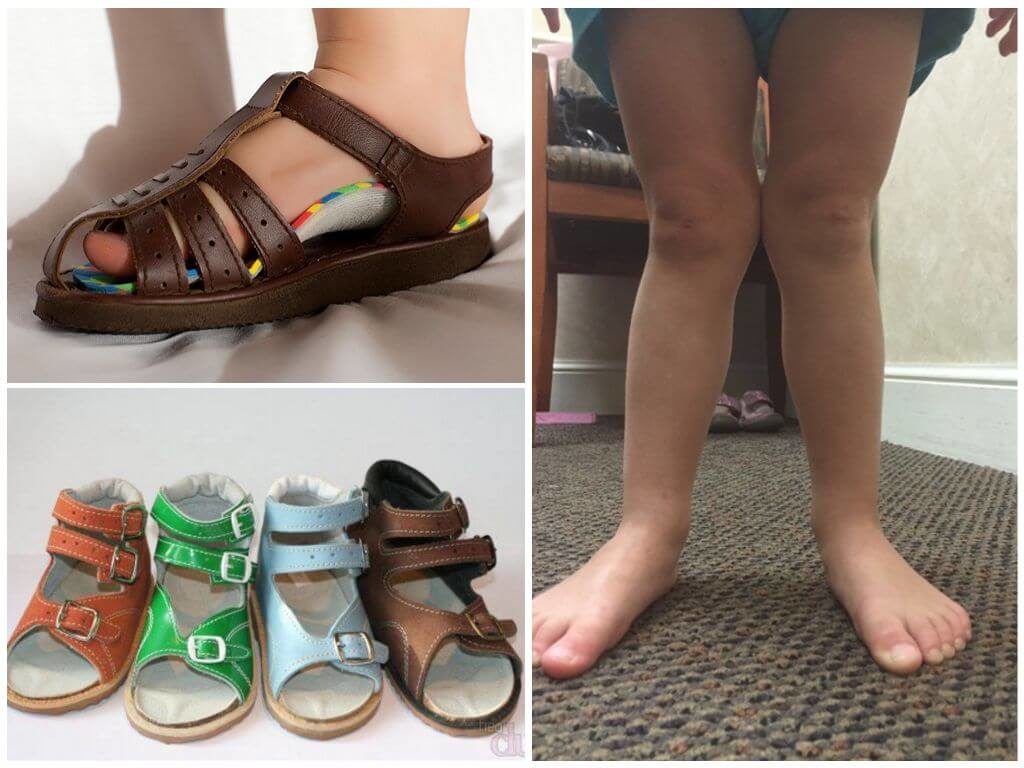
Недуг представляет собой искривление лодыжек внутрь, свод стопы заваливается, из-за чего форма ног напоминает букву Х. Изменениям подвергается не только ноги, в запущенных случаях деформируется позвоночник.
Обнаруживаетсявальгус стопы после 1 года, когда ребенок начинает ходить. Причинывозникновения нередко связаны с врожденными нарушениями мышц, связок. Иногдадефект развивается на фоне травм, ранней постановки на ноги или из-за ожирения.
Симптомы:
- Жалобы ребенка на боли при ходьбе в ногах и спине.
- Изменение походки (опора производится на внешнюю сторону стопы).
- Шарканье.
- Быстрая утомляемость.
- К вечеру возможно появление отеков стоп и судороги икроножныхмышц.
Часто родителиобращают внимание на неравномерное стаптывание обуви. Недуг требуетобязательного обращения к ортопеду
Специалист не только установит точныйдиагноз, но и даст рекомендации по коррекции и лечению
Недуг требуетобязательного обращения к ортопеду. Специалист не только установит точныйдиагноз, но и даст рекомендации по коррекции и лечению.
Диагностика плоско-вальгусной деформации
Для установления диагноза в клинике Мануальной Медицины «Galia Ignatieva M.D» применяют следующие методы:
- клинические;
- физикальные;
- инструментальные;
- лучевые.
Клинические методики включают:
- опрос;
- осмотр ребенка и его обуви;
- замер высоты свода.
Высота свода ступни измеряется при построении треугольника, основание которого берет начало от головки кости большого пальца нижней конечности до пяточного выступа. Вершина треугольника располагается на выступе кости внутренней части лодыжки. Правильный угол отведения должен быть не более 95°. При плоско-вальгусной деформации этот угол может составить 105° и больше.
В течение последних 5-10 лет было предложено большое количество методик определения анатомо-физиологических характеристик элементов стопы в статике (неподвижной) и динамике (в движении). Инновационными методиками исследования состояния анатомических структур ступни и анализа распределения давления подошвы на плоскость являются:
- фотоплантография;
- рентгенография;
- педобарометрия.
Первые 2 метода позволяют выявить аномалии строения стопы в статике, а последний – фиксирует локальные статико-динамические значения давления на подошвенный отдел ступни.
Родители и самостоятельно могут выявить нарушение у ребенка. Первый метод выявления плоско-вальгусных изменений ступни – контурограмма. Ребенка ставят на плотный лист бумаги, положенный на ровную поверхность, ножки на ширине плеч. Карандашом обводят стопу, плотно прижимая его к ноге.
Второй метод – плантография. Ножка малыша с подошвенной и боковой части стопы окрашивается акварельной краской. Ребенка ставят на лист бумаги двумя ножками, в положении «на ширине плеч». Затем такую же манипуляцию проводят со второй ножкой. Нагрузка на обе конечности должна распределяться равномерно. Оценивают степень искажения по наклону, проведенного от внутреннего края пятки через максимально выступающую точку свода. При правильном формировании ступни эта линия проходит через 3 межпальцевый промежуток.
3 степени тяжести аномалии:
- легкая – линия проходит через 2 межпальцевый промежуток;
- средняя – через первый;
- тяжелая – с внутренней стороны первого промежутка.
Также у ребенка, который уже ходит, осматривают обувь. В норме стоптанная часть обуви располагается немного снаружи пятки, а при вальгусной установке – на внутренней части обувь стаптывается больше, задник заминается наружу.
Простой метод, который можно применить дома – замер угла наклона пятки. Фломастером проводят линию посредине голени через щиколотку, пяточный выступ до середины пятки.
Плоско-вальгусная деформация стопы у ребенка. Методы диагностики заболевания.
Транспортиром замеряют угол. При легкой степени вальгусное отклонение составляет до 10°; средней тяжести деформации – 11-15°. При легкой и средней стадии отклонения тыльного отдела ступни ставят диагноз «вальгусная установка стоп». Для тяжелой стадии вальгусное отклонение составляет более 15°.
Плоско-вальгусные стопы у ребенка создают трудности при ходьбе. Малыш жалуется на усталость, боль в ногах. Он двигается неуклюже, часто падает, не любит бегать. При тяжелой вальгусной установке мышцы голени находятся в гипотонусе, боль ощущается в икроножной мышце, возможны ночные судороги в ногах.
При тяжелой степени отмечается вальгусное отклонение большого пальца. Плоскостопие не просто выражено. Нижний отдел стопы выпуклый и приобретает вид «качалки». Движения в суставе ограничены. Ребенок с тяжелой степенью плоско-вальгусной деформации начинает ходить позже сверстников – в 1-1, 5 года.
Выраженная степень аномалии суставов плюсны при плоско-вальгусной деформации стопы.
Без лечения плоскостопие прогрессирует, изменения охватывают все структуры стопы. Впоследствии развивается варикоз, артроз и артрит суставов, скручивание таза, нарушение осанки, развиваются патологии позвоночника – сколиоз, остеохондроз.
Методы лечения косточки большого пальца ноги
При обнаружении первых признаков, характерных для вальгусной деформации, следует
обратиться к терапевту, ортопеду или травматологу.
Если пациент нуждается в хирургическом лечении, придется проконсультироваться с
хирургом или ревматологом.
При обнаружении первых признаков, характерных для вальгусной деформации, следует
обратиться к терапевту, ортопеду или травматологу.
Если пациент нуждается в хирургическом лечении, придется проконсультироваться с
хирургом или ревматологом.
Использование наружных препаратов
Лекарства в форме кремов, мазей и гелей применяют для:
- быстрого снятия болезненных ощущений;
-
охлаждения и согревания (действие обусловлено компонентами в составе
средства); - смягчения кожи;
- предупреждения образования тромбов;
- восстановления тканей сустава;
- предотвращения роста косточки.
Средства в форме кремов и мазей обладают более жирной структурой. Их используют
для массажей либо продолжительного
растирания. Препараты в виде геля характеризуются повышенным впитыванием, чаще
всего они обладают охлаждающим эффектом.
Для снятия болей и воспалительного процесса требуется лечение нестероидными
противовоспалительными препаратами –
Диклофенак-гелем, Индометациновой мазью, Олфен-гелем.
Для устранения боли можно воспользоваться охлаждающим пластырем с ментолом или
мятным маслом в составе.
Также можно прибегнуть к помощи БАДов на основе растительных компонентов,
продуктов пчеловодства либо животноводства.
Ношение специальной обуви, супинаторов,
фиксаторов, межпальцевых валиков
Параллельно с наружными препаратами требуется корректировать положение пальца
касательно линии ступни.
Это поможет ускорить выздоровление. С этой целью ортопедом может быть назначено
ношение специальных стелек,
супинаторов или обуви. Благодаря подобным приспособлениям поддерживается
правильное физиологическое положение
ступни и ноги. Эти устройства подбираются врачом с учетом индивидуальных
особенностей пациента.
В аптеке либо в супермаркете можно купить межпальцевые разделители. Подобным
приспособлением можно пользоваться
без врачебной консультации. Оно помогает разделить большой и второй пальцы, а
также служит профилактикой появления натоптышей.
Применение стяжек и шин
После хирургического вмешательства показано использование стяжек и шин для
обеспечения иммобилизации всей ступни.
Подобное приспособление пациенту придется носить в течение 1-5 суток, что
обусловлено тяжестью проводимой операции.
Благодаря жесткой фиксации подобными устройствами в постоперационный период
мягкие и твёрдые ткани (мышцы и сухожилия) будут
нормально срастаться. Стяжку или шину (в зависимости от врачебных назначений)
надо купить до операции, поскольку её следует
надеть непосредственно по завершении хирургического вмешательства.
Лечебная физкультура и массаж
Гимнастика и массаж эффективны на любой стадии заболевания.
Их основная цель:
-
нормализовать мышечный тонус, предотвратить атрофию тканей в
мышцах; - восстановить циркуляцию крови в поврежденном участке;
- предотвратить застой лимфы;
- мягко восстановить подвижность сустава;
- разработать ступню и её элементы;
- восстановить функциональность в пальцах и ступне.
Гимнастические упражнения следует выполнять и в процессе реабилитации.
Для проведения массажа следует обратиться к специалисту.
Физиотерапия
Чтобы ускорить восстановительный процесс, можно прибегнуть к помощи таких
процедур:
- грязелечения;
- парафинотерапии;
- электрофореза;
- магнитотерапии.
Какую именно процедуру и на какой срок назначить, решает лечащий врач с учетом
индивидуальных особенностей пациента.
Правильная обувь
Правильно выбранная обувь – это немаловажная часть лечения, если болит косточка
на большом пальце ноги.
Назначение обуви заключается в обеспечении нормального положения ступни и
пальцев. В особенности рекомендовано
соблюдение данных рекомендаций тем, кому на работе приходится долго стоять или
сидеть.
При выборе обуви надо обратить внимание на такие правила:
-
материал должен быть натуральным – так ноги не будут потеть и ерзать во
время ходьбы; -
лучше отдать предпочтение небольшому устойчивому каблуку либо
танкетке; - носок и пятка должны быть закрыты;
- обувь должна быть соответствующего размера.
В постоперационный период придется долго ходить в ортопедической обуви, которую
можно купить в специализированном
магазине по врачебным рекомендациям.
Причины вальгуса
Женщины страдают вальгусной деформацией в девять раз чаще мужчин. Традиционно это связывают с ношением ими модной, но совершенно неподходящей, неудобной и вредной для здоровья стопы обуви – на высоком каблуке, с зауженными или чересчур короткими носками. Однако повышенная и нерациональная нагрузка является далеко не единственной причиной вальгуса.
Наиболее существенным внутренним фактором развития вальгуса служат эндокринные нарушения, которым женщины также подвержены в большей степени, чем мужчины. Такие нарушения могут возникнуть на фоне нервных стрессов или же быть связаны с возрастом (половое созревание, беременность, грудное вскармливание, климакс). В частности, изменение гормонального фона может стать причиной остеопороза, разрыхления и слабости костных и соединительных тканей, что приводит к нарушению биомеханики стопы и развитию вальгусного искривления.
На ранней стадии вальгус проявляется болями при долгой ходьбе, быстрой утомляемостью ног, покраснением и отеком в области первого плюснефалангового сустава, выпиранием сустава. По мере развития заболевания размеры выпирания увеличиваются, большой палец все больше отклоняется внутрь, провоцируя деформацию остальных пальцев стопы, боль и воспаление усиливаются, что значительно снижает качество жизни. На фоне прогрессирующей вальгусной деформации развиваются такие заболевания как артроз, артрит и бурсит сустава, связанные с нерациональной нагрузкой и быстрым изнашиванием суставных тканей.
На поздних стадиях заболевания единственным эффективным средством лечения оказывается оперативное вмешательство. Тем не менее, операции при вальгусе можно избежать. Это позволяют сделать методы тибетской медицины, которые в комплексе с ударно-волновой терапией не только значительно облегчают симптомы и повышают качество жизни, но и останавливают развитие вальгуса, предупреждая дальнейшее увеличение деформации.
Вальгусная деформация стопы традиционно считается женским заболеванием. И действительно, по статистике женщины подвержены вальгусу в десять раз больше мужчин. Главной причиной косточки считается ношение не физиологичной обуви и слабость связочного аппарата, которая обычно прогрессирует с возрастом. Поэтому вальгус в наибольшей степени проявляется в среднем и старшем возрасте (после 40 лет). Однако это вовсе не значит, что вальгусная деформация не может возникнуть в молодом возрасте. Более того, существует такое явление как вальгус у детей.
Одна из наиболее частых причин, по которой возникает вальгус у детей – раннее приучение ребенка к хождению. Родители зачастую пытаются ускорить становление своих детей на ноги, забывая, что их связочный аппарат еще слаб, и чрезмерные нагрузки могут вызвать деформацию стопы.
Другая распространенная причина – неправильная обувь, которая не фиксирует стопу или оказывает нездоровые нагрузки. В этом случае врачи-ортопеды рекомендуют родителям не экономить и не покупать дешевую обувь для детей.
Быстро растущий организм ребенка делает его опорно-двигательный аппарат особенно уязвимым к любым нерациональным нагрузкам. Это может проявиться искривлением позвоночника (сколиозом) или вальгусом стопы.
Как и в случае других возрастных проблем, родители нередко утешают себя тем, что вальгус со временем пройдет сам собой. Но как правило, этого не происходит. Более того, вальгусная деформация стопы приводит к неправильной нагрузке на позвоночник, что влечет за собой новые проблемы. Поэтому лечение вальгуса необходимо.
С другой стороны, благодаря высокой восприимчивости организма ребенка, лечение вальгусной деформации ступни в детском возрасте представляет меньшую проблему, нежели в среднем или старшем возрасте. Детский организм благодарно отзывается на лечение, но при одном условии – лечение вальгуса должно быть правильным. Это значит, что не следует пытаться решить проблему самостоятельно. Лучше обратиться в клинику, где для ребенка составят индивидуальную комплексную программу лечения, включая массаж и методы физиотерапии.
В клинике «ИТВМ» лечение вальгуса проводится как во взрослом, пожилом, так и в детском возрасте.
Одним из самых эффективных методов комплексного лечения вальгусной деформации стопы является ударно-волновая терапия. По характеру воздействия эта процедура относится к физиотерапии. Фактически это тот же вибрационный массаж, но который действует внутри – непосредственно в месте деформации стопы.
Помимо терапевтического эффекта УВТ оказывает укрепляющее воздействие на связочный аппарат, способствуя его правильному развитию.
Лечение артроза большого пальца стопы
Лечение начинается с правильного диагноза. Для постановки диагноза врач тщательно расспрашивает пациента об истории болезни и жалобах. Также он выполняет осмотр, пальпацию и рентген большого пальца.
Целью лечения является замедление прогрессирования заболевания, уменьшение выраженности симптомов и избавление от боли. Врач рекомендует лечение в зависимости от стадии заболевания.
Методы консервативного лечения
Консервативные методы:
- Специальные стельки
- Ортопедическая обувь
- Лечебная физкультура
- Физиотерапия, в т.ч. бальнеотерапия (серные и радоновые ванны)
- Противовоспалительные и обезболивающие препараты
- Местные инъекции, например, гиалуроновая кислота или кортизон-содержащие препараты
Ортопедические изделия при артрозе первого пальца стопы
Рекомендуется начинать лечение с приобретения стелек, разгружающих большой палец стопы. В этом случае частично или полностью восстанавливается биомеханика походки. Это заметно облегчит боль в суставе большого пальца.
Для пациентов с артрозом первого пальца стопы, которые носят медицинские компрессионные чулки, существуют специальная версия изделия с рельефной зоной для первого пальца.
Оперативное лечение
Если консервативные меры не дают результата или имеет место выраженное изменение сустава, ортопед может рассмотреть возможность операции.
Одним из методов хирургического лечения выраженного артроза первого пальца стопы является артродез — хирургическая иммобилизация пальца. Обездвиживание сустава избавляет пациента от боли. Смежные суставы и ортопедический валик на подошве обуви компенсируют потерю движения.
При нарушении оси пальца артродез может сочетаться с корректирующей остеотомией (рассечение кости с последующим восстановлением ее целостности по физиологической оси).1
Источники
1R. K. Marti, R. J. van Heerwaarden: Osteotomies for posttraumatic deformities. AO-Foundation Publishing. Thieme-Verlag Stuttgart 2008 (ISBN 978-3-13148671-4)
eurocom e.V., Einlagenversorgung, 2. Auflage 2012, Hallux Rigidus. S. 26
Thieme.de, Spiraldynamik-Hallux Rigidus, Online veröffentlicht unter: www.thieme.de/de/gesundheit/spiraldynamik-hallux-rigidus-51958.htm (last access: 18.05.2018)
www.medon.de/uebungen_hallux_rigidus.html (last access: 18.05.2018)
7 неэффективных народных методов для лечения дома
- Корректор от косточки на ноге. Это различные бандажи, шины и фиксаторы. Они немного отличаются по форме, но принцип у них один: зафиксировать косточку, оказывая давление на большой палец. Постепенно патология должна уменьшиться. На практике это происходит редко и только на ранних стадиях заболевания. Отдельная разновидность фиксаторов – стельки и носок от косточки на ноге. Обычно их одевают под обувь, чтобы облегчить боль.
- Аппарат от косточки на ноге. К аппаратному лечению относится ударно-волновая терапия. Это ультразвуковые и электромагнитные волны, незаметные глазу. Они проникают в кость и разрушают лишние отложения, которые спроецировали патологию. Но причина в ряде случаев – генетика и внешняя терапия на нее не действует.
- Крем от косточки на ноге. А также мазь, таблетки и другие фармацевтические средства. В некоторых ситуациях врачи действительно назначают противовоспалительные и обезболивающие препараты. Но они устраняют лишь неприятные симптомы патологии. Причина остается.
- Тейп для косточки на ноге. Тейпирование – новое направление в косметологии и медицине. Специальные пластыри накладываются на место, которое нужно «подтянуть». От морщин это действительно полезно, но «шишка» — патология иного рода;
- Лечение косточки на ноге фольгой. Это ничто иное, как самодельный фиксатор из обычной пищевой фольги. Метод заключается в обертывании ступней этим «целебным» материалом. Считается, что фольга ускоряет обменные процессы и кровообращение в воспаленной зоне. Как тонкий лист металла проделывает такое, никому неизвестно;
- Компресс для косточки на ноге. Компрессы с некоторыми веществами действительно могут снять болевые ощущения. Но боль – не самая главная проблема. Выровнять палец, устранить плоскостопие и скорректировать деформацию сустава «примочки» не помогают.
- Физкультура. Физическая активность всегда полезна, но действенная ли она при «шишках»? Как убрать косточки на ногах: упражнения включают оттягивание большого пальца, его круговые вращения, массаж подушечки, сгибание и разгибание всех пальцев. Физкультура — не самый бесполезный метод. Его можно включить в комплексную терапию, он помогает на этапе восстановления после операции.
Вальгусная и плосковальгусная деформация стоп у детей
Массаж при лечении вальгусной стопы у ребенка делают вдоль всей поверхности ног, включая нижнюю часть спины, потому что проблема затрагивает позвоночник. Он снимает напряжение в мышцах, уменьшает боли, скованность, расслабляет, помогает правильно распределить нагрузку.
В зависимости от тяжести искривления врач подбирает технику лечебного массажа ног детям при вальгусной установке стоп, длительность, количество сеансов.
Сначала разминают, разогревают мышцы поясницы. Затем переходят к ягодицам, бедрам, коленям, голеням, лодыжкам. В самом конце массируют ступню. На каждой зоне интенсивность движений должна нарастать постепенно до появления красноты.
Как специалисты делают массаж стоп при вальгусной стопе у ребенка, посмотрите на видео в интернете. Перед первым сеансом родителям следует ознакомиться с техникой, чтобы знать, к чему готовить малыша. Делать самостоятельно дома массаж детям при вальгусной деформации стопы по таким видео не рекомендуется. Без опыта есть риск, что в этом случае от него будет больше вреда, чем пользы.
Другие спортивные нагрузки
В качестве профилактики врачи рекомендуют спуск и подъем по шведской стенке, которую можно установить дома. Также, если занятия проходят в помещении, следует практиковать хождения по крупе, камешкам, гороху и т. д., которое эффективно вылечит не только деформацию, но и плоскостопие. Можно насыпать гальку в ванную, наполненную теплой водой, и ходить из стороны в сторону.
Спорт должен быть направлен на разработку нижних конечностей и улучшение кровообращения
Показана спортивная ходьба, однако при занятиях на улице крайне важно правильно подобрать удобную обувь, чтобы не допустить повреждения коленных суставов. Упражнения при вальгусной деформации стопы у детей рекомендуется проводить совместно с родителями, чтобы дополнительно стимулировать ребенка
Самокат и беговел
ЛФК при плосковальгусной стопе у детей можно дополнять использованием детских средств передвижения
Однако крайне важно осторожно подходить к выбору. Обязательно следует предварительно проконсультироваться с ортопедом. Если вальгусная стопа находится в запущенной стадии, то самокаты и беговелы могут быть противопоказаны
Однако многое зависит от индивидуальных особенностей течения болезни
Если вальгусная стопа находится в запущенной стадии, то самокаты и беговелы могут быть противопоказаны. Однако многое зависит от индивидуальных особенностей течения болезни.
При использовании самоката родителям необходимо следить, чтобы нагрузка ложилась не на одну ногу, и мышечный каркас на обеих конечностей развивался равномерно. Ортопеды не рекомендуют слишком часто его использовать. Беговел более благоприятный выбор, если у ребенка плосковальгусные стопы, так как нагрузка будет распределяться равномерно. Однако необходимо следить, чтобы стопа полностью становилась на землю. Передвижение на одних носочках усугубляет деформацию.