Когда бывает вираж пробы манту у детей, и что это такое?
Содержание:
- Факторы, влияющие на результат пробы Манту
- Диаскинтест
- Действия при выявлении виража пробы
- Оценка результата туберкулиновой вакцинации
- Противопоказания
- Реакция Манту — как часто делать «пуговку»
- Проба Манту
- Противопоказания к проведению пробы Манту
- Распространенные вопросы
- Противопоказания, при которых нельзя проводить пробу Манту.
- Подкожная туберкулиновая проба
- Нюансы методики выявления детей, заболевших туберкулезом
- Язвы
- Келоидные рубцы
- Расследование осложнений вакцинации БЦЖ
- Что такое вираж туберкулиновой пробы?
Факторы, влияющие на результат пробы Манту
Интенсивность туберкулиновой реакции зависит от многих факторов. У детей чувствительность к туберкулину более высокая, чем у взрослых. При тяжёлых формах туберкулёза (менингит, милиарный туберкулёз, казеозная пневмония) часто отмечают низкую чувствительность к туберкулину вследствие выраженного угнетения реактивности организма. Некоторым формам туберкулёза (туберкулёз глаз, кожи), наоборот, чаще сопутствует высокая чувствительность к туберкулину.
Интенсивность реакции на 2 ТЕ зависит от частоты и кратности ревакцинаций против туберкулёза. Каждая последующая ревакцинация влечёт за собой нарастание чувствительности к туберкулину. В свою очередь уменьшение частоты ревакцинаций БЦЖ приводит к уменьшению числа положительных результатов на пробу Манту в 2 раза, гиперергических — в 7 раз. Таким образом, отмена ревакцинаций помогает выявить истинный уровень инфицированности детей и подростков микобактериями туберкулёза, что, в свою очередь, позволяет провести полноценный охват ревакцинацией БЦЖ подростков в необходимые сроки.
Выявлена зависимость интенсивности реакции Манту от величины поствакцинального знака БЦЖ. Чем больше поствакцинальный рубец, тем выше чувствительность к туберкулину.
При глистных инвазиях, гипертиреозе, острых заболеваниях органов дыхания, вирусном гепатите, хронических очагах инфекции чувствительность к туберкулину повышена. Кроме того, до 6 лет ИА (ГЗТ) интенсивнее выражена у более старших детей.
Усиление чувствительности к туберкулину наблюдают при постановке пробы Манту в сроки от 1 дня до 10 мес после проведения вакцинаций против детских инфекций (АКДС, АКДС-М, АДС-М, противокоревой, противопаротитной вакцины). Ранее отрицательные реакции становятся сомнительными и положительными, а через 1-2 года они вновь становятся отрицательными. Поэтому проведение туберкулинодиагностики планируют либо до проведения профилактических прививок против детских инфекций, либо не ранее чем через 1 мес после прививок.
Менее выраженные реакции на туберкулин регистрируют летом. Интенсивность туберкулиновых реакций снижается при лихорадочных состояниях, онкологических заболеваниях, вирусных детских инфекциях, во время менструаций, при лечении глюкокортикоидными гормонами, антигистаминными препаратами.
Оценка результатов туберкулиновых проб может быть затруднена в районах со значительным распространением слабой чувствительности к туберкулину, вызванной атипичными микобактериями. Различия в антигенной структуре различных типов микобактерий обусловливают разную степень выраженности кожных реакций при использовании различных антигенов. При проведении дифференцированного теста с различными типами туберкулина наиболее выраженные реакции вызывает туберкулин, приготовленный из того типа микобактерий, которыми инфицирован организм. Такие препараты принято называть сенситинами.
Отрицательная реакция на туберкулин носит название туберкулиновой анергии. Возможны первичная анергия — отсутствие реакции на туберкулин у неинфицированных лиц, и вторичная анергия, развивающаяся у инфицированных лиц. Вторичная анергия, в свою очередь, может быть положительной (как вариант биологического излечения от туберкулёзной инфекции или состояние иммуноанергии, наблюдаемой, например, в случае «латентного микробизма») и отрицательной (при тяжёлых формах туберкулёза). Вторичная анергия также встречается при лимфогранулематозе, саркоидозе, многих острых инфекционных заболеваниях (кори, краснухе, мононуклеозе, коклюше, скарлатине, тифе и др.), при авитаминозах, кахексии, новообразованиях.
Дети и подростки с гиперергической чувствительностью к туберкулину по результатам массовой туберкулинодиагностики являются группой наиболее угрожаемой по заболеванию туберкулёзом и требуют наиболее тщательного обследования у фтизиатра. Наличие гиперергической чувствительности к туберкулину наиболее часто связано с развитием локальных форм туберкулёза. При туберкулиновой гиперергии риск заболевания туберкулёзом в 8-10 раз выше, чем при нормергических реакциях. Особого внимания заслуживают дети, инфицированные микобактериями туберкулёза, при наличии гиперергических реакций и контакта с больными туберкулёзом.
В каждом индивидуальном случае необходимо изучение всех факторов, влияющих на чувствительность к туберкулину, что имеет большое значение для постановки диагноза, выбора правильной врачебной тактики, метода ведения больного и его лечения.
[], [], [], [], [], [], []
Диаскинтест
Существуют аналогичные методы для диагностики туберкулёза, один из них – диаскинтест.
Это синтетический препарат, что не может не радовать мам, опасающихся введения туберкулина. Так же, как и при постановке пробы Манту, возникает местная аллергическая реакция, но только в случае заболевания туберкулёзом или заражения им, которое может и не перейти в болезнь. Проведение диаскинтеста схоже с проведением пробы Манту, проверка также происходит через 72 часа.
Проводить его можно с 1 года, и одним из плюсов этого метода является отсутствие риска заразиться туберкулёзом. Этот препарат специфичен и не реагирует на другие бактерии, а также исключена реакция по поставленную ранее вакцину БЦЖ. К тому же, диаскинтестом проводят оценку эффективности лечения туберкулёза.
Детям до 8 лет, в анамнезе имеющим аллергические реакции и аллергические дерматиты, рекомендуют проводить диаскинтест. Желательно предварительно проконсультироваться у фтизиатра. В настоящее время детям с 8 лет в целях туберкулинодиагностики уже проводится диаскинтест. Но и для этого теста существуют противопоказания: обострение аллергических дерматитов, эпилепсия, обострение хронических заболеваний и острые инфекционные заболевания, за исключением подозрения на туберкулёз.
В любом случае, в связи со стёртой клинической картиной в начале заболевания туберкулёзом, разнообразием его форм, а также снижением социальной ответственности населения, туберкулинодиагностику необходимо проводить обязательно! А выбор метода нужно доверить грамотному специалисту, учитывая возрастные особенности, аллергоанамнез и состояние пациента на момент осмотра.
Опытные педиатры клиники «Семейный доктор» разъяснят вам различия между методами, подберут оптимальный вариант и проведут быструю и качественную диагностику в комфортных условиях. Чтобы записаться к специалисту клиники «Семейный доктор» на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом к врачу или обратитесь в регистратуру клиники.
Информацию для Вас подготовила:
Петрова Оксана Ивановна — врач-педиатр, ведущий специалист клиники, медицинский директор Детского корпуса на Усачева.
Действия при выявлении виража пробы
По оценкам ВОЗ 1/3 населения земного шара инфицирована микобактериями туберкулеза. Но подавляющее большинство людей не имеют признаков заболевания. Разработаны специальные меры повышенной выявляемости, диагностики и превентивного лечения латентной инфекции у детей и подростков из группы риска с учётом современных технологий.
Вираж туберкулиновой пробы — это такое состояние, при котором происходит нарастание в течение года реакции на фоне поствакцинальной аллергии или конверсия отрицательных реакций в положительные.
Чтобы окончательно подтвердить контаминацию стика туберкулеза, проводятся дополнительные мероприятия в виде рентгенографии грудной клетки, культивирования мокроты, обследования всей семьи ребенка. Если следы заражения не обнаруживаются, то положительный результат пробы считается аллергической реакцией.
Поэтому после того, как тест показал положительный результат, для дальнейшего выяснения состояния здоровья ребенка он должен посетить туберкулезный диспансер, где будет показано клиническое наблюдение за ним.
Постановка ребенка на учёт
Вакцина против туберкулёза – это защита ребёнка от заболевания на 80-90%, а если он и заразится, то болезнь будет протекать в лёгкой форме. Вакцина даёт иммунитет на 6-7 лет. Для профилактики в 7 и 14 лет проводят ревакцинации. Вакцинированный ребёнок всегда будет иметь положительную реакцию Манту. Но если он здоров, она у него не увеличивается, а с годами угасает.
Вираж туберкулиновой пробы
Увеличение – это всегда риск того, что ребёнок инфицирован. По результатам массовой иммунодиагностики на консультацию к фтизиатру направляются дети, у которых выявлен вираж или появившаяся впервые положительная реакция на пробу Манту. Если она растёт, назначается химиопрофилактика.
Ребёнка ставят на учет в туберкулёзный диспансер, где он будет наблюдаться в течение 12 месяцев. По истечении этого срока фтизиатр передает ребёнка для наблюдения врачу-педиатру. Ему назначаются плановые осмотры, диагностирование с помощью пробы Манту.
Схемы лечения ребенка
Фтизиатр определяет необходимость и объём лечения в зависимости от числа факторов риска.
Показания для терапии:
- выявленная положительная реакция на аллерген туберкулёзный рекомбинантный;
- выявленное наличие контактов ребёнка с туберкулёзным больным;
- высокий риск развития заболевания (иммунодефицитные состояния).
Принципы лечения при латентной туберкулёзной инфекции:
- прием противотуберкулезных препаратов;
- пребывание в детском стационаре;
- амбулаторное лечение.
Препараты, используемые для лечения:
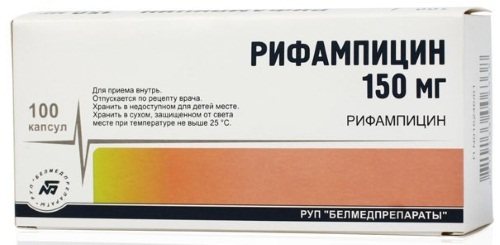
| Лекарство | Доза/сутки,(мг на кг) | Максимальная суточная доза, мг | Побочные эффекты |
| Изониазид | 10 | 600 | Гепатит токсический, нейропатия периферическая |
| Этамбутол | 20-26 | 2 тыс. | Воспаление зрительного нерва |
| Пиразинамид | 25-30 | 2 тыс. | Заболевания печени |
| Рифампицин | 8-10 | 600 |
Для купирования побочных эффектов назначаются препараты: витамин В6, гепатопротекторы, антигистаминные средства.
Лечение проводится, как правило, двухкомпонентное: Изониазид сочетают с любым из 3 лекарственных средств, отображенных в таблице.
- Режим дозировки А: назначается 2 препарата на 3 месяца, 90 доз.
- Режим дозировки Б: 2 препарата на 6 месяцев, 180 доз.
В отдельных случаях назначается монотерапия Изониазидом в течение полугода.

Выбор лекарственных средств должен соответствовать возрастным категориям и учитывать медицинские противопоказания. Объём и длительность зависят от дополнительных факторов риска.
Нередко лечение проводят и дома, но наиболее эффективный способ – совмещение лечения с общеукрепляющими мероприятиями в санаториях. Здесь ребёнок имеет возможность получить кислородные коктейли, фитотерапию, массаж, лечебную гимнастику, полноценное диетическое питание.
Оценка результата туберкулиновой вакцинации
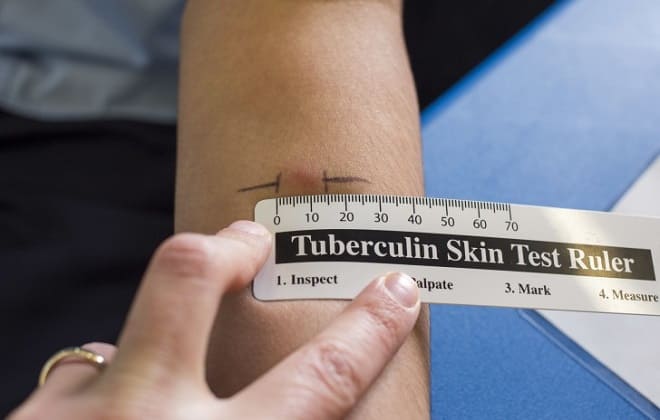
Доктор оценит реакцию тела юного пациента на лекарство, когда пройдет 3 дня с момента проведения процедуры. Сведения будут записаны в прививочную карту. «Пуговка» измеряется с помощью сантиметровой линейки из прозрачной пластмассы, размещенной под углом 90 градусов к оси предплечья.
Результат туберкулиновой вакцинации может быть следующим:
- Отрицательный. Папулы нет. Это показывает, что в теле маленького пациента нет палочки Коха или он может справиться с заболеванием сам.
- Сомнительный. Папула имеет диаметр от 2 до 4 миллиметров или кожа просто покраснела.
- Положительный. Папула имеет диаметр больше 5 миллиметров.
Положительный результат делится на виды:
- Слабо положительная (от 5 до 9 миллиметров);
- умеренно выраженная (от 10 до 14 миллиметров);
- выраженная (от 15 до 16 миллиметров);
- гиперергическая (больше 17 миллиметров).
Встречается ложно отрицательная реакция из-за:
- Недавнего инфицирования;
- младенческого возраста пациента;
- отсутствия способности иммунной системы давать реакцию на туберкулин.
Есть и ложно положительная реакция из-за проникновения в организм микобактерий, не связанных с туберкулезом, аллергии либо только-что вылеченной инфекции.
На появление виража туберкулиновой пробы у детей могут повлиять:
- Различные аллергические проявления;
- жизненный уклад;
- вакцинирование;
- болезни хронического характера;
- гельминты;
- предметы одежды из синтетики;
- проблемы с экологией;
- чувствительность к препарату;
- перенесенная инфекционная болезнь;
- младенческий возраст;
- пища;
- неправильное хранение либо транспортировка лекарственного средства;
- некачественные шприцы;
- технические ошибки при туберкулинодиагностике;
- неверная оценка результата.
Противопоказания
Только врач может решить, подходит ли препарат «Туберкулин» для постановки пробы на туберкулез.
«Туберкулин» противопоказан лицам с аллергическими и аутоиммунными заболеваниями!
Использование Туберкулина также противопоказано в следующих случаях:
- распространенные кожные заболевания
- эпилепсия
- острые, хронические инфекционные и соматические заболевания в период обострения; аллергические состояния (ревматизм в острой и подострой фазах, бронхиальная астма, идиосинкразии с выраженными кожными проявлениями в период обострения).
Не допускается проведение пробы Манту в тех детских коллективах, где имеется карантин по детским инфекциям. Проба Манту ставится через 1 месяц после исчезновения всех клинических симптомов или сразу после снятия карантина.
Реакция Манту — как часто делать «пуговку»
Проба может применяться также:
- перед первой прививкой БЦЖ у малышей старше двух месяцев, чтобы исключить вероятность заражения туберкулезной палочкой;
- для диагностики болезни, в том числе на ранних стадиях, когда внешних проявлений заболевания нет, но ребенок уже представляет опасность для окружающих;
- при выраженной аллергической реакции на диаскинтест, что не позволяет применять этот метод диагностики у пациента. В таком случае реакция Манту у взрослого или ребенка становится единственно возможным тестом на туберкулез.
В отличие от диаскинтеста, который указывает только на факт инфицирования, результаты Манту более информативны. Они помогают врачу уточнить, сохранился ли у ребенка иммунитет к туберкулезу, сформированный прививкой БЦЖ. Со временем уровень антител в организме снижается, и когда их становится слишком мало, проводится ревакцинация БЦЖ.
Ежегодно результаты пробы Манту измеряют и фиксируют в медицинских карточках. И каждый год полученные значения сравнивают с предыдущими. Когда проба не показывает результата, фиксируют отрицательную реакцию Манту. Это значит, что иммунная защита от туберкулеза потеряна, и вакцинацию БЦЖ необходимо провести как можно скорее. А для этого следует обратиться к педиатру или фтизиатру в детской поликлинике.
pixabay.com  / 
Проба Манту
В нашей стране в настоящее время применяют внутрикожную пробу Манту (предложена в 1909 французским ученым Ш. Манту и немецким ученым Менделем) и подкожную пробу Коха.
Пробу Манту используют с целью:
1. Ранней диагностики туберкулеза — выявление туберкулеза неустановленной локализации (туберкулезной интоксикации) у детей и подростков.
2. Изучения инфицированности населения как эпидемиологического показателя.
3. Отбора контингента для ревакцинации.
4. Выявления лиц с повышенным риском заболевания (впервые инфицированные, гиперергические реакции).
Для выполнения этих задач проводят пробу Манту с 2 ТЕ в 0,1 мл ППД-Л. Пробу делают с первого года жизни ребенка, ежегодно (при отсутствии противопоказаний), независимо от результатов предыдущей реакции.
Противопоказания для постановки пробы Манту:
- острые и хронические (в период обострения) инфекционные заболевания;
- реконвалесценты (не менее 2-х месяцев после выздоровления);
- кожные заболевания;
- аллергическое состояние (ревматизм, бронхиальная астма);
- эпилепсия.
Для проведения пробы Манту необходимо пользоваться одноразовыми туберкулиновыми шприцами. Пробу Манту проводят следующим образом: ампулу с раствором туберкулина обтирают ватой, смоченной этиловым спиртом, надпиливают и отламывают кончик. В шприц набирают 0,2 мл раствора туберкулина. На внутренней поверхности предплечья обрабатывают участок кожи спиртом или эфиром. Кожу натягивают. Иглу срезом вверх вводят в верхние слои кожи параллельно ее поверхности и вводят 0,1 мл жидкости. ПРР внутрикожного введения туберкулина появляется папула беловатого цвета («лимонная корочка»).
Проба Манту является проявлением повышенной чувствительности замедленного типа. Механизм ее заключается в том, что к месту введения туберкулина (неполного антигена) мигрируют сенсибилизированные Т-лимфоциты, макрофаги, на которых размещены антитела. Происходит реакция по типу антиген-антитело, клетки разрушаются, из них в ткани выделяются биологически активные вещества. Возникает местная воспалительная реакция, которая может выглядеть как гиперемия, инфильтрат или пустула (везикула).
Реакцию на пробу Манту учитывают через 72 часа. Измеряют только диаметр инфильтрата (перпендикулярно оси руки), а при его отсутствии — диаметр гиперемии. Характеристика пробы Манту по данным диаметра инфильтрата отражена в таблице ниже.
Характеристика реакции на пробу Манту с 2 ТЕ ППД-Л
|
Диаметр инфильтрата |
Характер реакции |
|
0-1 мм |
Негативная |
|
2-4 мм или есть только гиперемия |
Сомнительная |
|
5 мм и > |
Позитивная |
|
17 мм и больше у детей, 21 мм и больше у взрослых |
Гиперергическая |
|
Любой диаметр инфильтрата с наличием везикулы, некроза с лимфангоитом или без него |
С помощью пробы Манту с 2 ТЕ обнаруживают вираж туберкулиновой пробы, который свидетельствует об инфицировании человека.
Вираж
Вираж — это ранний период первичной туберкулезной инфекции, проявляется инфекционный ценной аллергией при отсутствии локальных признаков туберкулеза.
Вираж определяют как:
а) переход отрицательной пробы Манту в положительную;
б) увеличение диаметра предыдущей пробы Манту на 6 мм и более.
В условиях обязательной вакцинации и ревакцинации БЦЖ с помощью пробы Манту обнаруживают как инфекционный, так и поствакцинальный иммунитет.
Для результата пробы Манту, вызванной вакцинацией, характерны следующие признаки:
- Максимальный диаметр инфильтрата отмечается на первом году жизни;
- Диаметр инфильтрата до 12 мм;
- Реакция на туберкулиновую пробу ежегодно уменьшается, в 5-6 лет она должна быть отрицательной из-за угасания иммунитета;
- Инфильтрат неустойчивый, исчезает в течение недели, не оставляя пигментации.
Противопоказания к проведению пробы Манту
Это:
- различные острые состояния, заболевания кожи;
- период обострения различных болезней (в этом списке особо отмечают эпилепсию и бронхиальную астму);
- обострения аллергических заболеваний;
- карантин в детских учреждениях по инфекционным заболеваниям;
- интервал меньше 30 дней (полтора месяца для живых вакцин) между плановыми прививками и манту.
Постановка пробы манту после профпрививок не оказывает патологического действия на организм, но сами прививки оказывают влияние на восприимчивость к туберкулину, способствуя появлению ложных результатов.
Все противопоказания относительны, и тест проводится после выздоровления, во время ремиссии или через нужный временной интервал.
Распространенные вопросы
Можно ли отказаться от анализа
Можно отказаться, если родители по различным соображениям не желают, чтобы их детям проводили данную процедуру. Она является добровольным диагностическим методом и проводится в детских садах и школах с письменным разрешением от родителей.
Прежде чем оформить отказ, нужно внимательно изучить информацию о пробе, ее важности и проконсультироваться с опытным врачом.
На какой день образование самое больше
Папула достигает максимального размера спустя 48 часов после проведения туберкулинодиагностики, после этого она постепенно уменьшается.
Если маленькое – это хорошо или плохо
Результат от 2 до 5 мм говорит о сомнительном ответе, что причисляется к отрицательному. Последним называют все показатели ниже 2-х. Такие маленькие диаметры папулы могут говорить об отсутствии противотуберкулёзного иммунитета, что не очень хорошо. Увидев такой результат, врач, скорей всего, отправит на ревакцинацию или БЦЖ, если ранее вакцинация не имела место быть.
Большое и красное — как реагировать
Такое проявление может указывать на инфицирование организма туберкулёзной палочкой. Если Манту большая, необходимо обратиться к фтизиатру для дополнительных методов диагностики.
Много мм в первый день – нужно ли беспокоиться
Типичным будет отсутствие каких-либо проявлений на месте укола. Допустимо лишь покраснение. Большая папула в первые сутки, скорее всего, будет проявлением повышенной чувствительности на туберкулин. Нужно срочно направиться за консультацией к лечащему врачу.
Противопоказания, при которых нельзя проводить пробу Манту.
Хотя проба Манту считается безопасной процедурой для детского организма, о чем неоднократно говорил на форумах доктор Комаровский, существует ряд противопоказаний, когда нельзя брать пробу:
- у ребенка повышенная температура тела, хотя нет явных признаков инфекционных и вирусных заболеваний;
- произошел сбой в работе желудочно-кишечного тракта (у ребенка понос или жидкий частый стул);
- у ребенка обнаружены кожные заболевания;
- кашель и насморк — тоже причина для отложения процедуры;
- эпилепсия: запрет делать пробу на всю жизнь;
- ревматизм, бронхиальная астма;
- карантин в детском учреждении, которое посещает малыш;
- не прошло 30 дней после болезни или очередной прививки.
Прежде чем дать «добро» на взятие пробы Манту, родители должны быть уверены, что вышесказанные показания у ребенка отсутствуют.
Подкожная туберкулиновая проба
Подкожная туберкулиновая проба была предложена Р. Кохо 1891 году. Она используется для:
а) дифференциальной диагностики туберкулеза;
б) определения активности туберкулезного процесса.
Следует отметить, что сейчас существуют значительно более информативные современные методы диагностики, поэтому эта проба используется крайне редко. Под кожу (после ее обработки) в области нижнего угла лопатки вводят 20-50 ТЕ. В зависимости от состояния организма и примененной дозы туберкулина могут возникнуть местная, общая и очаговая реакции.
Местная реакция характеризуется появлением через 72 часа инфильтрата размером 10-20 мм. Общая реакция проявляется повышением температуры тела, недомоганием, ухудшением состояния через 6-12 часов после подкожного введения туберкулина.
Очаговая реакция — это обострение туберкулезного воспаления в легких в виде перифокальной инфильтрации вокруг туберкулезных очагов. При туберкулезе легких очаговая реакция может проявляться появлением или усилением кашля, увеличением количества мокроты, появлением или усилением боли в грудной клетке, кровохарканьем.
Существуют так называемые модификации пробы Коха, которые дополняют ее результаты. Для этого анализируют гемограмму, протеинограмму, иммунологические показатели.
Нюансы методики выявления детей, заболевших туберкулезом
Главным способом выявления в организме наличия палочки Коха (является возбудителем туберкулеза) считается туберкулинодиагностика. Она показана людям, у которых повышена опасность развития данного патологического процесса и детям, не достигшим совершеннолетнего возраста.
К такой диагностике относятся похожие друг на друга методы:
- Традиционная реакция Манту (применяется чаще всего);
- современный Диаскинтест.
Туберкулинодиагностику (любой из методов) делают при помощи туберкулинового шприца (одноразовый) в учреждении, где осуществляется медицинское обслуживание населения (нельзя выполнять Манту дома). Туберкулин вводится в подкожный слой предплечья.
На участке кожи, где была поставлена проба, появляется воспалительный ответ. Там, где был сделан укол, возникает покраснение и образуется папула (плотный участок кожи, бугорок), ее еще называют «пуговка».
Кроме красноты и бугорка на месте укола у детей бывают пузырьки, может развиться омертвение тканей и воспаление. Иногда из-за инъекции туберкулина маленький пациент начинает чувствовать себя плохо, у него может подняться температура. В диагностике туберкулезной инфекции у детей важную роль имеет именно местные проявления. Оценка размера папулы позволяет узнать, есть ли в детском организме возбудитель заболевания.
Когда возбудителя болезни в теле нет, то реакцию признают отрицательной. Однако после проведения одного из методов диагностирования может возникнуть вираж туберкулиновой пробы (по-другому называется виражом Манту).
Он выражается так: происходит переход отрицательного либо сомнительного результата исследования к положительному, или, когда положительный результат усиливается («пуговка» увеличивается больше чем на 6 миллиметров и (либо) возникает слишком сильная реакция). Такая ситуация говорит о первичном заражении детей туберкулезными микобактериями.
Оценив результат пробы, врач-фтизиатр выявляет степень опасности такого заражения и принимает решение о необходимости проведения предупреждающей терапии или выполнении прививки.
Есть несколько противопоказаний для назначения пробы детям. Их выявляет доктор до туберкулинодиагностики. Опытные медики выяснили, что первоначально дети сталкиваются с туберкулезной палочкой в раннем возрасте. Эта патология коварна, она проникает в человеческое тело единожды, но остается там насовсем.
Медицинский опыт показал, что если бактерия Коха попадет в тело младенца, то почти всегда наступает болезнь.
Юные пациенты, привитые от туберкулезного заражения, в обязательном порядке ежегодно подвергаются процедуре туберкулиновой пробы. Она делается, невзирая на итоги тестов, которые проводились ранее. Опытные фтизиатры рекомендуют ставить детям пробу Манту в одно и то же время года, наиболее подходящим является осенний период. В случае, если малыш не был привит в родильном доме, то туберкулиновая проба проводится 1 раз за 6 месяцев и до того времени, пока не будет сделана прививка.
Однако есть дети, которым Манту делают дважды за 12 месяцев:
- Маленькие пациенты, оставленные без противотуберкулезной прививки по объективным медицинским обстоятельствам либо после письменного отказа от вакцинации их родителями.
- Люди, прошедшее лечение гормонами, либо пациенты с выявленными патологиями (болезни системы кровообращения, язва, диабет, вирус иммунодефицита человека).
- Дети, которым диагностировали неспецифические хронические патологии (тонзиллит, воспаление легких, бронхит).
Чтобы выполнить вакцинирование, используют лекарство под названием туберкулин. Это средство состоит из культур фильтратов палочки Коха или сами возбудители болезни. Туберкулин выступает как неполный антиген, провоцирующий возникновение ответа иммунной системы, если туберкулезная инфекция уже попала в человеческое тело. Лимфоциты, встретившиеся с микобактериями туберкулеза, взаимодействуют с данным лекарством, в итоге активизируется иммунологическая реакция. Больше всего антигенов находится на самой пробе, поэтому именно это место осматривает врач, спустя три дня после выполнения пробы, чтобы получить результат.
Язвы
Внутрь 2 препарата, местно при грануляциях присыпание порошком изониазида 0,1-0,3 г 2 раза в день, на ночь — гидрокортизоновая мазь.
Диспансерные группы детей с БЦЖ-итами
|
Вид осложнения |
Периодичность обследования |
Срок наблюдения |
|
|
V-A |
Персистирующая и диссеминированная БЦЖ-инфекция, в т.ч. остеит, казеозный лимфаденит (2 и более групп) |
По состоянию больн но не реже 1 раза в 10 дней |
Не ограничен |
|
V-Б |
Казеозный лимфаденит 1 группы, лимфаденит без свища, холодный абсцесс, язва, инфильтрат >1 см, растущий келоид |
По состоянию больн но не реже 1 раза в месяц |
Не менее 12 мес. |
|
V-B |
Неактивная БЦЖ-инфекция: лимфаденит в фазе кальцинации; не растущий келоид; лица, переведенные из V-A и V-Б групп. |
Не реже 1 раза в 6 месяцев. |
Не ограничен |
Келоидные рубцы
Радикальные методы отсутствуют, категорически противопоказано хирургическое их удаление, так как оно ведет (через 3 месяца) к бурному росту келоида. Также противопоказана криотерапия. Рассасывающая терапия включает внутримышечное введение пирогенала с последующим обкалыванием лидазой, а также ультразвуковое (УЗ) воздействие с последующим электрофорезом тиосульфата натрия. Эффект от лечения — прекращения роста рубца.
[], [], [], [], [], [], []
Диспансерное наблюдение детей, которые имеют осложнения после вакцины БЦЖ ведется по схемам.
[], [], [], [], []
Расследование осложнений вакцинации БЦЖ
Алгоритм действия врача при расследовании осложнения после вакцинации БЦЖ или БЦЖ-М включает в себя следующие этапы:
1 этап. Каждый привитый ребенок до заживления местной прививочной реакции осматривается педиатром в возрасте 1, 3, 6 месяцев: отмечается состояние место введения и регионарных (подмышечных, над- и подключичных, шейных) лимфоузлов.
Местное изъязвление более 10 мм, или увеличение свыше 10 мм лимфоузла, или,
Рекомендации основаны на положениях Приказа МЗ РФ от 21. 03.2003 №109, а также материалов Пособия для врачей «Профилактика осложнений противотуберкулезной вакцинации», МЗ и СР РФ, 2005 г отсутствие заживления местной реакции свыше 6 месяцев — показание для направления к педиатру-фтизиатру. Показано дообследование и детей с лимфаденитом, выявленным случайно при обследовании по поводу «виража» туберкулиновых проб и т.д. В детской поликлинике проводят анализы крови и мочи, реакцию Манту с 2ТЕ (через 12 мес. или более после введения БЦЖ), рентгенографию органов грудной клетки.
- 2 этап. Фтизиатр определяет объем диагностики для подтверждения диагноза.
- 3 этап. После обследования ребенок с ПВО направляется в противотуберкулезный диспансер для верификации диагноза и назначения лечения.
При подозрении на БЦЖ-остеит проводится рентгенография в 2 проекциях и (или) компьютерная томография для выявления регионарного остеопороза, атрофии, очага деструкции, секвестра, сужение суставной щели и других изменений суставов.
Диагноз генерализованной БЦЖ-инфекции верифицируют выделением культуры Mycobacterium bovis BCG. При невозможности проведения идентификации штаммов на местах, их следует направлять в Санкт-Петербургский НИИ фтизиоггульмонологии или в Центральный НИИ туберкулеза РАМН (г. Москва).
Госпитализация в специализированный стационар показана в случае невозможности адекватного проведения противотуберкулезной терапии амбулаторно.
Заключительным 4 этапом алгоритма после верификации диагноза «осложнение после БЦЖ» является информирование вышестоящих органов и составление «Акта расследования осложнений после иммунизации туберкулезной вакциной».
Что такое вираж туберкулиновой пробы?
Вираж туберкулиновой пробы — это явление, когда результат пробы из отрицательного переходит к положительному. Диагностирование наличия или отсутствия заболевания проводится по оценке размера папулы на месте укола туберкулином.
Это связано с тем, что туберкулин представляет собой неактивные возбудители туберкулеза, и после введения под кожу антитела к туберкулезу начинают их активно атаковать. Если человек не болен, то антител к туберкулезу в его организме не имеется (так как иммунная система «не знает», что такое туберкулез), поэтому никакой местной реакции на кожи не будет.
Если же заражение туберкулезом имеется, то в крови присутствуют специфические антитела, выработавшиеся для борьбы с ним. И при введении возбудителя в кровь извне, антитела начинают его активно атаковать. В результате на месте пробы формируется локальная реакция – появляется покраснение, отек, болезненность, формируется папула, которая через какое-то время (индивидуальное для каждого пациента) проходит сама собой, благодаря воздействию иммунитета.
Заключение о наличии или отсутствии туберкулеза делается после измерения диаметра папулы врачом. Проводится такое измерение на третий день, то есть через 72 часа после прививки. Если папула слишком большая, то можно говорить о наличии заражения.
Таким образом, вираж туберкулиновой пробы у детей – это состояние при котором реакция на пробу переходит от состояния «отрицательно» к состоянию «положительно».