Беременность по триместрам. полезные советы акушеров-гинекологов
Содержание:
- Определение срока беременности по ХГЧ
- Причины выкидыша
- Что делать женщине, которая не знает дату последней менструации?
- Боли
- Нормы и расшифровка результатов
- Йога для беременных 1 триместр: особенности и цели
- Развитие ребенка в первом триместре гестации
- Но-шпа
- Чек-лист второго триместра беременности
- Диагностика выкидыша
- Что такое D-димер
- Угрозы и риски первого триместра
- Питание и витамины
- Что происходит в 3 триместре беременности?
- Выделения
- Симптомы беременности на 1-й неделе
- Что делать, если D-димер повышен
Определение срока беременности по ХГЧ
Определение срока беременности по ХГЧ относится к одному из самих точных методов. ХГЧ или хорионический гонадотропин человека представляет собой гормон-белок, который вырабатывают оболочки эмбриона в течение всей беременности. Именно ХГЧ блокирует в женском организме процессы, отвечающие за менструальный цикл, и усиливает выработку гормонов, которые отвечают за сохранение беременности. ХГЧ повышается при зачатии и выступает одним из достоверных признаков наступившей беременности. Уровень ХГЧ повышается с первой недели беременности, то есть в течение 14 дней после зачатия. Данный показатель удваивается с каждым днем, начиная с 3 недели беременности и вплоть до 12 недели. С 12 и по 22 неделю уровень гормона не повышается, а вот с 22 недели снова начинает расти.
Скорость увеличения ХГЧ в крови дает возможность определить отклонения в развитии беременности. Так, при замершей или внематочной беременности, ХГЧ ниже нормы. А резкое увеличение данного показателя свидетельствует о многоплодной беременности либо о хромосомных заболеваниях. Поэтому гинеколог, как и сама беременная должны следить за динамикой концентрации ХГЧ в крови в период беременности. Давайте рассмотрим нормы содержания ХГЧ и влияние данного гормона на определение срока беременности.
|
Дни прошедшие после последней менструации |
Номы уровня ХГЧ для этого периода мЕд/мл |
Срок беременности |
|
26 дней |
0-50 |
12 дней |
|
27 дней |
25-100 |
13 дней |
|
28 дней |
50-100 |
2 недели |
|
29 дней |
100-200 |
15 дней |
|
30 дней |
200-400 |
16 дней |
|
31 день |
400-1000 |
17 дней |
|
32 дня |
1050-2800 |
18 дней |
|
33 дня |
1440-3760 |
19 дней |
|
34 дня |
1940-4980 |
20 дней |
|
35 дней |
2580-6530 |
3 недели |
|
36 дней |
3400-8450 |
22 дня |
|
37 дней |
4420-10810 |
23 дня |
|
38 дней |
5680-13660 |
24 дня |
|
39 дней |
7220-17050 |
25 дней |
|
40 дней |
9050-21040 |
26 дней |
|
41 день |
10140-23340 |
27 дней |
|
42 дня |
11230-25640 |
4 недели |
|
43дня |
13750-30880 |
29 дней |
|
44 дня |
16650-36750 |
30 дней |
|
45 дней |
19910-43220 |
31 день |
|
46 дней |
25530-50210 |
32 дня |
|
47 дней |
27470-57640 |
33 дня |
|
48 дней |
31700-65380 |
34 дня |
|
49 дней |
36130-73280 |
5 недель |
|
50 дней |
40700-81150 |
36 дней |
|
51 день |
45300-88790 |
37 дней |
|
52 дня |
49810-95990 |
38 дней |
|
53 дня |
54120-102540 |
39 дней |
|
54 дня |
58200-108230 |
40 дней |
|
55 дней |
61640-112870 |
41 день |
|
56 дней |
64600-116310 |
6 недель |
Обратите внимание, что значения, указанные в таблице не являются эталоном. Так, в зависимости от особенностей организма женщины и течения беременности изменяются и нормы ХГЧ при определении срока беременности
[], [], []
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Что делать женщине, которая не знает дату последней менструации?
Для самостоятельного определения даты рождения ребенка в этом случае гестационный круг окажется малоэффективным. Обычно врачи назначают сдачу анализа крови на ХГЧ. Хорионический гонадотропин — гормон, который выделяется в организме женщины после имплантации зародыша в матке на 4 акушерской неделе. Именно с этого момента можно получить максимально достоверные результаты.
При использовании стрип-теста в домашних условиях вторая полоска может быть полупрозрачной. Это свидетельствует либо о негодности теста, либо о незначительном количестве гормона ХГЧ в организме. Для получения достоверных результатов нужно повторить попытку через неделю, если не начнется менструация. Слабо выраженная вторая полоска может проявиться у женщин, принимающих гормональные препараты, вне зависимости от беременности.
Домашний тест показывает только наличие беременности. По результатом биохимического анализа крови определяется ее продолжительность. Не стоит откладывать проверку. Анализ на ХГЧ наиболее достоверен в первые 12 недель. Постепенно уровень гормона снижается, и на более поздних сроках определить время зачатия трудно.
Когда становится известна неделя беременности, можно использовать гестационный круг для вычисления даты родов и определения размеров плода. Для этого достаточно установить стрелку «сегодня» на отметку, соответствующую текущему сроку.
Например, идет 9 неделя. На данном этапе развития эмбрион достиг 23 мм и весит 2 г. Предполагаемая дата родов — 9 сентября. Зеленая стрелка указывает на примерную дату начала последней менструации.
Боли
Будущие мамы, переживающие первый триместр беременности, чаще всего жалуются на боли в низу живота. Если они слабые и непродолжительные, беспокоиться не стоит. Однако если такие боли ощущаются постоянно и носят выраженный характер, да еще сопровождаются коричневатыми или кровянистыми выделениями, врачу нужно показаться немедленно. Такие симптомы могут говорить об угрозе выкидыша или возможной внематочной беременности. Последняя требует оперативного вмешательства и должна быть диагностирована своевременно, иначе может повлечь серьезные последствия для здоровья и репродуктивной функции женщины.
Дискомфорт может ощущаться и в молочных железах. Они начинают увеличиваться с первых недель беременности, вызывая ноющие боли и ощущение «распирания» груди. Это нормальная ситуация, которая не должна вызывать беспокойства. Однако если вкупе с данными симптомами нащупываются уплотнения в груди, следует обратиться к маммологу.
Во время первого триместра могут возникать и головные боли. Предположительно, они обусловлены гормональной перестройкой и увеличением объема циркуляции крови. Причиной может быть и снижение уровня сахара, обезвоживание и недосып. Лучшее лекарство в таком случае – соблюдение режима сна, сбалансированность работы и отдыха, полноценное питание и правильный образ жизни.

В случае сильных болей следует обратиться к врачу
Нормы и расшифровка результатов
Скрининг 2 триместра что это такое? Лабораторные результаты второго скрининга при беременности отражают процесс развития плода. Исследуемые гормоны продуцируются плацентой, соответственно, их уменьшение или увеличение говорит о нарушении внутриутробного развития.
Во сколько недель делают?
Лабораторные нормы показателей на каком сроке 2 скрининг при беременности расшифровка
| Неделя беременности | ХГЧ, мЕД/мл | АФП, Ед/мл | E3, нг/мл |
| 16 недель | 10000-58000 | 15-95 | 1,55-6,05 |
| 17 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 18 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 19 недель | 7000-49000 | 15-95 | 2,16-8,06 |
| 20 недель | 1600-49000 | 27-125 | 2,16-8,06 |
Расшифровка второй скрининг во время беременности производится с помощью перевода результатов в среднее значение (МоМ), которое учитывает возраст, конституцию беременной женщины, место ее проживания. Идеальным показателем считается МоМ = 1, что означает минимальные шансы возникновения патологий у плода. Нижняя граница средних значений анализа на гормоны равна 0,5, верхняя – 2. Если показатель МоМ выходит за пределы допустимых значений, будущей матери необходима консультация генетика.
Повышение ХГЧ или МоМ может говорить о синдроме Дауна и Клайнфельтра, понижение – о синдроме Эдвардса. Если АФП или МоМ больше нормы, есть риск наличия дефектов нервной трубки. При сниженных показателях данного гормона у плода может обнаружиться синдром Дауна и Эдвардса. Повышенные эстриол и МоМ являются показателями заболеваний печени, а уменьшенные – фетоплацентарной недостаточности, угрозы выкидыша и отсутствия головного мозга у плода.
УЗИ скрининг 2 триместра фото:
При ультразвуковом исследовании врач оценивает размеры частей плода. Скрининг 2 триместра нормы и нормы фетометрии будущего ребенка:
| Неделя беременности | Бипариетальный размер головы | Лобно-затылочный размер | Длина костей голени | Длина плечевой кости |
| 16 недель | 26-37 мм | 32-49 мм | 11-21 мм | 13-23 мм |
| 17 недель | 29-43 мм | 38-58 мм | 14-25 мм | 16-27 мм |
| 18 недель | 32-47 мм | 43-64 мм | 16-28 мм | 19-31 мм |
| 19 недель | 36-52 мм | 48-70 мм | 19-31 мм | 21-34 мм |
| 20 недель | 39-56 мм | 53-75 мм | 21-34 мм | 24-36 мм |
| Неделя беременности | Длина костей предплечья | Длина бедренной кости | Окружность головы | Окружность живота |
| 16 недель | 12-18 мм | 13-23 мм | 112-136 мм | 88-116 мм |
| 17 недель | 15-21 мм | 16-28 мм | 121-149 мм | 93-131 мм |
| 18 недель | 17-23 мм | 18-32 мм | 131-161 мм | 104-144 мм |
| 19 недель | 20-26 мм | 21-35 мм | 142-186 мм | 114-154 мм |
| 20 недель | 22-29 мм | 23-38 мм | 154-186 мм | 124-164 мм |
При УЗИ также исследуются кости лицевого скелета, структура сердца, органы пищеварительной, мочевыводящей и дыхательной системы. При отсутствии их видимой патологии считается, что плод здоров. Кроме того, производится оценка структуры плаценты, пуповины, в которой должно быть 3 сосуда. Также при ультразвуковом исследовании вычисляется объем околоплодных вод (по индексу амниотической жидкости
| Неделя беременности | ИАЖ, мм |
| 16 недель | 73-201 |
| 17 недель | 77-211 |
| 18 недель | 80-220 |
| 19 недель | 83-225 |
| 20 недель | 86-230 |
Последним этапом УЗИ при втором скрининге является оценка матки и ее шейки. Длина шейки матки равна в норме 3,5-4,5 см. При меньших значениях ставится диагноз ИЦН.
Скрининг 2 триместра сроки необходимого проведения: При нормальных значениях фетометрии и ИАЖ и отсутствии видимых патологий органов плод считается здоровым. Если в ходе УЗИ обнаруживаются какие-либо отклонения, требуется углубленная диагностика с помощью инвазивных и неинвазивных методов.
Йога для беременных 1 триместр: особенности и цели
Начинать занятия можно, как только подтвердится факт беременности, если нет следующих противопоказаний:
- в анамнезе отсутствуют выкидыши;
- акушер-гинеколог не рекомендует практику ввиду плохого самочувствия, тяжелого протекания беременности;
- в наличии кровотечения;
- ярко выраженный токсикоз: постоянная слабость, тошнота, рвота, головокружения.
Йога для беременных в первом триместре направлена в первую очередь на уменьшение токсикоза, умение управлять собственным физическим и психоэмоциональным состоянием. Особенности занятий в этот период: щадящие упражнения и особая подготовка с учетом специфики протекания беременности.
|
С гинекологической точки зрения, 2 триместр является наиболее стабильным (формируется плацента, которая немного «разгружает» гормональную систему женщины). |
Цели йоги на ранних этапах беременности
Регулярные тренировки позволяют справиться с трудностями физического и психического состояния. На занятиях женщина научится:
- расслабляться по собственному желанию;
- контролировать эмоции;
- правильно дышать, нормализировать работу кровеносной системы;
- сохранять мышцы в тонусе, что приводит к поддержанию красоты без дорогостоящих и вредных для плода медикаментов.
Правила подготовки к занятиям
Следует помнить, что йога, хоть и щадящая, но гимнастика. А с учетом интересного положения подготовка к йоге становится важным фактором, который обеспечивает комфортное состояние будущей мамочки и результативность занятий. Придерживайтесь следующих рекомендаций:
- перед тренировкой опорожните мочевой пузырь и не переедайте, занятия на полный желудок вредны маме и ребенку;
- полностью исключены позы в положении «на животе»;
- для разнообразия поз используйте дополнительные предметы: стулья, одеяло, валик;
- никаких резких движений. Смена асан протекает плавно, чтобы не навредить плоду;
- переусердствовать не нужно. Если появилось ощущение усталости, лучше отдохнуть.
Важно! Некоторые упражнения могут вызвать активность движения ребенка. При проявлении гиперактивности занятие нужно прекратить и обратиться к тренеру, чтобы исключить такие асаны из вашего курса йоги
Даже если у женщины есть опыт занятия йогой до беременности, следует посоветоваться со специалистом, прежде чем продолжить занятия
Некоторые асаны противопоказаны в период вынашивания, особенно на ранних сроках, когда неосторожное движение может привести к самопроизвольному выкидышу
Пациенткам, которые впервые решились на курс йоги для начинающих «в положении», рекомендуются занятия в небольших индивидуальных группах, где инструктор постепенно объяснит все нюансы и подготовит оптимальную программу для управления собственным телом и эмоциями.
Не забывайте, что первый триместр – период активного развития плода, формирования всех жизненно важных органов. Поэтому решив заниматься йогой для беременных, обязательно проконсультируйтесь со специалистом. Каждая беременность протекает специфически, занятия также должны учитывать особенности женщины. Несоблюдение требований не только снизит положительный эффект от занятий йогой, но и может привести к непредвиденным осложнениям.
Развитие ребенка в первом триместре гестации
Процесс формирования новой жизни в материнской утробе в первом триместре беременности похож на волшебство. Казалось бы, как возможно, чтобы из невидимых глазу маминых и папиных половых клеток за такой короткий срок получился хотя и маленький, но уже человечек? Хотя к концу первого триместра он еще не имеет привычных нам пропорций младенца, но все части тела и основные органы и системы на месте.
К концу 1 триместра беременности появляются не только ручки, на них уже есть пальчики, а на концах миниатюрных пальцев появляются крохотные ноготки. Эти ручки и пальчики начинают двигаться, голова поворачивается, ножки толкаются. Все это происходит вследствие работы мышечной системы, которую стимулируют нервные импульсы от головного мозга.
Но-шпа
Это спазмолитический препарат , который используется во время беременности при повышении тонуса матки. Действие препарата основано на расслаблении мышечной мускулатуры матки. Клиническими исследованиями доказано, что но-шпа не оказывает неблагоприятного влияния на плод. Врачи рекомендуют иметь этот препарат при себе и применять его при признаках усиления тонуса матки (болезненные ощущения в области живота, когда матка становится твердой и плотной, долго не расслабляется). Рекомендуется принимать не более 6 таблеток но-шпы в сутки. Перед началом приема но-шпы нужно проконсультироваться с врачом, так как этот препарат нельзя принимать при явлениях истмико-цервикальной недостаточности.
Чек-лист второго триместра беременности
- Пройдите второй пренатальный скрининг с 16 до 20 недели вынашивания.
- Следите за уровнем гемоглобина и употребляйте продукты, богатые железом, чтобы не допустить развития анемии.
- Приобретите специальную подушку для беременных и спите на левом боку.
- Чтобы предупредить развитие осложнений, перед сезоном простуд пройдите вакцинацию против гриппа.
- Выбирайте удобную, не сковывающую движений одежду для растущего животика.
- Если вы собирались в путешествие, то второй триместр – лучшее время: перелеты абсолютно не опасны.
- Подумайте о фотосессии для беременных: округлившийся животик и хорошее настроение второго триместра вам в помощь.
- Чтобы предупредить отеки, сведите к минимуму потребление соли, которая задерживает воду в организме.
Приглашаем вас на занятия в Школу материнства при Медицинском женском центре. Узнайте, как правильно вести себя в родах, как ухаживать за новорожденным. Пообщайтесь с практикующим акушерами-гинекологами, педиатрами и другими будущими мамами.
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.
Что такое D-димер
Д-димеры представляют собой небольшие белковые фрагменты. Они образуются при расщеплении фибрина — вещества, синтез которого происходит в печени при распаде тромба.
Зачем нужно делать анализ на Д-димер
Во время беременности в организме женщины происходит ряд гормональных изменений, которые влияют на многие органы и системы, в том числе и на систему гемостаза (свертывания крови). Поэтому повышенный уровень Д-димера является физиологической нормой. Тем не менее его уровень желательно постоянно контролировать и при существенном повышении срочно принимать меры для предотвращения тромбоза. При варикозном расширении вен (а оно наблюдается как минимум у трети беременных) нарушения свертываемости крови могут привести к серьезным, порой угрожающим жизни матери и ребенка, последствиям.
Угрозы и риски первого триместра
Врачи выделяют несколько этапов 1 триместра, успешное прохождение которых станет гарантией рождения здорового ребенка. Среди них выделяют:
- Внедрение эмбриона в маточную полость и его закрепление на стенке матки. Природный процесс может быть нарушен гормональными сбоями и плохой генетикой. Результатом является внематочная беременность. Из-за невозможности закрепиться в матке погибает около четверти оплодотворенных сперматозоидом яйцеклеток.
- Период с 5-7 акушерскую неделю считается опасным для эмбриона. Сбои в материнском организме могут стать причиной появления пороков развития. Женщина должна много гулять на свежем воздухе. Пешие прогулки поднимут настроение беременной и помогут избежать кислородного голодания плода.
- Важную роль играет выработка гормонов щитовидной железы. При их дефиците повышается маточный тонус. Это может стать причиной выкидыша. Всплески гормонов беременной предсказуемы. Их предупредить помогут регулярные консультации грамотного специалиста и следование его советам.
Исход любой беременности зависит, прежде всего, от поведения будущей мамы. Только она сможет изменить привычный образ жизни в лучшую сторону. Сбалансированное питание и прием полезных витаминных комплексов улучшат самочувствие беременной и помогут снизить риски врожденных пороков у плода.
Питание и витамины
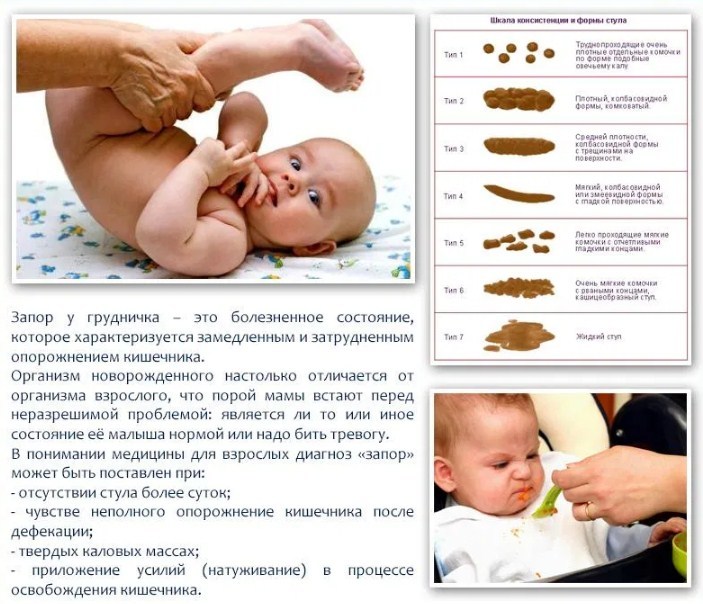
То, что питание беременной должно быть здоровым и сбалансированным, уже давно не секрет. Но зачастую женщинам съесть ту или иную «вредность», которая может вызвать расстройство, запор или метеоризм. Эти симптомы на последних сроках беременности могут сильно усложнить жизнь будущей маме, на организм которой и так осуществляется огромная нагрузка.
Поэтому индивидуальную диету обычно составляет врач. Исходя из результатов анализов и особенностей организма пациентки. В основном в диету входят:
• овощи;
• фрукты;
• зелень и салаты;
• крупы (гречка, пшено или перловка);
• сыр, сметана, кефир йогурты и молоко;
• нежирные сорта мяса и рыбы;
• ягодные морсы, фруктовые соки и кисели.
Лучше всего желудок вынашивающей ребенка женщины усваивает блюда, приготовленные на пару. Острой и очень соленой пищи лучше избегать, поскольку их употребление может привести к возникновению изжоги и сильных отеков у беременной. Любительницам кофе на время придется отказаться от любимого напитка и заменить его на чай.
И конечно же витамины. Беременным они просто необходимы, но сразу хотим отметить, что лучше не вестись на уловки маркетологов и не покупать в аптеке первые попавшиеся препараты. Прием всех лекарств и БАДов должен прописывать исключительно лечащий врач.
Можно выделить несколько самых полезных витаминов для будущей мамы и малыша:
• для поддержания иммунитета отлично подойдут витамины С, Е, а также цинк и селен;
• омега-3 жирные кислоты помогут правильному развитию нервной системы и мозга малыша;
• йод поддержит здоровье щитовидной железы и поспособствует правильном обмену веществ;
• витамины К, D и кальций необходимы для поддержания костей;
• все витамины группы В помогут обмену белков, жиров и углеводов;
• железо, витамин В12, а также фолиевая кислота нужны для роста клеток, создания новых кровяных телец и развития внутренних органов ребенка;
• магний поможет избежать возникновения судорог и укрепит мышечный каркас малыша.
Что происходит в 3 триместре беременности?
3 триместр беременности имеет и неприятные стороны: для женщины половые контакты становятся затруднительными и случается, что акушеры–гинекологи рекомендуют прекращение половых отношений до родов. Плавание на любом сроке беременности приветствуется, особенно если женщина вела активный образ жизни — это хорошая замена другим физическим нагрузкам.
Усиливаются выделения – бели, могут появиться отеки. Это служит поводом обратиться к врачу.
Совет акушер-гинеколога. По питанию необходима корректировка. Надо резко ограничить хлебобулочные изделия, фрукты с повышенным содержанием сахара (виноград, хурма), острое, соленое. В 3 триместре плод активно растет, поэтому мама должна активно есть мясо, курицу, рыбу, овощи.
Необходимо ношение коррекционного белья, бандажей для поддержки позвоночника, противоварикозные колготки (они способы уменьшить отеки нижних конечностей и предотвратить появление варикозной болезни, в т.ч. половых губ).
Выделения
Многие женщины начинают паниковать, заметив у себя выделения на третьем триместре беременности. Однако этого делать не стоит, если они имеют белый цвет, однородную консистенцию и ничем не пахнут. Для женского организма это норма. А вот кровянистые или гнойные выделения сигнализируют о наличии опасной вирусной инфекции в организме женщины. Поэтому не стоит заниматься самолечением, а лучше сразу обратиться к врачу.
Если выделения водянистые, то они могут свидетельствовать о начале преждевременных родов. Если жидкость начала выделяться в больших объемах, нужно незамедлительно вызвать бригаду скорой помощи, которая госпитализирует женщину.
Нужно стараться приходить на плановые осмотры к врачу, чтобы избежать таких неприятных моментов.
Симптомы беременности на 1-й неделе
Первыми признаками беременности традиционно считают утреннюю тошноту, слабость, быструю утомляемость. Все это — характерные признаки токсикоза беременных, но ожидать их возникновения с первых же дней после зачатия ошибочно. Зачастую эти «симптомы» проявляются значительно позже, уже с третьей и даже четвертой недели вынашивания малыша.
Как это ни странно, но на первом этапе организм никак не сообщает женщине о том, что зачатие уже произошло. По словам Марии Прохоровой, нет никаких специфических симптомов, по которым можно было бы выявить беременность в этот момент. Единственный признак — это легкий дискомфорт внизу живота, который может возникнуть ближе к седьмому дню после зачатия.
В этот же период в теле будущей мамы появляется особый гормон. Он называется хорионическим гонадотропином, сокращенно ХГЧ. Его продуцирует внешний слой зародыша, именуемый трофобластом. Именно этот гормон и сообщает телу женщины о факте зачатия, он же стимулирует начало характерных изменений в организме. До тех пор, пока ХГЧ не вырабатывается, несмотря на наличие оплодотворенной яйцеклетки в теле женщины, никаких изменений в нем не происходит. Появление первых признаков в редких случаях возможно уже на второй неделе после зачатия, а обычно они возникают на третей-четвертой неделях.
pixabay.com  / 
Что делать, если D-димер повышен
При незначительном превышении нормы и при нормальном самочувствии лечение можно проводить в условиях дневного стационара. Терапия включает в себя инъекции и капельницы кроворазжижающих препаратов.
Снизить Д-димер также помогут следующие рекомендации (но они не заменят основное лечение):
Пейте больше чистой негазированной воды;
Занимайтесь физкультурой (особенно полезны специальные занятия для беременных, аквааэробика);
Больше гуляйте на свежем воздухе ;
Не переутомляйтесь;
Уделите внимание правильному питанию.
Важно! Если кто-либо из ваших родственниц страдал нарушениями системы свертывания крови во время беременности, вы попадаете в группу повышенного риска тромботических осложнений. В этом случае рекомендуется консультация генетика, так как в ряде случаев эти патологии передаются по наследству
Желательно это сделать еще на этапе планирования беременности.