Адреногенитальный синдром
Содержание:
- Расстройство уродинамики
- Патогенез (что происходит?) во время Адреногенитального синдрома:
- Нетипичная картина
- Методы диагностики адреногенитального синдрома
- Особенности симптоматики
- Профилактика гиперандрогении у детей
- Диагностика и проявления болезни
- Виды урогенитальных расстройств
- Симптомы дисфункции коры надпочечников
- Истоки заболевания
- Online-консультации врачей
- Признаки гиперандрогении у детей
- К каким докторам следует обращаться если у Вас Дисфункция коры надпочечников (адреногенитальный синдром) и беременность:
- Почему необходимо обратиться в клинику «Мама Папа Я»
- Лечение адреногенитального синдрома
- Описание
Расстройство уродинамики
Из всех урогенитальных расстройств недержание мочи — одно из самых неприятных как в физическом, так и в психологическом смысле. Это отклонение негативно отражается на всех сферах жизнедеятельности, приводит к стрессу, ограничению подвижности, социальной изолированности. Частый спутник неудержания мочи — инфекции мочевыводящих путей.
Женщины с урогенитальными расстройствами чаще всего обращаются к урологу. Однако урогенитальный синдром, вызванный, в первую очередь, снижением выработки эстрогенов, должен лечить совсем другой специалист — гинеколог, тогда лечение достигнет нужного эффекта!
Различают стрессовое, ургентное и смешанное недержание мочи.
Стрессовое недержание мочи происходит при физической нагрузке (смех, кашель, изменение положения тела, поднятие тяжести), при резком повышении внутрибрюшного давления.
Ургентным недержанием мочи (УНМ) называется состояние, при котором больной испытывает частые внезапные позывы к мочеиспусканию.
При смешанном недержании происходит непроизвольная утечка мочи как в результате внезапного позыва на мочеиспускание, так и после кашля, чихания или какого-то физического движения.
Существуют также ночной энурез (мочеиспускание во время сна) и постоянное недержание мочи (когда подтекание мочи происходит все время).
Достаточно часто в медицинской литературе встречается понятие гиперактивного мочевого пузыря (ГМП). При этом состоянии отмечается учащенное мочеиспускание (свыше 8 раз в сутки, в том числе пробуждение в ночной период), непреднамеренная потеря мочи сразу после ургентного позыва к мочеиспусканию.
Нарушения мочеиспускания в той или иной мере знакомо многим женщинам зрелого возраста
Очень важно не оставаться один на один с проблемой, а обратиться к специалисту, который поможет найти максимально комфортное решение в данной ситуации. 1
1
Кольпоскоп
2
Кольпоскоп
3
Кольпоскоп
Диагностика заболевания заключается в следующем:
- сбор анамнеза (врач выслушивает жалобы больной о нарушениях, недержании мочи, выясняет, когда начались эти явления, сопровождаются ли они другими проявлениями урогенитальных расстройств);
- прокладочный тест (основан на измерении веса прокладки до физических упражнений и после часа занятий: увеличение веса прокладки более чем на 1 грамм может говорить о недержании мочи);
- бактериологическое исследование посева мочи и определение чувствительности к антибиотикам.
Уродинамическое обследование:
- урофлоуметрия — объективная оценка мочеиспускания, которая дает представление о скорости опорожнения мочевого пузыря;
- цистометрия — исследование емкости мочевого пузыря, давления в мочевом пузыре в момент его наполнения, при позыве к мочеиспусканию и во время мочеиспускания;
- профилометрия — метод диагностики, позволяющий изучить состояние аппарата, удерживающего мочу (наружный и внутренний сфинктеры мочеиспускательного канала).
Патогенез (что происходит?) во время Адреногенитального синдрома:
Патогенетической сущностью адреногенитального синдрома является угнетение выработки одних кортикостероидов при одновременном увеличении выработки других вследствие дефицита того или иного фермента, обеспечивающего один из этапов стероидогенеза. В результате дефицита Р450с21 нарушается процесс перехода 17-гидроксипрогестерона в 11-дезоксикортизол и прогестерона в дезоксикортикостерон.
Таким образом, в зависимости от выраженности дефицита фермента развивается дефицит кортизола и альдостерона. Дефицит кортизола стимулирует продукцию АКТГ, воздействие которого на кору надпочечника приводит к ее гиперплазии и стимуляции синтеза кортикостероидов, — стероидогенез смещается в сторону синтеза избытка андрогенов. Развивается гиперандрогения надпочечникового генеза. Клинический фенотип определяется степенью активности мутировавшего гена CYP21-B. При ее полной утрате развивается сольтеряющий вариант синдрома, при котором нарушается синтез глюкокортикоидов и минералокортикоидов. При сохранена умеренной активности фермента минералокортикоидная недостаточность не развивается в связи с тем, что физиологическая потребность в альдостероне примерно в 200 раз ниже, чем в кортизоле. Выделяют 3 варианта дефицита 21-гидроксилазы:
- дефицит 21-гидроксилазы с сольтеряющим синдромом;
- простая вирильная форма (неполный дефицит 21-гидроксилазы);
- неклассическая форма (постпубертатная).
Распространенность адреногенитального синдрома значительно варьирует среди разных национальностей. Среди представителей европейской расы распространенность классических вариантов (сольтеряюший и простой) дефицита 21-гидроксилазы составляет примерно 1 на 14000 новорожденных. Значительно выше этот показатель у евреев (неклассическая форма дефицита 21-гидроксилазы — до 19 % евреев Ашкенази). Среди эскимосов Аляски распространенность классических форм дефицита 21-гидроксилазы составляет 1 на 282 новорожденных.
Нетипичная картина
Наряду с типичной формой заболевания, описанной выше, встречаются и атипичные формы. Они имеют свои особенности, от которых зависит тяжесть заболевания.
- Zapella – форма синдрома с неярко выраженными признаками. Речь частично сохранена, умеренно выражен сколиоз, умственная отсталость средней степени тяжести. Физически развиваются нормально.
- Hanefeld – в клинической картине преобладает раннее развитие судорожных приступов. Часто они случаются даже до появления умственной деградации.
- Rolando – на первый план выходят признаки задержки психомоторного развития. Ребенок теряет возможность передвигаться, нарастает стереотипия движений, его беспокоят дыхательные нарушения.
Синдром Ретта – сложное генетическое заболевание. Прежде всего, его сопровождает полная умственная деградация и психоневрологические нарушения, влекущие за собой многочисленные патологии других систем организма.
К сожалению, в мире еще не существует способа кардинального искоренения болезни, хотя ученые ведут постоянные разработки в этом направлении.
Лечение синдрома сводится к трем основным направлениям. Медикаментозная терапия назначается для купирования судорожных припадков и стимуляции работы головного мозга.
Диетотерапия включает в себя контроль массы тела, употребление в пищу высококалорийных, витаминизированных продуктов.
Однако наибольшее внимание уделяется реабилитационным мероприятиям, направленным на укрепление опорно-двигательного аппарата и поддержание умственного, психомоторного развития
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них. Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию
Важно сохранить комплексный, всесторонний подход к проблеме. Такие дети нуждаются в постоянной поддержке со стороны взрослых и веры в них
Сотрудничество с ними, как с полноценной ячейкой общества, способствует их лучшей адаптации в социуме и более благоприятному развитию.
Методы диагностики адреногенитального синдрома
Диагностика в период внутриутробного развития
При обследовании беременных о возможности гиперплазии надпочечников может свидетельствовать аномальное формирование половых органов плода. Это можно увидеть на втором скрининговом акушерском УЗИ. В таких случаях рекомендуется дополнительное обследование, назначается анализ амниотической жидкости или после 21 недели берут кровь плода (из пуповины под контролем УЗИ).
Диагностика после родов
После родов диагностика не представляет сложности. Назначается обследование: проба с АКТГ – нет повышения содержания кортизола после его введения; анализ крови – снижен натрий, повышен калий, 17 ОН-прогестерон в 5-7 раз и более, андростендион (предшественник стероидов), ренин (при сольтеряющей форме); анализ мочи – высокая концентрация 17-кетостероидов, после приема преднизолона снижается наполовину. В сомнительных случаях применяют кариотипирование для подтверждения женского кариотипа (46ХХ). Исследование мутаций в гене CYP11B1 – секвенирование на выявление мутации – His R448H.
Диагностика при позднем клиническом дебюте
Большее значение диагностический поиск приобретает при позднем клиническом дебюте или скрытом течении с минимальными внешними проявлениями вирилизации. В подобных ситуациях для выявления адреногенитального синдрома используют следующие лабораторные и инструментальные методы:
-
гормональный профиль (кортизол и предшественники, 17-ОНП, ДЭА-с и ДЭА, АКТГ и др.);
-
рентгенография костей кисти (раннее завершение роста);
-
УЗИ органов малого таза (признаки ановуляторного цикла), надпочечников (гиперплазии); в ряде случаев назначается МРТ, МСКТ исследование;
-
измерение базальной температуры. Температурная кривая типична для ановуляторного цикла: первая фаза растянута, вторая укорочена, что обусловлено недостаточностью желтого тела, которое не образуется из-за отсутствия овуляции).
Дифференциальная диагностика адреногенитальных расстройств, возникших в пубертатном и детородном возрасте, проводится с синдромом поликистозных яичников, овариальными андробластомами, андростеромами надпочечников, вирильным синдромом гипоталамического происхождения и конституциональным гирсутизмом. В сложных случаях к диагностике привлекают эндокринологов, урологов, врачей-генетиков.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Особенности симптоматики
Систематизация разных форм адреногенитальных расстройств основана на особенностях клинической картины, выраженности генетического дефекта и времени появления первых признаков.
Сольтеряющая форма – самый тяжелый вариант течения АГС, который проявляется в первые годы жизни ребенка грубыми пороками развития половых органов у девочек и их увеличением у мальчиков. Дети с адреногенитальными расстройствами часто срыгивают, мочатся. Сольтеряющий синдром приводит к необратимым метаболическим нарушениям, обезвоживанию.
При классических формах расстройства степень вирилизации различается: от гирсутизма до яркого гетеросексуализма. Первые симптомы отклонений у младенцев женского пола обнаруживаются сразу после рождения. Вирильная форма у мальчиков проявляется позднее. Примечательно, что при рождении их половые органы правильно сформированы. Клинически синдром проявляется в 3–4 года. По мере взросления у мальчиков с гиперплазией надпочечников прогрессирует репродуктивная дисфункция.
Благоприятной в плане течения считаются неклассические формы адреногенитальных отклонений. Признаки скрытого синдрома проявляются во время полового созревания. При этом гениталии больных имеют вполне нормальное строение, расстройство выявляется случайно во время обследования по поводу бесплодия или нарушения менструального цикла. В зависимости от дефекта ферментных систем выделяют следующие виды адреногенитального синдрома:
|
Дефектный фермент |
Клиническая картина |
|
20, 22-десмолаза |
Нарушается секреция стероидов из холестерина в активные стероиды, что приводит к сольтеряющему синдрому, глюкокортикоидной недостаточности и летальному исходу. |
|
3-ол-дегидрогеназа |
Приводит к нарушению выработки кортизола и альдостерона, на фоне чего развивается синдром потери соли. За счет частичной выработки дегидроэпиандростерона вирилизация у девочек имеет слабовыраженный характер. |
|
17-гидроксилаза |
Проявляется дефицитом эстрогенов, андрогенов, кортизола. Провоцирует половое недоразвитие, гипертонию, гипокалиемический алкалоз. |
|
11-гидроксилаза |
Вызывает существенный избыток 1-дезоксикортикостерона. При этом варианте синдрома признаки вирилизации менее выражены. Отмечается высокое давление, задержка хлоридов, натрия. |
|
18-оксидаза |
Приводит к недостатку альдостерона. Клинически адреногенитальное расстройство проявляется сольтеряющим синдромом. Приводит к смерти в раннем детстве. |
|
21-гидроксилаза |
Тяжесть клиники синдрома обусловлена степенью блокировки ферментных систем. При полном нарушении процессов гидроксилирования наступает смерть. Частичная блокировка вызывает гиперпродукцию 17 -гидроксипрогестерона, прегнантриола, стероидов с андрогенными свойствами, что вызывает вирилизацию и нарушение водно-солевого баланса. |
Профилактика гиперандрогении у детей
Для профилактики врождённой гиперплазии можно рекомендовать будущей матери вовремя стать на учёт к гинекологу, пройти необходимое исследование, соблюдать рекомендации врача. В качестве профилактики этой патологии в препубертатном и пубертатном возрасте родители должны проявить максимум внимания к своему ребёнку, наблюдать за его развитием, анализировать, соответствует ли оно возрасту. А подросткам следует полноценно правильно питаться, соблюдать правильный режим дня, вести здоровый образ жизни, не увлекаться чрезмерно программами снижения веса. Девочкам нужно помнить, что при занятиях спортом не стоит принимать стероиды, так как они могут привести к гиперандрогении.
Только своевременно обратившись за консультацией к специалисту, можно предупредить гиперандрогению у детей. А если появились первые признаки этого заболевания, бегите со своим ребёнком к детскому эндокринологу.
Бесплатный прием репродуктолога
по 30 апреля 2021Осталось дней: 8
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) — наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
Диагностика и проявления болезни

АГС способен приводить к ошибкам при установлении пола ребенка. У девочек с врожденным синдромом наблюдается гипертрофированный клитор, сращение половых губ («мошоночный шов»), урогенитальный синус. Порой влияние гормонов настолько велико, что внешне новорожденный выглядит, как мальчик, при этом на ультразвуковом исследовании явно просматриваются матка, маточные трубы, яичники.
Чтобы исключить ошибочное определение пола, новорожденным, у которых отмечается бисексуальное строение половых органов или мальчики, у которых не пальпируются яички, проходят дополнительное обследование.
Первая профилактическая диагностика проводится в России всем детям вне зависимости от факторов риска. Тест на адреногенитальный синдром входит в неонатальный скрининг «пяточку», когда у младенца на четвертый (у недоношенных детей – на седьмой) день берут из пяточки кровь на анализ.
Этот скрининг очень важен, и отказываться от него не стоит. Если мама родила дома или выписывается из роддома раньше срока, скрининг проведут в поликлинике по месту жительства.
Результаты выдают в родильном доме или отправляют участковому педиатру. Как правило, родителям о них сообщают только в случае наличия отклонений в анализе.
Согласно исследованиям, в случае, когда ребенок не проходит неонатальный скрининг, сольтеряющую форму у девочек диагностируют на 9-е сутки, у мальчиков в среднем через месяц, когда состояние уже тяжелое. С вирильной формой все еще сложнее: девочкам ставят правильный диагноз после года, мальчикам в шесть лет, а у половины мальчиков синдром и вовсе не диагностируют.
Лечение сольтеряющей формы, которая проявляется быстрее всего, начинают еще в родильном доме, как только возникают первые признаки. Сразу же начинают введение жидкости, солевых растворов, чтобы избежать опасного обезвоживания. Дальше подключают гормональную терапию.
В лечении всех форм также используют:
- прием кортикостероидных препаратов (гидрокортизона), который обязательно должен начинаться в раннем детстве, не старше 7 лет;
- девочкам в период препубертата и полового созревания могут назначать женские половые гормоны. Они же потребуются в дальнейшем при подготовке к зачатию и вынашивании ребенка;
- если есть необходимость, девочкам в детском возрасте проводят пластическую операцию, реконструкцию гениталий по женскому типу.
Единственный доступный на сегодня способ профилактики адреногенитального синдрома – его предупреждение при помощи генетического консультирования родителей. Если в паре у одного супруга отсутствует мутация, то ребенок будет клинически здоров, хотя может оказаться носителем и передать дефект будущим поколениям.
Использованы фотоматериалы Shutterstock
Виды урогенитальных расстройств
В XIX и начале XX вв. подобные проблемы были не актуальны, так как многие женщины просто не доживали до периода постменопаузы. В настоящее время урогенитальные расстройства наблюдаются у каждой третьей женщины, достигшей 55 лет и у семи женщин из десяти, достигших 70 лет.
Урогенитальный синдром (или урогенитальные расстройства, УГР) проявляется атрофическим вагинитом, уродинамическими и сексуальными нарушениями. Появление УГР напрямую связано с дефицитом эстрогенов, главных женских гормонов.
1
Урогенитальный синдром. Диагностика и лечение
2
Урогенитальный синдром. Диагностика и лечение
3
Урогенитальный синдром. Диагностика и лечение
Симптомы дисфункции коры надпочечников
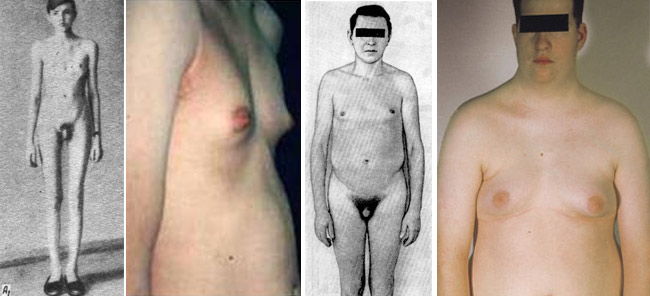
При врожденном варианте адреногенитального синдрома фигура пациенток уже в детском возрасте приобретает мужские черты. У них рано закрываются зоны роста в костях, поэтому они имеют невысокий рост, грубеет голос, половые органы имеют неправильное строение (гипертрофированный клитор, видоизмененные половые губы напоминают мошонку).
Кроме классической формы АГС существуют :
- пубертатная, когда симптомы проявляются в переходном подростковом возрасте, в период физиологического усиления гормональной функции коры надпочечников;
- постпубертатная, когда проявления манифестируют в конце второго десятилетия жизни, часто после самопроизвольного выкидыша на раннем сроке беременности, неразвивающейся беременности или после медицинского аборта;
- латентная форма, единственным симптомом которой может быть невынашивание беременности на ранних сроках.
При исследовании кариотипа определяется 46 ХХ хромосом (женский набор). Внутренние половые органы также соответствуют женскому организму (матка, яичники). Половое созревание наступает рано (в 6-7 лет): оволосение развивается по мужскому типу, молочные железы слабо развиты, нередко отсутствуют менструации, однако, может присутствовать полноценный менструальный цикл. В дальнейшем пациенток с таким диагнозом ожидает бесплодие или привычное невынашивание плода.
Если же нарушение функции коры надпочечников вторично, пациентки жалуются на:
- внезапно появившееся избыточное оволосение (гирсутизм);
- нерегулярность менструального цикла;
- невозможность забеременеть;
- уменьшение молочных желез;
- увеличение размера клитора.
При выполнении УЗИ внутренних органов диагностируют недоразвитость или атрофию матки и яичников.
В обоих случаях патология может развиваться с преобладанием одного из синдромов:
- Сольтеряющий: пациентки отмечают общую вирилизацию (омужествление), гипотонию (сниженное артериальное давление), отеки.
- Гипертензивный: проявляется поражением миокарда и сосудов, повышением артериального давления.
- Вирилизация: фигура и голос пациенток становятся более мужскими, однако поражение внутренних органов отсутствует.
Истоки заболевания
В масштабном формате о расстройстве заговорили в 1983 году благодаря шведскому ученому Бенгту Хагбергу. В это время он со своей группой изучал 35 подобных между собой случаев в 3 разных странах: в Португалии, Франции и Швеции.
Однако Хагберт не является первооткрывателем синдрома. Впервые его обнаружил педиатр Андреас Ретт, имя которого носит заболевание. Он наблюдал за двумя девочками, имеющими одинаковые симптомы. Их он заметил в очереди на прием. Они сидели на коленях у матерей, а те держали их за руки. Девочки раскачивались как маятники, а затем внезапно обе начали совершать стереотипные движения руками. Дети застыли в одном положении, отстраненные от окружающего мира. Взгляд был направлен в одну точку. Поражала их синхронность в движениях и поведении.
В своих письменных архивах врач отыскал подобные истории болезни, а затем отправился в Европу, чтобы разыскать и там таких же пациентов. В 1966 он сделал первые публикации своих исследований, которые, однако, не вызвали особого интереса.
Зафиксированную им болезнь Ретт назвал синдромом атрофии мозга. Сначала ее считали проявлением аутизма или шизофрении, и только лишь в 1983 году вывели в отдельную нозологическую единицу.
В настоящее время синдром относят к категории довольно редких генетических заболеваний. Он встречается с частотой случаев 1 на 15000. Причиной его называют мутацию гена МЕСР2. Этот ген отвечает за синтез определенного белка, влияющего на развитие мозга. В норме этот белок, спустя некоторое время после рождения, должен подавляться другими генами, чтобы обеспечить нормальное развитие мозга.
Если же ген МЕСР2 мутирован, то белок инактивируется не полностью, что вызывает аномальное мозговое созревание, и провоцирует развитие синдрома Ретта.
Обычно мутирующий ген располагается в Х хромосоме, потому заболеванием страдают преимущественно девочки.
Online-консультации врачей
| Консультация маммолога |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация невролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация специалиста банка пуповинной крови |
| Консультация сосудистого хирурга |
| Консультация стоматолога |
| Консультация дерматолога |
| Консультация гастроэнтеролога |
| Консультация специалиста по лечению за рубежом |
| Консультация психоневролога |
| Консультация онколога-маммолога |
| Консультация уролога |
| Консультация сексолога |
| Консультация детского невролога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Признаки гиперандрогении у детей
При врождённой гиперандрогении нельзя точно определить пол только что родившегося ребёнка. У него могут быть гипертрофированные сросшиеся половые губы, которые напоминают мошонку и увеличенный клитор, являющийся подобием полового члена. Иногда проявления гиперандрогении, которые возникли в результате мутации генов, можно обнаружить только ближе к пубертатному периоду (периоду полового созревания).
В это время можно обнаружить, что оволосение у девочки происходит по мужскому типу. Волосы начинают усиленно расти на лице, грудной клетке, по белой линии живота. Оволосение начинается раньше созревания молочных желез. Иногда избыточный рост волос может начаться в период адренархе (6-8 лет). В это время увеличивается объём яичников. В случае нормального развития при адренархе в не происходит полового оволосения, при нём возникают предпосылки к тому, что рост волос вначале начинается на лобке, а после – в подмышечных областях. У девочек с преждевременным адренархе (ПА) часто на фоне поликистозного перерождения яичников развивается синдром овариальной гиперандрогении. У детей, имеющих адренархе, достаточно часто можно выявить симптомы инсулинорезистентности и гиперинсулинизма, которые имеют тенденцию к нарастанию. То, насколько не находится в прямой зависимости от массы тела. При развитии метаболического синдрома можно заметить у ребёнка ожирение, избыток андрогенов, папиллярно-пигментную дистрофию кожи в области шеи, подмышек и кожных складок, поликистоз яичников и отсутствие менструаций.
У мальчиков отмечается тенденция к раннему половому созреванию, скорому появлению вторичных половых признаков при достаточно невысоком росте.
К каким докторам следует обращаться если у Вас Дисфункция коры надпочечников (адреногенитальный синдром) и беременность:
Гинеколог
Нефролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Дисфункцим коры надпочечников (адреногенитального синдрома) и беременность, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Почему необходимо обратиться в клинику «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» расположена в Москве и других городах. При адреногенитальном синдроме оказываются такие медицинские услуги по доступной цене:
- лабораторная диагностика гормональных нарушений на современном оборудовании;
- прием профильных специалистов – педиатра, гинеколога, эндокринолога;
- последовательное наблюдение за ребенком, преемственность в лечении у докторов разного профиля;
- современные методы лечения при вынашивании беременности;
- назначение лекарственной терапии по современным методикам.
Врачи нашей клиники проводят раннюю диагностику и назначают грамотное лечение при любой форме заболевания. В таких условиях проявления адреногенитального синдрома хорошо корректируются. Записывайтесь на прием прямо сейчас!
Лечение адреногенитального синдрома
В Клиническом госпитале на Яузе пациентам с АГС назначают индивидуально подобранный комплекс лечебных мероприятий. Он включает консервативную терапию (приём глюкокортикоидов), а, при необходимости, и оперативное лечение (реконструктивные операции).
Прием медикаментов подавляет избыточное образование мужских половых гормонов, способствуя регрессу вирилизации и перестраивая тело по женскому типу. Начинают развиваться молочные железы, восстанавливается менструальный цикл, становятся возможны зачатие, беременность и роды. Чем раньше начато лечение, тем лучше эффект.
Также в нашей клинике пациентки могут проконсультироваться у генетика по вопросам планирования беременности и вероятности развития АГС у своих детей, мерах по предупреждению патологического наследования. Наши специалисты помогут выбрать оптимальную программу ЭКО или другие возможности вспомогательных репродуктивных технологий в случае невозможности зачатия естественным путем.
И помните: адреногенитальный синдром — это не приговор! В Клиническом госпитале на Яузе вам окажут всестороннюю помощь и психологическую поддержку. Запишитесь на прием к гинекологу-эндокринологу сейчас и заставьте болезнь отступить!
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом Глуховой Н.К., носит общий информационный характер, не заменяет консультацию специалиста.Для рекомендаций по диагностике и лечению необходима консультация врача.
Описание
Анализ полиморфизмов гена стероид-21-гидролаза (CYP21,10 точек) (адреногенитальный синдром) — генетическое исследование основных мутаций в генах стероид-21-гидролаза. Результаты анализа позволяют выявить причину развития патологии и назначить своевременное адекватное лечение.Адреногенитальный синдром — спектр заболеваний, обусловленных дефицитом ферментов, которые участвуют в синтезе стероидных гормонов в надпочечниках. Патология характеризуется повышенным уровнем андрогенов. Наиболее частая причина это дефицит 21-гидроксилазы. Заболевание передается по наследству, по аутосомно-рецессивному типу.
Ген фермента 21-гидроксилазы расположен на коротком плече хромосомы 6. Существует два гена — активный ген CYP21-B, кодирующий 21-гидроксилазу, и неактивный псевдоген CYP21-A. Эти гены в значительной мере гомологичны.
Различают следующие формы заболевания: вирильная, сольтеряющая, гипертензивная, вирильная с периодическими лихорадками. Симптомы заболевания могут развиться в любом возрасте.
Недостаток фермента в крови снижает содержание кортизола и альдостерона. Вследствие низкого уровня кортизола увеличивается секреция адренокортикотропного гормона, который способствует гиперплазии коры надпочечников, причём именно той её зоны, в которой синтезируются андрогены. Из-за этого концентрация андрогенов в крови повышается, и развивается адреногенитальный синдром.
Клинические проявления адреногенитального синдрома
Избыток андрогенов, начиная с ранних стадий развития плода, у новорождённых девочек обуславливает интерсексуальное строение наружных гениталий — женский псевдогермафродитизм. Выраженность изменений варьирует от простой гипертрофии клитора до полной маскулинизации гениталий: пенисообразный клитор с экстензией отверстия уретры на его головку.
Строение внутренних половых органов у плодов с женским генотипом при адреногенитальном синдроме всегда нормальное.
У мальчиков отмечаются увеличение размеров пениса и гиперпигментация мошонки.
У детей при отсутствии лечения в постнатальном периоде происходит быстрое прогрессирование вирилизации. Быстро закрываются зоны роста костей, в результате чего у взрослых больных, как правило, отмечается низкорослость.
У девочек при отсутствии лечения определяется первичная аменорея, связанная с подавлением гипофизарно-яичниковой системы избытком андрогенов. У взрослых женщин наблюдаются симптомы вирилизации: гипертрофия клитора, общий гипертрихоз, гирсутизм, атрофия молочных желёз, расстройство менструального цикла вплоть до аменореи. Нередко развивается бесплодие.
Надпочечниковая недостаточность развивается при сольтеряющих формах заболевания. Заболевание проявляется такими симптомами, как вялое сосание, рвота, обезвоживание, метаболический ацидоз, нарастающая адинамия. Развиваются характерные для надпочечниковой недостаточности электролитные изменения и дегидратация. Указанные симптомы в большинстве случаев манифестируют между 2-й и 3-й неделей после рождения ребенка. Одним из проявлений дефицита глюкокортикоидов является прогрессирующая гиперпигментация.Подготовка
Генетическое обследование не требует специальной подготовки.
Рекомендуется взятие крови не ранее чем через 4 часа после последнего приёма пищи.
Перед диагностикой не рекомендуется подвергать себя стрессовым ситуациям, принимать спиртные напитки и курить.
Рацион и приём лекарственных препаратов не влияет на результат исследования.Показания:
- неоднократные прерывания беременности на ранних сроках;
- внутриутробная гибель плода;
- неудачные попытки ЭКО;
- СПКЯ неустановленной этиологии;
- диагностика различных формы ВДКН у детей.
Интерпретация результатов
Для интерпретации результатов генетического тестирования требуется консультация врача-генетика.