Питание при запорах: что можно и нельзя?
Содержание:
- Рецепты диеты
- Когда необходима диета для кишечника?
- Особенности диеты при гиперплазии простаты
- Основные принципы питания при проблемах с дефекацией
- Дополнительные продукты и блюда
- Отличается ли диета для мужчин и женщин
- Причины развития дисбактериоза
- Диета при воспалении тонкого кишечника
- Разрешенные и запрещенные продукты питания
- Что можно есть при воспалении кишечника?
- Слабительные средства
- Диета при запоре: основные принципы
- Другие советы эффективной диеты
- Режим питания при аденоме простаты
- Диетотерапия
- Диета для улучшения состава микрофлоры при наличии диареи
- Что такое запор
- Диета при запорах у детей
- Примерное меню на день
- Чем помочь грудничку во время запора при прикорме?
Рецепты диеты
200г телятины, 5-7 кусочков белого хлеба 1 яйцо в фарш (если яйцо большое, можно взять половину), 2 яйца в омлет, 5-6 ст. ложек молока.
Смешать фарш с яйцом, на поверхность положить влажную марлю, сверху уложить фарш высотой 1,5 – 2 см.
Приготовить омлет: смешать яйца с молоком. Если нет пароварки, можно использовать кастрюлю с водой и фарфоровую глубокую тарелку. В тарелку вылить яично-молочную смесь, накрыть крышкой и положить в кипящую воду (можно использовать меньшую по размеру кастрюлю). Готовить 8-10 минут.
Выложить готовый омлет на фарш, аккуратно соединить концы марли, чтобы один край заходил на другой. Приготовить рулет можно в мультиварке, пароварке (около 25-30 минут) либо в тарелке на пару.
Пудинг манный
200г манной крупы, 450мл молока, 4-5шт. яиц, соль, сахар по вкусу, ванилин, сливочное масло.
В готовую манку добавить по вкусу сахар, соль, сливочное масло и ванилин.
Остудить и ввести желтки, затем охлажденные белки взбить до густой пены, постепенно добавить в кашу. Форму смазать маслом, переложить пуддинг и готовить на пару (в кастрюле с водой) около 40-45 минут.
Рисовая запеканка с мясом
Фарш 400г, 2ст. воды, рис 230г, 1шт. лука, 2 яйца, соль (для жарки потребуется растительное масло).
Рис отварить, лук мелко нарезать, слегка обжарить фарш с луком.
В рис вмешать сырые яйца. Выложить в форму половину риса, затем фарш и покрыть остальным рисом.
Готовить в разогретой 1900C духовке 25 – 30 минут.
Запеканка творожно-гречневая
200г некислого творога, 200г гречки, 100мл сметаны (в тесто), 2 яйца, соль.
Сварить гречневую кашу, после остывания добавить сметану, творог, яйца, соль и хорошо перемешать.
Выложить в форму, смазать небольшим количеством сметаны или яйцом, выпекать в духовке при 1800С в течение 35-40 мину (запеканка должна слегка подрумяниться).
Диета при воспалении кишечника, как один из основных методов лечения, используется для восстановления слизистой и уменьшения острых симптомов заболевания.
Следует помнить, что любое заболевание на ранних стадиях легче поддается лечению, поэтому важно распознать первые признаки воспаления кишечника (боль, тошнота, вздутие, рвота, запоры или поносы, снижением веса) и не затягивать с лечением
Когда необходима диета для кишечника?
Диета для кишечника — это определенным образом сбалансированное питание, к которому не обращаются просто так. Это не диета для похудения, и не самым идеальным образом сбалансированный рацион для обыкновенного человека, следующего принципам здорового питания и образа жизни. Это такое меню, которое соблюдается относительно легко, но соответствует таким правилам кулинарной обработки продуктов и непосредственно их выбора, что в общей сложности должно облегчить или разрешить пищеварительные процессы в кишечнике. Когда с таковыми возникают трудности? Проблема в следующем.
Кишечник — важнейший участник пищеварительных процессов и не только.
Пищеварительная функция кишечника заключается в участии его флоры в переработке и расщеплении жиров и углеводов, проникнувших сюда после работы желудка. Здесь из пищевых масс извлекаются ферменты, и они понемногу превращаются уже в каловые массы. В завершение пищеварения производится экскреторная функция, когда кал покидает организм. Бактерии, заселяющие кишечник, синтезируют полезные ферменты и витамины, защищая сам кишечник от болезненных запоров. Пока микрофлора устойчива, она способна расщепить растительную клетчатку, синтезировать витамины группы В, ограничить и подавить размножение патогенных микроорганизмов. Кишечная микрофлора имеет отношение и к иммунным свойствам нашего организма.
Защитная функция кишечника — еще одна из его арсенала, и далеко не второстепенная. В кишечнике болезнетворные микроорганизмы могут быть подавлены за счет противостояния им той полезной микрофлоры, которая является родной для человека. Чужеродные бактерии попадают сюда в несколько меньшем количестве, чем колонии полезной микрофлоры. После того, как они вытесняются, иммунитет вырабатывает антитела против них, устраняющие их следы и экскременты. Так, кишечная флора избавляется, например, от вредоносных токсинов и опасных веществ, оказавшихся в организме при неправильных химических реакциях. При том же дисбактериозе или разных воспалительных, хронических заболеваниях кишечника качественный и количественный состав микрофлоры кишечника изменяется. Популяция полезных бифидо- и лактобактерий существенно уменьшается, а количество патогенных микроорганизмов возрастает.
Заболевания кишечника могут происходить по разным причинам:
- нарушения режима и качества питания;
- заражение простейшими, гельминтоз в том числе;
- перенесенные дизентерии и дисбактериозы, проявляющиеся в изменениях кишечной микрофлоры будь то преобладание патогенов или угнетение полезной микрофлоры;
- механические, химические, термические раздражители и травмы;
- синдром раздраженного кишечника, воспаления слизистой оболочки, развивающиеся в силу выше перечисленных причин.
Процесс воспаления может локализоваться в тонком кишечнике — тогда это будет энтерит; или в толстом — тогда это колит; или же в обоих этих отделах — тогда это энтероколит.
Воспаление кишечника может обретать острую или хроническую форму. Хронические формы практически не поддаются лечению. Самый позитивный результат — это не допускать обострений.
Терапия острых и тем более хронических заболеваний кишечника не может быть сугубо медикаментозной. Одними лекарствами делу не поможешь. С лекарствами или без, но придется соблюдать диету для кишечника. Одной лишь диеты может быть достаточно для восстановления микрофлоры после легкого отравления, интоксикации, или же для недопущения обострений колитов, энтероколитов. Для того чтобы снять уже возникнувшее воспаление или же чтобы преодолеть агрессивных микробов, назначаются фармакологические средства. В любом случае без диеты результат будет либо кратковременным, либо недостаточным и не максимальным, либо вовсе недостижимым.
Особенности диеты при гиперплазии простаты
Специальное диетическое питание – часть консервативного лечения аденомы простаты. Это необязательно жесткие ограничения. При правильном подходе рацион мужчины с таким заболеванием может быть очень разнообразным. Причем специфической диеты при аденоме простаты не существует. Питание строится так, чтобы не дать заболеванию прогрессировать и помочь организму с ним бороться.
Основные задачи диеты при аденоме предстательной железы:
Снизить уровень тестостерона. Этот гормон способствует увеличению размеров простаты, поэтому его уровень не должен повышаться. За счет этого можно избежать сдавливания мочеиспускательного канала и симптомов нарушения мочеиспускания, а это одна из главных целей диеты при аденоме простаты и задержке мочи.
Предотвратить запоры. Затрудненная дефекация заставляет мужчину напрягать мышцы пресса, что может негативно сказаться на общем состоянии. Еще каловые массы могут давить на простату, поскольку она граничит со стенкой прямой кишки. Для воспаленного органа это дополнительный стресс, ухудшающий ситуацию.
Уменьшить нагрузку на мочевой пузырь
Это тоже важно для нормализации мочеиспускания.
Улучшить и ускорить обмен веществ. Это положительно влияет на общее здоровье мужчины, помогая ему активнее противостоять заболеванию.
На этапе восстановления после удаления аденомы простаты мужчине тоже назначают особую диету. Главная особенность питания здесь заключается в постепенно возвращении к привычному рациону, причем он должен быть правильным. Задачи диеты после операции по удалению аденомы простаты: исключить метеоризм, обеспечить организм минимальным количеством энергии и максимально разгрузить мочевыводящие пути с ЖКТ.
Основные принципы питания при проблемах с дефекацией
Людям с запорами назначается стол № 3. Эта диета при запорах четко разграничивает, что можно и что нельзя. Ее основные принципы:
- Включать в меню побольше продуктов, богатых растительными волокнами, клетчаткой. Они приводят в норму перистальтику кишечника, благодаря чему стул восстанавливается.
- Употребление достаточного количества жидкости. Необходимо, чтобы суточный объем чистой воды составлял не меньше 2 л. В этот объем не должны входить соки, бульоны и прочие жидкости. Такой подход гарантирует более комфортный процесс дефекации и отсутствие запоров.
- Дробное питание. Люди, которые питаются меньше 5 раз в сутки, редко сталкиваются с запорами. При таком подходе лучше усваиваются полезные составляющие блюд. При этом необязательно употреблять большие порции, вполне достаточно будет объемов 250-350 г за 1 прием.
- Включение в меню продуктов натурального происхождения. Нужно забыть о фастфуде, продуктах, богатых консервантами, если стоит задача избавиться от этой деликатной проблемы.
Помимо запора, к числу неприятных эффектов добавляется развитие дисбактериоза. А это чревато серьезными последствиями для организма.
Дополнительные продукты и блюда
Если хотите эффективно избавиться от запора и учесть при этом, что можно, а что нельзя, то обязательно употребляйте только свежий кефир, желательно перед сном. Хорошим эффектом обладает и сироп из плодов красной рябины, который готовится на спирту.
Для обеспечения нормальной функции кишечника специалисты рекомендуют употреблять изюм. Но мало кто знает, что еще более эффективен его отвар. Даже свежевыжатый виноградный сок может быть полезен, особенно если пить его перед обедом по 150 мл.
Попробуйте включить в ежедневное меню по 150 г квашеной капусты. Это универсальный продукт при проблемах с кишечником. Она содержит растительные волокна и молочнокислые бактерии, нормализует перистальтику, борется с проявлениями дисбактериоза.
Если мучает запор, и проблему надо решить быстро, то стоит попробовать свежевыжатый свекольный сок. Взрослому человеку достаточно принять от 3 до 5 столовых ложек.
Отличается ли диета для мужчин и женщин
Пытаясь понять, что можно, а что нельзя при проблемах с дефекацией, люди нередко ищут диеты для представителей определенного пола. Каких-либо отличий в питании у женщин и мужчин при запорах нет.
Если речь идет о спастической форме, то вне зависимости от пола пациента, ему советуют употреблять фруктовые и овощные пюре, каши с добавлением масла, кефир, йогурты, сливки.
При атонических запорах у женщин и мужчин необходимы компоты из сухофруктов, в том числе из чернослива, морковный сок. Также очень полезен творог — как свежий, так и в составе блюд. Диетологи рекомендуют готовить яблочный салат, добавляя в него зелень, листья айсберга. К вареным овощам можно добавить рубленое вареное яйцо.
Даже после устранения запоров следует придерживаться сбалансированного меню, чтобы не возникли рецидивы.
При планировании питания для устранения запоров поможет сориентироваться таблица разрешенных и запрещенных продуктов:
|
Разрешенные продукты |
Продукты, от которых нужно отказаться (полностью или частично) |
|
Каши: овсяная, гречневая и ячневая |
Рисовая, перловая и манная каши |
|
Отруби и хлеб с их содержанием |
Крем-супы |
|
Квашеная капуста |
Белый свежий хлеб |
|
Рыба |
Пюре, в особенности из картофеля |
|
Морепродукты |
В большом количестве яйца, в особенности жареные |
|
Овощи в сыром виде |
Молочный шоколад |
|
Масла растительного происхождения, особенно оливковое |
Кисель |
|
Свежие фрукты |
Сдоба |
Причины развития дисбактериоза
На сегодняшний день до сих пор не выявлены точные причины развития дисбактериоза, но существуют факторы, которые могут спровоцировать нарушение микрофлоры кишечника:
-
заболевания вирусной этиологии;
-
наличие инфекции в кишечнике;
-
прием противовоспалительных и гормональных нестероидных медикаментов;
-
поражение организма паразитами;
-
аллергические реакции;
-
оперативное вмешательство;
-
болезни, связанные с пищеварительной системой;
-
заболевания нервной системы, частые стрессовые ситуации;
-
неправильное и несбалансированное питание;
-
прием антибактериальных препаратов.
Для того чтобы избежать в дальнейшем развития дисбактериоза, необходимо вовремя лечить инфекционные и воспалительные заболевания, вести здоровый образ жизни и правильно питаться. Также нельзя забывать об укреплении иммунитета, что позволит снизить риск развитии заболевания.
Диета при воспалении тонкого кишечника
При воспалительных заболеваниях слизистой тонкого кишечника (энтероколите) может наблюдаться склонность к запорам или поносам.
Из-за частых опорожнений организм стремительно теряет жидкость, что приводит к нарушению водно-солевого баланса, поэтому первые несколько дней пациенту необходимо строгое ограничение в еде, разрешается пить крепкий черный чай без сахара.
При поносе улучшает состояние кисель с черничными ягодами, рисовый отвар.
На 3 – 4 день рацион немного расширяется и вводятся продукты, которые улучшают перистальтику кишечника, уменьшают брожение.
В острой стадии необходимо есть супы на рисовом или манном отваре, нежирное мясо, рыбу, желе из апельсинов, мандаринов.
Пить разрешается кисели из ягод (клубничный, малиновый, смородиновый), соки (из мандаринов, апельсинов).
При стихании острых симптомов диета при воспалении кишечника немного изменяется, постепенно водятся другие продукты (при этом важно следить за самочувствием). [], [], [], []
[], [], [], []
Разрешенные и запрещенные продукты питания
- овощи;
- свежую зелень;
- спелые фрукты (сливы, абрикосы, бананы, ананасы, киви и т. д.);
- сухофрукты;
- ягоды (малину, клубнику, крыжовник);
- кисломолочные продукты (кефир, ряженку, сливки, сметану, йогурт);
- нежирные сорта мяса;
- морскую рыбу и морепродукты;
- яйца (омлеты, всмятку);
- крупы (овсяную, гречневую, кукурузную, ячневую);
- оливковое и подсолнечное масла;
- ржаной хлеб;
- орехи и семечки;
- мед.
- бобовые (фасоль, горох, чечевица, нут);
- грибы;
- сваренные вкрутую или жареные яйца;
- твердые сорта сыра, творог;
- изделия из теста (макароны, пельмени, вареники, сдоба, белый хлеб);
- консервированные продукты;
- копчености;
- жирные, жареные и соленые блюда;
- животные жиры, маргарин, спреды;
- крепкие мясные бульоны;
- кондитерские изделия;
- острые приправы (горчица, хрен, васаби, перец чили);
- ягоды и фрукты с вяжущим действием (черника, айва, зеленые бананы, хурма, гранат, виноград);
- крахмалистые овощи;
- кофе, крепкий черный чай, какао.
При запорах нельзя употреблять бобовые.
Что можно есть при воспалении кишечника?
В каждом отдельном случае рацион следует согласовывать с врачом.
Диета при воспалении кишечника должна состоять из следующих продуктов:
- мясо, рыбу в запеченном, отварном или пропаренном виде.
- овощной, рыбный суп, диетический мясной бульон.
- яйцо (только при поносах, не больше 1 в день)
- морковь тертая, свекла, цветная капуста, кабачки, тыква в тушеном виде или отварном виде.
- каши
- фрукты, ягоды, чернослив
- компот, кисель, желе
- кисломолочные продукты
- мед
- несдобная выпечка с добавлением кураги, ягод, сухарики, несвежий белый хлеб.
- в малых количествах растительное и сливочное масло
Слабительные средства
При хронических запорах, как правило, следует избегать слабительных средств. Они не показаны при алиментарных, неврогенных эндокринных запорах. Но при очень упорных запорах, особенно при сниженной моторной функции кишечника и при проктогенных запорах, главным образом у пожилых людей, приходится применять слабительные средства.
Самые безобидные слабительные:
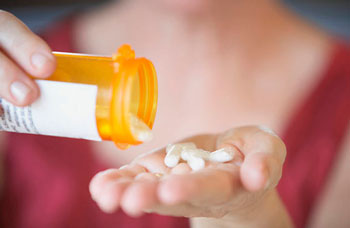
Лактулоза (нормазе, дюфалак) — препарат не подвергается гидролизу в кишке, создает благоприятные условия для развития молочнокислых бактерий. Выпускается в виде сиропа, в 100 мл которого содержится 67 г лактулозы. Назначается по 1–3 столовые ложки в день, по достижении эффекта дозу понижают до 1–2 чайных ложек в день.
Свечи с глицерином — 1 свеча содержит 1.44 г глицерина, 0.12 г стеариновой кислоты, 0.66 г натрия карбоната. При введении в прямую кишку свеча оказывает легкое раздражающее действие на слизистую оболочку и рефлекторным путем стимулирует дефекацию, кроме того, размягчаются каловые массы. Вводят по 1 свече 1 раз в сутки через 15–20 мин после завтрака.
Противопоказаны глицериновые свечи при обострении геморроя, трещинах заднего прохода, воспалительных и опухолевых заболеваниях прямой кишки.
При лечении запоров широко применяются растительные средства. К послабляющим лекарственным растениям относятся: лист сенны, кора крушины ольховидной, плоды жостера (крушина слабительная), корень ревеня, морская капуста, корень и корневище солодки, трава укропа, корень щавеля конского, листья столетника, стебли горца почечуйного, стебли золототысячника, корни стальника полевого, семя льна.
Сбор №2
- 1 часть листьев сенны
- 1 часть травы укропа
- 1 часть цветов ромашки
- 1 часть листьев мяты
- 1 часть корня валерианы
- 1 часть цветов бессмертника
Диета при запоре: основные принципы

Если у человека часто или постоянно случаются задержки стула (на сутки, двое или более) или опорожнение кишечника происходит с трудом, не до конца, ему следует обратиться к врачу, чтобы пересмотреть привычное питание, образ жизни и (при необходимости) получить адекватную терапию.
Никакой новой диеты для «ленивого кишечника», лучше лечебно-профилактического стола №3, разработанного еще в тридцатых годах прошлого века Мануилом Исааковичем Певзнером, пока не придумали.
Если диагностирован хронический запор:
- питание должно быть регулярным, частым, не реже 5 раз в день;
- протеинов в суточном рационе разрешено до 120 г (не менее 45% из них должны составлять белки животного происхождения);
- допускается столько же жиров (не менее трети должны составлять растительные жиры);
- можно употреблять до 450 г углеводов (преимущественно «медленных», клетчатки);
- вся пища должна приниматься в теплом виде или комнатной температуры;
- каждый прием пищи 2/3 тарелки должны занимать продукты, богатые балластными веществами (листовая зелень, съедобные водоросли, овощи, цельные зерна, фрукты, орехи и т. п.);
- необходимо обеспечивать достаточную гидратацию организма, выпивая не менее двух литров воды.
Совет
Тем, кому не нравится вкус обычной воды, предлагаем воспользоваться рецептами «вкусной воды» от популярного медицинского портала MedAboutMe.
Отправляясь за покупками или планируя меню лечебно-профилактической диеты, воспользуйтесь списками разрешенных и запрещенных продуктов, которые специально составлены для тех, кто хочет предотвратить задержки стула и избавиться от хронических запоров.
Другие советы эффективной диеты
Пережевывайте пищу хорошо и ешьте ее регулярно небольшими порциями в течение дня. Не пропускайте приемы пищи и не ешьте слишком много за один раз.
Если вы подозреваете у себя пищевую аллергию, вы можете прекратить диету или пройти тестирование, чтобы узнать, на какие продукты у вас аллергия. Во время паузы в диете вы прекратите принимать пищу, которая вызывает у вас аллергию, и посмотрите, чувствуете ли вы себя лучше. Тогда вы вновь начинаете есть подозрительную еду и замечаете, как вы реагируете на нее.
Таким образом, вы можете узнать за один раз, что у вас аллергия на один продукт. Пищевая аллергия может вызвать запор, поэтому не лишне выяснить, на какие продукты у вас аллергия и избегать тех продуктов, может быть не очень полезными.
Режим питания при аденоме простаты
При гиперплазии простаты важно не только выбирать правильные продукты, но и придерживаться особого режима питания. В день должно быть не менее 5 приемов пищи с небольшими порциями
Питаться необходимо через равные промежутки времени, а ужинать и употреблять жидкость не позднее 2 часов до отхода ко сну. Основу рациона должны составлять:
- растительная клетчатка – не менее 50%;
- полезные жиры – 30%;
- белки и углеводы – 20%.
Пища должна готовиться посредством тушения, варки или запекания. Это щадящая термическая обработка, позволяющая получить полезные блюда. Жарка, особенно в большом количестве масла запрещена.
Что можно есть
В рамках диеты при простатите и аденоме у мужчин особое внимание необходимо уделить таким микроэлементам, как селен и цинк. Они помогают уменьшить рост опухоли, устранить или ослабить симптомы заболевания
Указанными микроэлементами богаты:
- морская рыба;
- морская капуста;
- морепродукты;
- растительные масла, особенно оливковое.
В рационе обязательно должна присутствовать клетчатка. Она размягчает каловые массы и облегчает акт дефекации, помогая избежать травмирования воспаленной простаты. Из мясной продукции разрешены нежирные сорта мяса:
- телятина,
- телячья печень,
- кролик,
- курица.
Еще полезно употреблять крупы: рисовую, гречневую, овсяную и ячневую. Разрешена кисломолочная продукция: творог, кефир, нежирная сметана и ряженка. Хлеб обязательно должен быть только вчерашним. Можно есть и сладости, но лучше различные желе, муссы, мармелад, а также тыквенные и подсолнечные семечки, орехи, включая фисташки. Из напитков допускается употреблять:
- компот,
- морс,
- зеленый чай,
- свежевыжатый сок,
- травяные отвары.
Диета при аденоме простаты и повышенном ПСА строится по тем же принципам, но в рацион полезно включать продукты, способные несколько понизить уровень этого антигена. К таким относятся:
- миндаль, грецкие орехи, пекан, арахис;
- гранаты;
- помидоры.
Еще при повышенном ПСА рекомендуют уменьшить потребление животного белка, поскольку он может вызывать высвобождение инсулиноподобного фактора роста, способствующего росту раковых клеток. Животный белок можно заменить на растительный, добавив в рацион фасоль, орехи, белковые зерна (киноа, амарант), спирулину и ферментированную сою.
Что нужно обязательно исключить
Мужчине стоит отказаться от жирных, жареных и копченых блюд
Не менее важно перестать употреблять продукты, провоцирующие проблемы с пищеварением: капусту, редис, репчатый лук, чеснок, грибы, а еще зелень (зеленый лук, щавель и шпинат). Еще из рациона должны быть полностью исключены:
- газированные и алкогольные напитки;
- крепкий чай и кофе (вместо них можно пить цикорий);
- острые соусы и специи;
- говядина, баранина, свинина;
- свежая сдоба;
- продукция с красителями и ароматизаторами;
- соления и маринады;
- шоколад.
Чтобы начать соблюдать описанную диету, вы должны быть уверены в своем диагнозе. Клиника Dr. AkNer предлагает свои услуги в диагностике и лечении аденомы простаты. Мы стремимся всеми способами избежать хирургического вмешательства, поэтому подбираем грамотные схемы консервативного лечения, в том числе с помощью диеты. Для этого вам необходимо записаться на прием. Это можно сделать в форме на сайте или по телефонам 8 (495) 098-03-03 или 8 (926) 497-44-44.
Врач уролог, андролог Акопян Нерсес Григорьевич.
Диетотерапия
Для устойчивой нормализации стула пациенту необходимо пересмотреть свое меню. Оно должно содержать:
- свежие овощи и фрукты;
- кисломолочную продукцию с живыми лакто- и бифидобактериями;
- отруби, хлеб из муки грубого помола, продукты с клетчаткой и пищевыми волокнами;
- растительное масло.
Объем пищи для взрослого человека должен составлять не менее килограмма в день. Обязательно необходимо выпивать до двух литров жидкости.
Следует избегать продуктов, которые крепят желудок. В первую очередь это сыр, яйца, блюда из риса, продукты с большим содержанием пектина. Стоит ограничить употребление шоколада, сладостей, макаронных изделий (особенно из муки мягких сортов пшеницы), хлеба из пшеничной муки, свежего молока, блюд из бобовых. Эти продукты способствуют повышенному газообразованию, ухудшают перистальтику кишечника.
Важным в лечении запоров является отказ от малоподвижного образа жизни. Ежедневно уделяйте 30-50 минут ходьбе или другой физической активности.
Диета для улучшения состава микрофлоры при наличии диареи
|
Вид продуктов |
Можно |
Нельзя |
|
Хлеб и мучные изделия |
Хлеб белый, подсушенный вчерашний, тосты,пшеничные сухари |
Хлеб ржаной с отрубямиСдоба, пицца Макароны |
|
Сладкие блюда |
Печенье сухое несдобноеПомадкиЖеле |
Шоколад, конфетыВареньеМед |
|
Крупы |
Гречка, рис, овсяная |
Пшено, перловка, ячневая |
|
Молочные продукты |
Творог (нежирный, запеченный, паровые сырники, паровое суфле)Нежирный сыр и сметана |
Цельное молоко, сливки, йогурты («Активиа»), кефир («Актимель»), ряженка |
|
Овощи |
Морковь, кабачок, тыква, лук-порей, брокколи (вареные, тушеные, запеченные, паровые) |
Капуста, свекла, репа, шпинат, щавель (сырые, маринованные, жареные, гриль, соленые замороженные, квашеные) |
|
Консервация |
Соленое, квашеное, острое, копченое, маринованное |
|
|
Фрукты |
Черника, груша, яблоко запеченное или протертое, кизил, айва, черемуха (кисели, желе, запеченные) |
Сырые, кислые фрукты и ягодыЦитрусовые, виноград, абрикос, слива, груша, персик, бананСухофрукты |
|
Напитки |
Чай, черный кофе некрепкий, кисели и отвары из шиповника, черники, черемухи, черной смородины, кизила, айвы в теплом виде |
Соки овощные, фруктовыеКомпоты, квасКофе с молоком, какао, шоколадМолочный коктейльГазированные напитки |
|
Специи, соусы, добавки |
Петрушка, корица, гвоздика, цикорий, куркума |
Майонез, кетчуп, уксус, аджика, соусы, острый перец (красные, черный) |
|
Первые блюда |
На обезжиренном слабом мясном или рыбном бульоне с добавлением слизистых отваров круп, манной, риса, вареного и протертого мяса, паровых кнелей и фрикаделек, яичных хлопьев |
Супы на крепком, первичном мясном, рыбном, грибном бульонахОвощные, молочные,крупяные супы, щи, борщ |
|
Рыба |
Нежирные сорта в вареном, тушеном, запеченном, паровом виде, куском и рубленные (кнели, фрикадельки, котлеты) – судак, навага, сом, карп, окунь, треска, хек, щука, минтай, форель и др. |
Жирные сорта рыбы (осетр, лосось, тунец, сардины, макрель, севрюга, белуга, минога, камбала, жирная сельдь, угорь, горбуша)Икра |
|
Птица |
Курица, индейка без кожи (вареная, тушеная, запеченная, паровая) |
Утка, гусь, дичь |
|
Мясо |
Говядина, кролик, нежирная свинина (вареное, тушеное, паровое) |
Баранина, жирная свинина, конина |
|
Яйца |
В составе блюд, парового омлета не более 1 раза в неделю |
Жареные, сырые, всмятку, вкрутую |
|
Жиры |
Сливочное свежее масло в очень ограниченном количестве(по 5 г на порцию готового блюда) |
Растительное (подсолнечное, кукурузное, оливковое)Животные и кулинарные жиры |
|
Алкоголь |
Кагор до 300 мл в неделю(не более 50 мл в день) |
Запрещен |
Что такое запор
Запором принято считать задержку стула более двух суток. Для этого состояния также характерно неполное опорожнение кишечника, сопровождающееся неприятными ощущениями, изменением консистенции кала и необходимостью чрезмерного натуживания во время дефекации.
Чаще всего запорам подвержены люди, пренебрегающие правилами здорового питания и ведущие малоподвижный образ жизни. Запоры классифицируют согласно двум критериям: этиологии (причине возникновения) и патогенезу (механизму развития).
По этиологии запоры разделяют на:
- Первичные. Возникают в результате врожденных или приобретенных патологий толстой кишки.
- Вторичные. Являются следствием другого заболевания, травм, а также побочного действия фармакологических препаратов.
- Идиопатические. За этим определением скрывается невозможность выяснить точную причину нарушения работы кишечника. Запоры с неустановленной этиологией также называют криптогенными.
Классификация по патогенезу:
- Алиментарный. Развивается при нарушении режима питания и снижении потребления воды.
- Механический. Обусловлен новообразованиями в толстом кишечнике. Ими могут стать как опухоли, так и полипы или сгустки лимфоузлов, а также спайки или перегибы.
- Дискинетический. Возникает из-за нарушения моторики кишечника, ставшей следствием нервного напряжения. Такой вид запора также называют неврогенным.
Диета при запорах у детей
Запор у ребенка может возникнуть по самым разным причинам: несбалансированное питание, хронические заболевания, образа жизни, из-за изменения климата и др.
Диета при запорах у детей используется как основное лечение. На время лечения из детского меню исключаются продукты с вяжущими свойствами и замедляющие перистальтику кишечника: крепкий чай, бульон, рисовая, манная крупы, шоколад. Если у ребенка появился запор, необходимо разнообразить меню продуктами, которые способствуют работе кишечника: фрукты, свежие овощи, каши (овсяная, гречневая), масло растительное, черный хлеб.
Помогает нормализовать работу кишечника употребление натощак свежевыжатых соков: свекольного, сливового, яблочного.
Диета при запорах у детей мало отличается от меню взрослого, однако в данном случае стоит учитывать некоторые особенности. В первую очередь, перед лечением запоров, нужно выяснить причину, по которой развился запор, поскольку в некоторых случаях запор может быть симптомом тяжелого заболевания.
В диетологии продукты питания разделены на три группы:
- Улучшающие перистальтику кишечника. К таким продуктам относится чернослив, инжир, яблоки, отруби, морская капуста и т.д.
- С обволакивающим действием на кишечник, которые способствуют более легкому продвижению пищи по кишечнику (растительные масла).
- С раздражающим действием на кишечник (корень ревеня и др.).
Если запор у ребенка развился из-за слабой моторной деятельности, тогда в детское меню необходимо добавить продукты, входящие в первую и вторую группу, а из первой и второй группы продукты используются при запорах спастического характера.
Довольно часто у детей, которые склонны к запорам, наблюдается дисбактериоз, который развивается из-за запоров, а нередко нарушение микрофлоры кишечника может стать одной из причин нарушения стула. В некоторых случаях употребление кисломолочных продуктов не приносит желаемого эффекта и специалист может порекомендовать биопрепараты.
Рацион ребенка, объем порции зависит от возраста. В 1,5 – 2 года, когда малыш кушает преимущественно каши, рекомендуется добавить в рацион небольшое количество распаренного чернослива.
Детям постарше меню составляется из разрешенных продуктов таким образом, чтобы они не только сочетались, но дополняли друг друга:
- Завтрак: свежие овощи (в зимнее время можно отварные) в виде салата заправленного растительным маслом, омлет, компот с сухофруктами.
- Полдник: несколько штук свежих слив или чернослива, абрикос, яблоко. Сухофрукты перед употреблением необходимо распарить.
- Обед: суп на овощном бульоне, тушеные овощи и паровая котлета или отварное мясо, компот с сухофруктами или некрепкий чай.
- Ланч: фрукты (абрикос, апельсин) ограниченно.
- Ужин: каша, рыба (мясо) на пару, отварная или тушеная, творог, чай.
Перед сном можно дать выпить ребенку немного кефира, который поможет восстановить микрофлору кишечника.
[], [], []
Примерное меню на день
Составление меню поможет учесть, что можно, а что нельзя из продуктов. Примерный список блюд на день может быть следующим.
- Завтрак: тыквенная каша с изюмом и молоком, небольшим кусочком сливочного масла. Запивать такую кашу можно компотом из сухофруктов или чаем на основе лечебных растений.
- Второй завтрак: кефир или простокваша. Также можно съесть бутерброд из цельнозернового хлеба с нежирным творогом.
- Обед: суп-пюре из кабачков, заправленный небольшим количеством сметаны и щепоткой зелени. На второе можно подать рыбу под маринадом. Для этого следует взять филе трески, например, которая тушилась вместе с луком, морковью и томатным пюре. Заправить такое блюдо можно лимонным соком. Из напитков на обед можно выпить чай или компот. На десерт подойдет домашний мармелад.
- Полдник: запеченные яблоки, творог с сухофруктами.
- Ужин: мясная запеканка с натертой морковью. В качестве альтернативы мясо можно запечь в духовке и подать с рассыпчатой гречневой кашей. Основное блюдо можно дополнить салатом на основе натертой свеклы или других овощей с добавлением постного масла.
Итоги
Чем помочь грудничку во время запора при прикорме?
Основные мероприятия при задержке стула у ребенка:
- массаж и гимнастика,
- специальная диета,
- применение безопасных и эффективных препаратов.
Наверное, даже самая неопытная молодая мама знает о необходимости часто массировать детский животик в направлении по часовой стрелке (например, каждый раз при смене подгузника). Для проведения массажа можно воспользоваться одним из масел линейки JOHNSON’S Baby. Также эффективны специальные упражнения, способствующие активизации кишечника: движения ножками, имитирующие езду на велосипеде, прижимание к животику согнутых ножек с последующим разгибанием. Все они должны быть плавными и мягкими, но в то же время выполняться с определенным усилием. Обязательно попросите педиатра обучить вас приемам массажа и гимнастики, уточните их необходимую интенсивность.12
Грамотный врач также расскажет, чем кормить ребенка при запорах. Возможно, потребуется несколько изменить питание малыша. Диета при запорах у детей чаще всего предполагает соблюдение питьевого режима, а также коррекцию вводимого прикорма.
Бывает, что выполнения только этих условий недостаточно, тогда на помощь приходят лекарства. Одним из таких препаратов является МИКРОЛАКС, который помогает избавиться от запоров у детей с рождения. Средство в виде микроклизмы действует в течение 5–15 минут и очень удобно в применении. Активные вещества препарата не оказывают влияния на организм в целом, не всасываются в кровь, а работают непосредственно в месте введения (прямой кишке), оказывая слабительное действие уже через 5-15 минут*
Микроклизмы МИКРОЛАКС подходят для частого использования. Однако если проблема с задержкой стула у малыша возникает регулярно, следует обязательно посетить специалиста. Ребенку ни в коем случае нельзя терпеть запор!












