Биохимическая беременность
Содержание:
- Развитие плода на 12 неделе беременности
- Сигналы беременности: через какое время после зачатия увеличивается грудь
- Что именно меняется
- pixabay.com  / DzeeShah Ощущения на 10-й неделе беременности
- Причины выделений из молочных желёз при беременности
- Внутренняя и внешняя «перестройка» груди
- Брадикардия плода: причины и симптомы
- Уход за растущей грудью в период вынашивания ребенка
- Что меняется в состоянии груди?
- Что влияет на рост бюста
- Признаки, характерные для роста груди
- Рекомендации для будущей мамы на ранних сроках
Развитие плода на 12 неделе беременности
За прошедшие три месяца малыш значительно подрос — его вес теперь составляет примерно 17–18 г, а в длину он вытянулся до 6–8 см. По размерам плод на данном этапе напоминает средний лимон. Мария Прохорова рассказывает, что кроха все больше становится похож на человечка, но все еще имеет непропорционально большую голову по сравнению с остальным туловищем.
Все основные органы и ткани уже сформированы, и теперь происходит их постепенное развитие и совершенствование. Некоторые системы даже способны вполне полноценно функционировать. Перечислим наиболее значимые изменения, происходящие на данном сроке.
- На крохотном тельце появляются первые волосики.
- Пальчики на ручках и ножках больше не соединены перепонками.
- Вовсю формируются ногтевые пластины.
- Сердцебиение отчетливо прослушивается.
- Потихоньку формируется желудочно-кишечный тракт, начинает вырабатываться желчь.
- Мышцы гортани совершенствуют процесс глотания, и плод уже способен заглотить небольшое количество околоплодных вод, их выведение происходит через мочеполовую систему.
- Постепенно развивается эндокринная система.
- Созревает вилочковая железа — один из основных компонентов иммунной защиты, данная железа продуцирует лимфоциты и стимулирует выработку антител.
- Скелет все еще представлен мягкой хрящевой тканью, но уже находится на стадии окостенения.
- Что касается нервной системы, то она медленно, но верно становится все более совершенной. Пока что на рефлекторном уровне присутствуют первые проявления мимики: малыш умеет зажмуриваться, открывать и закрывать рот. Он непроизвольно шевелит ручками и ножками. Происходит движение грудной клетки, которое имитирует полноценный дыхательный цикл. Развивается сосательный рефлекс.
- Все явственнее прослеживаются будущие черты лица младенца.
- Продолжает свое формирование плацента — временный орган, образованный из хориона и выполняющий в первую очередь функцию защиты плода от любого неблагоприятного воздействия извне. Окончательно процесс созревания плаценты завершается на сроке 14–16 недель. Некоторым будущим мамам по результатам ультразвукового исследования ставят диагноз «предлежание хориона». Мария Прохорова объясняет, что данное явление не представляет собой абсолютно никакой опасности и по мере роста матки плацента вместе с ней будет постепенно подниматься.
Сигналы беременности: через какое время после зачатия увеличивается грудь
Конечно, многих интересует: через сколько дней после зачатия увеличивается грудь. Это позволяет понять, получится стать мамой или же придется ждать следующих «опасных» дней. Самым важным сигналом о состоявшемся зачатии является боль в груди. Женские молочные железы первыми «рассказывают» о том, что женщина в положении. И происходит это задолго до того, как вы увидите две долгожданные полоски на вашем тесте. Интересует, через какое время после зачатия набухает грудь? Происходит это буквально сразу после прикрепления оплодотворенной клетки в матку.
Как известно, грудь и матка чутко реагируют на гормональные изменения друг в друге. Стоит только гормонам в матке родиться, как женская грудь чувствует это и выдает реакцию на новые изменения. В буквальном смысле она подстраивается под матку. Интересный факт: болевые ощущения в груди после зачатия напоминают боль, которую вы можете чувствовать перед «красными днями» (месячными). Каким образом не перепутать их? Если вы находитесь в положении, боль в груди не исчезнет после месячных, значит, не сомневайтесь — оплодотворение состоялось. Боль, которая локализуется внизу живота, представляет собой вторичный признак, подтверждающий наличие беременности.
Когда начинает болеть грудь после зачатия у девушек сразу же появляются болезненные ощущения внизу живота, особенно если будущие мамы лежат на животе, чем создают нагрузку на матку (при маточной беременности подобная боль считается нормальной). Словно сама природа говорит, что не стоит принимать такую позу, когда вы отдыхаете или спите. Среди других симптомов беременности следует назвать переменчивое настроение девушки: ей хочется плакать, через минуту она может смеяться, часто посещают мнительность и раздражительность. То есть, когда женщина становится неузнаваемой (плаксливой или возбужденной), сразу можно предположить, что она носит под сердцем ребенка.
Следующим сигналом можно назвать изменения кожного покрова, тело беременной становится бархатистым и гладким, а волосы струятся и переливаются на солнце. Это объясняется увеличением важных гормонов в женском теле. Еще одним очевидным признаком того, что вы забеременели, считается токсикоз и непреодолимое желание спать
Важно подчеркнуть, что на ранних стадиях тошнота, непереносимость запахов могут указывать на наличие определенных болезней у плода.
Крайне важно наблюдать за своим общим состоянием: как только вы почувствуете частое желание прилечь и уснуть, можете догадаться, что вы беременны.
Что именно меняется
Грудь при беременности – область, переживающая наибольшее количество перемен. Подготовка к продуцированию молока, насыщенного необходимыми новому организму элементами, занимает много времени и ресурсов. До беременности молочные железы находятся в состоянии, близком к спячке
Гормональный фон женщины спокоен, выработка молока не требуется и тело находит более важное применение веществам
Грудь беременной на ранних сроках заставляет женщину испытывать ощущения, схожие с предменструальным синдромом. Размер груди стремительно меняется, она отверждается, появляется боль. Это обусловлено кровью, приливающей в большем объёме, чем когда-либо раньше.
Во втором триместре молочная железа достаточно подготовлена для продуцирования, но выделяемую жидкость пока нельзя назвать молоком. Это молозиво – секрет, по составу больше схожий с плазмой крови. Выделения желтоватого оттенка, вязкие, оставляют следы на одежде.
В последнем триместре грудь может полноценно давать молоко. Здесь завершаются физиологические процессы перестройки, обретаются финальные очертания для кормления. Она набухает, тяжелеет, требует поддержки.
pixabay.com  / DzeeShah Ощущения на 10-й неделе беременности
А вот токсикоз, если он беспокоил будущую маму с первых недель беременности, сдаваться не собирается. Утренняя тошнота, а также рвотные позывы в ответ на прием пищи в течение дня все так же могут давать о себе знать. Из-за этого женщина может ощущать:
- слабость;
- головокружение;
- легкое недомогание.
Эти ощущения, конечно, неприятны, и могут восприниматься женщиной как показатель общего ухудшения состояния здоровья, однако это не совсем так. На состоянии малыша легкий токсикоз никак не отражается и не создает угроз для здоровья женщины и течения беременности.
Для контроля токсикоза врач советует также исключить острую, соленую еду, временно ограничить молочные продукты, сырые овощи и сладкие фрукты. Снижают тошноту морсы с кислыми ягодами, например из клюквы и смородины, а также имбирный и мятный чай, добавление сока цитрусовых в щелочную минеральную воду. Улучшат состояние при токсикозе кислые фрукты — киви, зеленые яблоки.
Из-за развития плода на 10-й неделе беременности и связанного с ним увеличения матки возникает давление на мочевой пузырь. Женщину могут беспокоить частые позывы к мочеиспусканию, которые на этом сроке считаются нормальными. Также не должны вызывать беспокойства периодические тянущие боли в нижней части живота, которые проходят после кратковременного отдыха или смены положения тела.
pixabay.com  / alessandraamendess
Причины выделений из молочных желёз при беременности
Причины выделений из молочных желез при беременности различны, хотя общим для них является изменение гормонального фона у будущей мамы.
Причины прозрачных выделений из груди следующие. Они появляются не только у женщин «в интересном положении», но и в обычном. Поскольку внутри железистой ткани груди располагаются млечные протоки, которые не должны слипаться и зарастать. Поэтому, в течение всей жизни женщины периодически выделяется жидкость, которая позволяет содержать протоки в оптимальном состоянии.
Во время беременности количество данной влаги увеличивается, потому что гормоны начинают функционировать активнее, готовя грудь к дальнейшей функции кормления младенца. Поэтому, выделения из груди происходят чаще и объёмнее, что абсолютно естественно для будущей мамы.
Во многих случаях появление жидкости происходит под влиянием каких-либо внешних факторов, например, стимуляцией сосков, воздействием душа или массажа груди, а также небольшими тревогами и беспокойствами или же сильными стрессами.
Причина выделения молозива – активность гормона пролактина, который и отвечает за его продуцирование. Гормональные трансформации в женском организме происходят настолько бурно, что молозиво может начать вырабатывать не после родов, а задолго до этого срока. Кроме того, производство этой полезной жидкости провоцируется не только активностью гормонов, но и увеличенной массой молочных желёз. Также и периодические сокращения матки – так называемые тренировочные схватки – способствуют активизации гормонов, чтобы дополнительно произвести молозиво. Полезно знать, что сексуальные взаимоотношения во время беременности, в которых происходит стимуляция груди, тоже приводят к выработке этой полезной жидкости.
Молозиво обладает уникальным химическим составом и является более питательным и калорийным, чем материнское молоко. В молозиве имеется богатое содержание жиров, белков, ферментов, витаминов, минералов и так далее. Можно считать, что молозиво является «прививкой» от множества болезней младенца и «лекарством», повышающим иммунитет малыша. И это всё потому, что в нём содержится целый коктейль биологически активных веществ, которые запускают работу кишечного иммунитета – главной иммунной защиты человека.
Шестой или седьмой месяц беременности может принести неожиданные сюрпризы будущей маме. К примеру, у некоторых женщин на этом сроке появляются выделения молозива, но не в обычном виде, а с примесями крови. При этом само молозиво меняет консистенцию и становится более жидким и водянистым.
Такие «новшества» имеют свои причины – гормоны у будущей мамы активно выделяются и меняют весь гормональный фон, что приводит к переменам в организме. Главный «виновники» выделений в данном случае – пролактин и окситоцин. Пролактин отвечает за то, есть или нет молоко у женщины, а окситоцин – за возможность его поступления в молочные протоки.
Данные выделения вписываются в картину нормы, поэтому не должны доставлять особых тревог для женщины. Но в любом случае, консультация квалифицированного врача поможет определить, является такое явление нормой или патологией.
Теперь остановимся на случаях, когда выделения из молочных желёз приобретают патологические формы. К примеру, становятся жёлтыми или кровянистыми. Но помимо этого беременная женщина начинает замечать и другие симптомы, которые подтверждают отличие её состояния от нормы, например, боли в молочных железах регулярного характера. Или же появление впадин и бугров в груди, а также иных неравномерных увеличений молочных желёз. В этом случае обращение к врачу будет самым правильным решением для будущей мамы и поможет предотвратить серьёзные проблемы со здоровьем.
Причина таких изменений – всё те же гормоны, но только в этом случае имеется сбой в слаженной работе гормонального «оркестра». При этом выделения из груди являются лишь одним симптомом какого-то более серьёзного заболевания молочных желёз, к примеру, аденозов, мастопатий, иных доброкачественных и злокачественных опухолевых процессов.
Внутренняя и внешняя «перестройка» груди
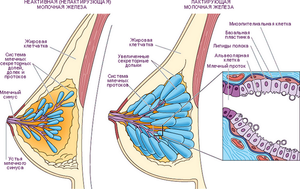
Внутренняя структура молочных желез неоднородна. Она состоит из 15-20 отдельных долей с множеством молочных протоков. Большие доли в свою очередь делятся на несколько долек меньшего размера. Плюс в женской груди имеются особые клетки, на которых лежит ответственность за выработку молока.
Строение женской груди
Под действием половых гормонов объем долей увеличивается, начинают расти молочные протоки и повышается количество вырабатывающих молоко клеток. Естественно, все эти внутренние преобразования приводят к увеличению груди во время беременности в несколько раз.
Но это ещё не все изменения, происходящие с прекрасной женской грудью в период вынашивания ребенка. Венозная сеточка проявляется под нежной кожей груди более отчетливо. Фактором, объясняющим данные проявления, является то, что в период вынашивания ребенка значительно увеличивается приток крови к молочным железам женщины. Причем нужно заметить, что процесс «наливания» молочных желез в начале беременности проходит столь стремительно, что кожа иногда «не успевает» растянуться и на груди могут появиться не слишком эстетичные растяжки.
Внешние изменения происходят также и с сосками. Во-первых, под действием гормонов они становятся сверхчувствительны и остро реагируют на любое прикосновение. Во-вторых, меняется пигментация сосков и околососковых кружков, ареол, которые под действием меланоцитов становятся намного темнее. В-третьих, на околососковых кругах появляются своеобразные «прыщики», настораживающие некоторых мнительных женщин.
Пугаться по этому поводу нет никакой причины, поскольку это не что иное, как обычные потовые железы, которые также увеличиваются во время беременности. С течением времени бугорки Монтгомери (потовые железы на ареолах) сглаживаются и в большинстве случаев приобретают свой первоначальный вид и размер. Точно так же после долгожданного рождения малыша восстанавливается привычная пигментация сосков и ареол.
Ещё одним проявлением изменений, происходящих с молочными железами во время беременности, является появление молозива. Обычно оно начинает выделяться во втором триместре беременности при легком сдавливании соска. Отличие молозива от молока заключается в том, что оно практически полностью состоит из белка, имеет более густую консистенцию и прозрачно-желтоватый оттенок.
Ни волноваться, ни переживать из-за подобных выделений женщине нет никакой причины. Наоборот, появление молозива служит хорошим признаком того, что все внутренние предварительные процессы лактации проходят нормально, а молочные железы активно готовятся к кормлению будущего малыша.
У некоторых беременных женщин может наблюдаться обильное выделение молозива. Отклонением от нормы это не является, так что никаких действий предпринимать не нужно. Единственное, что следует сделать, – это вкладывать в бюстгальтер специальные прокладки, которые защитят одежду от появления неприятных пятен. А вот пытаться сцеживать молозиво не рекомендуется, так как никакого смысла в этом нет абсолютно.
Брадикардия плода: причины и симптомы
Не всякое снижение пульса у человека является аномалией или патологией. Например, оно наблюдается во время сна или при снижении температуры окружающей среды – в такие моменты организм экономит энергию, обмен веществ замедляется. Также подобное явление наблюдается у спортсменов, а у некоторых людей оно имеется с рождения, но не имеет характера патологии. В таких случаях говорят о физиологической брадикардии. Важным ее отличие от аномальной является отсутствие патологических симптомов.
Аномальная брадикардия – это такое снижение частоты сердечного ритма, при котором возникают различные болезненные состояния организма: головокружение, холодная потливость, потеря сознания и т. д. Как правило, они проявляются при сильном сокращении сердцебиения. Если оно незначительно, то субъективных ощущений у человека может не возникать.
Чтобы судить о наличии брадикардии сердца у плода, необходимо иметь представление о физиологической норме частоты сердцебиения. У взрослого человека она составляет 60-80 ударов в минуту, у эмбриона же изменяется в ходе его развития:
- На 3-5 неделе – 75-80;
- На 5-6 неделе – 80-100;
- На 6-7 неделе – 100-120;
- На 7-9 неделе – 140-190;
- На 10-12 неделе – 160-180;
- На 4 месяце – 140-160;
- К 9 месяцу – 130-140.
Указанные значения не являются точными, так как физиологическая норма у каждого ребенка может незначительно различаться. Примерно до 21 дня беременности сердцебиение у эмбриона не прослушивается вообще – на этом этапе у него его собственное сердце еще не начало формироваться, а обмен веществ полностью обеспечивается кровотоком матери.
Однозначно диагностировать патологическую брадикардию у матери и плода можно только во 2 триместре (после 20 недель вынашивания), так как на этом этапе его собственная система кровоснабжения в целом уже сформировалась, поэтому пульс должен стабилизироваться. Врач ставит диагноз в том случае, если в данный период частота сердцебиения составляет менее 110-120 ударов в минуту.
Брадикардия может быть «материнским» заболеванием или наблюдаться только у плода. В первом случае замедление сердцебиения у самой женщины также сказывается на состоянии будущего ребенка, во втором патология эмбриона не сказывается на здоровье матери. Причинами заболевания со стороны матери являются:
- заболевания сердечно-сосудистой системы – атеросклероз, нестабильное артериальное давление, ишемическая болезнь сердца, кардиосклероз, дистрофия или воспаление миокарда (сердечной мышцы);
- общие заболевания организма – нарушение кроветворной функции костного мозга, опухоли, анемия, инфекционные патологии, почечная недостаточность и т. д.
Со стороны плода причинами брадикардии выступают следующие патологии:
- материнская анемия, высокая токсичность окружающей среды, психический стресс у женщины;
- пороки развития собственной сердечно-сосудистой системы плода;
- нарушения репродуктивной системы матери – ранее старение плаценты, аномальное накопление околоплодных вод и т. д.;
- резус-конфликт – несовместимость материнской и эмбриональной крови по резус-фактору;
- интоксикация материнского организма из-за курения, употребления алкоголя или наркотиков, некоторых видов лекарств.
Симптомами брадикардии у матери являются типичные признаки кислородного голодания – головокружение, слабость, головная боль, шум в ушах, боль в груди, пониженное давление, одышка. Если патология наблюдается только у плода, о ней будут свидетельствовать снижение или прекращение его двигательной активности, а также судороги. Особенности эмбриональной формы заболевания в том, что выявить ее по состоянию матери невозможно – только непосредственно наблюдением за самим ребенком с помощью современных средств диагностики.
Беременность у пациенток с брадикардией характеризуется высоким риском гипоксии плода. Продолжительное кислородное голодание способно привести к замершей беременности, выкидышу или необратимым нарушениям в организме будущего ребенка. Особенно сильно от этого страдает его мозг, так как нервные клетки наиболее чувствительны к недостатку кислорода.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Уход за растущей грудью в период вынашивания ребенка
Симптомы болей в молочных железах у девушек перед беременностью отличаются в зависимости от гормонального изначального фона, возраста, количества беременностей, а также от наследственных факторов. Так, женщины, которые подвергались гормональной стимуляции до беременности, в частности при ЭКО, ощущают все такие перемены менее болезненно, нежели женщины, зачавшие ребенка естественным путем.
Объясняется это тем, что до зачатия организм был подготовлен увеличенной дозой гормонов, которые при естественном зачатии увеличиваются только при оплодотворении яйцеклетки. Также играет большую роль количество оплодотворенных яйцеклеток. При многоплодной беременности, где оплодотворены были две яйцеклетки, гормонов выделяется организмом больше, а значит и реакция более яркая.
Как же отличить болезненность груди при наступлении беременности и при менструациях? Прежде всего, стоит обращать внимание на параллельные симптоматические проявления, поскольку на ранних сроках определить с точностью беременность это или менструации, сложно даже гинекологу. Гормональные перемены провоцируют болевые ощущения, но пока они не столь выражены, чтобы суметь отличить их от ПМС
Если женщину тошнит, появляется утренняя усталость, сонливость, которая ранее была нехарактерна, происходит бурная и негативная реакция на жареное, сладкое и жирное, то можно предположить состоявшееся зачатие. Чтобы уточнить его с более вероятной точностью, можно воспользоваться либо услугами врачей, которые назначат контроль ХЧГ на несколько недель для изучения динамики, либо провести самостоятельно тест на моче.
Меры по поддержанию форм груди
Если беременность установленная, происходят видимые и последовательные перемены во внешности, то стоит побеспокоиться не только о благополучном течении последующей беременности, но и физической форме женщины. К примеру, наибольших перемен претерпевает грудь, которая не имеет своих мышц и в большинстве случаев состоит из жировой ткани и желез с молоком.
Чтобы не искать ответ на вопрос, как же восстановить грудь после рождения ребеночка, стоит предугадать образование осложнений и физических особенностей бюста, будучи еще в положении. Профилактика – лучшее лечение, что касается и предотвращения растяжек, потери формы и асимметрии при беременности и лактации.
Укрепление груди происходит постепенно, по мере роста молочной железы стоит менять как нижнее белье, так и проводить специальные зарядки, упражнения, которые будут противодействовать образованию стрий, отвисанию. Также стоит учитывать следующие рекомендации акушеров-гинекологов:
- Использовать специальное мягкое белье с натуральной комбинированной ткани с подкладками для выделения молозива в дальнейшем. Купить лифчик со специальными тканевыми или влаговпитывающими прокладками просто, нужно только подобрать нужный размер, и не экономить на качестве.
- Употреблять в достаточном количестве фрукты и овощи. В таких продуктах содержится большое количество аминокислот, которые помогают увеличить сопротивляемость клеток к деформации, быстро восстановиться.
- Воздушные ванны. Помогают восстановить кровоток, усилить приток крови, что в дальнейшем также будет способствовать улучшению лактации.
- Физические упражнения. Самые простые упражнения, которые не занимают много времени, позволят сохранить грудь такой, такой она была ранее и противостоять образованию растяжек.
- Правильная гигиена, которая заключается в регулярных водных процедурах без применения мыла и гелей с ароматизаторов. После каждого приема душа прежде чем одеть белье, необходимо увлажнить кожу жирными кремами. Особо актуальной является процедура на ночь перед сном.
Женская грудь в идеальном состоянии после нескольких родов – это не фантазии, а реальные возможности, которые может себе позволить каждая женщина, вне зависимости от материального положения. Все рекомендации, которые касаются ухода молочной железы – это увлажнения, правильное питание и отменное настроение.
Что меняется в состоянии груди?
Так все же на каком сроке беременности начинает расти грудь? Здесь, конечно, тоже все индивидуально. Но некоторые будущие мамочки замечают уже первые признаки увеличения буквально через неделю после зачатия. Увеличение размера молочных желез – это один из верных признаков оплодотворения. Грудь начинает набухать, становится более чувствительной, появляется не очень значительная тянущая боль. Обычно увеличение груди при беременности наблюдается до 10 недели и перед родами. Все изменения в организме женщины в этот период связаны с подготовкой молочных желез к кормлению будущего младенца. В организме женщины меняется уровень содержания гормонов. Под воздействием эстрогена и прогестерона и происходит увеличение груди во время беременности. Эстроген влияет на развитие молочных протоков, а прогестерон – на железистую ткань. Таким образом, грудь может увеличиться на несколько размеров.
Основные изменения молочных желез
Практически каждая женщина может наблюдать на ранних сроках беременности следующие изменения в состоянии своих молочных желез:
- увеличение объема груди от 1 до 3 размера;
- повышение чувствительности груди;
- появление венозной сетки на груди;
- появление растяжек на груди – это происходит оттого, что коллагеновые волокна соединительной ткани могут не выдержать значительного резкого увеличения молочных желез и вследствие этого порваться, образуя на коже груди красные линии, которые потом белеют;
- изменение формы и оттенка сосков – очень часто соски и кожа вокруг них темнеют. Это происходит под воздействием гормонов, влияющих на пигментацию. Помимо потемнения, соски становятся выпуклыми, и на них можно наблюдать образование маленьких узелков. Также меняется цвет и размер ареол. Они темнеют и могут значительно увеличиться;
- выделение молозива чаще всего происходит на 6-7 месяцах. Молозиво – это прозрачная, беловатая или желтоватая жидкость, которая выделяется маленькими капельками, это так называемый предшественник молока.
Но все эти вышеописанные изменения индивидуальны. У одной будущей мамочки они могут проявиться в полном составе, а у другой же не проявиться вообще. Но это не повод для беспокойств.
Что влияет на рост бюста
Преградой на пути к нормальному росту груди является плохо сформированное и неправильное питание. Очень часто от этого грудные железы перестают нормально расти. Молодая девушка должна регулярно получать полный набор нужных жиров, белков, микроэлементов и витаминов. Низкая по питательным компонентам еда, длительное сидение на диете не помогают налаживать уровень эстрогенов.
Немалую роль играет и генетика. Если у родственниц девушки грудь была небольшой, то не нужно ожидать, что она у неё каким-то образом дойдёт до 3−4 размера. В таком случае особенности питания и число получаемых питательных веществ не влияют на общее состояние груди либо задействуют косвенно и очень слабо.
Также следует обратить внимание и на комплекцию девушки. Худенькие девушки, у которых грудная клетка неширокая, не будут носить бюстгальтеры большого размера. Сильный рост бюста у хрупкой девушки должен насторожить
Это можно отнести к отклонениям, поэтому в таком случае следует отправиться на консультацию к эндокринологу. Несоответствие комплектации может стать последствием серьёзной болезни эндокринного типа
Сильный рост бюста у хрупкой девушки должен насторожить. Это можно отнести к отклонениям, поэтому в таком случае следует отправиться на консультацию к эндокринологу. Несоответствие комплектации может стать последствием серьёзной болезни эндокринного типа.
У девушки с большой комплектацией бюст в большинстве случаев большой. Его также принято называть «молочным». Но не всегда у женщин с большой грудью количество молока при кормлении ребёнка достаточное. Все будет зависеть от работы гормональной системы при лактации. А у обладательниц небольшого бюста, наоборот, молока может быть много.
Признаки, характерные для роста груди
Обычно признаки того, что груди девушки растут, проявляются в течение нескольких лет. Распознать активный рост можно по следующим специфическим особенностям:
- Главным и важным симптомом роста груди считается появление в этой области неприятных болевых ощущений. Если девочку сильно беспокоят боли в груди, рекомендуется посетить детского врача-гинеколога.
- В районе сосков при ощупывании груди ощутимы небольшие увеличения.
- Соски становятся довольно чувствительными и более выраженными. Теперь их можно заметить даже через одежду.
- Происходит потемнение ореолов груди.
- На груди могут выступить небольшие волоски. Это абсолютно естественно.
- На ареолах появятся маленькие точки и бугорки. Это выходы желёз, что в дальнейшем будут увлажнять соски. Такое свойство очень пригодится после рождения малыша.
- Одна грудь может стать слегка больше другой.
- Может присутствовать зуд со жжением.
- При бурном росте груди на ней могут появиться небольшие растяжки. В таком случае необходимо пользоваться увлажняющими кремами.
Многие девочки пугаются происходящих с ними изменений. Чтобы успокоить их, родителям необходимо поговорить с подростком и объяснить, что всё это естественные процессы. Она просто начинают своё становление женщиной. Также родители должны понимать, что подобные изменения являются лишь началом, и поддерживать ребёнка.
Рекомендации для будущей мамы на ранних сроках
- Не принимайте самостоятельно лекарства, особенно опасны антибиотики, антидепрессанты, транквилизаторы, снотворные. Даже безобидные лекарства могут нарушить развитие плода. Исключением считается фолиевая кислота в дозировке по 400 мкг ежедневно, она необходима, для того, чтобы предотвратить дефект нервной трубки у ребенка. Если вы принимаете витаминные комплексы для беременных в которых уже есть фолиевая кислота, то отдельно ее принимать не нужно.
- Воздержитесь от занятий сексом, если у вас и у партнера до беременности были не вылеченные заболевания, предающиеся половым путем. Если у вас были или наблюдаются сейчас кровотечения или выделения из влагалища розовато-коричневого цвета, то ваш гинеколог может запретить вам на некоторое время заниматься любовью, отнеситесь к этому серьезно.
- Не загорайте на солнце;
- Не находитесь рядом с включенной микроволновкой;
- Соблюдайте режим дня. В сутки необходимо спать минимум 8 часов;
- Не поднимайте тяжелые предметы, снизите физическую нагрузку и занятия спортом.
-
Избегайте контакта с вредными химическими веществами. Откажитесь от сильнодействующих моющих, чистящих, полирующих и других средств бытовой химии.
- Необходимо полностью исключить: алкоголь, активное или пассивное курение, употребление вредных продуктов;
- Старайтесь не лежать на животе, особенно после 8-9 недели;
- Не запрокидывайте ногу на ногу, носите удобную обувь с маленьким и устойчивым каблуком;
- Приобретите одежду для беременных, животик на 3 месяце уже достаточно большой для привычной одежды;
- Приобретите средства от растяжек, не забывайте ежедневно ухаживать за кожей, чтобы не появились стрии.
- Приобретите подушку для беременных, еще несколько недель и она вам очень пригодится;
- Почаще бывайте на свежем воздухе и проветривайте помещение;
- Не посещайте людных мест, когда есть вероятность подхватить простуду во время беременности, если у вас появились симптомы ОРВИ, обратитесь к врачу;
- Не посещайте бани и сауны, высокие температуры воздуха могут спровоцировать выкидыш;
- Избегайте стресса. Старайтесь сохранять ровное, спокойное, приподнятое настроение.
- Не проводите много времени за компьютером и телефоном, доказано, что излучения от сотового телефона и сети Wi-fi опасны для беременных.