Врожденный порок сердца
Содержание:
Патогенез пролапса митрального клапана
Строение митрального клапана
Митральный клапан имеет две тонкие створки, похожие на листочки: переднюю и заднюю. Обе створки прикреплены к митральному кольцу своим основанием. Со стороны желудочков к поверхности клапана крепятся множественные сухожильные хорды, которые присоединяют створки клапана к папиллярным мышцам. Задача митрального клапана — обеспечивать однонаправленный кровоток через подвижное крупное отверстие митрального клапана. Площадь этого клапана у здорового взрослого человека в норме — 4-6 см2.
Многочисленными исследованиями показано, что митральный клапан в норме состоит из трёх зон, расположенных от кольца клапанного отверстия до свободного края клапана:
- Ближе к основанию клапан состоит из миоцитов (мышечных клеток) предсердия, клеток, вырабатывающих α-актин (из них строятся микроскопические белковые нити гладких мышц), из нервных волокон и их окончаний, поддерживающих электрофизиологическую связь с остальным сердцем.
- Центральная зона состоит из тонких, но плотных коллагеновых сетей и виментин-положительных фибробластов, в которых образуются промежуточные филаменты — нитевидные белковые структуры, укрепляющие клетки и ткани.
- Край митрального клапана более плотный и шероховатый, он богат гликозаминогликанами, которые удерживают воду, не позволяя клапану сжиматься при нагрузках .
Механизм развития ПМК различен при первичных и вторичных пролапсах. При первичной патологии прогиб створок митрального клапана происходит из-за избыточности ткани створки и включает в себя как неизменённые, так и деформированные участки створок. Основные особенности внутреннего строения при первичном пролапсе митрального клапана:
- избыточное развитие спонгиозной (губчатой) ткани;
- трансформация створок митрального клапана, в норме ригидных (неподвижных), в рыхлую миксоматозную ткань, в которой отмечается повышенное содержание гиалуроновой кислоты;
- истончение слоя коллагеновых волокон клапана;
- формирование фиброза.
Всё это приводит к тому, что в период систолы под влиянием внутрижелудочкового давления створки прогибаются в сторону левого предсердия. По мере взросления человека увеличивается нагрузка на все органы, в том числе и на клапаны сердца. Так как ткани митрального клапана имеют более «хрупкое» строение, у людей с генетически обусловленными особенностями клапан начинает провисать, хорды, которые его удерживают, утолщаются или удлиняются. В результате кровь движется в обратном направлении (регургитация) из желудочка в предсердие.
В связи с вегетативной дисфункцией (нарушением регулирования сосудистого тонуса) у пациентов появляются боли в области сердца, нарушения ритма, нестабильное артериальное давление, липотимии (предвестники обмороков — слабость, бледность, нарушение потоотделения), гипервентиляционный (одышка) и астенический синдромы.
При вторичном пролапсе имеется поверхностный фиброз (уплотнение, рубцевание) створок клапана, истончение и/или удлинение хорд и нарушение желудочковой жёсткости. При этом сами «листочки» клапана теряют эластичность из-за недостатка фиброэластина. Уплотняется мышечное кольцо клапана, в результате чего размер отверстия и площадь створок клапана перестают совпадать. Это приводит к обратному «забросу» крови, недостаточности митрального клапана, от степени которой зависит состояние и самочувствие человека.
Симптоматика
Длительное время приобретенный порок сердца может никак себя не проявлять. Больные занимаются физическими нагрузками в обычном режиме, не ощущая каких-либо жалоб. Новорожденные с сердечной аномалией также в первые недели жизни выглядят здоровыми, а первые симптомы могут проявиться спустя три года.
Врожденные пороки характеризуются суетливостью и беспокойством, одышкой, чрезмерной возбужденностью, частыми обмороками, сильным сердцебиением. Дети с таким заболеванием часто отдыхают, сидя на корточках. Симптомы приобретенных аномалий напрямую связаны с типом нарушения и чаще всего проявляются:
- болью в сердце при физических нагрузках;
- сильным сердцебиением;
- одышкой;
- бледностью кожных покровов;
- пульсацией артерий на шее.
Данный недуг у взрослых может привести, к инфаркту, ишемии, стенокардии, отеку легких, тяжелой аритмии.
Симптомы порока сердца. Диагностика
При проявлении данных симптомов рекомендуется обратиться за консультацией к кардиологу. Врач выписывает направление на аппаратное обследование и лабораторные анализы. Наиболее популярным и действенным методом считается ЭХО-кардиоскопия с доплером. Она не только выявляет заболевание, но и помогает оценить степень декомпенсации. Для определения сердечных тонов проводят фонокардиографию, а ритм сердца можно увидеть посредством ЭКГ.
Помимо аппаратного обследования кардиолог на приеме проводит обязательную диагностику, посредством:
- осмотра;
- перкуссии (постукивания);
- пальпации (прощупывания);
- аускультации (прослушивания).
Обнаружить патологию у детей врач может уже на плановом осмотре. Если врожденный порок сердца подозревается еще на этапе вынашивания ребенка, будущей маме назначают УЗИ и допплерографию, включающее тщательную оценку состоянии сердца у плода. Такая диагностика позволяет обнаружить врожденный порок сердца в 60-80% случаев.
Симптомы порока сердца. Лечение
При выявлении патологии пациента ставят на учет у кардиолога. К сожалению, на сегодняшний день вылечить заболевание медикаментозным способом невозможно. Лекарства применяются в основном для профилактики осложнений и на предупреждение рецидивов первичного заболевания. Все врожденные пороки сердца лечатся только хирургическим путем. Исключение составляет открытый артериальный проток, который можно вылечить медикаментами. Но данная методика эффективна только в первые сутки жизни человека.
Хирургическое лечение врожденных и приобретенных пороков сердца осуществляют одинаково. Пациентов с приобретенным пороком обычно оперируют после сорока лет на стадии, когда состояние заметно ухудшается. Кардиохирург в индивидуальном порядке решает, какую именно операцию следует проводить. Чаще всего хирурги применяют следующие методики:
- пластику дефектов при помощи заплаты;
- протезирование искусственных клапанов;
- иссечение стенозированного отверстия;
- трансплантация органа.
Хотя компенсация некоторых пороков исчисляется десятилетиями, общая продолжительность жизни сокращается, так как сердце неминуемо изнашивается. В результате развивается сердечная недостаточность, нарушается кровоснабжение и питание всех органов и тканей, что приводит человека к смерти.
ПРОСМОТРОВ:
74
Воспалительные заболевания сердца — миокардит
Миокардит — что это?
Воспалительное поражение сердечной мышцы, которое проявляется нарушением сердечной деятельности (возбудимости, проводимости и сократимости). Чаще всего имеет вирусную природу (половина всех случаев миокардита). Заболеванию подвержены люди среднего возраста (30–40 лет, немного чаще — женщины). По происхождению миокардиты бывают:
- ревматические;
- инфекционные (вирусный, бактериальный и др.);
- аллергические (лекарственный, поствакцинальный, трансплантационный);
- при диффузных заболеваниях соединительной ткани;
- вследствие воздействия физических факторов (травмы, ожоги, воздействии ионизирующей радиации);
- идиопатический (невыясненной природы) миокардит Абрамова – Фидлера.
Течение миокардита может быть острым, подострым, хроническим (рецидивирующим).
Миокардит: симптомы и диагностика
Симптомы миокардита часто связаны с инфекционным заболеванием – ОРВИ, ангины, и т.п. (на фоне или вскоре после него). Наиболее часто встречающиеся признаки заболевания — недомогание, слабость, утомляемость, одышка, сердцебиение, нарушения ритма сердца, иногда — дискомфорт и боли в грудной клетке, редко — болезненность в суставах.
При инфекционном миокардите обычно доминируют симптомы инфекционного заболевания (лихорадка, повышение температуры тела, общие признаки интоксикации). Начало миокардита может протекать бессимптомно, с субфебрильной или нормальной температурой, часто отмечаются сердцебиения, «перебои» в работе сердца, одышка. Степень выраженности симптомов зависит от распространенности и остроты воспалительного процесса.
При отсутствии терапии будут нарастать признаки сердечной недостаточности. Необходимо срочно проконсультироваться с врачом-специалистом!
Своевременно проведенные диагностические исследования (УЗИ сердца, ЭКГ, рентгенография) могут выявить:
- увеличение размеров сердца;
- нарушения сердечного ритма (тахикардию, реже брадикардию, различные аритмии);
- нарушения внутрисердечной проводимости.
Диагностика миокардита часто требует комплексного подхода. Помимо физикального исследования, обычно используются:
- клинический и биохимический анализ крови;
- электрокардиографию (ЭКГ);
- эхокардиографию (УЗИ сердца);
- рентгенографию органов грудной клетки;
- изотопное исследование сердца;
- МРТ сердца;
- эндомиокардиальную биопсию;
- посевы крови и других биологических жидкостей;
- комплексное исследование иммунологических показателей.
Обратившись за помощью в клинику «Энерго», Вы получите возможность в одном месте пройти все необходимые для правильной диагностики воспалительных заболеваний сердца исследования. Записаться на прием в клинику «Энерго» можно через форму на сайте или по телефону, указанному на странице.
Как лечить миокардит?
Вылечить миокардит легкой степени, протекающий без осложнений, можно в амбулаторных условиях. При более тяжёлом течении требуется госпитализация, обязательный постельный режим, этиотропная, противовоспалительная и симптоматическая терапия.
Этиотропная терапия — лечение инфекции, ставшей причиной миокардита (вирусной, бактериальной, грибковой и пр.), и поддерживающая терапия первичного заболевания (ревматизма, СКВ, тиреотоксикоза и т.д.).
Факторы риска развития миокардита
Развитие воспалительных заболеваний сердца провоцирует:
- снижение иммунитета;
- вирусные инфекции и острые инфекционные заболевания (ОРВИ, ангины);
- очаги хронической инфекции (кариес, тонзиллит);
- наследственная предрасположенность к воспалительным заболеваниям сердца;
- паразитарные и грибковые заболевания.
Коарктация аорты (КА)
Врожденное сужение аорты, чаще всего в месте перехода дуги аорты в её нисходящую часть. Составляет 5-8% от общего числа ВПС, среди больных гораздо больше мужчин. Симптоматика определяется анатомическими, возрастными изменениями и сочетанием с другими ВПС, а именно:
- замедление физического развития;
- диспропорция телосложения – хорошее развитие плечевого пояса на фоне общей задержки роста, гипотрофия мышц нижних конечностей;
- повышенная утомляемость;
- головные боли;
- головокружения, обмороки.
Со временем возможны носовые кровотечения, боли в области сердца, судороги мышц ног, жалобы на то, что мерзнут стопы. У женщин могут быть нарушения менструального цикла, бесплодие. Иногда у больных случаются гипертонические кризы.
Сегодня ВПС встречаются с частотой 8 на 1000, или 1 на 125 новорожденных. Чаще других видов наблюдается ДМЖП (от 30 до 50% всех ВПС), ОАП приходится на 10% случаев.
Классификация
Существует множество классификаций врождённых пороков.
ВПС условно делят на 2 группы:
1. Белые (бледные, с лево-правым сбросом крови, без смешивания артериальной и венозной крови). Включают 4 группы:
С обогащением малого круга кровообращения (открытый артериальный проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникация и т. д.).
С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
Без существенного нарушения системной гемодинамики (диспозиции сердца — декстро-, синистро-, мезокардии; дистопии сердца — шейная, грудная, брюшная).
2. Синие (с право-левым сбросом крови, со смешиванием артериальной и венозной крови). Включают 2 группы:
- С обогащением малого круга кровообращения (полная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.).
- С обеднением малого круга кровообращения (тетрада Фалло, аномалия Эбштейна и т. д.).
В 2000 году была разработана Международная Номенклатура врождённых пороков для создания общей классификационной системы.
Гипоплазия
Гипоплазия может поражать сердце, как правило, приводя к недоразвитию правого или левого желудочка. Это приводит к тому, что только одна сторона сердца способна эффективно перекачивать кровь к телу и лёгким. Гипоплазия сердца встречается редко, но это наиболее серьёзная форма ВПС. Такие состояния называют синдром гипоплазии левых отделов сердца, когда поражается левая сторона сердца и синдром гипоплазии правых отделов сердца, когда поражается правая сторона сердца
При обоих состояниях, наличие открытого артериального протока (а когда гипоплазия поражает правую сторону сердца, и открытого овального окна) жизненно важно для возможности ребёнка дожить до выполнения операции на сердце, так как без этих путей кровь не сможет циркулировать в организме (или лёгких, в зависимости от стороны поражения сердца). Гипоплазия сердца, как правило, синий порок сердца.
Дефекты обструкции
Дефекты обструкции возникают, когда клапаны сердца, артерии или вены стенозированы или атрезированы. Основные пороки — стеноз лёгочного клапана, стеноз аортального клапана, а также коарктация аорты. Такие пороки как стеноз двустворчатого клапана и субаортальный стеноз возникают относительно редко. Любой стеноз или атрезия может привести к расширению сердца и гипертонии.
Дефекты перегородки
Перегородка — стенка ткани, отделяющая левое сердце от правого. При дефектах межпредсердной или межжелудочковой перегородки кровь движется из левой части сердца в правую, уменьшая эффективность работы сердца. Дефект межжелудочковой перегородки наиболее распространённый тип ВПС.
Синие пороки
Синие пороки сердца, называются так, потому что они приводят к цианозу, при этом кожа приобретает голубовато-серый цвет из-за нехватки кислорода в организме. К таким порокам относят персистирующий артериальный ствол, тотальная аномалия соединения лёгочных вен, тетрада Фалло, транспозиция магистральных сосудов, а также врождённый стеноз трёхстворчатого клапана.
Пороки
- Аортальный стеноз
- Дефект межпредсердной перегородки
- Дефект предсердно-желудочковой перегородки
- Стеноз двустворчатого клапана
- Декстрокардия
- Удвоение выходного отверстия левого желудочка
- Удвоение выходного отверстия правого желудочка
- Аномалия Эбштейна
- Синдром гипоплазии левых отделов сердца
- Синдром гипоплазии правых отделов сердца
- Стеноз митрального клапана
- Атрезия лёгочной артерии
- Врождённый стеноз клапана лёгочной артерии
-
Транспозиция магистральных сосудов
- dextro-Транспозиция магистральных сосудов
- senistro-Транспозиция магистральных сосудов
- Врождённый стеноз трёхстворчатого клапана
- Персистирующий артериальный ствол
- Дефект межжелудочковой перегородки
Некоторые состояния поражают только крупные сосуды в непосредственной близости от сердца, однако их часто классифицируют как ВПС.
- Коарктация аорты
- Атрезия аорты
- Открытый артериальный проток
- Частичная аномалия соединения лёгочных вен
- Тотальная аномалия соединения лёгочных вен
Некоторые группы пороков обычно встречаются вместе.
- тетрада Фалло
- пентада Кантрелла
- синдром Шона/ комплекс Шона / аномалия Шона
Симптомы врожденных пороков сердца
ОАП характеризуются наличием протока, соединяющего грудную часть аорты с легочной артерией, необходимого плоду, но не закрывающегося после рождения на протяжении 8 недель.
Симптомы ОАП:
- при узком ОАП: возможно бессимптомное течение;
- при широком ОАП: тахипноэ, тахикардия, снижение работоспособности, бледность;
- аускультация: систолодиастолический шум с максимальным усилением во II межреберье слева от грудины, акцент II тона над легочной артерией. Пульсовое давление повышено.
При ДМЖП напрямую сообщаются желудочки сердца. ДМЖП бывает перимембранозный и мышечный.
Симптомы ДМЖП:
- малые дефекты могут не иметь симптомов;
- дефекты средние и большие: недостаточная прибавка в весе, тахипноэ, тахикардия, влажные хрипы в нижних отделах легких, повторяющиеся ОРВИ), при пальпации области сердца — систолическое дрожание в III-V межреберьях слева от края грудины;
- аускультация — систолический шум в III-IV межреберье слева от грудины, акцент II тона над легочной артерией.
При ДМПП напрямую сообщаются предсердия.
Симптомы ДМПП:
- малый дефект: отсутствие симптоматики,
- большой дефект: существенное снижение физической активности, левожелудочковый тип недостаточности кровообращения;
- аускультация — систолический шум во II-III межреберье слева от грудины, акцент и раздвоение II тона над легочной артерией.
Коарктация аорты — сегментарное ее сужение. По расположению ОАП выделяют преддуктальный тип КА («детский», или «инфантильный») и постдуктальный («взрослый») тип.
Симптомы коарктации аорты:
- при рождении гипотрофия, в дальнейшем ее прогрессирование, задержка моторного и физического развития; головная боль, носовые кровотечения, «зябкость» ног;
- повышение частоты, глубины и ритма дыхания, увеличение частоты сокращений сердца, снижение физической выносливости, акроцианоз; при преддуктальной КА интенсивная синюшность ног;
- отсутствие пульсации артерий на ногах и сохранение пульса на руках; артериальное давление на ногах, ниже артериального давления на руках;
- аускультативно-систолический шум во II межреберье слева от грудины с проведением в межлопаточную область;
- преддуктальный тип рано формирует прогрессирующую тотальную сердечную недостаточность, устойчивую к лечению;
- для постдуктального типа характерна стертая симптоматика и довольно длительное стабильное течение.
Тетрада Фалло — комбинированный ВПС с сужением выносящего тракта правого желудочка, большим ДМЖП, гипертрофией правого желудочка, праворасположенной аортой.
Симптомы Тетрада Фалло:
- синюшность кожи, появляющаяся с 3-4-го месяца жизни и прогрессрующая в дальнейшем;
- усиление синюшности кожи после кормления, крика, дефекации ребенка;
- аускультация — систолический шум во II-м межреберье слева от грудины, хлопающий I тон на верхушке, приглушение II тона над легочной артерией.
Причины ВПС
В качестве основных ведущих причины в формировании пороков, чаще всего, выступают структурные и количественные хромосомные аномалии, и мутации, т.е. первичные генетические факторы.
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
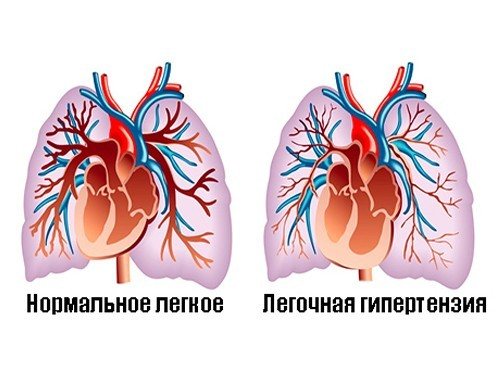
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Определение болезни. Причины заболевания
Пролапс митрального клапана (ПМК) — это прогиб одной или обеих створок клапана, расположенного между левым предсердием и левым желудочком сердца, в полость левого предсердия во время сокращения сердечной мышцы .
Из предсердий кровь должна поступать в желудочки сердца. Однако при определённой величине прогиба створки возможна митральная регургитация — обратный ток крови из желудочка в предсердие. Это может вызвать увеличение полости предсердия, повышенное гидростатическое давление и нагрузку на него.
Впервые термин «пролапс митрального клапана» предложил профессор Д. М. Крили в 1968 году, а комплекс жалоб и проявлений в 1963 году описал кардиолог Г. Б. Барлоу .
В последние годы частота выявляемости пролапса митрального клапана увеличивается. У новорождённых ПМК диагностируется редко, однако с возрастом встречаемость патологии увеличивается: в раннем возрасте (5-6 лет) она составляет 6 %, в подростковом возрасте (11-15 лет) — 31 %, в 30 лет — 40 %, а в 60 лет — 77 % . У детей до 10 лет пролапс митрального клапана встречается примерно одинаково часто у обоих полов, но после 10 лет патологию чаще регистрируют у девочек (соотношение 2:1) .
Выделяют первичный (врождённый) пролапс митрального клапана и вторичный (приобретённый). Первичный ПМК бывает семейным (наследственным) или несемейным (случайным).
Причина пролапса митрального клапана продолжает изучаться. Его связывают с нарушением строения створок и хорд. В настоящее время предполагают, что первичный пролапс является проявлением общей болезни соединительной ткани. Такое нарушение, вероятнее всего, возникает в процессе эмбрионального развития в результате неправильной эволюции соединительной ткани . Семейный первичный пролапс передаётся по аутосомно-доминантному типу (наследование преобладающих признаков, которые располагаются не в половых хромосомах X и Y).
Первичный ПМК часто встречается у пациентов скоагулопатиями (болезнью Виллебранда и др.), с заболеваниями соединительной ткани (синдромами Марфана,Элерса — Данлоса и гипермобильности суставов). Это поддерживает гипотезу нарушений клеток мезенхимы (внутреннего «наполнения» тканей) в период эмбриогенеза . Пациенты с болезнью соединительной ткани и сопутствующим ПМК часто имеют характерный внешний вид: это люди с узким передне-задним диаметром грудной клетки и воронкообразной деформацией грудной клетки типа pectus excavatum.
Реже ПМТ может наследоваться по Х-сцепленному рецессивному типу. Впервые связывать пролапс митрального клапана с этим типом наследования стали после исследований П.Л. Монтелеоне и Л.Ф. Фагана в 1969 году. При этом в одной семье степень проявления пролапса может быть различной .
Отмечается увеличение частоты случаев пролапса митрального клапана, ассоциированных со вторичным дефектом межпредсердной перегородки и/или левосторонними атриовентрикулярными дополнительными проводящими путями, а также с наджелудочковыми аритмиями.
Вторичным считают прогиб створки митрального клапана, который возникает в результате воспаления или повреждения окружающих тканей и самого клапана. ПМК вторичной природы может быть следствием различных состояний:
Воспалительных заболеваний сердца (миокардиты, ревматизм, инфекционный эндокардит, перикардит). После перенесённого воспаления клапан меняет свою форму, может возникать сердечная недостаточность.
- Ишемической болезни сердца, например, с отрывом хорд клапана во время острого инфаркта миокарда.
- Операций на митральном клапане, травм.
- Миксом левого предсердия (доброкачественных опухолей) ;
- «Спортивного» сердца (увеличения мышечного слоя стенок сердца в результате постоянных анаэробных нагрузок у спортсменов) .
Несмотря на наличие бессимптомных пациентов, в развитии синдрома пролапса митрального клапана в настоящее время придают значение вегетативной дисфункции, нарушению взаимодействия элементов нервной и сосудистой систем, системному дефекту биологических мембран, дефициту магния .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!