Потница у новорожденных: почему она появляется и как ее лечить
Содержание:
- Лечение гипотрофии
- Виды потницы и симптомы
- Сыпь при инфекционных заболеваниях
- Места локализации потницы
- Как проявляется заболевание
- Вашему ребенку нужна помощь специалиста?
- Как лечить потницу
- Заключение
- Какие заболевания могут маскироваться под потницу
- Лечение
- Дополнительно
- Как отличить потницу от аллергической реакции?
- Профилактика и лечение потницы у малышей
- Клинические признаки и симптомы гипотрофий по степеням
- Виды стоматита часто встречающегося у детей?
Лечение гипотрофии
Комплексная терапия включает:
- Определение причины, вызвавшей гипотрофию, одновременно с попыткой её регулировки и устранения.
- Диетотерапию, которая подбирается индивидуально в каждом определенном случае, а также зависит от степени патологических нарушений в организме.
- Обнаружение хронических очагов инфекции, способствующих развитию гипотрофии, а также активное их лечение.
- Симптоматическое лечение, которое включает применение поливитаминных и ферментных препаратов.
- Соответствующий режим с правильным уходом и воспитательными мероприятиями.
- Периодические курсы массажа и лечебной гимнастики.
Диетотерапия
При назначении диетотерапии следуют нескольким основным принципам (этапам):1.
- 2/3 для гипотрофиков первой степени.
- 1/2 для гипотрофиков второй степени.
- 1/3 для гипотрофиков третьей степени.
2.3.Другими, не менее важными условиями при назначении диеты, являются:1.
- при гипотрофии первой степени — семь раз в день;
- при второй степени — восемь раз в день;
- при третьей степени – десять раз в день.
2.3.4.анализ кала5.Критериями эффективности проводимой диетотерапии считаются:
- нормализация состояния и упругости кожных покровов;
- улучшение аппетита и эмоционального состояния ребенка;
- каждодневные прибавки массы тела, в среднем на 25-30 грамм.
Уход за больными гипотрофией
- Условия нахождения в палатах должны быть максимально комфортными, и заключаются в следующем: освещение соответствовало всем нормативным стандартам, проветривание осуществлялось два раза в день, температура воздуха была оптимальной, в пределах 24-25 градусов Цельсия.
- Ежедневные прогулки на свежем воздухе служат одновременно как закаливание, так и в качестве профилактики возникновения инфекций верхних дыхательных путей (застойная пневмония).
- Периодическое проведение гимнастических упражнений и курсы массажа помогут восстановить сниженный тонус мускулатуры, и окажут благоприятное воздействие на общее состояние организма.
Симптоматическое лечение
- При анемии назначают препараты железа (сорбифер, тотема). Если у ребенка очень низкий показатель гемоглобина (ниже 70г/л), ему назначают переливание эритроцитной массы.
- При рахите назначают прием витамина Д, а также профилактческие курсы физиотерапии. С этой целью используют облучение ультрафиолетовыми лучами при помощи специальной кварцевой лампы.
Виды потницы и симптомы
Потница у новорожденных может быть нескольких видов:
- Красная;
- Кристаллическая;
- Глубокая.
Потница красная
Проявляется в виде воспалительных образований мелких размеров, красного цвета. Наиболее часто образовывается в подмышечных впадинах, в паху и на внутренней стороне рук.
Чаще всего проявляется следующими симптомами:
- Зуд;
- Сыпь красного цвета;
- Повышение температуры тела;
- Незначительная отечность эпидермиса;
- Болезненные ощущения при прикосновении.
Такой вид потницы наиболее часто появляется в летнее время, может возникать не только у новорожденных, но и у детей старшего возраста. Длительность такой сыпи более 14 дней.
Очень часто перетекает в более сложные виды заболеваний, способствует образованию красных прыщей с гнойными вкраплениями.
Потница кристаллическая
Проявляется небольшой сыпью, которая чаще всего проходит в течение нескольких дней и не доставляет ребенку дискомфорта. Такая потница может быть белого и желтого цвета.
Отличается от красной потницы веществом, содержащимся в пузырях, которые появляются при потнице.
Симптомы проявлений:
- Образование пузырей, которые расположены на близком расстоянии друг от друга и содержат жидкость;
- Покраснение кожи;
- Появление незначительной отечности.
Глубокая потница
Наблюдается у детей старшего возраста и у взрослых.
Проявляется в виде красных пятен, которые образуются в местах наибольшего скопления потовых желез.
Может сопровождаться неприятными симптомами, такими как высокая температура и образования язв на эпидермисе.
Симптомы потницы могут отличаться в зависимости от индивидуальных особенностей новорожденного.
Сыпь при инфекционных заболеваниях
Сыпь при инфекционных заболеваниях сопровождается увеличением лимфоузлов, слабостью, утомляемостью, тошнотой и диареей, высокой температурой. Форма и локализация высыпаний зависит от вида инфекции, вызвавшей эту сыпь.
Болезни, сопровождающиеся кожными высыпаниями:
- Корь. Высыпания в виде папул появляются на 3-4 сутки за ушами, в области переносицы. И очень быстро сыпь распространяется на все лицо. Затем она переходит на верх спины, грудь, в последнюю очередь – на стопы и кисти рук.
- Краснуха. Сыпь мелкопятнистая, бледно-розовая. Локализуется на коже ягодиц в сгибах локтей и колен. На вторые сутки покрывает поверхность тела и конечностей.
- Скарлатина. Высыпания сплошные в виде покраснения из точек красного цвета. Сначала сыпь яркая, потом бледнеет и затем становится коричневатой. Сначала покрывается лицо, потом шея, грудь, верх спины. А потом – на бедрах и предплечьях.
- Ветряная оспа. Очень заразное заболевание с появлением везикул на волосистой части головы, в паховой области, на по всему телу, кроме ладоней и стоп.
- Герпес. Сыпь мелкая с жидкостью внутри. Очень болезненная. Образуется чаще на слизистой губ, на носу, половых органах. Сопровождается зудом и жжением.
Есть много других инфекционных заболеваний с сыпью на теле. Среди них менингит, мононуклеоз, пневмония. Протекает болезнь с явными симптомами общей интоксикации организма.
Места локализации потницы
Может появляться в различных участках тела.
Однако, наиболее частые места локализации потницы у новорожденного являются:
- Лицо – появление такой сыпи на лице новорожденного встречается очень редко, причины возникновения являются переход инфекции с шеи на лицо;
- Голова – возникает такой вид сыпи по причине повышенной увлажнённости эпидермиса. Происходит образование такой сыпи при ношении плотных головных уборов и слишком длинных волос;
- Шея – у новорожденных чаще всего потеет область шеи из — за складок кожи и слишком тесных воротников;
- Пах и попа – проявляется такая сыпь в результате чрезмерного испарения. Наиболее часто причинами являются подгузники, неправильная гигиена тела;
- Подмышки – область подмышек потеет чаще всего по причине повышенной работы потовых желез, реакции кожи на пот.
Кроме основных мест локализации могут проявляться потницы под коленками, на сгибах локтей и спине.
У новорожденных, которые имеют избыточную массу тела, потница может образовываться во всех складках кожи. Поэтому родители должны после купания грудничка внимательно осматривать тело для своевременного устранения проблемы.
Как проявляется заболевание
Особенности того, как выглядит потница у детей, зависят от формы патологического процесса. Таких вариантов болезни три:
- кристаллическая;
- красная;
- папулезная.
Наиболее легкий вариант — кристаллическая потница. Возникает исключительно на первом году жизни малыша. Внешний вид сыпи типичен:
- белесовато-фиолетовые сферические образования на коже;
- распространены тотально, либо в местах скопления потовых желез;
- легко лопаются при малейшем дотрагивании;
- кожа вокруг слегка шелушится;
- размер пузырьков — не более 3 мм.
Вашему ребенку нужна помощь специалиста?
Записаться на прием к врачу вы можете по телефону
или с помощью системы онлайн-записи на сайте
Записаться к врачу
Красная потница — более тяжелое поражение, часто с присоединением инфекции. Страдает кожа спины, подмышечной области, реже конечностей. Если образуется красная потница у детей, симптомы следующие:
- резко гиперемированные пузырьки, расположенные хаотично по поверхности кожи;
- фон кожных покровов неярко красный;
- не бывает сливания элементов;
- субъективно — возможен зуд;
- при контакте — боль;
- некоторые пузырьки не имеют содержимого, пальпаторно определяются как мелкие узлы;
- в условиях повышенной влажности симптомы могут резко усиливаться, причиняя ребенку беспокойство.
Папулезная потница — вариант глубокого поражения кожи. Встречается у детей старших возрастных групп. Связано с длительным раздражением потовых желез, в результате чего формируются начальные атрофические процессы, кожа истончается. Симптомы типичны:
- папулы до 3 мм, кожа покрыта ими тотально;
- внешний фон — бледно-красноватый;
- пальпаторно — сухость и небольшое шелушение;
- часто присоединяется инфекция с развитием гнойничковых процессов;
- при улучшении условий внешней среды, все элементы могут быстро исчезать.
Симптомы болезни могут значительно ухудшать состояние ребенка при присоединении инфекции. Это выглядит как ограниченные гнойничковые элементы на болезненном фоне потницы. При кристаллическом варианте — это большая редкость, при остальных, достаточно типичное осложнение. Отмечается повышение температуры, ребенок становится вялым, может отказываться от еды. Промедление в такой ситуации недопустимо, так как кожные покровы богато кровоснабжаются, могут возникнуть септические очаги в других органах.
Как лечить потницу
Прежде чем применять медикаментозные средства, следует обеспечить полноценное функционирование потовых желез. Если возникла потница у детей, лечение начинается с простых рекомендаций:
- проветривать комнату;
- температура воздуха в доме не должна превышать 20 градусов;
- подгузник должен пропускать воздух;
- купание не менее 2 раз за день;
- не применять крем, даже детский.
Если не помогли общие рекомендации, то используют медикаментозную терапию. В этой ситуации с вопросом — чем лечить потницу у ребенка, лучше разберется педиатр
Важно не увлажнять, а наоборот, подсушивать кожу. Излишнее увлажнение приведет к распространению инфекции, что абсолютно недопустимо на детской коже
Идеальным вариантом являются присыпки, которые мягко подсушивают кожу, и убирают раздражение. Иногда можно применить мази на основе Д-пантенола, которые обладают заживляющим эффектом. При наличии инфекции применяются антибиотики.
Заключение
Таким образом, потница представляет серьезную проблему для малышей. Сама болезнь не слишком опасная, но возможны осложнения, которые резко ухудшают комфорт малышей. При соблюдении простых рекомендаций, потница быстро проходит. Если болезнь принимает затяжное течение, не нужно затягивать визит к специалисту.
Какие заболевания могут маскироваться под потницу
Если заметили высыпания на коже малыша, стоит проконсультироваться с педиатром. Даже если на первый взгляд покраснения кажутся «банальной» потницей!
В целом, между потницей и прочими кожными заболеваниями много различий. Аллергия обычно проявляется крапивницей или пузырьками, оставляющими после себя мокнущие ранки. Симптомы, которые не имеют ничего общего с потницей у новорожденных. А локализация контактного дерматита ограничивается непосредственно местами контакта с теми или иными «раздражителями». Например, если сыпь вызвал новый шампунь, то раздражение появляется только на головке ребенка. Потница же «выскакивает» на разных участках тела. Но какими бы явными ни были различия между заболеваниями, только врач сможет поставить точный диагноз.
А вот с опрелостями на ранней стадии потницу спутать проще простого. У новорожденных они локализуется на одних и тех же местах — в подмышках, складках на шее и паху. И опрелости на начальных этапах развития тоже имеют вид красных пятнышек на коже.
Лечение
Не все кожные реакции у младенцев требуют лечения. Иногда сыпь проходит сама уже через несколько часов, не потревожив ребенка. Но если симптомы вызывают явный дискомфорт, надо посоветоваться с врачом.
Помимо назначенного лечения, советы врача, скорее всего, будут сводиться к следующему.
- Избегать факторов, провоцирующих кожные реакции, то есть не использовать для мытья ребенка и ухода за ним гели и шампуни, а также ароматизированные кремы и лосьоны, которые могут раздражать детскую кожу. Стирать одежду младенца следует гипоаллергенными моющими средствами.
- Не реже раза в неделю менять малышу постель, чтобы снизить контакт с клещами домашней пыли, регулярно пылесосить его комнату.
- Мыть ребенка средствами без отдушек, лучше всего мягким гипоаллергенным мылом. После ванны необходимо малыша досуха вытереть, но не тереть его кожу грубым махровым полотенцем, а промокнуть нежной тканью, чтобы не спровоцировать раздражение кожи.
- Применять средства для увлажнения кожи. Гипоаллергенное увлажняющее средство поможет предотвратить сухость кожи и защитить ее от воздействия раздражителей.
- Надевать ребенку перчатки, особенно на время сна, чтобы он не расчесывал зудящую кожу. В ранки и царапины может попасть инфекция и вызвать еще более сильное раздражение.
Дополнительно
Подвывих в локтевом суставе
Очень частая травма у детей — подвывих головки лучевой кости в локтевом суставе. В локтевом суставе соединяются три кости: плечевая, локтевая и лучевая. Чтобы удерживать эти кости, существуют связки. У маленьких детей связки очень эластичные, рыхлые и легко могут соскользнуть по кости. С возрастом связки укрепляются, и подвивих уже не происходит так легко.
Эта травма случается, когда ребенка резко потянули за руку: папа покрутил, просто резко подняли ребенка за запястья (ребенка надо поднимать, поддерживая за подмышки) или даже бывает, что ведет родитель ребенка за руку, малыш поскользнулся, повис на руке – и происходит подвывих.
В момент травмы можно услышать, как щелкнул сустав. Обычно при травме ребенок испытывает кратковременную резкую боль, которая почти сразу проходит. Главным признаком травмы является то, что ребенок перестает сгибать руку в локте – дети держат травмированную руку полностью разогнутой.
Когда надо обращаться к травматологу?
Дети часто падают, ударяются, травмируются тем или иным способом. Как определить, когда можно обойтись пластырем и йодом, а когда надо ехать в травмпункт?
- Любую резаную, колотую рану надо показать доктору. Не стоит заливать рану зеленкой или йодом! Так вы добавите к порезу еще и химический ожог. Не надо прикладывать к открытой ране вату – ее волокна потом крайне сложно удалить из раны. Если место травмы сильно загрязнено – промойте чистой водой. Потом закройте рану чистой тканью (стерильным бинтом, носовым платком и пр.), наложите давящую повязку и, как можно скорее, отправляйтесь в травмпункт. Врач проведет первичную хирургическую обработку раны, тщательно очистит ее (самостоятельно вам вряд ли удастся это выполнить настолько качественно), восстановит целостность всех структур и наложит повязку.
- Если на месте травмы появился заметный отек. Это может говорить о том, что это не просто ушиб, но и перелом, вывих или разрыв связок.
- Если ребенок потерял сознание, даже кратковременно. Это может говорить о черепно-мозговой травме, которая может иметь серьезные последствия.
- Если у ребенка после травмы была рвота. Рвота, тошнота, бледность также указывают на возможность черепно-мозговой травмы.
- Если ребенок ударился головой. Последствия удара головой могут быть не заметны сразу, и при этом иметь очень серьезные последствия.
- Если ребенок ударился животом. При ударе животом возможно повреждение внутренних органов и внутреннее кровотечение.
- Если ребенок упал с высоты (со стула, стола и пр.), упал с велосипеда и т.п. Бывает, что внешне никак не проявляется, а повреждены внутренние органы.
- Если ребенок беспокоится, ведет себя необычно.
Вообще – при любом сомнении лучше перестраховаться и показаться врачу. Травмы у детей – это такой вопрос, когда лучше, как говорится, перебдеть, чем недобдеть. Не надо стесняться, бояться, что вы отвлекаете врачей Скорой помощи или врачей травмпункта по пустякам
Здоровье вашего ребенка – это самое важное!
Осторожно: батут!
Батут – очень популярное у современных детей развлечение. К сожалению, это веселье может привести к серьезным проблемам. Самые частые травмы, которые дети и подростки получают на батутах — компрессионный перелом позвоночника. В последнее время случаев компрессионного перелома позвоночников стало очень много, в том числе — и у тех, кто профессионально занимается батутным спортом.
Безопасного способа нахождения на батутах нет. Ребенок, даже не упав, может сломать позвоночник, так как во время прыжков позвоночник получает очень большие осевые нагрузки. Особенно, конечно, это опасно для детей со слабым мышечным корсетом.
Как отличить потницу от аллергической реакции?
Очень многие родители путают появление аллергической реакции и потницы, по этой причине происходит отсутствие своевременного лечения.
Выделяют следующие отличительные черты потницы и аллергической реакции у малышей.
Аллергическая реакция:
- Сыпь сопровождается сильным зудом и может увеличиваться после контакта с аллергеном;
- Аллергия может усугубиться и на эпидерме проявляются раны;
- Очень часто появляется сильное воспаление, которое вызывает инфекция;
- Наблюдается выделение жидкости и образование корки при аллергии в месте сыпи высыпаний;
- Образуются трещины на коже, которые могут воспаляться;
- Кожная сыпь чаще всего покрывает всю площадь тела, сливаясь в одно пятно.
Потница имеет следующие особенности:
- Потница чаще всего появляется симптомами жжения;
- Сыпь быстро проходит и легко поддаётся лечению;
- При правильном уходе исчезает высыпания и краснота с эпидермиса;
- После контакта с водой места поражения кожи не краснеют.
В случае если родители не могут самостоятельно отличить потницу у новорожденного от аллергии необходимо обратиться за консультацией к детскому врачу.
Профилактика и лечение потницы у малышей
Кристаллическая потница, которая обычно не приносит новорожденному дискомфорт, не потребует специфического лечения. Порой хватает соблюдения правил гигиенического ухода за кожей ребенка и увлажняющего крема под подгузник. Такая сыпь быстро проходит, если вовремя принять соответствующие меры.
А вот при появлении у новорожденного красной потнички врач обязательно порекомендует маме крем, который поможет убрать зудящую, воспаленную сыпь. А для профилактики бактериальных инфекций, возможно, потребуются антисептические препараты. Все эти средства, конечно, в аптеках продаются без рецепта. Но тут лучше ориентироваться именно на предписания врача.
Впрочем, одного крема будет мало. Мама должна скорректировать уход за малышом, чтобы заживление сыпи шло быстрее, и она потом не образовывалась вновь
Какие правила при лечении потницы важно соблюдать?
Исключить перегрев
Чем меньше новорожденный будет потеть, тем лучше
А значит важно исключить ряд негативных внешних факторов, способствующих перегреву. Это, в основном, чрезмерные укутывания ребенка
Пусть малыш будет одет по сезону.
И не помешает следить за температурой в комнате. Чтобы избежать перегрева ребенка, периодически проветривайте помещение.
Стоит обращать внимание на состав ткани, из которой изготовлена одежда для грудничка. Синтетика не пропускает воздух, отчего малыш больше потеет
В идеале лучше выбирать ползунки и распашонки из натуральных тканей.
Увеличить количество купаний
В сильную жару и в период лечения красной потнички педиатры советуют чаше купать ребенка. Пусть это и не будет «полноценной» ванной, но даже легкий душ сделает свое дело — уберет с кожи пот и загрязнения, вызывающие сыпь. Соблюдение режима купаний поможет привести в «норму» терморегуляцию, грудничок не будет перегреваться.
Можно встретить много советов, касающихся использования травяных отваров для купания новорожденных. Польза есть — например, череда и ромашка немного подсушивают кожу, что помогает убрать воспаления. Но проконсультируйтесь с педиатром. Даже натуральные травы могут вызывать аллергические реакции — это будет похуже потницы.
Сменить марку подгузников
Если потничка у новорожденного вновь и вновь появляется именно в паховой области, стоит сменить марку подгузников. Возможно причина именно в них. Хорошие «дышащие» подгузники должны эффективно впитывать влагу. Так кожа ребенка не будет перегреваться и соприкасаться с раздражающим кожу мокрым материалом. А это отличная профилактика потницы и опрелостей.
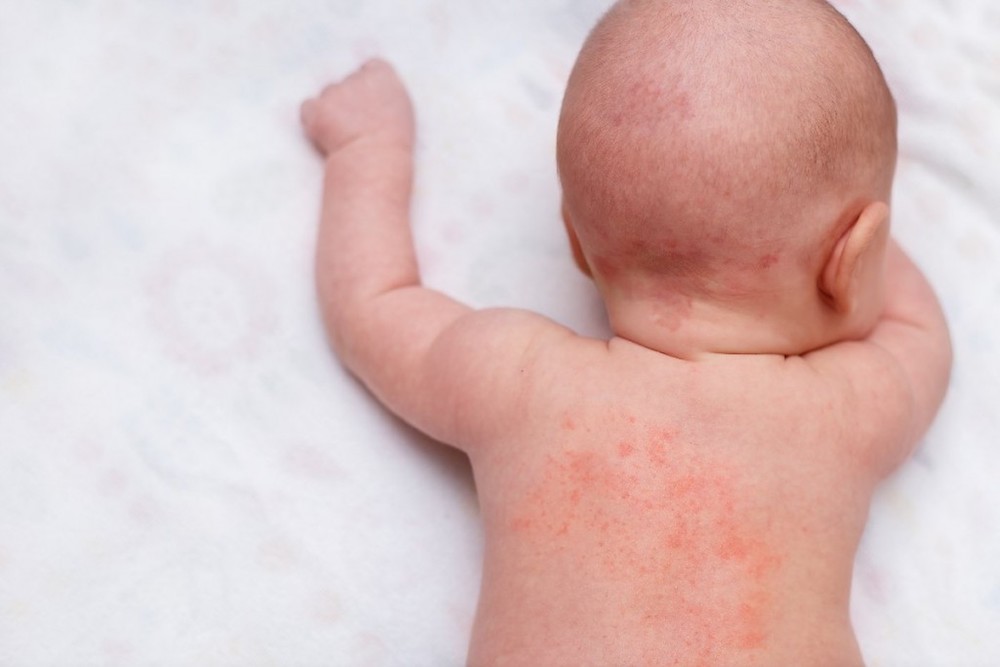
Как выглядит потница у новорожденных (фото)
Использовать присыпку
Самый простой способ профилактики потницы у новорожденных — использование «старой доброй» присыпки. Средство убирает лишнюю влагу с кожи новорожденного, что минимизирует риски появления раздражений. Оно используется и в период лечения кристаллической потницы. А вот для устранения воспаленной сыпи не годится, тут применяются именно кремы.
Лучше отдавать предпочтение присыпкам из минеральных ингредиентов, без добавления масел и прочих жирных компонентов.
Не забывать о пользе воздушных ванн
Крайне полезные процедуры для новорожденных. Считается, что воздушные ванны «тренируют» процессы терморегуляции в организме ребенка. А это надежная профилактика потнички. Малыш постепенно приучается к перепадам температур, что способствует укреплению иммунитета. Начинать воздушные ванны можно уже с 2-3 месяцев.
Регулярные воздушные ванны проводятся в помещении, где нет сквозняков. В первый раз достаточно 2-3 мин. А потом можно постепенно увеличивать это время.
Клинические признаки и симптомы гипотрофий по степеням
симптомах болезниПри гипотрофии выделяют несколько основных синдромов:1.2.желудкеферментов
- расстройство стула, которое может проявляться как в виде запоров, так и поносов;
- вздутие живота (метеоризм);
- стул становится неоформленным, блестит;
- при более детальном исследовании стула, в нем обнаруживаю непереваренные остатки пищи.
3.4.эритроцитыгемоглобиноманемии
Гипотрофия первой степени
печеньСимптомы гипотрофии первой степени:
- Жировые складки дряблые, тонус мышц снижен, теряется эластичность и упругость кожи.
- Рост ребенка первоначально соответствует возрастным нормам.
- Масса тела снижена приблизительно от 11% до 20% от первоначальной.
- Общее самочувствие нормальное. Отмечается быстрое утомление.
- Нарушений со стороны центральной нервной системы нет. Сон тревожный, прерывистый.
- Ребенок немного раздражителен, может срыгивать съеденную пищу.
Гипотрофия второй степени
Признаки гипотрофии второй степени:
- Подкожный жировой слой сильно истончается на ногах, руках, и может отсутствовать на животе или груди.
- Индекс Чулицкой снижается, и варьирует в пределах от одного до десяти сантиметров.
- Кожные покровы бледные, сухие.
- Кожа дряблая, легко сдвигается в складки.
- Волосы и ногти становятся ломкими.
- Снижается мышечная масса на конечностях, масса тела убывает приблизительно на двадцать — тридцать процентов, также отмечается отставание в росте.
- Нарушается терморегуляция, такие дети быстро замерзают, или также быстро перегреваются.
- Высок риск обострения хронических инфекций (пиелонефрит, отит, пневмония).
- Нарушение устойчивости по отношению к принимаемой пище. В связи с трофическими нарушениями ворсинок и слизистой оболочки кишечника нарушается пищеварение, в частности всасывание питательных веществ. Появляется дисбактериоз, то есть преобладает патогенная бактериальная флора. У детей появляются: усиленное газообразование, вздутие и дискомфорт в области живота. Нередки запоры или поносы, часто сменяющиеся друг за другом.
- Снижается мышечный тонус. Из-за значительно сниженного тонуса мышц живот выпячивается наружу, и создается впечатление лягушачьего живота.
- Недостаток витамина Д и кальция в организме приводит к дополнительному развитию слабости мышц, развитию симптомов остеопороза (вымывание кальция из костей). При этом кости черепа становятся мягкими, большой и малый роднички остаются открытыми довольно длительное время.
- Со стороны центральной нервной системы также выявляется ряд патологических нарушений, сходных с таковыми при первой степени гипотрофии. Дети беспокойны, не могут уснуть, часто капризничают. Затем характерные симптомы перевозбуждения центральной нервной системы постепенно сменяются вялостью и апатией к окружающему миру.
Гипотрофия третьей степени
Характерные признаки и симптомы гипотрофии третьей степени:
- По внешнему виду можно сразу определить, что существует хронический недостаток питания. Подкожно-жировой слой отсутствует практически во всех местах, включая лицо. Кожные покровы сухие, бледные и настолько истончены, что ребенок выглядит, будто мумия.
- При попытке образовать пальцами кожную складку практически отсутствует сопротивление здоровой кожи. Эластичность кожи настолько снижена, что складка не расправляется в течение длительного времени после отпускания пальцев. По всему телу образуются глубокие морщины.
- Мышечная масса и масса тела в целом настолько малы, что индекс упитанности по Чулицкой не определяется, либо отрицательный. Общее снижение массы тела составляет 30% и более от нормальных показателей.
- На лице видно западение щек, скулы выпячиваются вперед, выражено заострение подбородка.
- Четко выражены проявления нехватки жизненно важных микроэлементов и витаминов.
- Нехватка железа сказывается на появлении трещин в углах рта (заеды), а также анемии.
- Недостаток витаминов А и С проявляется в виде появления на слизистых оболочках: кровоточивости и атрофии (отмирание, уменьшение в размерах) десен, стоматита в виде мелких белесоватых высыпаний.
- Живот сильно растянут за счет слабости мышц, поддерживающих его.
- Температура тела часто скачет вверх вниз за счет того, что не работает центр терморегуляции в головном мозге.
- Резко снижен иммунитет. Можно обнаружить признаки вялотекущих хронических инфекций. Воспаление среднего уха – отит, воспаление почек – пиелонефрит, воспаление легких – пневмония.
- У ребенка рост отстает от среднестатистических показателей.
Виды стоматита часто встречающегося у детей?
Лечение стоматита будет напрямую зависеть от правильной диагностики формы заболевания и степени тяжести его проявления. Ниже приведены формs стоматита, наиболее часто встречающихся у детей.
Герпетический стоматит у ребенка выражается множественными мелкими, или сливающиеся между собой пузырьками, постепенно превращающиеся в эрозии с бело-серым налетом.
Афтозный стоматит у детей — один, два или три элемента высыпания округлой формы (афты) диаметром 5-10 мм с красным венчиком вокруг.
Кандидозный стоматит у грудничков — белесый «творожистый» налет на языке или щеках, плотно спаянный со слизистой.
Ангулярный стоматит, заеды — эрозии с корочками в углах рта.
Еще у детей могут встречаться токсико-аллергический, бактериальный, эрозивный, множество разновидностей специфических (возникающих на фоне конкретной инфекции) стоматитов, но чаще всего встречаются острый герпетический, хронический рецидивирующий герпетический, хронический рецидивирующий афтозный и ангулярный стоматиты.
Что такое стоматит?
Стоматит – это общее название большой группы заболеваний слизистой оболочки полости рта, которые характеризуются общей картиной воспаления, а так же появлением на слизистой специфических элементов высыпания (в зависимости от вида стоматита).
Это заболевание может быть и у взрослых и у детей, с той лишь разницей, что некоторые виды «взрослого» стоматита у детей не встречаются (протезный стоматит или стоматит, связанный с курением).
Каковы причины появления стоматита у детей и грудничков?
У детей и грудничков в большинстве случаев причиной стоматита является инфекция. Часто стоматит связывают с ОРВИ, хотя непосредственно вирус к стоматиту не причастен.
Стоматит возникает на фоне снижения общего иммунитета, на фоне местного иммунитета в полости рта, а так же может возникать при травмировании и последующем инфицировании слизистой оболочки. При общих заболеваниях (ОРЗ, ОРВИ, тяжелые системные заболевания) происходит снижение общей сопротивляемости организма, что способствует развитию стоматита. При вирусных инфекциях, сопровождающихся насморком и кашлем, происходит пересыхание слизистой полости рта, за счет чего снижается местная сопротивляемость – это тоже способствует развитию стоматита.