Современный взгляд на проблему истмико-цервикальной недостаточности
Содержание:
- Можно ли пройти тест на беременность во время имплантационного кровотечения?
- Риск кровотечения на ранних сроках беременности для матери и ребенка
- Дни менструации
- Что показывает УЗИ шейки матки при беременности?
- Как планировать беременность при деформации
- Наши медицинские центры
- Методы лечения
- Шейка матки в различные периоды менструального цикла
- Общее описание
- Методы диагностики полипов матки
- Популярные вопросы
- Виды диагностики беременности
- В чем причина тонуса матки?
- Определение срока беременности по ХГЧ
- Симптомы воспаления шейки матки
- Давайте разберемся, что же это такое
- Что делать женщине, которая не знает дату последней менструации?
- Виды полипов матки
- Причины выкидыша
- Диагностика выкидыша
Можно ли пройти тест на беременность во время имплантационного кровотечения?
Да, вы можете сделать тест на беременность, даже при наличии кровотечения. Домашние тесты на беременность измеряют уровень гормона гонадотропина человека (ХГЧ) в моче. Этот гормон вырабатывается только при беременности, за исключением некоторых заболеваний.
Если вы сдаете домашний тест на беременность в соответствии с указаниями на упаковке, результаты обычно бывают точными. Во время имплантационного кровотечения тест на беременность будет положительным, как и при беременности без кровотечения.
Тест на беременность
Идеально подождать одну неделю после имплантационного кровотечения, проводя тесты на ранних стадиях беременности, поскольку к тому времени результаты будут более точными. Если результаты теста на беременность положительные, следует обратиться к гинекологу, чтобы подтвердить результаты, сдав анализ крови на ХГЧ и пройдя УЗИ.
Риск кровотечения на ранних сроках беременности для матери и ребенка
Последствия и риски кровотечения на ранних сроках беременности зависят от причины его возникновения и от того, можно ли его лечить или нет.
- Внематочная беременность. Это патологическая беременность, требующая немедленного вмешательства. При надлежащем лечении прогноз внематочной беременности для матери хороший, но вынашивание такой беременности невозможно.
- Угрожающий аборт. При своевременном обращении, есть 50% шанс на нормальную беременность и рождение ребенка. Если во время обследования УЗИ матки покажет сердцебиение плода, то шансы на нормальную беременность составляют 75 – 90%.
- Полный выкидыш. Риски для матери, не обратившейся к врачу — сохранение остатков плодного яйца в матке. При условии выполнения обследования и при необходимости чистки матки, риски для женщины минимальны.
- Молярная беременность. При этом типе беременности образование плода отсутствует, следовательно, нет истинной беременности. Молярная беременность может давать серьезные осложнения, включая определенный тип рака, который требует раннего лечения.
Дни менструации
Рассмотрим подробнее, какие изменения в женском организме происходят в период менструации.
День 1. В начале менструального цикла начинается с отторжения «старого» эндометрия – особого слоя слизистой оболочки матки – и самого кровотечения. Этот необходимый для женского организма процесс часто становится одним из самых дискомфортных периодов повседневной жизни. Неприятные ощущения при месячных являются нормой и бывают вызваны сокращениями матки.
День 2. На вторые сутки месячного цикла болезненность и тяжесть в животе могут сохраняться. Тем временем в организме начинается образование новой яйцеклетки
Во время месячных из-за гормональных изменений может меняться работа сальных желез, поэтому важно уделить особое внимание личной гигиене
День 3. После отторжения «старого» эндометрия на стенках матки образуется раневая поверхность. На этом этапе менструального цикла особенно велик риск попадания инфекции, поэтому гинекологи рекомендуют воздержаться от половой жизни, пока длятся месячные.
День 4. К 4-м суткам менструального цикла самочувствие женщины улучшается, однако при месячных все еще стоит ограничить физические нагрузки и постараться не переутомляться. При соблюдении этих рекомендаций уменьшается объем кровопотери за время менструации.
День 5. Как правило, месячные длятся 5 дней, однако могут быть индивидуальные расхождения. За это время в матке завершается процесс заживления. В обновленном организме ускоряется обмен веществ, и женщина чувствует себя значительно лучше и бодрее по сравнению с началом менструального периода.
Что показывает УЗИ шейки матки при беременности?
УЗИ шейки матки показывает:
- Уровень тонуса шейки матки. Его повышение говорит о наличии угрозы родоразрешения раньше срока.
- Размеры шейки матки, а также её форму. В зависимости от срока беременности, данные показатели должны меняться. Отклонение фактических значений от нормативных свидетельствует о патологическом состоянии.
- Состав шейки матки (или её консистенцию) и её плотность.
- Отверстие в шейке матки (либо его отсутствие, что является нормой). Если беременность идёт нормально, до самых последних недель шейка матки остаётся закрытой. На последних неделях при начале родовой деятельности она начинает постепенно открываться. Если же УЗИ показывает преждевременное открытие, то лечащий врач может назначить беременной женщине специальную процедуру – наложение швов для стяжки стенок шейки матки. В противном случае отверстие в шейке может привести к ранним родам (до положенного срока).
- Состояние цервикального канала (его проходимость, длину, расширение и так далее).
- Наличие патологий шейки. Это могут быть, например, эрозия, полипы или кисты. В отдельных случаях, когда подобные патологии могут повредить течению беременности, лечащий врач может назначить проведение хирургической операции для удаления патологического элемента.
Также с помощью УЗИ можно оценить риски разрывов шейки матки. Здесь в группу риска попадают женщины, ранее перенёсшие кесарево сечение. Разрыв шейки может привести не только к нарушению текущей беременности, но и к дальнейшему бесплодию.
Расшифровка результатов
Расшифровку результатов УЗИ шейки матки проводят сразу после исследования. В идеале в протоколе УЗИ врач пишет «без патологий», что означает что беременность протекает нормально.К сожалению, идеальные случаи в наше время встречаются не так часто, как хотелось бы. При расшифровке результатов УЗИ врач может сделать заключение о деформации шейки матки, о неравномерности её консистенции, низкой плотности, малой длине (несоответствующей установленному сроку гестации) и так далее.
Нормы и показатели
Существуют определённые нормативы УЗИ матки при беременности, по которым производится оценка состояния шейки матки:
- Длина шейки матки. В первом триместре этот показатель имеет нормативное значение 35-45 мм. Чем больше срок беременности, тем короче становится шейка. Если же на первом скрининге выявилось, что длина шейки – менее 20 мм, ставится истмико-цервикальная недостаточность. Эта патология ведёт к невынашиванию плода – выкидышу.
- Плотность. На ранних сроках гестации шейка отличается высокой плотностью. Чем ближе к родам, тем ниже плотность.
- Зрелость шейки матки. Данный показатель предполагает бальную оценку. Незрелость оценивается в 0-3 балла, недостаточная зрелость – 4-6, зрелая шейка оценивается в 7-10 баллов.
Как планировать беременность при деформации
В большинстве случаев процесс развития рубцовой деформации оказывает негативное влияние на репродуктивные возможности женщины, что делает проблематичным зачатие новой жизни. Часто на фоне патологии нарушается менструальный цикл. Последствиями ее могут быть также инфекционные заболевания и воспаления, препятствующие нормальной выработке яйцеклетки и попаданию сперматозоидов к ней. К тому же, иногда половой акт у женщин с деформацией шейки может сопровождаться болью и дискомфортом, что также снижает возможности к зачатию. Поэтому деформация шейки матки и беременность часто становятся несовместимыми. Лучше всего перед планированием следующего пополнения, тщательно обследоваться у гинеколога, исключить все возможные риски и полностью вылечить заболевание.
Если же о счастливом событии вы узнали параллельно с выявлением заболевания, то ребенка лучше сохранить, так как абортивная деятельность может привести к усугублению заболевания. Необходимо помнить, что деформация матки при беременности может способствовать ее раннему прерыванию. Поэтому, чтобы сохранить плод, при угрожающем развитии болезни, гинекологи часто госпитализируют будущую мать на весь срок вынашивания. Пациентка при этом должна больше отдыхать, принимать легкую пищу и избегать нервных перенапряжений. Нередко рубцовая деформация полости матки при беременности требует и хирургической помощи. В таком случае гинеколог будет вынужден наложить шов на шейку матки для усиления поддерживающей функции и должной защиты плода от воздействия внешних инфекций. Шов удаляется, когда начинается родовая деятельность.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: выходной
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00 ежедневно; вт, пт: с 8:00 до 6:00Кабинет КТ: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Методы лечения
Доктор наблюдает изменения параметров шейки матки в динамике, с учётом количества родов, многоплодности. В случае серьёзного отклонения от нормы, например, если к 20 неделям длина шейки достигает всего 3 см, назначаются лечебные мероприятия для устранения ИЦН.
Серьёзную деформацию исправляют путём хирургической пластики шейки матки – наложения швов, которые будут препятствовать преждевременному открытию матки. Срок проведения – до 27 недель. После операции женщина успешно донашивает ребёнка, но рожает его путем кесарева сечения.
Медикаментозное лечение весьма эффективно при маловыраженных симптомах ИЦН. Такой препарат как Утрожестан снижает возбудимость матки, способствует укреплению соединительных тканей.
Чтобы предупредить преждевременное раскрытие зева, используются корректирующие медицинские устройства – пессарии и кольцо Гонджи, которые устанавливаются в амбулаторных условиях.
Если женщина неоднократно теряла ребёнка, то рекомендуется прибегнуть к хирургической помощи: наружный зев сужают, накладывая временные швы.
Шейка матки в различные периоды менструального цикла
- 5-8 день менструального цикла. В эти дни шейка матки низко опущена, она твердая и упругая (как кончик носа), заполнена густой слизистой пробкой. Несколько дней после менструации она остается закрытой, чтобы предотвратить попадание в половые пути женщины инфекций. Это также препятствует проникновению сперматозоидов в матку и, следовательно, наступлению беременности. Цервикальная слизь либо не выделяется вообще, либо присутствует в крайне скудном количестве. Поэтому эти дни считаются неблагоприятными для зачатия.
- 9-12 день менструального цикла. Этот период считается переходным. Репродуктивная система женщины готовится к предстоящей овуляции: шейка матки начинает постепенно подниматься и приоткрываться. Она становится более мягкой и начинает выделять свой секрет, который способствует увлажнению половых путей женщины. Период характеризуется выделением клейкой и липкой слизи. Вероятность наступления беременности в эти дни немного увеличивается, но по-прежнему достаточно мала.
- 13-15 день менструального цикла. К этому времени шейка матки занимает свое самое высокое положение. На ощупь она становится мягкой (как губы), рыхлой, влажной и скользкой. Цервикальный канал открывается и из него постепенно начинает выходить слизистая пробка, которая разжижается и на выходе представляет собой жидкость, по виду и консистенции, напоминающую яичный белок. Это время считается наиболее благоприятным для наступления беременности, так как цервикальная слизь приобретает качества, способствующие продвижению сперматозоидов по цервикальному каналу в матку женщины и далее по маточным трубам к яйцеклетке.
- 16 день менструального цикла и далее. После того, как произошла овуляция, то есть яйцеклетка вышла из яичника и достигла матки, шейка матки снова опускается, закрывается и становится твердой и упругой. Цервикальные выделения становятся скудными и вязкими. Это необходимо для того, чтобы оградить матку с возможным эмбрионом от инфекций и раздражителей, способных проникнуть через влагалище. Этот период менструального цикла считается неблагоприятным для зачатия.
- Дни перед началом следующего менструального цикла. Если женщина ведет календарь менструаций, и ее менструальный цикл регулярен, она может предположить, когда начнутся следующие месячные. Положение шейки матки перед ними может указать, наступила ли беременность в текущем цикле. Исследование можно проводить и в дни задержки следующей менструации. Так шейка матки небеременной женщины перед месячными расположена низко, приоткрыта и размягчена. При наступившей беременности шейка поднимается, закрывается и становится твердой.
Общее описание
Внутренние половые органы женщины представляют собой матку, которая соединяется с влагалищем. Между этими органами находится шейка — это нижняя часть матки. Внешне ее можно описать как трубку длиной приблизительно 4 см и диаметром около 2,5 см. Осматривая женщину, гинеколог проверяет только ту часть, которая видна через влагалище. Цвет трубки изменяется, если произошло оплодотворение. В обычном неоплодотворенном состоянии шейка имеет розовый цвет, но если имеет место беременность, то канал приобретает синеватый оттенок.
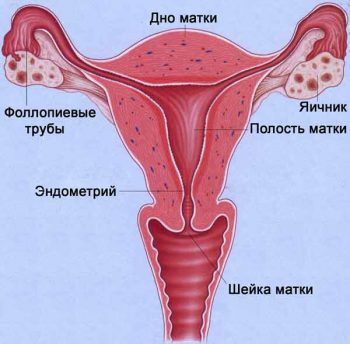
В период после оплодотворения кровообращение становится более интенсивным, именно поэтому изменяется цвет шейки матки. Кроме того, на ощупь она становится более мягкой. Ее состояние дает гинекологу практически всю необходимую информацию о том, беременна ли женщина в данный момент, имелся ли у нее опыт родов. Если беременность не наступила, то шейка слегка приподнята вверх. Тогда врач сразу может заметить отсутствие признаков зачатия. Если женщина забеременела, то эта часть матки опущена.
У женщин, которые никогда не рожали, она выглядит плоской и широкой, характерна цилиндрическая форма. Если опыт естественных родов был, то она приобретает конусовидную форму.
Для определения точного срока беременности обследуется шейка матки после зачатия, а именно учитывается ее положение, размер, форма, плотность. Все эти признаки в целом должны определять срок, даже если он составляет всего несколько недель.
Методы диагностики полипов матки
При проявлении симптомов необходимо обратиться к врачу-гинекологу. Полипы шейки матки обнаруживаются и диагностируются во время гинекологического осмотра. Диагностика полипов тела матки производится на основании данных УЗИ (ультразвукового исследования органов малого таза) и гистероскопии.
Своевременное прохождение скринингового (профилактического) гинекологического обследования, включающего УЗИ малого таза, позволяет обнаружить и взять под медицинский контроль даже небольшие полипы тела матки, обычно не проявляющихся в виде симптомов. Врачи-гинекологи «Семейного доктора» советует проходить подобное обследование ежегодно, даже если у Вас нет никаких жалоб.
УЗИ органов малого таза
УЗИ органов малого таза позволяет обнаружить полипы в полости матки, уточнить их количество и локализацию. При осмотре четко видны разрастания слизистой оболочки, имеющие однородную структуру.
Гистероскопия
Гистероскопия является наиболее точным методом диагностики заболевания. Метод заключается в том, что в матку вводится специальное эндоскопическое оборудование – гистероскоп, с помощью которого врач может изучить ситуацию визуально. Гистероскопия позволяет отличить одиночные полипы от растущих плотными группами. Определяется цвет полипа.
В процессе гистероскопического обследования может быть проведена биопсия (взят биологический материал для последующего гистологического анализа) , а также выполнено удаление небольших полипов.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Популярные вопросы
У дочери ставят подозрение на эрозию, она ещё не рожала. Выписали свечи Клион Д После того как она их поставила прошло 2 часа, сходила в туалет и появилось жжение внутри влагалища. Что можно сделать что бы убрать этот дискомфорт? Можно ли дальше пробовать принимать данный препарат?Для снятия симптомов жжения после мочеиспускания можно осуществить гигиену с антисептическим средством или интимным гелем с противовоспалительным действием, например Гинокомфорт интимный гель. Это не только устранит неприятные ощущения , но и дополнит противовоспалительный эффект. Следует продолжить применения свечей, при повторении аналогичных проявлений — проконсультироваться с лечащим врачом.
Год назад была обнаружена эрозия шейки матки. Проведены 2 криодеструкции. Для нормализации гормонального фона были назначены КОК Джес плюс. Сейчас снова появилась эрозия. По результатам цитологии CIN 1, лейкоциты и эритроциты в умеренном количестве. Анализы на ВПЧ, уреаплазму, микоплазму, торч- инфекции методом ПЦР прошлогодний и текущий отрицательные. Гинеколог назначила эксцизию с последующей отправкой ткани на гистологию. Беременностей не было, сейчас в стадии планирования. Хочу услышать дополнительный ответ по поводу необходимости проведения эксцизии шейки, не повлияет ли эта процедура на зачатие и естественные роды?
В данной ситуации необходимо знать заключение кольпоскопии, провести дополнительно санацию половых путей и сдать анализ «жидкостная цитология», что позволит подтвердить или опровергнуть наличие дисплазии легкой степени. Если заключение повторится , то лучше планировать беременность и осуществлять периодический контроль мазка на онкоцитологию , а не осуществлять оперативное лечение.
Виды диагностики беременности
Тест на беременность
Уровень хорионического гонадотропина (ХГЧ) повышается постепенно, поэтому стандартный экспресс-тест на беременность выдаст достоверный результат только через две недели после зачатия.
Гинекологический осмотр
Изучив состояние матки, гинеколог также сможет диагностировать беременность после имплантации яйцеклетки.
Каким бы образом ни подтвердились ваши предположения, радостная весть наверняка заставит вас забыть о лёгких недомоганиях, которыми даёт о себе знать беременность. Всё это вполне можно пережить. Главное, не волноваться понапрасну, доверять доктору, с которым вы сможете проконсультироваться вслучае сомнений, и вести себя осмотрительно. Ко второму триместру неприятные ощущения, характерные для первых трёх месяцев, проходят, и будущая мама чувствует себя замечательно.
В чем причина тонуса матки?
Напомним, что повышенный тонус матки – это не болезнь, это – симптом, свидетельствующий о наличии определенных отклонений в организме женщины. Таким образом, причинами тонуса матки могут быть:
Гормональные нарушения. Чаще всего проявляются в нехватке гормона прогестерона или избытке некоторых мужских гормонов.
Сильный токсикоз в 1 триместре, особенно при наличии частой и обильной рвоты. Сокращения мышц ЖКТ способствуют сокращению мышц матки.
Физиологические особенности женщины – наличие аномалий развития матки. Аномалии развития матки – это изменения анатомической структуры органа вследствие нарушений внутриутробного развития. Составляют 1-2% от общего количества врожденных аномалий женских половых органов. Обнаруживаются при гинекологическом осмотре и УЗИ.
Структурные изменения в стенках матки (опухоли, например).
Соматические заболевания (заболевания сердца, печени, почек и пр.).
Наличие резус-конфликта. Тонус матки возникает, когда у резус-отрицательной матери идет отторжение резус-положительного плода. Современная медицина способна влиять на данный процесс.
Инфекционные заболевания и воспалительные процессы
Обратите внимание, что должны наблюдаться и другие симптомы (зуд и жжение, болевые ощущения, изменение характера выделений).
Крупноплодная или многоплодная беременность. Многоводие
При таких беременностях наблюдается естественное растяжение матки, что провоцирует возникновение гипертонуса.
Сильные физические нагрузки.
Стрессы и нарушения ЦНС.
Аборты и хирургические вмешательства, предшествующие беременности.
Вредные условия труда (токсичные вещества, тяжелый физический труд).
Вредные привычки – курение и алкоголь.
В целом, причин может быть множество в зависимости от того, как на любой из факторов (внутренних или внешних) реагирует наш организм. Поэтому, прислушивайтесь к себе и организму, дайте ему возможность справиться с уже возникшей нагрузкой и выносить здорового и счастливого малыша!
Будьте здоровы! Всегда Ваши Sun Flower Family
Определение срока беременности по ХГЧ
Определение срока беременности по ХГЧ относится к одному из самих точных методов. ХГЧ или хорионический гонадотропин человека представляет собой гормон-белок, который вырабатывают оболочки эмбриона в течение всей беременности. Именно ХГЧ блокирует в женском организме процессы, отвечающие за менструальный цикл, и усиливает выработку гормонов, которые отвечают за сохранение беременности. ХГЧ повышается при зачатии и выступает одним из достоверных признаков наступившей беременности. Уровень ХГЧ повышается с первой недели беременности, то есть в течение 14 дней после зачатия. Данный показатель удваивается с каждым днем, начиная с 3 недели беременности и вплоть до 12 недели. С 12 и по 22 неделю уровень гормона не повышается, а вот с 22 недели снова начинает расти.
Скорость увеличения ХГЧ в крови дает возможность определить отклонения в развитии беременности. Так, при замершей или внематочной беременности, ХГЧ ниже нормы. А резкое увеличение данного показателя свидетельствует о многоплодной беременности либо о хромосомных заболеваниях. Поэтому гинеколог, как и сама беременная должны следить за динамикой концентрации ХГЧ в крови в период беременности. Давайте рассмотрим нормы содержания ХГЧ и влияние данного гормона на определение срока беременности.
|
Дни прошедшие после последней менструации |
Номы уровня ХГЧ для этого периода мЕд/мл |
Срок беременности |
|
26 дней |
0-50 |
12 дней |
|
27 дней |
25-100 |
13 дней |
|
28 дней |
50-100 |
2 недели |
|
29 дней |
100-200 |
15 дней |
|
30 дней |
200-400 |
16 дней |
|
31 день |
400-1000 |
17 дней |
|
32 дня |
1050-2800 |
18 дней |
|
33 дня |
1440-3760 |
19 дней |
|
34 дня |
1940-4980 |
20 дней |
|
35 дней |
2580-6530 |
3 недели |
|
36 дней |
3400-8450 |
22 дня |
|
37 дней |
4420-10810 |
23 дня |
|
38 дней |
5680-13660 |
24 дня |
|
39 дней |
7220-17050 |
25 дней |
|
40 дней |
9050-21040 |
26 дней |
|
41 день |
10140-23340 |
27 дней |
|
42 дня |
11230-25640 |
4 недели |
|
43дня |
13750-30880 |
29 дней |
|
44 дня |
16650-36750 |
30 дней |
|
45 дней |
19910-43220 |
31 день |
|
46 дней |
25530-50210 |
32 дня |
|
47 дней |
27470-57640 |
33 дня |
|
48 дней |
31700-65380 |
34 дня |
|
49 дней |
36130-73280 |
5 недель |
|
50 дней |
40700-81150 |
36 дней |
|
51 день |
45300-88790 |
37 дней |
|
52 дня |
49810-95990 |
38 дней |
|
53 дня |
54120-102540 |
39 дней |
|
54 дня |
58200-108230 |
40 дней |
|
55 дней |
61640-112870 |
41 день |
|
56 дней |
64600-116310 |
6 недель |
Обратите внимание, что значения, указанные в таблице не являются эталоном. Так, в зависимости от особенностей организма женщины и течения беременности изменяются и нормы ХГЧ при определении срока беременности
[], [], []
Симптомы воспаления шейки матки
Цервицит имеет несколько форм, различающихся своей симптоматикой, поэтому рассмотрим подробнее каждую из них:
- Острая. Провоцируется стрепто- и гонококками, хламидиями, поражающими верхние слои матки. Характеризуется выраженным воспалением, покраснением и эрозией эпителия, болезненными ощущениями, влагалищными выделениями. В некоторых случаях инфекция распространяется в более глубокие слои, поражая соседние с маткой ткани и органы.
- Хроническая. Отсутствие или недостаточно эффективное лечение предыдущей формы превращает цервицит в “скрытую” болезнь. Возбудители проникают в более глубокие слои матки, выраженная симптоматика пропадает, заболевшая хроническим воспалением шейки матки женщина даже может чувствовать себя полностью здоровой. Однако при обследовании эпителия цервикального канала заметны его эрозия и отечность.
- Атрофическая. Имея инфекционную природу, эта патология провоцируется истончением (атрофией) эпителия шейки матки и влагалища из-за механических повреждений, гормональных сбоев (в том числе возрастных). В результате через ослабленный защитный слой проникают патогенные микроорганизмы, которые и вызывают само воспаление, которое может быть острым или хроническим.
- Эндоцервицит. Форма заболевания, поражающая не только наружную часть, но и весь цервикальный канал. Особенностью эндоцервицита является быстрое превращение в хронический, а также сложность лечения из-за распространения в труднодоступную область.
Цервицит также классифицируется по конкретному виду микроорганизмов, который его вызвал — например, гонорейный, кандидозный (грибковый), хламидийный и т. д. Для всех них характерны следующие симптомы:
Давайте разберемся, что же это такое
Сначала немного анатомии. Ребенок в течение всего срока вынашивания находится внутри матки, которая представляет собой мышечное полое тело, перешеек и шейку матки, закрывающую вход в матку до момента родов. Шейка и перешеек состоят из соединительной и мышечной тканей. В верхней части матки, ближе к внутреннему зеву, находится мышечная ткань, которая образует кольцо-сфинктер. Его основная задача — удержать плодное яйцо внутри матки и не дать опуститься раньше времени. В некоторых случаях кольцо ослабевает и перестает справляться с увеличивающейся нагрузкой. Таким образом, ИЦН — это патологическое состояние перешейка и шейки матки во время беременности, при котором они не способны противостоять внутриматочному давлению и удерживать плод в полости матки до своевременных родов.
Что делать женщине, которая не знает дату последней менструации?
Для самостоятельного определения даты рождения ребенка в этом случае гестационный круг окажется малоэффективным. Обычно врачи назначают сдачу анализа крови на ХГЧ. Хорионический гонадотропин — гормон, который выделяется в организме женщины после имплантации зародыша в матке на 4 акушерской неделе. Именно с этого момента можно получить максимально достоверные результаты.
При использовании стрип-теста в домашних условиях вторая полоска может быть полупрозрачной. Это свидетельствует либо о негодности теста, либо о незначительном количестве гормона ХГЧ в организме. Для получения достоверных результатов нужно повторить попытку через неделю, если не начнется менструация. Слабо выраженная вторая полоска может проявиться у женщин, принимающих гормональные препараты, вне зависимости от беременности.
Домашний тест показывает только наличие беременности. По результатом биохимического анализа крови определяется ее продолжительность. Не стоит откладывать проверку. Анализ на ХГЧ наиболее достоверен в первые 12 недель. Постепенно уровень гормона снижается, и на более поздних сроках определить время зачатия трудно.
Когда становится известна неделя беременности, можно использовать гестационный круг для вычисления даты родов и определения размеров плода. Для этого достаточно установить стрелку «сегодня» на отметку, соответствующую текущему сроку.
Например, идет 9 неделя. На данном этапе развития эмбрион достиг 23 мм и весит 2 г. Предполагаемая дата родов — 9 сентября. Зеленая стрелка указывает на примерную дату начала последней менструации.
Виды полипов матки
В гинекологии различают полипы в полости матки (полипы эндометрия) и полипы шейки матки. Если после родов в матке остаётся часть плаценты, она прирастает к её поверхности и образует ещё одну разновидность – плацентарный полип.
Полипы матки встречаются обычно у рожавших женщин; вероятность заболевания наиболее велика в возрасте от 40 до 50 лет. Однако в последнее время полипы матки всё чаще выявляются и в более молодом возрасте, в том числе – и до первых родов.
В зависимости от строения ткани, из которой образовался полип, выделяют:
- железистые полипы, в структуре которых железы преобладают над соединительной тканью;
- фиброзные полипы, состоящие из плотной соединительной ткани с единичными вкраплениями желез;
- железисто-фиброзные полипы, представляющие собой промежуточный вариант;
- аденоматозные полипы, отличающиеся измененной структурой железистой ткани.
Железистые полипы чаще обнаруживаются у молодых женщин, а фиброзные и аденоматозные у женщин после 40 лет (в менопаузе). Аденоматозные полипы расцениваются как предраковое заболевание.
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Диагностика выкидыша
Обследование при подозрении на выкидыш обычно включает осмотр у гинеколога, трансвагинальное УЗИ и анализ на ХГЧ. Обследование подтвердит, был ли выкидыш, а также остались ли в матке части плодного яйца (полный или неполный выкидыш).
Прежде всего врач проведет гинекологическое исследование, чтобы осмотреть влагалище, шейку матки, выявить источник кровотечения, зоны наибольшей болезненности, оценить размеры матки.
Затем, как правило, назначают трансвагинальное ультразвуковое исследование (УЗИ), чтобы точно определить размеры матки, наличие плода или остатков плодных тканей в матке, сердцебиение плода. Для этого во влагалище вводится небольшой зонд — вагинальный датчик. Эта процедура может быть немного неприятной, но обычно не причиняет боли. По желанию можно провести УЗИ абдоминальным датчиком — через стенку живота. Ни тот ни другой тип исследования не повредит плод и не увеличит риск выкидыша.
Кроме того, назначается анализ крови на ХГЧ — хорионический гонадотропин человека. Это гормон, вырабатываемый при беременности. Иногда также определяют уровень прогестерона. Если результат сомнительный, анализы могут повторить через 48 часов. В некоторых случаях сразу подтвердить выкидыш на основании УЗИ и анализа крови невозможно. Например, на ранней стадии развития плода (менее 6 недель). В таком случае рекомендуется повторить обследование через 1–2 недели.
Иногда выкидыш диагностируется в ходе регулярного осмотра в рамках дородового наблюдения. На УЗИ может быть видно, что сердцебиение плода отсутствует или что плод слишком мал для данного срока. Это называется замершей беременностью.
Обследование при привычном невынашивании беременности
3 и более выкидышей подряд называются привычным невынашиванием беременности. В этом случае назначаются дополнительные анализы и обследования для выявления причин невынашивания, хотя примерно у половины женщин установить их не удается. Эти анализы и обследования описаны ниже.
Кариотипирование — это цитогенетическое исследование, которое позволяет изучить структуру и подсчитать количество хромосом. С помощью кариотипирования обследуют обоих партнеров, чтобы выявить хромосомные аномалии — возможную причину потери беременности.
Если анализ выявит патологии хромосом, вас направят к клиническому генетику — специалисту, который занимается генетическим консультированием. Он расскажет о шансах на успешную беременность в будущем, а также о существующих методах лечения, например, экстракорпоральном оплодотворении (ЭКО).
Анализы крови назначаются для проверки содержания в ней следующих веществ:
- лютеинизирующий гормон — участвующий в развитии яйцеклетки;
- антитела к фосфолипидам (АФЛ) и волчаночный антикоагулянт (ВА) — этот анализ проводится дважды с перерывом в шесть недель, до наступления беременности.










