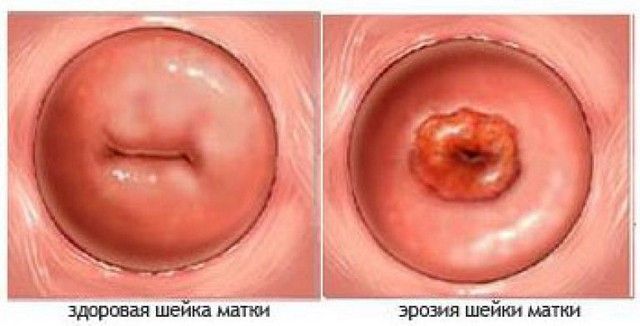
Появились выделения после полового контакта
Содержание:
- Противопоказания к платному прерыванию беременности
- Используемая контрацепция после проведения аборта
- Прерывание беременности на ранних сроках таблетками
- Какие анализы необходимо сдать для аборта
- Последствия: секс после аборта опасен
- Причины осложнений медикаментозного аборта
- Выделения после прерывания беременности
- Современная гинекология и осложнения после прерывания беременности
- Рекомендации после диагностической гистероскопии
- Виды абортов
- Что делать после медикаментозного аборта?
- Контрацепция после прерывания беременности
- Коричневые выделения при задержке месячных
- Чем опасна вакуумная аспирация
- Противопоказания к вакуумной аспирации
- Почему на УЗИ не виден эмбрион?
- Вакуумная аспирация после медикаментозного аборта
- Подготовительный этап
Противопоказания к платному прерыванию беременности
Противопоказания к аборту могут быть безусловными и временными. Кроме того, у каждого вида аборта есть свои противопоказания. К безусловным противопоказаниям можно отнести не многие ситуации. Это, к примеру, беременность свыше 12 недель. По социальным показаниям аборт сделать можно только на этом сроке, а свыше 12 недель – нужны медицинские показания. Нельзя делать аборт при внематочной беременности. Здесь требуется операция. Опасно делать аборт при тяжёлых поражениях почек, сердца, печени.
Временные причины требуют лишь больше времени. Поскольку необходимо некоторое лечение перед операцией. К таким противопоказаниям относят:
- наличие крупной миомы в полости матке (чаще всего в этом случае применяют хирургический метод);
- инфекционное воспаление органов малого таза;
- проблемы со свёртываемостью крови;
- длительный приём определённых медикаментов;
- непереносимость определённого вида наркоза;
- сильное истощение и низкие показатели гемоглобина;
- сахарный диабет, тяжёлые нарушения эндокринной системы.
В любой ситуации можно найти компромиссное решение. При обращении в нашу клинику, врач-гинеколог подберёт наиболее подходящий вариант.
Используемая контрацепция после проведения аборта
Важным моментом в восстановлении полноценной функции органов половой сферы женщины, является соблюдение определенного интервала времени, в течение которого не рекомендуется плановая беременность. Для этого следует воспользоваться доступными средствами предохранения от процесса оплодотворения яйцеклетки на реабилитационный период. К таки методам относят:
- презерватив, который является простым и доступным способом защиты, не оказывающим побочного влияния на организм женщины;
- диафрагма, используется не ранее восьми недель после проведения аборта;
- таблетированные формы контрацептивных средств, имеющих обильное разнообразие по составляющим компонентам и их дозировке, которые подбираются индивидуально при посещении гинеколога и необходимого диагностического обследования;
- внутриматочная спираль, как вид контрацепции использовать не рекомендуется, так как введение постороннего предмета в полость матки при имеющейся поврежденной поверхности после аборта, чревато развитием процесса воспаления.
Интервал времени после проведения процедуры до появления первого менструального кровотечения, является наиболее опасным в плане случайного возникновения непредвиденной беременности и осуществления последующего аборта.
Поэтому половая жизнь и отношения после аборта, имеют особое значение при решении вопроса по обеспечению защиты женского организма от процесса оплодотворения, именно в этот период.
Прерывание беременности на ранних сроках таблетками
После приема таблетки Мизопростола (второй таблетки) – вы можете испытать следующее:
-
Тошноту, рвоту, диарею, головокружение, головную боль и лихорадку.
-
Боли в нижней части живота от маточных судорог – обычно в течение получаса и обычно гораздо сильнее, чем во время менструации.
-
Кровотечение из влагалища. Через 1-4 часа, значительно обильнее месячных к тому же могут быть крупные сгустки крови. Через 2-6 часов обильность кровяных выделений обычно снижается до обычного уровня во время менструации и длится в целом аналогично нормальному периоду – 3-7 дней. Непредсказуемое, нерегулярное или продолжительное кровотечение может длиться до четырех недель
Важно убедиться, что процедура завершена и беременность закончилась. Поэтому рекомендуется через 2 недели (14 дней) снова записаться на прием к гинекологу, пройти осмотр и сдать анализ крови, чтобы подтвердить снижение в крови уровня гормона беременности
Вы получите назначение для осмотра через две недели.
Прерывание беременности на ранних сроках таблетками не работает примерно в одном проценте случаев и зависит сугубо от индивидуальных особенностей организма женщин. Организм примерно 2-5 % женщин не сможет извергнуть некоторые ткани беременности, оставшиеся в матке (утробе), и им потребуется дальнейшее лечение, такое как дополнительные таблетки или небольшая хирургическая процедура. В любом случае ваш врач обсудит с вами все варианты.
Какие анализы необходимо сдать для аборта
Чтобы минимизировать риск развития осложнений после аборта, гинеколог направляет на ряд лабораторных анализов. Это нужно для того, чтобы уточнить сроки беременности и оценить состояние здоровья женщины.
Стандартный ряд анализов таков:
- Общий анализ крови. Он указывает на здоровье женщины в целом, уровень гемоглобина, отсутствие воспалительного процесса в организме и так далее.
- Общий анализ мочи. Он даёт представление о здоровье мочеполовой системы. Воспалительные процессы являются противопоказанием к операции и требуют лечения перед абортом.
-
Мазок из влагалища и шейки матки.
Этот анализ помогает выявить инфекции половых путей, скрытые инфекции, опухоли, эрозию, которые также требуют лечения перед абортом. - Кровь на сифилис, гонорею, ВИЧ и другие половые инфекции. Эти специфические анализы помогают выявить болезнетворные микроорганизмы даже при отсутствии проявлений болезни. Опасность венерических патологий в том, что они способны привести к такому осложнению во время аборта, как общее заражение крови.
- Кровь на группу, резус-фактор и свёртываемость. Эти параметры необходимо знать для того, чтобы приложить максимум усилий для предотвращения нежелательный последствий операции по прерыванию беременности.
Статьи о прерывании беременности:
- Абортивные таблетки
- Как проходит прием гинеколога
- Хирургический аборт
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- УЗИ малого таза
- Вакуумный аборт
- Обследование перед абортом
- Медикаментозный аборт
- Аборт на ранних сроках
- Аборт на поздних сроках
- Внутриматочная спираль
Последствия: секс после аборта опасен
Главным аспектом здесь остается вероятность развития кровотечения, которая как утверждают медики, даже увеличивается в случае анальных сексуальных актов. Это связано не только с естественным приливом крови к органам малого таза, но и с высоким напряжением передней брюшной стенки и повышением давления в брюшной полости.
Нельзя также исключать вероятность инфицирования, которая для некоторых инфекционных агентов даже повышается при анальном контакте. Что же касается возможности повторного зачатия, этот фактор является наименее вероятным, однако следует особенно внимательно следить за гравитационным вытеканием спермы в случае незащищенного сексуального акта, так как существуют случаи проникновения ее во влагалище.
Проктологи вообще не рекомендуют такой вид отношений ни при каких условиях. Последствия удовольствия заканчиваются геморроем, трещинами и разрывами прямой кишки. А в некоторых случаях и онкологией.
Причины осложнений медикаментозного аборта
Осложнения при медикаментозном аборте в подавляющем большинстве случаев связаны с реакцией организма на резкие колебания гормонального фона, физиологические изменения при беременности, а также обострение имеющейся хронической патологии.
Причиной развития может стать приём препаратов для медикаментозного аборта мифепристона или мизопростола при наличии индивидуальной непереносимости препарата или нарушений количественной дозировки препарата.
Полезная информация по теме:
- Возможные противопоказания к медикаментозному аборту
- Восстановление после медикаментозного аборта
- Как проходит медикаментозный аборт
- Медикаментозный аборт
- Подготовка к медикаментозному аборту
- Преимущества и недостатки медикаментозного аборта
- Препараты для медикаментозного аборта
- Таблетки, применяемые для медикаментозного аборта
Выделения после прерывания беременности
Аборт – это самая настоящая медицинская операция, и после такой манипуляции в женском организме начинают возникать различные неприятные симптомы. Выделения после медицинского прерывания беременности – отдельная тема для разговора.
Выделения из матки наблюдаются у абсолютно всех женщин, они могут быть симптомом заболевания или являться нормой. Влажная среда во внутренних женских половых органах появляется из-за работы желез, которые находятся на стенках матки. Нормой могут считаться белесые или прозрачные выделения, слизистой или слегка жидковатой консистенции, не обладающие резким или неприятным запахом. Объем выделений в суточной норме равен — не более 50 миллилитрам. Если же в выделениях наблюдается некоторое несовпадение характеристик, например, запах выделений кисловатый или откровенно гнилостный, выделения обильные и превышают норму, а также имеют темный окрас — это напрямую указывает на нарушение в женском организме.
Современная гинекология и осложнения после прерывания беременности
Женская половая система уникальна по своей структуре. Тут настолько слажено и комплексно функционируют все отделы, что порою даже самой современной медицине приходится удивляться. Репродуктивная женская система работает как часы, но любое вмешательство в такие природные процессы может откликнуться неблагоприятными последствиями для здоровья. Что делать после прерывания беременности, какие неприятности стоит учесть?
Существует несколько вариантов, как сделать аборт до 11-12 недель:
- хирургическое прерывание;
- вакуумный вариант;
- медикаментозный аборт.
Операционный метод является самым опасным. Такая хирургическая манипуляция может привести к полному удалению матки или спровоцировать развитие бесплодия.
Осложнения после прерывания беременности могут наблюдаться у женщин любых возрастов. Аборт до 6 недель можно считать самым щадящим и безопасным. Плодное яйцо еще не прикрепилось полноценно к матке, зародыш не сформирован. Именно в этот период можно сократить риски осложнений после прерывания до минимума.
Рекомендации после диагностической гистероскопии
В течение 2–3 дней после процедуры могут сохраняться умеренные тянущие боли внизу живота, а также возможны небольшие кровянистые выделения, как при менструации, в течении 4–6 дней. Возможно повышение температуры тела до 37,0 — 37.2 градусов. Чтобы максимально снизить риск осложнений старайтесь выполнять рекомендации Вашего доктора. При необходимости используйте обезболивающие и спазмолитики. Кратность приема зависит от интенсивности болевых ощущений, но не должна превышать указанную в инструкции к препарату.
- Пользуйтесь только гигиеническими прокладками, тампоны препятствуют нормальному оттоку крови, что повышает риск воспалительных осложнений.
- Исключите половую жизнь и физические нагрузки на срок до 10 дней, до полного окончания кровянистых выделений. Регулярно меняйте прокладки (недопустимо использовать прокладку более 4 часов, это создает благотворную питательную среду для роста бактериальной флоры).
- Мойтесь под душем. Исключите горячие водные процедуры (баня, сауна, горячая ванна), посещение бассейна и купание в водоемах в течение 7–10 дней после вмешательства (до полного прекращения кровянистых выделений).
- Рекомендуется туалет наружных половых органов теплой водой минимум дважды в день.
- Следите за температурой тела, за характером и количеством выделений из половых путей, за работой кишечника и мочеиспусканием.
При повышении температуры тела выше 37,5°С, появлении острых болей внизу живота, не проходящих после приема анальгетиков, обильных кровянистых выделениях из половых путей либо изменении их характера (появлении неприятного запаха, необычного цвета выделений), длительности кровотечения более 7 дней или при любом другом нарушении Вашего самочувствия — немедленно свяжитесь с врачом.
Виды абортов
На сегодняшний день нежелательную беременность прерывают 3 способами:
- медикаментозный аборт;
- вакуумная аспирация;
- хирургическое выскабливание.
Наиболее щадящим для организма считается медикаментозный способ прерывания беременности. Он возможен до 62 дня задержки менструации. Плодное яйцо отторгается и изгоняется из полости матки под действием лекарственных препаратов.
Относительно безопасным считается и вакуумное прерывание беременности. При этой медицинской манипуляции в полость матки вводят присоединенный к насосу наконечник. Посредством аппарата внутри органа создают отрицательное давление, плодное яйцо отслаивается, беременность прерывается. При вакуумной аспирации не требуется дополнительно расширять шейку матки, врач не воздействует на ее слизистые оболочки. Период восстановления после такого прерывания беременности — 3-4 недели.
Самым опасным считается хирургический аборт. Процедура проводится под общим наркозом, плодное яйцо выскабливают при помощи кюретки.
Беременность после аборта может протекать со следующими осложнениями:
- низкое прикрепление плодного яйца;
- резус-конфликт;
- разрыв матки;
- истмико-цервикальная недостаточность;
- задержка внутриутробного развития плода.
Низкое прикрепление плодного яйца делает невозможным естественные роды. Матка покрыта слизистым слоем — эндометрием, на который и крепится плодное яйцо. В ходе хирургического аборта врач выскабливает его, и слизистая оболочка, а иногда и мышечный слой, могут быть повреждены. На месте травмы появляется рубец, который мешает прикрепиться оплодотворившейся яйцеклетке, и она вынуждена найти себе другой участок в полости матки, со здоровой слизистой оболочкой. Если плодное яйцо прикреплено низко, возникает низкое расположение плаценты или предлежание. Оба состояния опасны и для матери, и для ребенка.
Резус-конфликт — это патологическое состояние возникает у женщин с отрицательным резус-фактором. При инструментальном аборте в кровь пациентки поступает большое число эритроцитов плода с положительным резусом. Организм начинает реагировать на это, вырабатывая защитные антитела, которые разрушают инородный материал. Такие антитела довольно долго сохраняются в крови женщины, и если она через непродолжительное время после аборта беременеет, могут спровоцировать резус-конфликт. Во избежание подобной ситуации после хирургического аборта (в первые 2-72 часа) женщине вводят антирезус-иммуноглобулин.
Разрыв матки провоцируют истончившиеся стенки органа. Они могут стать такими после нескольких абортов. В некоторых случаях разрыв возникает при зондировании полости матки или хирургическом прерывании беременности. На месте бреши в стенке матки после лечения образуется рубец, который при сильном напряжении миометрия во время родов или при слишком большом растяжении может лопнуть, что также неблагоприятно сказывается на здоровье матери и ребенка.
Истмико-цервикальная недостаточность наиболее характерна для пациенток, у которых была искусственно прервана первая беременность. Данная патология является следствием травмы шейки матки, возникающей при ее расширении во время инструментального аборта. Во время следующей беременности шейка матки может несвоевременно раскрыться, это приведет к преждевременным родам или выкидышу. Истмико-цервикальная недостаточность проявляется на 16-18 неделе беременности.
Что делать после медикаментозного аборта?
Несмотря на щадящий характер данной процедуры, после ее проведения на жизнь женщины в течение 7-10 дней накладываются следующие ограничения:
- Запрещается пользоваться гигиеническими тампонами, применять влагалищные ванночки и спринцевания;
- Необходимо исключить тяжелые физические нагрузки, занятия спортом, а также принятие горячей ванны или душа (теплый допускается), поход в баню, сауну или бассейн;
- Запрещается употребление спиртных напитков (алкоголь может усилить кровотечения), курение допускается, но очень ограниченно;
- Следует ограничить или исключить прием нестероидных противовоспалительных препаратов.
Отдельно необходимо сказать о половой жизни после медикаментозного аборта. Из-за того, что матке необходимо некоторое время для восстановления целостности эпителия, необходимо в течение 2-3 недель после процедуры исключить любые половые контакты, однако, половой акт можно восстановить, как только прекратились кровянистые выделения. В любом случае, перед врачебным вмешательством нужно проконсультироваться со специалистом, заполните форму ниже и получите рекомендации и консультацию:
Контрацепция после прерывания беременности
После аборта и следующей за ним овуляции, как и в другие периоды жизни, женщина имеет все шансы снова забеременеть в связи с возвратом цикла. В это время необходимо максимально обезопасить организм, используя какие-либо средства защиты во избежание наступления нежелательной беременности.
Важно у своего акушера-гинеколога поинтересоваться о способах контрацепции .Это могут барьерные методы(презерватив женский или мужской,диафрагма) или оральные контрацептивы ,которые защищают не только от нежелательной беременности,но и оказывают лечебное и восстанавливающие действие на женскую половую систему.С методами контрацепции можно ознакомиться здесь
Коричневые выделения при задержке месячных
Нарушение менструального цикла с выделением коричневого секрета может происходить на фоне следующих физиологических факторов:
- Гормональная терапия. На начальных стадиях приема гормонов организм перестраивается и иногда этот процесс сопровождается задержкой месячных и появлением нехарактерного секрета. В большинстве случаев через небольшой промежуток времени все нормализуется.
- Климакс. Нарушения цикла вполне нормальное проявление на начальных стадиях менопаузы. В этот период яичники начинают медленно работать и постепенно их функциональность полностью угасает. Задержка месячных и выделения сопровождаются постоянной слабостью, повышением/понижением артериального давления, частой сменой настроения, учащенным сердцебиением, приливами/отливами, сильным потоотделением.
- Роды. После того, как женщина родила ребенка, менструация может некоторое время отсутствовать. В послеродовой период очень часто из влагалища вытекает коричневая жидкость, которая может быть последствием накопившейся эндометрии, травм или лохий, которые предназначены для естественного очищения организма.
Вышеперечисленные проявления в лечении не нуждаются. Помощь врача необходима, если при задержке и выделениях появляются болевые ощущения, зуд, жжение и другой дискомфорт, неприятный запах. Все эти симптомы указывают на развитие различных гинекологических, воспалительных, инфекционных болезней.
Также сбои в менструальном цикле с появлением коричневого секрета могут происходить на фоне резкой потери веса, регулярных нервных перенапряжений, стрессов, переохлаждения. Проблема нередко проявляется при смене климата, часового пояса, ожирении, приеме некоторых лекарственных препаратов
В этом случае важно пересмотреть свой образ жизни.
Ответы на часто задаваемые вопросы:
- Как провериться на гинекологические заболевания?
- Какие болезни лечит гинеколог?
- Какие анализы можно сдать у гинеколога?
- Как подготовиться к приему гинеколога?
- Куда обратиться с гинекологической проблемой?
- С какими симптомами нужно обратиться к гинекологу?
- Как часто нужно посещать гинеколога?
- Какую диагностику может провести гинеколог у вас в клинике?
- Какое гинекологическое оборудование есть у вас в клинике?
- Гинекологическая помощь в клинике
- Гинекологическая помощь на дому
- Как вызвать гинеколога на дом?
- Как записаться на прием к гинекологу?
- Консультация гинеколога
- Как проходит прием гинеколога
- Женский доктор
- Диагностика половых инфекций у женщин
- Диагностика гинекологических заболеваний
- Лечение женских заболеваний
- Детский гинеколог
- Как проводится осмотр гинеколога
- Платный гинеколог
Чем опасна вакуумная аспирация
Вакуумный способ абортирования является одним из надежных и щадящих. Однако, безопасных абортов не существует. И этот метод чреват рядом осложнений. Опасности таковы:
- срыв гормонального фона, влекущий серьёзные последствия в виде изменения веса, образования опухолей, нарушения обмена веществ и так далее;
- психологическая травма, которая рискует перерасти в депрессию;
- внутриматочное кровотечение;
- боли внизу живота;
- воспалительные процессы в органах малого таза;
- неполный аборт, когда остаются частицы плодного яйца;
- расстройство менструального цикла;
- попадание инфекции;
- воздушная эмболия, когда в сосуды крови попадает воздух и женщина погибает (встречается крайне редко);
- прободение стенки матки во время измерения ее глубины зондом;
- повреждение шейки матки с необходимостью ее ушивания;
- бесплодие – редкое осложнение, но также может возникать из-за неправильно проведенной операции.
Осложнения могут быть ранними, то есть сразу после операции. А также поздними – они выявляются, спустя месяцы в виде гормональных проблем, срыва менструального цикла, бесплодия.
Противопоказания к вакуумной аспирации
Метод абортирования вакуумным способом считается одним из безопасных. Однако в некоторых ситуациях процедура не может быть выполнена. Противопоказания таковы:
- срок беременности превышает допустимые 5-недель;
- аномальное строение матки;
- инфекционные заболевания;
- воспалительные процессы;
- онкозаболевания органов малого таза;
- внематочная беременность;
- предыдущий аборт проводился менее 6 месяцев назад;
- большая миома матки;
- непереносимость наркоза.
Могут быть и другие особенности организма женщины, при которых данный вид прерывания беременности чреват серьезными осложнениями. Например, имеется плохая свертываемость крови или предыдущий аборт был сделан относительно недавно.
Врач оценит все риски и определит оптимальное решение по прерыванию беременности.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Вакуумная аспирация после медикаментозного аборта
Медикаментозный аборт и вакуум-аспирация относятся к малоинвазивным методам прерывания беременности. Однако медикаментозный вариант больше эффективен до 4 недель, а вакуумный – до 5 недель.
Примерно в 3 % случаев фармацевтический аборт завершается неудачно – плодное яйцо остается внутри. В этом случае, чтобы не травмировать матку хирургическими инструментами, применяют вакуум-аспирацию.
Сделать это необходимо, так как плод, подверженный абортивным препаратам, имеет повреждения. Есть большой риск что ребенок родится очень больным и даже нежизнеспособным.
Если позволяют сроки, то вакуумная чистка – лучший выход из положения, особенно для нерожавших женщин. Вакуум-аспирация в этом случае также, как правило, сохраняет способность женщины в будущем стать матерью. Восстановление здоровья после него происходит быстрее, чем после хирургического аборта.
Подготовительный этап
Первым этапом медикаментозного аборта является обследование с целью выявления точного срока беременности и исключения возможных противопоказаний. Женщина не всегда точно знает дату начала беременности, а для этого вида прерывания очень важны сроки беременности, которые не должны превышать 6−7 недель (42−49 дней) от зачатия. Пациентке назначается:
- сдача лабораторных анализов (мазки на флору, венерические заболевания, цитологическое исследование, анализы крови на гепатиты В, С, ВИЧ-инфекцию и некоторые другие).
- аппаратная диагностика — УЗИ, ЭКГ.
- установление группы крови и резус-фактора.
Врач может назначить и другие виды обследования, если посчитает это необходимым. Если не выявлено противопоказаний к медикаментозному аборту, акушер-гинеколог подробно объясняет женщине, как будет проходить процедура и советует пациентке еще раз все взвесить перед принятием окончательного решения.
Полезная информация по теме:
- Возможные противопоказания к медикаментозному аборту
- Восстановление после медикаментозного аборта
- Медикаментозный аборт
- Наиболее частые осложнения после медикаментозного аборта
- Подготовка к медикаментозному аборту
- Преимущества и недостатки медикаментозного аборта
- Препараты для медикаментозного аборта
- Таблетки, применяемые для медикаментозного аборта