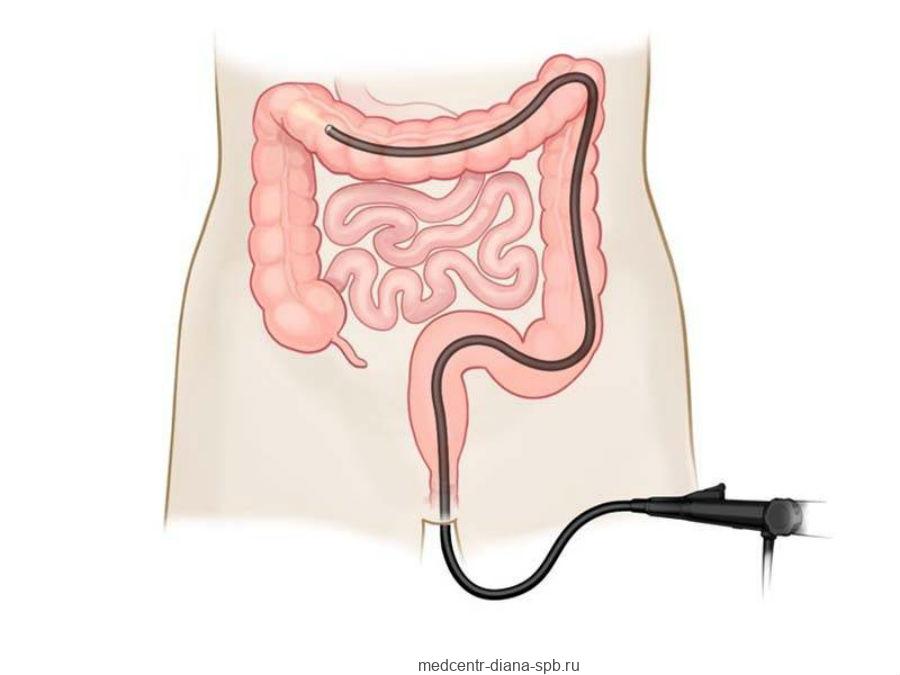
Рак сигмовидной кишки
Содержание:
- Диета при обострении дивертикулеза
- Симптомы острого и хронического дуоденита
- Причины
- ДИАГНОСТИКА СИГМОИДИТА
- Определение
- Что подарить на день автомобилиста?
- Классификация заболевания
- Каким должен быть онкологический центр
- Как проходит УЗИ кишечника
- Симптомы и признаки
- Ход процедуры
- Основные показания и противопоказания к полипэктомии кишечника
- Операции
- Симптоматическая картина
- Лучшие клиники Москвы, проводящие МРТ
- Методы диагностики
- Где записаться на обследование
- Терапия
- Осложнения
- Профилактика
- Прогноз
- Диагностика
- Модификации
- Эпидемиология
Диета при обострении дивертикулеза
Во время острого дивертикулеза, либо во время обострения хронической формы заболевания, особенности диетического питания должны зависеть от симптоматики и степени тяжести болезни. Диета может отличаться, начиная от ограничения употребления некоторых продуктов (например, назначение легкоусвояемого питания, которое обычно применяют при значительных симптомах обострения) до обеспечения абсолютного покоя кишечника – голодания с применением парентерального питания.
После устранения острых признаков и стабилизации состояния больного изменения в питании следует направить на нормализацию перистальтики кишечника и акта дефекации. Рацион необходимо обогатить клетчаткой и грубоволокнистой пищей, контролируя при этом пищеварительный процесс и не допуская повышенного газообразования. Для этого овощные и фруктовые блюда следует готовить измельченными, удаляя грубую кожуру, а питаться часто, но понемногу. В первую неделю обострения дивертикулеза, а также несколько дней после купирования острого процесса растительные продукты употребляют только обработанными тепловым способом – сырые овощи и фрукты в этом периоде лучше не употреблять.
[], [], []
Симптомы острого и хронического дуоденита
Острое течение дуоденита длится 7-10 дней, все симптомы быстро снимаются лекарственными средствами. Хронический дуоденит протекает длительно, может рецидивировать несколько раз в год, клинические признаки выражены не так ярко.
Симптомы острого дуоденита:
- Боль в эпигастральной области (ночная боль, после приема пищи, при чувстве голода).
- Ощущение вздутия, метеоризм.
- Отрыжка с горьким привкусом и изжога.
- Снижение аппетита.
- Диарея, рвота.
- Напряжение мышц живота.
При отсутствии своевременной и адекватной помощи заболевание может перейти в хроническую форму. Характерные признаки болезни в хронической стадии:
- Нарушение процесса пищеварения.
- Болевые ощущения в эпигастрии ноющего характера.
- Боли в правом подреберье, иррадиирующие в спину.
- Чувство переполнения желудка.
- Отрыжка и горький привкус во рту.
Причины
Кандидоз (молочница) поражает не только наружные, но и внутренние органы. Причиной заболевания являются дрожжеподобные грибы, которые обитают в организме каждого человека.
- Спровоцировать интенсивное размножение грибка может множество факторов. Например, переохлаждение, болезнь, стресс, изменение гормонального фона (во время беременности или приеме гормональных препаратов).
- При приеме антибиотиков наряду с патогенными бактериями погибает и полезная микрофлора кишечника и влагалища, которая контролирует рост и развитие грибов Candida. Наличие хронического заболевания, снижающего активность иммунитета (ВИЧ, венерические заболевания, инфекции) очень часто вызывает кандидоз.
- Кандидозом могут сопровождаться эндокринные заболевания (диабет, ожирение, нарушение функций щитовидной железы).
- Наконец, причинами кандидоза могут стать жаркий климат или ношение неудобного тесного или синтетического белья.
Источником инфицирования кандидозом, как правило, является собственная флора организма (аутоинфекция), однако может произойти заражение извне. Вызывая болезнь, грибок не меняет своих свойств – свои свойства меняет организм (снижается местная защита). Прикрепляясь к клеткам эпителия, патогенный грибок начинает паразитировать в них, проникая вглубь тканей.
В борьбе организма с кандидозом часто возникает динамическое равновесие, когда грибок стремится проникнуть глубже в ткани, но не может, а организм пытается его отторгнуть и также не может. В таком случае процесс может длиться годами, смещение равновесия в ту или иную сторону приведет либо к выздоровлению, либо к обострению процесса.
Кандидозы встречаются в нескольких формах в зависимости некоторых особенностей.
- Носительство.Человек является носителем заболевания. Симптомы кандидоза отсутствуют, лечить нет нужды.
- Острая.Сопровождается зудом, высыпаниями, выделениями. Лечить необходимо комплексно и качественно. Чаще всего инфицированию подвержены дети младшего возраста.
- Хроническая.Характерно затихание и проявление симптомов, возможны рецидивы. Развивается в случае, если неправильно лечить антибиотиками длительное время, применять гормональные контрацептивы.
Эта болезнь имеет несколько разновидностей, поскольку не имеет точной локализации в организме:
- Урогенитальный кандидоз
- женский.
- мужской.
- Кандидозы ротовой полости
- Молочница губ
- Молочница языка
- Стоматит, а также орофарингеальный кандидоз – молочница слизистой оболочки рта, миндалин, десен.
- Кожные и ногтевые кандидозы
- На складках кожи (подмышки, область между ягодицами, паховые складки).
- Кандидоз открытых (или гладких) частей кожи. Встречается редко.
- Кандидоз на ладонях.
- Кандидоз на ногтевых пластинах.
- Кандидоз стоп.
- Кандидозы внутренних органов
- ЖКТ (желудка, пищевода, кишечника, заднего прохода).
- Легких и бронхов.
- Сердца.
- Мозговой оболочки.
- Глаз и ушей.
- Кандидозы новорожденных детей (например, псевдомембранозный)
ДИАГНОСТИКА СИГМОИДИТА
При появлении характерных для сигмоидита симптомов рекомендовано срочно обратиться к врачу. Современная медицина располагает достаточным количеством диагностических методик, позволяющих безошибочно определить у пациента тот или иной вид сигмоидита:
-
колоноскопия – осмотр с помощью специального эндоскопа отдельных участков толстого кишечника;
-
ректороманоскопия – инструментальный осмотр прямой кишки и нижних отделов сигмовидной кишки;
-
ирригоскопия – рентгенологическое исследование кишечника с введением контрастного вещества;
-
компьютерная томография и МРТ — максимально информативные современные методы диагностики опухолей, язв и воспалительных процессов дистальных отделов толстого кишечника.
Дополнительно пациентам с подозрением на сигмоидит могут быть назначены анализы крови и мочи, серологические реакции, ультразвуковое обследование.
Определение
При выпадении прямой кишки происходит постоянное сдавливание сосудов подслизистого слоя, поэтому наибольшим изменениям подвергается слизистая оболочка выпадающего участка. За счет стаза и полнокровия сосудов слизистая оболочка выглядит отечной, гиперемированной, но сохраняет характерный блеск. При сдавлении питающих сосудов она приобретает синюшный оттенок, а при длительной выраженной компрессии со стороны стенок анального канала может и некротизироваться. В зависимости от тонуса и сократительной способности отдельных групп мышечных волокон выпадающий участок прямой кишки может иметь форму цилиндра, конуса или шара. После вправления кишки кровоток восстанавливается и слизистая оболочка приобретает нормальный вид.
Для внутреннего выпадения прямой кишки характерно развитие солитарной язвы, которая образуется на передней стенке прямой кишки чуть выше зубчатой линии. Язва имеет полигональную форму, размер ее, как правило, не превышает 2—3 см в диаметре. Края язвы ровные, не имеют характерного грануляционного вала; дно неглубокое, на отдельных участках покрыто фибрином. Вместо язвы на передней стенке прямой кишки может развиться очаговый отек и гиперемия.
Что подарить на день автомобилиста?
Классификация заболевания
Выделяют следующие типы аденокарциномы сигмовидной кишки:
- Высокодифференцированная аденокарцинома сигмовидной кишки. Клетки данной опухоли по строению «похожи» на нормальные и способны выполнять их функции. Такого вида опухоли растут очень медленно (годами), однако их сложно обнаружить на ранних стадиях, поскольку опухоль визуально не отличается от здоровой ткани сигмовидной кишки.
- Умеренно-дифференцированная аденокарцинома сигмовидной кишки. Здесь клетки полиморфны, т. е. имеют разный размер, форму и структуру. Такой вид рака является менее благоприятным, поскольку клетки быстро растут и размножаются.
- Низкодифференцированная аденокарцинома — самый агрессивный вариант. Данная опухоль быстро прорастает сквозь стенки кишки и распространяется на соседние ткани, рано дает метастазы.
Каким должен быть онкологический центр
В онкологическом центре обязаны трудиться только опытные врачи. Но одного практического опыта мало. Онкологи, как никакие другие специалисты, свою ежедневную лечебно-диагностическую деятельность основывают на клинических исследованиях. Без знания научной литературы и постоянного обучения на конференциях и симпозиумах, курсах повышения квалификации и на рабочем месте в зарубежных клиниках невозможно работать в онкоцентре.
Без математического учёта результатов хирургического и лучевого лечения тысяч больных и анализа эффективности миллионов курсов химиотерапии невозможно подобрать оптимальное лечение для отдельного онкологического пациента.
Современный онкологический центр не может существовать без статистики и математического расчёта, без анализа сделанного, и врачи его просто обязаны писать научные статьи.
Для верности клинического выбора необходимы сложные диагностические исследования, выполняемые исключительно на современном высокоточном оборудовании, как правило, чрезвычайно дорогом и сложном в эксплуатации.
Как проходит УЗИ кишечника
Процедура проводится несколькими видами датчиков, имеющих разное предназначение и глубину проникновения ультразвуковых волн. Пациент заходит в кабинет врача, снимает одежду, затем ложится на спину. Основной метод обследования – трансабдоминальный. На живот наносится прозрачный гель, необходимый для проведения сигнала от датчика к телу. Врач исследует область проекции ЖКТ, получая визуальную информацию на монитор аппарата.
Осмотр прямой кишки при трансабдоминальном обследовании затруднен, так как орган глубоко расположен и защищен лобковой костью. Для диагностики возможной патологии прямой кишки используют трансректальный датчик с введением непосредственно в прямую кишку. Пациенту предлагают повернуться на бок и согнуть ноги. У женщин для лучшего доступа к ЖКТ иногда используется трансвагинальный датчик.
При проведении УЗИ в толстый кишечник может быть введена жидкость, которая позволяет рассмотреть стенки расправленного тракта. Методика позволяет оценить перистальтику и всасывающую способность слизистой оболочки.
Симптомы и признаки
Дивертикулит характеризуется множеством симптомов, но проблема заключается в том, что очень часто они схожи с симптомами других болезней: например, проблем с почками или женских половых органов. Но человека все равно должны насторожить следующие признаки заболевания:
- боль в нижней части живота. Обычно она точечная, беспокоит только в конкретном месте – причем болеть может в течение нескольких дней, то затухая, то заново начинаясь. Усиливается ощущение при резких сокращениях мышц: во время смеха, кашля, физнагрузки;
- усиление болезненных ощущений после опорожнения кишечника, во время надавливания;
- расстройства стула – дивертикулит кишечника проявляется как запорами, так и поносами;
- наличие крови в кале – обычно кровяные выделения не очень обильные и наблюдаются только у десятой части пациентов;
- лихорадка, озноб. Когда речь идет про дивертикулит, симптомы такого характера встречаются редко, но они тоже возможны;
- нарушение аппетита – больному не хочется есть;
- тошнота, рвота, общая слабость организма – эти признаки дивертикулита очень похожи на симптомы отравления.
Если у пациента дивертикулит кишечника, симптомы хоть и вводят в заблуждение, но все равно они довольно выраженные и яркие, а потому требуют немедленного обращения к врачу для тщательного обследования.
Еще одно важное уточнение про дивертикулит: симптомы у женщин и у мужчин будут схожими, хоть у вторых эта болезнь встречается реже. В данном случае речь только о распространенности заболевания, но не о том, что оно проявляется по-разному
Единственная особенность в том, что женщины могут путать эту болезнь с недугами «по-женски», но и тут есть нюансы, потому что все равно будут некоторые признаки, похожие на отравление.
У вас появились симптомы дивертикулита?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Ход процедуры
Пациент ложится на бок, после чего применяется местная анестезия. Затем через задний проход вводится специальный зонд, оснащенный фонариком, видеокамерой и инструментом для удаления полипов.
Для повышения точности действия специалиста с помощью специального оборудования в область кишки вводится воздух.
С помощью зонда врач определяет положение новообразование, обрабатывает его адреналином, после чего иссекает. Затем поврежденная область прижигается, а зонд и небольшая часть слизистой оболочки извлекаются из кишечника.
Изъятые таким образом образцы отправляются на лабораторный анализ.
Основные показания и противопоказания к полипэктомии кишечника
Дополнительные показания:
-
болевые ощущения при опорожнении кишечника;
-
дискомфортные ощущения в районе нижней части кишечника;
-
нарушения стула – понос, запоры;
-
анемия, имеющая неустановленную природу происхождения;
-
диагностика кишечника при различных заболеваниях ЖКТ.
Противопоказания:
-
реабилитационный период после проведения операций на органы брюшной полости;
-
инфекционные заболевания;
-
тромбопения;
-
грибковое поражение;
-
рецидивы имеющихся мочеполовых заболеваний.
Рекомендуется отказаться от проведения операции при значительном истощении или ослабленности организма.
Операции
Если есть возможность, всегда проводят радикальное удаление опухолевого узла с подлежащими тканями в пределах возможного поражения, удаление лимфатических узлов. Зачастую необходимый объем операции становится очевидным лишь при непосредственном осмотре пораженной области.
Применяются основные принципы онкохирургии:
- Радикальность. Устранение всех злокачественно поврежденных тканей, удаление регионарных лимфоузлов.
- Абластичность. Извлечение опухолевых клеток без попадания даже малейших частиц на интактные участки. Создание во время операции условий для воспрепятствования диссеминации (распространению) онкоклеток.
- Органосохранность – хирургу необходимо соблюсти баланс между полным удалением опухолевых тканей, спасая тем самым жизнь пациенту, и сохранением органов (по возможности) для снижения инвалидизации, обеспечения хорошего качества жизни пациента в последующем.
- Восстановление проходимости кишечника.
Нередко операции проводят в два этапа, когда сначала удаляют опухоль и выводят стому (противоествественное отверстие) для отхождения кала. Тем самым создаются условия для быстрого заживления оперированной области. Затем, вторым этапом, восстанавливают нормальный путь опорожнения кишечника.
Среди хирургических методов применяют операции типичные, комбинированные (удаляют опухолевый участок и орган, пораженным метастазом), расширенные вмешательства при распространенных или синхронных опухолевых процессах. При раке толстой кишки прогноз выживаемости после операции напрямую зависит от стадии болезни, степени дифференцировки опухоли. Чем меньше злокачественное новообразование, чем раньше начато радикальное лечение – тем больше шансов на полное излечение и сохранение качества жизни в последующем.
Современные методы и аппаратура, применяемая в нашей клинике позволяет удалять как низкорасположенный рак толстого кишечника (прямой кишки), так и крупные опухоли в вышележащих отделах. Без больших разрезов на животе (эндоскопически) возможно выполнение:
- Трансанальной резекции нижнеампулярного отдела прямой кишки.
- Трансанального микрохирургического иссечения новообразований.
Секторальная резекция прямой кишки и анального канала выполняется при раке 0-1 ст., расположенного ниже зубчатой линии, что позволяет сохранить запирательный аппарат прямой кишки.
Симптоматическая картина
Дивертикулы небольшого размера протекают бессимптомно. В остальных случаях клинические признаки сходны с трахеобронхитом. Они прогрессируют при усилении компрессии пищевода и трахеи. Могут различаться в зависимости от месторасположения и размера выпячивания. Симптоматика включает:
- Припухлость на шее, заметную при пальпации;
- Вибрирующий продуктивный кашель со слизисто-гнойным отделяемым;
- Дисфагию;
- Охриплость голоса;
- Одышку.
Сочетанными патологиями при паратрахеальном дивертикуле становятся инфекционные заболевания бронхолегочной системы.
Лучшие клиники Москвы, проводящие МРТ
Центр диагностики в Куркино
Европейский Диагностический Центр МРТ и КТ на Нагатинской
Клиника Здоровья на Маросейке
Показать все
Методы диагностики
Верификация включает:
- Сопоставление клинической картины и анамнеза;
- Трахеографию с введением рентгеноконтрастных препаратов;
- Трахеобронхоскопию;
- КТ гортани и органов средостения.
- МСКТ грудной клетки.
Необходима дифференциация от фарингоцеле, ларингоцеле, эмфиземы, дивертикула Ценкера.
Где записаться на обследование
Современная медицина направлена на пациентоориентирование. Люди осознанно подходят к своему здоровью. Они имеют право знать все нюансы касательно своего здоровья, выбирать где проходить обследование. Уточнить адреса и телефоны ведущих клиник Москвы и Санкт-Петербурга проще всего через наш сервис. Тут есть информация о:
- Времени работы медцентров;
- Наличии свободных талонов;
- Перечне услуг;
- Стоимости, льготах, программах лояльности;
- Моделях и технических характеристиках оборудования;
- Квалификации медицинского персонала;
- Инфраструктуре клиник;
- Возможности приема маломобильных пациентов;
- Отзывах посетителей.
Записаться на диагностику и получить в подарок скидку до 1000 рублей легко по телефону, указанному на главной странице сайта. Услуга бесплатная.
Терапия
Терапевтическая тактика зависит от размера патологии. При слабо выраженных клинических признаках показано консервативное лечение. Оно включает:
- Противовоспалительные средства;
- Муколитики;
- Антибактериальные препараты;
- Прием комплексных витаминов;
- Физиопроцедуры.
Фармакотерапию назначают также пожилым пациентам с противопоказаниями к радикальным методам лечения. В остальных случаях при тяжелом течении болезни, наличии сочетанных патологий или жизнеугрожающих состояний проводится резекция дивертикула.
Осложнения
Нагноение дивертикулярного мешка приводит к абсцессам и перфорации. В патологический процесс вовлекаются прилегающие ткани, в том числе плечеголовная артерия. Аспирация слизи приводит к развитию инфекционной пневмонии и бронхита. Наличие патологии может спровоцировать кровохарканья. Жизнеугрожающим осложнением становится эмфизема средостения.
Профилактика
Специфической профилактики врожденной аномалии не существует. Для предотвращения постнатального выпячивания рекомендуется вести здоровый образ жизни, отказаться от курения, своевременно лечить заболевания глотки, гортани, трахеи и бронхолегочной системы.
Прогноз
В большинстве случаев прогноз благоприятный. Осложненное течение при паратрахеальных дивертикулах встречается редко. При своевременной адекватной терапии исход благополучный.
Статья носит исключительно информативный характер. При обнаружении сходных состояний надо обратиться к врачу.
Литература по теме:
1. Дивертикулы трахеи: этиология, клиника, диагностика и лечение/ Татур А.А., Недзведзь М.К., , Скачко В.А., Гончаров А.А., Стахиевич В.А., Богачев В.А., Смолякова О.В., Коритько Ю.Л. // Медицинский журнал. — 2010.- № 4.
2. Редкое наблюдение множественных дивертикулов трахеи у пациентов с трахеобронхомегалией/ Королева И.М., Мищенко М.А.// REJR – 2018 — № 8 (1).
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
Модификации
Эпидемиология
Применимо к России и бывшему СССР можно отметить стремительный рост заболеваемости дивертикулярной болезнью. В 1970 году частота случаев заболевания не превышало 2-3 на 100 тысяч населения. В 1979 году это число увеличилось почти в 6 раз. По данным, опубликованным ГНЦК в 2002 году число выявленного дивертикулеза при рентгенологическом исследовании составляло 14,2% из всех колопроктологических больных, а уже в 2012 данный показатель вырос в 2 раза и составлял 28,8%.
Наглядно прослеживается рост данного заболевания наряду с процессом индустриализации и урбанизации в связи с изменением быта, образа жизни и питания людей. Снижение количества потребляемых пищевых волокон, большое количество углеводной пищи с употреблением красного мяса привело к значительному скачку случаев дивертикулеза.
В противоположность этому в развивающихся сельскохозяйственный странах дивертикулярная болезнь характеризуется единичными случаями, что определяется характером пищевого рациона, включающего значительное количество растительной пищи.
Старение общества – еще одна из причин роста заболеваемости дивертикулярной болезнью. Отмечено, что в возрасте до 40 лет риск развития дивертикулеза варьирует в пределах 5-10%. Тогда как в возрасте 60 лет процент выявленных случаев болезни составляет уже 30 %, а к 80 годам превышает отметку в 66 %.
Таким образом, дивертикулярная болезнь была, есть и остается серьезной проблемой ставящей сложные задачи перед врачами и пациентами.
Для понимания термина дивертикулярная болезнь необходимо краткое описание анатомии толстой кишки.