Новообразования толстой кишки (полипы)
Содержание:
- Что может быть причиной болей в животе?
- Симптомы, клиническое течение
- Показания к стомированию
- Лечение проктита
- Лечение
- Сигмовидная ободочная кишка —
- 4.Лечение
- Подготовка
- Что подарить на день автомобилиста?
- Техника проведения
- Причины развития рака и его осложнения
- Восстановление и профилактика
- Диагностика
- Показания
- Лечение
- Ход процедуры
- Диета
- Модификации
- Стадии
- Виды стом
- Как проходит стомирование
- Основные показания и противопоказания к полипэктомии кишечника
- Причины и факторы риска
Что может быть причиной болей в животе?
- патология грудного отдела позвоночника;
- патология поясничного отдела позвоночника;
- отраженная боль, обусловленная патологией позвоночника;
- корешковая боль, обусловленная патологией позвоночника;
- гастроэнтерит;
- аппендицит;
- овуляторная боль;
- синдром раздраженной кишки;
- инфаркт миокарда;
- расслаивающая аневризма брюшной аорты;
- острое нарушение мезентериального кровообращения;
- злокачественные новообразования;
- инфекции;
- сальпингоофорит;
- перитонит;
- восходящий холангит;
- абсцесс брюшной полости;
- прервавшаяся внематочная беременность;
- тонкокишечная непроходимость;
- заворот сигмовидной кишки;
- прободная язва желудка или двенадцатиперстной кишки;
- источники неверного диагноза;
- острый аппендицит;
- повреждения мышц передней брюшной стенки и поясницы;
- пневмония;
- тромбоэмболия легочной артерии;
- запор (у пожилых);
- порфирия;
- отравление свинцом;
- гемохроматоз;
- серповидноклеточная анемия;
- спинная сухотка;
- депрессия;
- сахарный диабет;
- побочное действие лекарственных средств;
- интоксикация;
- анемия;
- болезни щитовидной железы;
- болезни позвоночника;
- инфекция мочевых путей;
- синдром Мюнхгаузена;
- язва желудка;
- язва двенадцатиперстной кишки;
- желчная колика;
- холецистит;
- дивертикулит;
- заворот сигмовидной кишки;
- ущемление грыжи;
- кишечная непроходимость;
- злокачественные новообразования, особенно рак ободочной кишки;
- опоясывающий лишай;
- длительные запоры с образованием каловых камней и прочее.
Эффективным лечение может быть только при верном диагнозе.
Симптомы, клиническое течение
Второй вариант более частый — постепенное медленное нарастание затруднения дефекации, приобретающее хронический характер, когда слабительные препараты и очистительные клизмы становятся все менее эффективными. Каждая дефекация у подобных больных превращается в мучительный процесс, сопровождающийся значительным повышением внутрибрюшного давления. Постепенно, при очередном натуживании прямая кишка начинает все больше выпадать, но поначалу довольно легко почти самостоятельно вправляется за анальный канал. Через какое-то время кишку после стула уже приходится вправлять руками. При продолжении заболевания выпадение прямой кишки возникает не только во время дефекации, но и при кашле, чихании или даже при принятии вертикального положения тела. И при первом и при втором варианте возникновения заболевания основной жалобой больных является именно выпадение кишки из заднего прохода.
Вторым по частоте симптомом является недержание различных компонентов кишечного содержимого, отмечающееся почти у 80 % больных. Особенно часто недержание кишечного содержимого наблюдается при втором варианте развития заболевания у женщин.
Слабость сфинктеров прямой кишки и недостаточность мышц тазового дна являются составной частью патогенеза заболевания. Более чем у 50 % больных отмечаются различные нарушения функции толстой кишки, чаще в форме хронического запора, приводящего к постоянному применению слабительных средств или очистительных клизм. Реже заболевание развивается на фоне хронического поноса.
Болевой синдром у больных, как правило, не выражен, боль чаще возникает при внезапном выпадении прямой кишки. Все же около 50 % больных отмечают боль внизу живота, усиливающуюся при дефекации, значительной физической нагрузке и даже при ходьбе. При вправлении кишки боль в животе либо уменьшается, либо проходит вовсе.
Характерными жалобами являются патологические выделения из заднего прохода, чаще в виде слизи, но могут быть и кровянистые выделения, обусловленные травмированием измененных мелких сосудов в разрыхленной и отечной слизистой оболочке выпадающей части прямой кишки.
Нередко больные предъявляют жалобы на ощущение инородного тела в прямой кишке и ложные позывы на дефекацию. При длительном существовании выпадения прямой кишки, особенно сочетающегося с выпадением матки, больные указывают на различные дизурические расстройства, например частые позывы к мочеиспусканию или прерывистое мочеиспускание.
Показания к стомированию
При стоме любого вида ведущее показание — необходимость восстановления проходимости анатомического пути в несколько измененном виде. Другое дело, что чаще всего первопричиной блокировки проходимости полого внутреннего органа становится именно злокачественная опухоль.
Доброкачественные заболевания и травмы реже приводят к необходимости стомирования, к примеру, к удалению большой протяженности толстой кишки вынуждают множественные дивертикулы.
Структура — рубцовое сужение мочеточника при мочекаменной болезни или после облучения забрюшинной области, гортани после травмы, желудка после ожога или кишечника в результате спаечной болезни, тоже может стать основанием для формирования обходного пути с помощью стомы.
Ещё реже стому накладывают с вспомогательной целью — для проведения лечебных мероприятий, на время выключая анатомическую область из функции, к примеру, делают трахеостому при необходимости длительной аппаратной вентиляции легких.
Лечение проктита
Чтобы назначить правильное лечение при воспалении прямой кишки, нужно провести полное обследование организма человека. Диагноз устанавливается на основе всех данных, включающих пальцевое исследование прямой кишки, осмотр кишки с помощью ректоскопии, колоноскопии, биопсии кишечной стенки, посева кала.
Метод лечения проктита определяется природой болезни, ее тяжести, наличием симптомов, развитием осложнений и т.д. Некоторым пациентам необходим краткосрочный курс лечения при воспалении прямой кишки, другие нуждаются в долгосрочном лечении и врачебном наблюдении.
Лекарственное лечение проктита
Любое лечение при воспалении прямой кишки должно подбираться сугубо индивидуально врачом, самолечение недопустимо!
В зависимости от тяжести заболевания и причин проктита, квалифицированный специалист может Вам назначить антибиотики, противопаразитарные, противогрибковые средства, противовоспалительные, болеутоляющие, гормональные препараты.
Если при воспалении прямой кишки присутствует аллергический компонент, то может быть прописан антигистаминный препарат. При запоре назначают слабительные и щадящую диету.
Схема лечения при воспалении прямой кишки подбирается индивидуально для каждого пациента.
1
Подготовка к колоноскопии
2
Колоноскоп
3
Колоноскоп
Местное лечение проктита
В лечении проктита очень важна роль местной терапии.
Обычно схема лечения включает:
- использование клизм с раствором колибактерина, марганцовки, теплым настоем ромашки, дубовой коры;
- лечение проктита свечами (анузол, проктоседил и др.) поможет уменьшить зуд и убрать воспаление в прямой кишке;
- теплые ванночки с настоем спорыша (горец птичий), бессмертника;
- применение мазей (безорнил, проктозан) снимет боль и поспособствует быстрому процессу заживления поврежденных тканей;
- при воспалении прямой кишки в качестве местного средства применяются масло облепихи, облепиховые свечи. Это быстро снимает воспаление и приводит к регенерации тканей.
Диета при проктите
Чтобы не было осложнений при заболевании проктитом, нужно убрать из своего рациона жирную, острую, соленую и кислую пищу, вызывающую раздражение прямой кишки. При воспалении прямой кишки рекомендуется употреблять супы из протертых овощей, каши на воде, нежирные творог и мясо, кисель, кисломолочные продукты. Необходимо исключить сладкое и алкоголь.
В многопрофильной клинике «МедикСити» уделяется большое значение лечению проктологических заболеваний. В нашем центре работают высококвалифицированные и деликатные врачи-колопроктологи, владеющие передовыми методами диагностики и лечения. У нас Вы сможете вылечить геморрой, анальную трещину, недостаточность анального сфинктера, кисты копчика, парапроктит и многие другие заболевания.
Лечение
Новообразования кишечника подлежат удалению, независимо от того, злокачественное оно или доброкачественное.
При небольших размерах неоплазии ее удаляют во время колоноскопии, и полученный материал отправляют на морфологическое исследование. При злокачественных опухолях кишечника проводят обширные операции, направленные на радикальное удаление опухоли. Это может быть резекция фрагмента кишки или удаление кишки (колэктомия). В ряде случаев требуется наложение колостомы – выведение надопухолевого отдела кишки на переднюю брюшную стенку.
При распространенных опухолях лечение дополняют химиотерапией, а для проксимальных отделов кишечника и лучевой терапией.
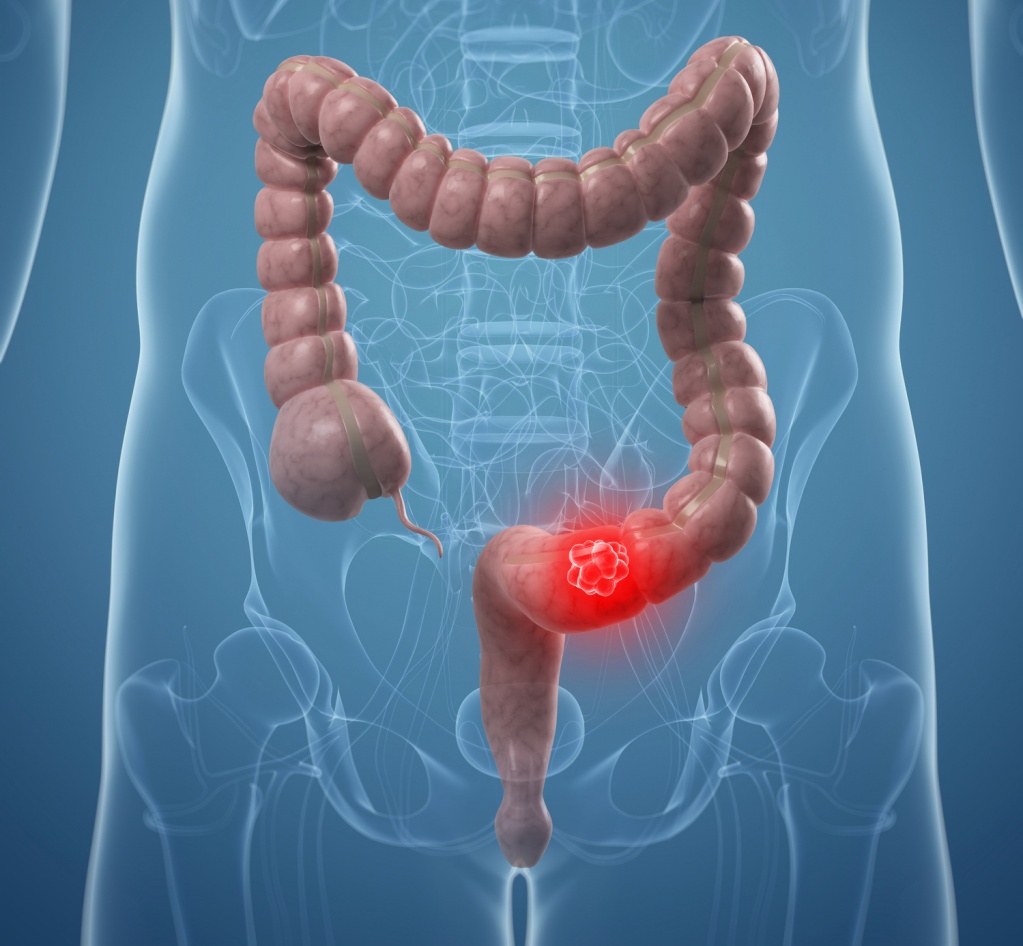
Сигмовидная ободочная кишка —
Colon sigmoideum, сигмовидная ободочная кишка, является продолжением нисходящей ободочной кишки и простирается до начала прямой кишки. Пустая сигмовидная кишка средней величины обычно располагается большей своей частью в полости малого таза, достигая правой стенки последнего; здесь она загибается и, направляясь вниз и влево, переходит в прямую кишку. Из этого положения сигмовидная кишка при наполнении пузыря или при наполнении самой кишки легко выводится и помещается выше лобкового симфиза. Спереди сигмовидную кишку прикрывают петли тонкой кишки.
Гастроэнтеролог
Хирург
Какие заболевания связаны с Сигмовидной ободочной кишкой:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Сигмовидной ободочной кишке или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Сигмовидной ободочной кишке на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «С»:
| Сперматозоид |
| Семенные пузырьки |
| Стопа |
| Селезенка |
| Сердце |
| Средний мозг |
| Скелетные мышцы |
| Средостение |
| Спинной мозг |
| Среднее ухо |
| Слюнные железы |
| Слюна |
| Сердечно-сосудистая система |
| Сустав |
| Скелет |
| Соматическая (произвольная) нервная система |
| Симпатическая нервная система |
| Синапс |
| Сетчатка глаза |
| Слезная железа |
| Слуховой нерв |
| Слизистая оболочка |
| Сальные железы |
| Семявыводящий проток |
| Сперма |
| Средний палец |
| Семенной канатик |
| Синусно-предсердный узел |
| Соматическая нервная система |
| Спинномозговая жидкость |
| Сосуды головного мозга |
| Спинномозговые нервы |
| Срединный нерв |
| Седалищный нерв |
| Слуховая, или евстахиева, труба |
| Слуховой анализатор |
| Склера |
| Сосудистая оболочка глаза |
| Синдесмоз |
| Синхондроз |
| Связки |
| Слезная кость |
| Сошник |
| Скуловая кость |
| Среднезапястный сустав |
| Седалищная кость |
| Суставы таза |
| Скелет свободной нижней конечности |
| Суставы костей голени |
| Суставы стопы |
| Средние мышцы шеи |
| Серозная оболочка |
| Слепая кишка |
4.Лечение
Основным методом лечения рака вообще, и сигмовидной кишки в том числе, остается хирургическое вмешательство.
Такая операция в любом случае планируется в минимально-необходимых объемах, и на ранних стадиях может быть произведена малоинвазивным эндоскопическим способом, однако фактор времени является решающим: в запущенных ситуациях приходится идти на масштабное и достаточно деструктивное вмешательство с удалением части кишки и формированием альтернативного выхода для кишечного содержимого (газов и каловых масс). Химио- и лучевая терапия назначается по индивидуальным показаниям.
Подготовка
Правильное проведение подготовки к операции значительно уменьшает риск развития осложнений и сокращает сроки реабилитации:
За 7-10 дней до вмешательства пациенту назначается специальный диетический режим, который полностью исключает употребление тяжелой, трудноперевариваемой и приводящей к брожению пищи.
Проводится полное обследование пациента. Назначаются общеклинические исследования (общий и биохимический анализ крови, мочи, ФЛГ). Это проводится для выявления сопутствующих заболеваний и своевременного их лечения. Недиагностированное общесоматическое заболевание может осложнить ход операции и ухудшить прогноз для пациента. Если больной постоянно принимает какие-либо препараты, то врач может отменить их либо изменить дозировку, если это необходимо.
Детально обследуется желудочно-кишечный тракт. Проводится колоноскопия (по показаниям берется биопсия из пораженных участков), ректороманоскопия. В некоторых случаях хирург может назначить обзорную рентгенографию брюшной полости или ирригоскопию. Показания для проведения этих исследований определяются в индивидуальном порядке.
За сутки до операции обязательно проводится очищение кишечника. Очистка может проводиться несколькими способами: прием слабительных средств, очистительные клизмы. Более современным методом считается прием осмотических растворов (Фортранс), однако эти растворы имеют довольно высокую стоимость. Выбор способа очищения зависит от назначения врача и от предпочтений пациента
Важно, чтобы пациент придерживался назначенного рациона питания на протяжении недели перед операцией, поскольку это также оказывает очистительное действие. Последний прием пищи и воды должен быть за 12-16 часов до операции
За несколько часов до начала оперативного вмешательства вводят антибактериальные препараты, так как бактериальная обсеменённость кишечника очень высока и есть риск развития инфекционных осложнений в послеоперационном периоде.
Что подарить на день автомобилиста?
Техника проведения
Резекция может быть выполнена разными способами:
- Лапароскопический способ. Операция проводится с применением специального эндоскопического видеооборудования. В ходе операции на коже живота делается только несколько небольших разрезов, что делает этот метод более щадящим и позволяет избежать появления больших рубцов.
- Лапаротомический способ (открытый). Предполагает широкое рассечение кожи и подлежащих тканей, поэтому является более травматичным и неэстетичным, но существуют патологии, когда хирургу необходимо произвести обширное вмешательство (чаще всего онкология), и малоинвазивная операция будет неэффективной.
Существует несколько различных способов восстановления пассажа кишечного содержимого:
- Формирование кишечного анастомоза. Осуществляется сшивание частей кишечника, которые остались выше и ниже резецированного участка.
- Формирование колостомы. Производится полное ушивание отводящего сегмента кишки и выведение приводящего конца кишки на переднюю брюшную стенку с образованием колостомы (операция Гартмана). Это может быть как промежуточным, так и завершающим этапом операции.
Вид, методику и объем оперативного вмешательства определяет лечащий врач, учитывая тип патологии, её объем и степень поражения кишечника. Также от способа операции будет зависеть цена за предоставление данной услуги.
Этапы оперативного вмешательства:
- Проведение эндотрахеального наркоза.
- Осуществление доступа к сигмовидной кишке. Действия на данном этапе зависят от выбранного способа операции (лапароскопический или лапаротомический). При лапаротомическом доступе используют нижнесрединный разрез.
- Ревизия брюшной полости. При малоинвазивной операции проводится эндоскопия, при открытой – прямой осмотр органа и прилежащих тканей.
- Мобилизация участка кишечника, который будет удален. На этом этапе рассекается брыжейка кишки, а также перевязка, пересечение сосудов и нервов.
- Резекция пораженного участка. Предположительный объем вмешательства выбирается в предоперационном периоде, но окончательную длину удаляемого участка хирург определяет уже по ходу операции (во время ревизии). Удаление участка кишки производится вместе с брыжейкой (в некоторых случаях дополнительно удаляют регионарные лимфоузлы).
- Восстановление целостности кишечной трубки. В зависимости от показаний на данном этапе создается анастомоз либо выводится колостома на переднюю брюшную стенку.
- На заключительном этапе устанавливаются дренажные трубки, и ушивается операционная рана.
Если резекция проводилась по поводу злокачественного заболевания, то операция дополняется химиотерапией и лучевыми методами лечения.
Причины развития рака и его осложнения
Сигмовидная кишка расположена на конечном этапе желудочно-кишечного тракта, где переработанная пища формируются в твердые каловые массы. Слабая перистальтика кишечника часто приводит к запорам, деформации его стенок и последующей интоксикации организма. Под влиянием токсических продуктов распада воспаление тканей способно переходить в серьезные патологии строения органов.
Аномальный рост клеток и рак сигмовидного отдела толстой кишки, могут вызвать несколько факторов:
- генетическая склонность к онкологии
- хронические болезни: язвенный колит, дивертикулез, болезнь Крона
- потеря тонуса скелетных мышц и внутренних органов (атония)
- возрастные изменения в организме после 50 лет
- употребление жирной, тяжелой для переваривания пищи
- алкоголизм
- частые запоры
- гиподинамия
- ожирение
Рак сигмовидной ободочной кишки имеет разную этиологию развития. Повлиять на изменения в клетках может как серьезная патология, так и небольшие, но регулярные нарушения в обмене веществ. Даже при наследственной склонности к проблемам с органами ЖКТ, решающее влияние оказывает образ жизни пациента.
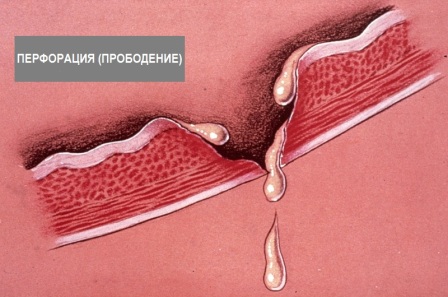
Отсутствие лечения опухоли рака со временем приводит к кишечной непроходимости, внутреннему кровотечению, перфорации органов. В результате воспалительной реакции организма и обширной интоксикации пациенту грозит анемия и шок.
Восстановление и профилактика
Сразу после операции питание в течение первой недели осуществляется внутривенно. Послеоперационный период сопровождается медикаментозной терапией, направленной на укрепление организма, защиту иммунной системы от внешних бактерий. Пациенту назначают антибактериальные и противовоспалительные средства, анестетики, витаминно-минеральные комплексы.
Питание после выписки ограничивается диетой, основанной на следующих правилах:
- Все блюда должны легко усваиваться, готовиться на пару.
- Суточный рацион делится на 5-6 порций.
- Исключают острые, жаренные, соленые продукты.
- Запрещено употреблять алкоголь, газированные напитки, крепкий чай, кофе, молоко.
- Обильное питье воды, натуральных морсов, травяного чая.
Эффективное лечение опухоли сигмовидной кишки позволит сохранить полноценную жизнь на будущие несколько лет. Для профилактики рецидива рака необходимо следить за пищеварением, при запорах использовать слабительные средства. Активный образ жизни и сбалансированное питание помогут восстановить регулярный обмен, нормализовать режим ЖКТ. Для контроля состояния раз в год проводится исследование кала на скрытую кровь, а колоноскопия каждые 5 лет
При появлении проблем с кишечником важно своевременно пройти обследование у гастроэнтеролога и проктолога
В нашем медцентре проводиться устранение любых проявлений данного заболевания. Вы можете пройти консультацию в «Клинике ABC». Для записи вам необходимо воспользоваться телефоном или формой обратной связи на сайте. Администратор подберет наиболее удобное для вас время визита.
Приводим сравнительную таблицу цен на данную процедуру клиник г. Москвы*.
*В соответствии с Федеральным законом о рекламе, мы не указываем название клиник.
Диагностика
Для обнаружения неоплазии кишечника применяются следующие методы диагностики:
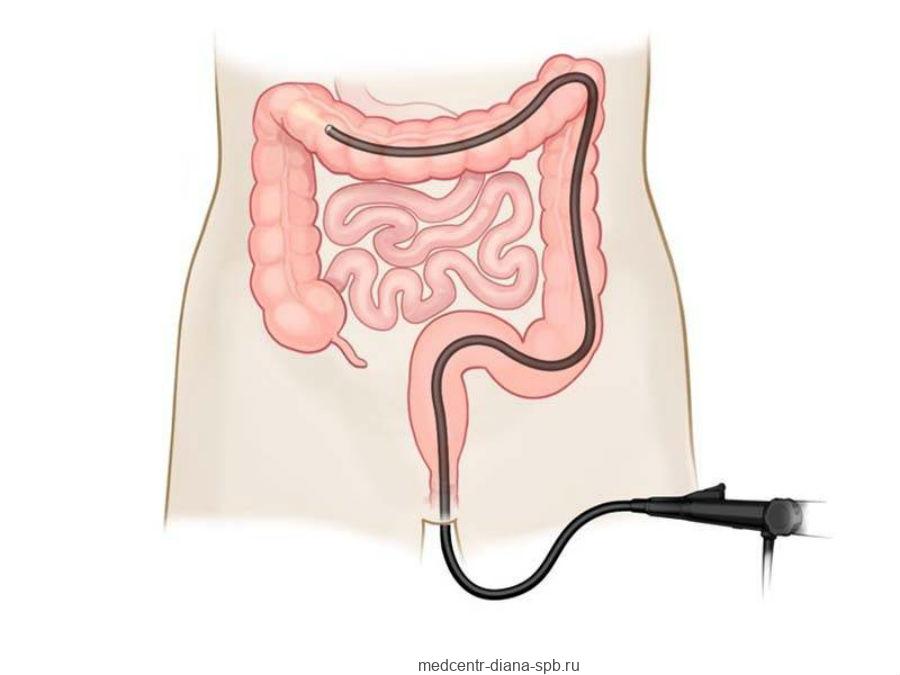
- Эндоскопическое обследование кишки – тотальная колоноскопия (осмотр всей поверхности толстой кишки) и ее сокращенный вариант – ректоскопия и ректосигмоскопия – осмотр прямой и сигмовидной кишки. Этот метод позволяет визуализировать новообразования на ранних стадиях, еще до развития симптомов, провести их удаление, а если это невозможно, выполнить биопсию. В настоящее время колоноскопия является золотым стандартом диагностики неоплазий толстой кишки.
- Анализ кала на скрытую кровь. Этот метод применяется для обнаружения полипов и опухолей, которые имеют изъязвленную поверхность и кровоточат. Как правило, речь идет о достаточно крупных новообразованиях. Это обследование проводят в рамках скрининга колоректального рака. При положительном результате показана дальнейшая колоноскопия.
- Ирригоскопия – рентгенологическое исследование толстой кишки. В первую очередь позволяет обнаружить экзофитные новообразования и опухоли, деформирующие просвет кишки и кишечную стенку.
При обнаружении злокачественной неоплазии кишечника проводится дополнительное обследование для определения стадии заболевания. Сюда входят УЗИ, КТ, МРТ, ряд лабораторных анализов.
Показания
Существует целый ряд патологий, для лечения которых возникает необходимость проведения этого оперативного вмешательства:
- травматические повреждения (в этом случае необходима экстренная операция);
- доброкачественные новообразования, которые приводят к частичной или полной обтурации просвета кишечника либо есть высокий риск злокачественного перерождения опухоли;
- злокачественные новообразования (если имеет место онкологическое заболевание, то операция проводится с регионарной лимфаденэктомией для предотвращения развития рецидива);
- осложненный дивертикулит (дивертикулы – это мешкообразные выпячивания кишечной стенки, которые могут появляться в любом отделе желудочно-кишечного тракта, но чаще возникают в толстом кишечнике);
- заворот сигмовидной кишки, приводящий к кишечной непроходимости;
- язвенное поражение слизистой оболочки, которое приводит к сильному дискомфорту пациента (боли, запоры, частые кровотечения) и не поддается медикаментозному лечению.
Лечение
При обнаружении рака толстой кишки важно, чтобы лечение было начато безотлагательно. Онкологи и гастроэнтерологи используют разные методы, исходя из стадии болезни, состояния пациента и других индивидуальных особенностей.
-
Хирургическая операция. На ранней стадии достаточно удаления участка кишки, пораженного опухолью. При распространении злокачественного процесса может понадобиться применение других методов. Обнаруженные метастазы и пораженные лимфоузлы удаляют одновременно с первичной опухолью. Возможно формирование временной колостомы – отверстия в брюшине для выведения каловых масс. Впоследствии проводят еще одну операцию по восстановлению функции кишечника в полном объеме.
-
Химиотерапия. Цитостатические препараты назначают перед операцией, чтобы уменьшить размеры опухоли и повысить шансы на успех, а также после удаления опухоли для исключения вероятности рецидива.
-
Таргетная терапия. Препараты, воздействующие на определенные белки клеток, назначают после молекулярно-генетического исследования. Они угнетают рост раковых клеток и сдерживают распространение опухоли, поэтому их применяют, в основном, для лечения неоперабельных больных либо сочетают с химиопрепаратами.
-
Лучевая терапия. При лечении рака толстой кишки лучевые методы применяют редко, так как кишечник находится в непрерывном движении, и направить луч точно на опухолевую ткань очень сложно. Как правило, ее назначают на неоперабельной стадии для уничтожения метастазов в другие органы.
Ход процедуры
Пациент ложится на бок, после чего применяется местная анестезия. Затем через задний проход вводится специальный зонд, оснащенный фонариком, видеокамерой и инструментом для удаления полипов.
Для повышения точности действия специалиста с помощью специального оборудования в область кишки вводится воздух.
С помощью зонда врач определяет положение новообразование, обрабатывает его адреналином, после чего иссекает. Затем поврежденная область прижигается, а зонд и небольшая часть слизистой оболочки извлекаются из кишечника.
Изъятые таким образом образцы отправляются на лабораторный анализ.
Диета
Обязательно соблюдение бесшлаковой диеты, пищевого и питьевого режима. Подготовка к эндоскопии кишечника (колоноскопии, ректороманоскопии) начинается за 3-е суток до исследования. Голодать запрещается!
Разрешенные продукты:
Мясо: нежирное (говядина, телятина, курица) в отварном виде, в виде фрикаделек/котлет. Рыба: нежирная (треска, судак, окунь). Молочные продукты: нежирные творог, молоко, сметана, кефир, сыры, масло, йогурт без добавок. Супы на нежирном, не наваристом («втором») бульоне; овощные бульоны (без овощей). Мучные изделия: бисквит без крема, крекеры, баранки, бублики (без мака и кунжута). Лапша из муки твердых сортов, белый хлеб. Яйца: омлет, вареные, яичница на пару. Сладкое: сахар, мед, желе, сироп. Жидкости: вода, соки без мякоти, прозрачные компоты и кисели (без ягод, мякоти и зёрен), бульоны, чай. Прием жидкостей не ограничен.
Исключить продукты:
Мясо: жирные сорта (баранина, свинина, утка), колбасы, сосиски. Рыба: жирне сорта (сельдь, скумбрия, форель). Жирные молочные продукты: сметана, йогурт с наполнителями, сливки, жирный творог, мороженое, пудинг. Супы: щи, борщ, окрошка, молочный суп и крем-суп. Мучные изделия. Черный хлеб и хлеб с добавками. Зерносодержащие продукты: цельное зерно, все крупы, орехи, мак, бобовые, чечевица, горох, кокосовая стружка и др. Овощи, фрукты, ягоды: свежие и сушеные, изюм, чернослив, капуста, зелень. Острые приправы: хрен, перец, горчица, уксус, соусы с зернами и травами. Грибы. Консервы. Соленья. Фаст-фуд. Чипсы. Сладости. Шоколад. Жидкости: алкоголь, газированные напитки и квас, кисель и компот с ягодами, мякотью и зёрнами. Напитки из чернослива.
Модификации
Стадии
Онкологи выделяют четыре стадии развития опухоли, в зависимости от ее размеров и степени распространения злокачественного процесса.
- Размеры новообразования очень малы, злокачественные клетки располагаются в слизистом эпителии и в подслизистом слое. На этом этапе прогноз выживаемости при раке толстой кишки наиболее высок.
- Опухоль разрастается, проникает в мышечную стенку кишки и увеличивается в размерах. Возможно поражение одного или двух лимфоузлов. Метастазов пока нет.
- Злокачественные клетки пронизывают пораженный участок кишки по всей толщине, проникают в близлежащие лимфоузлы и в жировую клетчатку. Возможно увеличение опухоли более чем на половину просвета кишки при отсутствии либо малом количестве регионарных метастазов.
- Опухоль захватывает ткани соседних органов и регионарные лимфоузлы либо дает метастазы в отдаленные органы.
Виды стом
В зависимости от органа стома называется:
- трахеостома — создается на передней поверхности шеи при рассечении стенки трахеи между двумя соседними хрящевыми кольцами для восстановления движения воздушного потока по верхним дыхательным путям. Аналогично называется вставляемая в трахеостомическое отверстие трубка, поддерживающая стенки трахеи от слипания;
- гастростома — отверстие в желудке, формируется на передней брюшной стенке для подачи пищи непосредственно в желудок при повреждении, стриктуре или опухоли пищевода;
- нефростома — сделанное при пункции небольшое отверстие, в отличие от других видов вывод мочи из почечной лоханки наружу осуществляется катетером, без соединения кожи со стенкой полого органа. Нефростома необходима при блокировке оттока мочи по мочеточнику, что возникает при опухолевом поражении забрюшинных лимфоузлов, стенозе мочеточника;
- уростома — формируется из части мочеточника и, часто, резецируемого отрезка тонкой кишки, открывается в поясничной области, как и нефростома необходима для пассажа мочи при полном удалении мочевого пузыря после травмы или при раке;
- цистостома — этот вид необходим при нарушении оттока мочи по мочевыводящему каналу — уретре при аденоме или раке предстательной железы, для чего в мочевой пузырь вводится катетер, моча собирается по нему в специальный мешок;
- колостома — противоестественное анальное отверстие при выведении на брюшную стенку толстой кишки, при сдавлении её извне, обтурации её просвета опухолью или значительном сужении рубцами, имеет несколько подвидов в зависимости от уровня стомирования на протяжении кишечной трубки;
- еюностома — вывод отрезка тонкой кишки наружу в верхней части живота, часто решает задачи аналогично гастростоме и накладывается при раке желудка или его ожоге;
- илеостома — выведение на брюшную стенку конечной части тонкой кишки, причины аналогичны стомированию толстой кишки — непроходимость;
- цекостома — стомирование слепой кишки, выходное отверстие находится внизу живота справа.
Виды толстокишечных колостом:
- асцендостома — в правом подреберье выводит наружу часть восходящего отрезка ободочной кишки;
- трансверзостома — накладывается в поперечно-ободочной кишке, следующем после восходящего отдела толстого кишечника, поэтому может выходить наружу под ребрами справа или слева и на небольшом расстоянии от средней линии живота;
- десцендостома — устанавливается на нисходящей части толстой кишки, формируется в левой половине живота сбоку ниже или выше линии талии;
- сигмостома — самый частый вид колостом, располагается внизу живота слева на уровне сигмовидной кишки, необходима при раке зоны перехода толстой кишки в прямую, а также при опухолях прямой кишки.
Кишечная стома по внешнему виду может быть:
- одноствольной, когда наружу открывается только верхняя и здоровая часть кишки, остальная трубка удаляется, анальное отверстие наглухо зашивается, как правило, к такому варианту стомы прибегают при злокачественных опухолях;
- двуствольной, если на живот выводятся две части рассеченной кишки, при петлевой стоме две выведенные кишки располагаются рядом, при раздельной между кишечными отверстиями оставляют небольшой участок кожи.
По длительности существования любая стома может быть:
- временной, то есть удаляемой после ликвидации причины, вызвавшей заболевание;
- постоянной.
Как проходит стомирование
Стомирование зачастую производится по жизненным показаниям: остром удушье, кишечной непроходимости, препятствии оттоку мочи.
Любая экстренная операция должна выполняться также тщательно, как проводимое после предварительной многодневной подготовки плановое вмешательство, поэтому предпочтителен общий наркоз или достаточная спинномозговая анестезия.
Неадекватная хирургическая помощь, особенно спешка из-за тяжелого состояния пациента, может привести к последующим осложнениям стомы, с неизбежностью отсроченной хирургической реконструкции.
Противоестественное отверстие накладывается ниже зоны блока при гастростоме, еюностоме и трахеостоме. При поражении отделов кишечника и мочевыводящих путей — выше поражения.
Разработано множество методик стомирования, но результаты портят наличие у пациента злокачественного процесса или мешающего нормальному функционированию организма и приведшее на операционный стол патологическое состояние, не позволяющее оптимального восстановления из-за хронического дефицита нутриентов.
Наложение стомы технически несложное вмешательства, но требует особых хирургических знаний, снижающих вероятность развития связанных с оперативной методикой осложнений.
Основные показания и противопоказания к полипэктомии кишечника
Дополнительные показания:
-
болевые ощущения при опорожнении кишечника;
-
дискомфортные ощущения в районе нижней части кишечника;
-
нарушения стула – понос, запоры;
-
анемия, имеющая неустановленную природу происхождения;
-
диагностика кишечника при различных заболеваниях ЖКТ.
Противопоказания:
-
реабилитационный период после проведения операций на органы брюшной полости;
-
инфекционные заболевания;
-
тромбопения;
-
грибковое поражение;
-
рецидивы имеющихся мочеполовых заболеваний.
Рекомендуется отказаться от проведения операции при значительном истощении или ослабленности организма.
Причины и факторы риска
Механизм возникновения рака толстого кишечника до конца не изучен. Тем не менее, уже хорошо известны неблагоприятные факторы, создающие предпосылки для начала заболевания.
- Несбалансированное питание. Преобладание в рационе красного мяса, жареных продуктов и блюд с большим количеством животных жиров при недостатке растительной клетчатки неблагоприятно сказывается на пищеварительной функции.
- Воспалительные заболевания толстого кишечника. Болезнь Крона, язвенный колит, полипы, аденомы считаются патологиями, предшествующими раку, особенно при отсутствии лечения.
- Унаследованная предрасположенность. У людей, близкие родственники которых страдали онкозаболеваниями толстого кишечника, повышен риск образования опухоли.
- Вредные привычки. Курение и регулярное употребление спиртных напитков существенно ослабляют иммунную систему и приводят к увеличению токсинов в толстой кишке.
- Малоподвижный образ жизни, лишний вес. Недостаток физической активности приводит к ухудшению кишечной перистальтики, что способствует развитию кишечных воспалительных патологий, служащих предшественниками опухоли.
- Пожилой возраст. Большинство пациентов, страдающих раком толстой кишки, относятся к зрелой и пожилой возрастной группе.
Заболевание чаще встречается в экономически развитых, чем в бедных странах, с одинаковой частотой поражает мужчин и женщин. У мужчин опухоль чаще развивается в нижнем отделе толстого кишечника, у женщин – в верхнем.