Кровоизлияние в желудочки головного мозга
Содержание:
- Степени внутрижелудочковых кровоизлияний
- Почему ВЖК характерны именно для недоношенных?
- Описание патологии
- Эффективность DRIFT
- Лечение внутримозгового кровоизлияния
- К каким докторам следует обращаться если у Вас Кровоизлияние в мозг при родовой травме:
- Особенности исследования
- Как проводить профилактику скарлатины?
- Другие заболевания из группы Беременность, роды и послеродовой период:
- Что провоцирует / Причины Кровоизлияния в мозг при родовой травме:
- Обмен ненасыщенных жирных кислот
- Субгалеальный резервуар.
- Наблюдение и лечение детей с ВЖК
- Online-консультации врачей
Степени внутрижелудочковых кровоизлияний
Очень часто доктора любят апеллировать названиями болезней по фамилиям авторов, как, например, Алажуанина-Тюреля, Леннокса-Гасто, Унна-Политцера-Сатье и т.д.
Это добавляет какой-то важности и весомости врачу, а чтобы совсем долететь до небес в глазах пациента, можно добавить степени (их всегда несколько), синдромы заболевания, вариант течения…
Сегодня разберем степени внутрижелудочковых кровоизлияний у новорожденных, чтобы понимали, о чем толкует лечащий доктор.
Вспоминаем, что у недоношенных есть герминальный матрикс у крайней стенки боковых желудочков и кровоизлияние изначально происходит именно в эту структуру. Освещаю данный вопрос для того, чтобы родители визуально представляли, в какой отдел произошло кровоизлияние.
На рисунке схематично приведены желудочки головного мозга, герминальный матрикс находится в проекции 1, 2 у крайней стенки.
Существует множество классификаций данных кровоизлияний. Однако все кровоизлияния были разработаны для докторов лучевой диагностики. Они мало отличаются друг от друга, каждая имеет в основном четыре степени. Хотя по международной классификации болезней предусмотрено три степени. Поскольку в клинике используется четырех ступенчатая градация, рассмотрим ее.
Важно
44″ radius=”5″]
Первая и вторая степени практически не отличаются друг от друга: кровоизлияние в проекции герминального матрикса и не выходит в просвет боковых желудочков. При второй степени размеры больше чем при первой.
На приведенных томограммах и срезах патологоанатомического материала визуализируются тромбы в проекции матрикса.
Эти две степени имеют благоприятное течение без необходимости хирургического вмешательства и неврологических нарушений.
При третьей степени кровоизлияние из герминального матрикса продолжается в просвет боковых желудочков с развитием картины постгеморрагической вентрикуломегалии или гидроцефалии.
На томограммах и срезе четко видны элементы крови в боковых желудочках и расширенные ими желудочки. При данной степени показано хирургическое вмешательство в зависимости от клинической картины.
Исход зависит от степени поражения головного мозга и развития гидроцефалии.
Четвертая степень – кровоизлияние в боковые желудочки и вещество головного мозга.
В нашей стране принято предполагать, что гематома в веществе головного мозга является продолжением внутрижелудочкового, но по данным гистолога Chazzy-Berri, данные два состояния не связаны друг с другом.
Лечение аналогичное как при третьей степени. Исход зависит от выраженности поражения паренхимы и базальных структур головного мозга.
Почему ВЖК характерны именно для недоношенных?
У недоношенных детей имеются особенности строения боковых желудочков и перивентрикулярных (околожелудочковых) областей. А именно то, что сосуды в них находятся в зародышевом состоянии и имеют примитивное строение. Эти сосуды называются субэпендимальным зародышевым матриксом. Они очень хрупкие и легко могут травмироваться.
Играет роль затруднение оттока венозной крови из перивентрикулярных областей, также нарушение постоянства внутренней среды организма.
Не исключается влияние сопутствующих проблем в свертывающей системе крови, которые бывают как врожденными, так и транзиторными, то есть преходящими (обычно вследствие воздействия некоторых лекарств).
Но ВЖК случаются не у всех недоношенных детей. Выделены определенные факторы, которые способствуют возникновению ВЖК у ребенка. Некоторые из них перечислены ниже:
- Рождение глубоко недоношенного ребенка;
- Остро возникающие эпизоды гипоксии (то есть нехватки кислорода тканям организма).
- Повышенное давление в венозном русле (или же в родах, или в ходе проведения искусственной вентиляции легких);
- Повышение артериального давления, которое усиливает мозговой кровоток;
- Колебания интенсивности кровотока головного мозга;
- Проблемы свертывающей системы крови;
- Инфекционные и другие воспалительные процессы у матери до родов или у ребенка после рождения.
- Оказанная с дефектами или несвоевременная первичная реанимационная помощь в родильном зале.
- Повторные приступы остановки дыхания (апноэ) и дыхательные нарушения, которые характерны для недоношенных детей.
- Ведение в вену ребенку растворов электролитов, концентрация веществ в которых превышает их допустимые значения (это называется гиперосмолярность).
Описание патологии
Внутрижелудочковое кровоизлияние (ВЖК) считается аномалией геморрагического типа, при котором происходит высвобождение свободной крови из поврежденных сосудов в ткани мозга. Это случается из-за истончения стенок кровеносных каналов, чрезмерного натяжения при росте аневризмы, закупорки сосуда тромбом или эмболом. Данное состояние аналогично обычному геморрагическому инсульту с прорывом жидкости в желудочковые полости. Патология считается крайне опасной, так как фиксирует большой процент смертности. Она занимает первое место по числу летальных исходов во всем мире.
Более чем в половине случаев пациенты не выживают в течение первых 48 часов после геморрагического эпизода. Остальные больные рискуют умереть уже в первый год после стабилизации состояния. В этот период процентное соотношение достигает 90% смертей на 10% выживших. Как правило, в группу риска попадают взрослые люди, старше 50 лет, страдающие от высокого артериального давления, но увеличивается число случаев, когда в эту группу попадают молодые пациенты с другими патологиями, не связанными с артериальной гипертензией.
Эффективность DRIFT
При оценке результатов сразу после окончания исследования не было выявлено значимой разницы — смертность и частота установки вентрикулоперитонеального шунта в связи с нарастающей постгеморрагической гипертензией и расширением желудочков мозга в группах была одинаковой.
После длительного наблюдения за детьми в течение 10 лет оказалось, что новый метод (DRIFT) имеет преимущества в долгосрочной перспективе — улучшает выживаемость и снижает частоту когнитивной инвалидности.
Данные исследования спустя 10 лет наблюдения за участниками:
| DRIFT | Стандартное лечение | |
| Смерть | 5 из 39 | 7 из 38 |
| Смерть и когнитивная инвалидность | 18 из 39 | 27* из 38 |
| Наблюдение спустя 10 лет | Обследованы 28 детей из 39 | Обследованы 24 ребёнка из 38 |
*По наблюдениям известно, что при стандартном лечении в возрасте 18—22 месяцев (скорректированный возраст) 68% детей с перенесённым массивным ВЖК и расширением желудочков мозга имеют умеренную когнитивную инвалидность, 41% — серьёзную когнитивную инвалидность.
Смерть или тяжёлая когнитивная инвалидность встречается в 1.5 раза меньше в группе, получивших новое лечение — DRIFT, OR=1.54 (95% CI 1.04—2.29).
В целом избежит смерти или тяжёлой когнитивной инвалидности дополнительно каждый 4-й ребёнок, получивших новое лечение (NNT=4, 95% CI —∞ to 63, 2 to ∞). Однако для убедительного вывода данных недостаточно, что обуславливает необходимость дальнейшего изучения.
Частота сенсорно-моторной инвалидности (включая наличие церебрального паралича), нарушений зрения, отклонений поведения в двух группах испытуемых не различалась.
Лечение внутримозгового кровоизлияния
Лечение включает симптоматическую терапию и контроль общих медицинских факторов риска. Антикоагулянты и антитромбоцитарные препараты противопоказаны, если пациент принимал антикоагулянты ранее, их действие необходимо нейтрализовать введением свежезамороженной плазмы, витамина К или переливанием тромбоцитарной массы при наличии показаний. Артериальную гипертензию следует лечить медикаментозно, только если среднее артериальное давление более 130 мм рт.ст. или систолическое артериальное давление более 185 мм рт.ст. Первоначально внутривенно вводят никардипин в дозе 5 мг/ч; затем дозу увеличивают на 2,5 мг/ч через каждые 5 мин до достижения максимальной дозы 15 мг/ч, с тем, чтобы снизить систолическое АД на 10-15 %. При гематоме полушарий мозжечка диаметром свыше 3 см, вызывающей дислокацию мозга, хирургическое опорожнение является вмешательством по витальным показаниям. Раннее опорожнение больших полушарных гематом также может спасти жизнь больного, но для них характерны частые рецидивы кровотечения, приводящие к нарастанию неврологических нарушений. Показания к раннему опорожнению глубоких гематом весьма редки, поскольку хирургическое лечение сопряжено с высокой летальностью и неврологическими осложнениями. В ряде случаев неврологические нарушения бывают минимальными в силу того, что внутримозговое кровоизлияние оказывает менее деструктивное воздействие на паренхиму мозга, чем инфаркт.
К каким докторам следует обращаться если у Вас Кровоизлияние в мозг при родовой травме:
Неонаталог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Кровоизлияния в мозг при родовой травме, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Особенности исследования
Представленное исследование имеет ряд преимуществ и недостатков.
Преимущества:
рандомизированное контролируемое исследование (РКИ);
оценка результатов по достижению детьми двух и десяти лет проводилась при ослеплении сотрудников (отсутствии знания о том, кто из детей получил новое или стандартное лечение);
длительный период наблюдения — 10 лет (выбывшие из эксперимента составили 16.9% от общего количества набранных участников и прошедших лечение);
единственное РКИ, показавшее эффективность лечения массивного ВЖК на прогноз детей в долгосрочной перспективе.
Недостатки:
для оценки когнитивного статуса использованы шкалы (British Ability Scales-III);
малое количество участников (из-за преждевременного прекращения исследования);
трудность и инвазивность метода лечения, что обуславливает необходимость в квалифицированных специалистах и ограничивает массовое распространение подобной практики.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
| Краснуха у беременных |
| Криминальный аборт |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Токсоплазмоз у беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |
Что провоцирует / Причины Кровоизлияния в мозг при родовой травме:
— родовой травматизм;
— перинатальная гипоксия и вызванные ею тяжелые гемодинамические (особенно выраженная артериальная гипотензия) и метаболические нарушения (патологический ацидоз, чрезмерная активация перекисного окисления липидов);
— перинатальные особенности коагуляционного и тромбоцитарного гемостаза (в частности, дефицит витамин К-зависимых факторов коагуляционного гемостаза):
— малый гестационный возраст ребенка;
— внутриутробные вирусные и микоплазмениые инфекции, вызывающие как поражение стенки сосудов, так и печени, моз. а;
— нерациональные уход и иатрогенные вмешательства (быстрые внутривенные вливания, неконтролируемая чрезмерная кнслородотерапия и др.;
Предрасполагающие факторы: несоответствие размеров головы плода и родовых путей, быстрые или стремительные роды, неправильное наложение акушерских полостных щипцов, вакуум-экстракцич плода, родоразрешение путем кесарево сечения, хроническая внутриутробная гипоксия.
Обмен ненасыщенных жирных кислот
Получены убедительные доказательства, что в печени животных стеариновая к-та может превращаться в олеиновую, а пальмитиновая — в пальмитоолеиновую к-ту. Эти превращения, протекающие в микросомах клетки, требуют наличия молекулярного кислорода, восстановленной системы пиридиновых нуклеотидов и цитохрома b5. В микросомах может также осуществляться превращение мононенасыщенных к-т в диненасыщенные, напр, олеиновой к-ты в 6,9-октадекадиеновую к-ту. Наряду с десатурацией Ж. к. в микросомах протекает и их элонгация, причем оба эти процесса могут сочетаться и повторяться. Таким путем, напр., из олеиновой к-ты образуются нервоновая и 5, 8, 11-эйкозатетраеновая к-ты.
Вместе с тем ткани человека и ряда животных потеряли способность синтезировать некоторые полиненасыщенные к-ты. К ним относятся линолевая (9,12-октадекадиеновая), линоленовая (6,9,12-октадекатриеновая) и арахидоновая (5, 8, 11, 14-эйкозатетраеновая) к-ты. Эти к-ты относят к категории незаменимых Ж. к. При длительном их отсутствии в пище у животных наблюдается отставание в росте, развиваются характерные поражения со стороны кожи и волосяного покрова. Описаны случаи недостаточности незаменимых Ж. к. и у человека. Линолевая и линоленовая к-ты, содержащие соответственно две и три двойные связи, а также родственные им полиненасыщенные Ж. к. (арахидоновая и др.) условно объединены в группу под названием «витамин F».
Биол, роль незаменимых Ж. к. прояснилась в связи с открытием нового класса физиологически активных соединений — простагландинов (см.). Установлено, что арахидоновая к-та и в меньшей степени линолевая являются предшественниками этих соединений.
Ж. к. входят в состав разнообразных липидов: глицеридов, фосфатидов (см.), эфиров холестерина (см.), сфинголипидов (см.) и восков (см.).
Основная пластическая функция Ж. к. сводится к их участию в составе липидов в построении биол, мембран, составляющих скелет животных и растительных клеток. В биол, мембранах обнаружены гл. обр. эфиры следующих Ж. к.: стеариновой, пальмитиновой, олеиновой, линолевой, линоленовой, арахидоновой и докозагексаеновой. Ненасыщенные Ж. к. липидов биол, мембран могут окисляться с образованием липидных перекисей и гидроперекисей — так наз. перекисное окисление ненасыщенных Ж. к.
В организме животных и человека легко образуются лишь ненасыщенные Ж. к. с одной двойной связью (напр., олеиновая к-та). Гораздо медленнее образуются полиненасыщенные Ж. к., большая часть которых поставляется в организм с пищей (эссенциальные Ж. к.). Существуют специальные жировые депо, из которых после гидролиза (липолиза) жиров Ж. к. могут быть мобилизованы на удовлетворение нужд организма.
Экспериментально показано, что питание жирами, содержащими большие количества насыщенных Ж. к., способствует развитию гиперхолестеринемии; применение же с пищей растительных масел, содержащих большие количества ненасыщенных Ж. к., способствует снижению содержания холестерина в крови (см. Жировой обмен).
Наибольшее внимание медицина уделяет ненасыщенным Ж. к
Установлено, что избыточное окисление их по перекисному механизму может играть существенную роль при развитии различных патол, состояний, напр, при радиационных повреждениях, злокачественных новообразованиях, авитаминозе Е, гипероксии, отравлении четыреххлористым углеродом. Один из продуктов перекисного окисления ненасыщенных Ж. к.— липофусцин — накапливается в тканях при старении. Смесь этиловых эфиров ненасыщенных Ж. к., состоящая из олеиновой к-ты (ок. 15%), линолевой к-ты (ок. 15%) и линоленовой к-ты (ок. 57%), так наз. линетол (см.), используется в профилактике и лечении атеросклероза (см.) и наружно — при ожогах и лучевых поражениях кожи.
В клинике наиболее широко применяются методы количественного определения свободных (неэтерифицированных) и эфирносвязанных Ж. к. Методы количественного определения эфирносвязанных Ж. к. основаны на превращении их в соответствующие гидроксамовые к-ты, которые, взаимодействуя с ионами Fe3+, образуют цветные комплексные соли.
В норме в плазме крови содержится от 200 до 450 мг% этерифицированных Ж. к. и от 8 до 20 мг% неэтерифицированных Ж. к. Повышение содержания последних отмечается при диабете, нефрозах, после введения адреналина, при голодании, а также при эмоциональном стрессе. Понижение содержания неэтерифицированных Ж. к. наблюдается при гипотиреозах, при лечении глюкокортикоидами, а также после инъекции инсулина.
Отдельные Ж. к.— см. статьи по их названию (напр., Арахидоновая кислота, Арахиновая кислота, Капроновая кислота, Стеариновая кислота и др.). См. также Жировой обмен, Липиды, Холестериновый обмен.
Субгалеальный резервуар.
Суть метода состоит в установке силиконового катетера в боковой желудочек и выведение его в сформированный под апоневрозом резервуар.Ликвор из желудочковой системы устремляется в субапоневротический резервуар, откуда его можно безболезненно периодически эвакуировать.
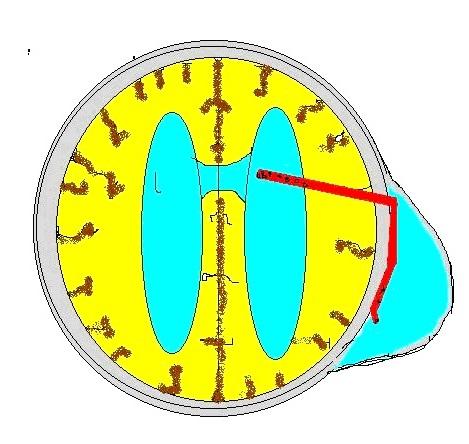
Резервуар пунктируется тонкой внутрикожной иглой от 1 до 3 раз в неделю с выведением скопившегося ликвора и введением растворов антисептиков и антибиотиков. По возможности, пациента перевожу на дневной стационар для психологической реабилитации матери. Резервуар выполняет функцию ресивера, порта и амортизатора и позволяет контролировать вентрикуломегалию.
Преимущество данной методики по сравнению с наружным дренированием состоит в том , что она позволяет проводить санацию ликворной системы с минимальным риском инфицирования и значительно облегчает уход за больным. По сравнению с наружным дренированием мы получили более обнадеживающие результаты.
Наблюдение и лечение детей с ВЖК
Учитывая, что внутрижелудочковые кровоизлияния являются уделом, в основном, глубоко недоношенных детей, то наблюдение их осуществляется в отделении реанимации новорожденных и отделении выхаживания детей, родившихся раньше срока. Очень важен лечебно-охранительный режим в отделении. Большинство манипуляций врачи и медицинские сестры стараются приурочить к одному времени, чтобы лишний раз не беспокоить ребенка. Ведь даже взвешивание глубоко недоношенного ребенка вне стен кувеза является для него большим стрессом и может спровоцировать ВЖК. Персонал больницы очень бережно ухаживает за недоношенными малышами.
Необходимо учитывать то, что кроме ВЖК у глубоко недоношенных детей присутствует масса других сопутствующих проблем: незрелость легких и трудности с дыханием, сердечно-сосудистые нарушения, проблемы с усвоением пищи, частое наслоение инфекционного процесса и др. Поэтому и симптомы случившего кровоизлияния «перемешиваются» с признаками сопутствующих проблем. Это требует тщательного наблюдения за недоношенными крохами, взятия большого числа анализов и проведения дополнительных методов исследования.
У недоношенных детей важно следить за окружностью головы. В том случае, если она нарастает более чем 10 мм за 1 неделю, требуется периодически контролировать размеры желудочков методом НСГ.. Что касается именно лечения ВЖК, то оно зависит от степени кровоизлияния и его осложнений.
Что касается именно лечения ВЖК, то оно зависит от степени кровоизлияния и его осложнений.
- Проведение серийных спинномозговых пункций. Некоторые специалисты применяют этот метод лечения при не прекращающейся вентрикуломегалии, чтобы «разгрузить» желудочки. Хотя существуют данные о неэффективности такой терапии.
- Назначение лекарств, снижающих внутричерепное давление, обладающих противоотечным и мочегонным действием. Эти препараты лишь помогают бороться с сопутствующими проблемами при вентрикуломегалии, но «не лечат» ее.
- Наружное дренирование желудочков. В ходе операции ребенку устанавливается шунт (трубочка), соединяющий желудочек и резервуар под ликвор, который имплантируют под кожу. Это позволяет «сбрасывать» избыток ликвора из желудочков. Эта мера лечения временная.
- Установка постоянного шунта. Эту операцию проводят обычно, кода ребенок подрастет и окрепнет. Шунт устанавливается следующим образом: один конец идет в желудочек, другой выводится в брюшную полость ребенка (чаще всего), куда и будет сбрасываться лишний ликвор. Иногда случаются осложнения операции, такие как закупорка шунта или присоединение инфекции.
Online-консультации врачей
| Консультация психолога |
| Консультация онколога |
| Консультация уролога |
| Консультация специалиста банка пуповинной крови |
| Консультация андролога-уролога |
| Консультация диетолога-нутрициониста |
| Консультация онколога-маммолога |
| Консультация дерматолога |
| Консультация оториноларинголога |
| Консультация нарколога |
| Консультация неонатолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация педиатра-аллерголога |
| Консультация косметолога |
| Консультация эндоскописта |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020













